Бронхиальная астма беременных токсикоз
Òîêñèêîçàìè (ãåñòîçàìè) íàçûâàþò ñîñòîÿíèÿ áåðåìåííûõ æåíùèí, âîçíèêàþùèå â ñâÿçè ñ ðàçâèòèåì âñåãî ïëîäíîãî ÿéöà èëè îòäåëüíûõ åãî ýëåìåíòîâ, õàðàêòåðèçóþùèåñÿ ìíîæåñòâåííîñòüþ ñèìïòîìîâ, èç êîòîðûõ íàèáîëåå ïîñòîÿííûìè è âûðàæåííûìè ÿâëÿþòñÿ íàðóøåíèå ôóíêöèè öåíòðàëüíîé íåðâíîé ñèñòåìû, ñîñóäèñòûå ðàññòðîéñòâà è íàðóøåíèÿ îáìåíà âåùåñòâ. Ïðè óäàëåíèè ïëîäíîãî ÿéöà èëè åãî ýëåìåíòîâ çàáîëåâàíèå, êàê ïðàâèëî, ïðåêðàùàåòñÿ. Ýòè ñîñòîÿíèÿ áåðåìåííûõ êëàññèôèöèðóþò ïî ñðîêó âîçíèêíîâåíèÿ. Ðàçëè÷àþò ðàííèå òîêñèêîçû è ïîçäíèå ãåñòîçû. Îíè îòëè÷àþòñÿ ïî ñâîåìó êëèíè÷åñêîìó òå÷åíèþ. Ðàííèé òîêñèêîç îáû÷íî íàáëþäàþò â I òðèìåñòðå, è îí ïðîõîäèò â íà÷àëå II òðèìåñòðà áåðåìåííîñòè. Ãåñòîçû âîçíèêàþò âî âòîðîì èëè òðåòüåì òðèìåñòðàõ áåðåìåííîñòè.
ÏÀÒÎÃÅÍÅÇ
Ñóùåñòâîâàëî ìíîæåñòâî òåîðèé, ïûòàþùèõñÿ îáúÿñíèò ìåõàíèçì ðàçâèòèÿ ðàííåãî òîêñèêîçà: ðåôëåêòîðíàÿ, íåâðîãåííàÿ, ãîðìîíàëüíàÿ, àëëåðãè÷åñêàÿ, èììóííàÿ, êîðòèêî-âèñöåðàëüíàÿ.  ïàòîãåíåçå ðàííåãî òîêñèêîçà âåäóùóþ ðîëü çàíèìàåò íàðóøåíèå ôóíêöèîíàëüíîãî ñîñòîÿíèÿ öåíòðàëüíîé íåðâíîé ñèñòåìû.  ðàííèå ñðîêè áåðåìåííîñòè ñèìïòîìû ðàííåãî òîêñèêîçà (íåâðîçà) ïðîÿâëÿþòñÿ ðàññòðîéñòâîì ôóíêöèè æåëóäî÷íî-êèøå÷íîãî òðàêòà. Ïèùåâûå ðåôëåêñû ñâÿçàíû ñ âåãåòàòèâíûìè öåíòðàìè äèýíöåôàëüíîé îáëàñòè. Ïîñòóïàþùèå ñþäà ñ ïåðèôåðèè àôôåðåíòíûå ñèãíàëû ìîãóò íîñèòü èçâðàùåííûé õàðàêòåð (ëèáî èç-çà èçìåíåíèé â ðåöåïòîðàõ ìàòêè, ëèáî â ïðîâîäÿùèõ ïóòÿõ), âîçìîæíû èçìåíåíèÿ è â ñàìèõ öåíòðàõ äèýíöåôàëüíîé îáëàñòè, ÷òî ìîæåò èçìåíèòü õàðàêòåð îòâåòíûõ ýôôåðåíòíûõ èìïóëüñîâ. Ïðè íàðóøåííîé ÷óâñòâèòåëüíîñòè ñèñòåìû áûñòðî íàñòóïàåò èçìåíåíèå ðåôëåêòîðíûõ ðåàêöèé, íàðóøåíèå ïèùåâûõ ôóíêöèé: ïîòåðÿ àïïåòèòà, òîøíîòà, ñëþíîòå÷åíèå (ñàëèâàöèÿ), ðâîòà. Îãðîìíóþ ðîëü â âîçíèêíîâåíèè ðàííåãî òîêñèêîçà èãðàþò íåéðîýíäîêðèííûå è îáìåííûå íàðóøåíèÿ, â ñâÿçè ñ ýòèì ïðè ïðîãðåññèðîâàíèè çàáîëåâàíèÿ, ïîñòåïåííî ðàçâèâàþòñÿ èçìåíåíèÿ âîäíî-ñîëåâîãî, óãëåâîäíîãî è æèðîâîãî, à çàòåì è áåëêîâîãî ìåòàáîëèçìà íà ôîíå íàðàñòàþùåãî èñòîùåíèÿ è ñíèæåíèÿ ìàññû òåëà. Íàðóøåíèå ãîðìîíàëüíîãî ñîñòîÿíèÿ ìîæåò âûçûâàòü ïàòîëîãè÷åñêèå ðåôëåêòîðíûå ðåàêöèè. Ïðè ðâîòå áåðåìåííûõ îòìå÷àþò âðåìåííîå ñîâïàäåíèå íà÷àëà ðâîòû ñ ïèêîì ñîäåðæàíèÿ õîðèîíè÷åñêîãî ãîíàäîòðîïèíà, íåðåäêî îòìå÷àåòñÿ ñíèæåíèå êîðòèêîñòåðîèäíîé ôóíêöèè íàäïî÷å÷íèêîâ.
ÊËÈÍÈ×ÅÑÊÎÅ ÒÅ×ÅÍÈÅ
Âûäåëÿþò ÷àñòî âñòðå÷àþùèåñÿ (ðâîòà áåðåìåííûõ, ñëþíîòå÷åíèå) è ðåäêèå ôîðìû ðàííåãî òîêñèêîçà (äåðìàòîçû áåðåìåííûõ, òåòàíèÿ, îñòåîìàëÿöèÿ, îñòðàÿ æåëòàÿ àòðîôèÿ ïå÷åíè, áðîíõèàëüíàÿ àñòìà áåðåìåííûõ).
Ðâîòà áåðåìåííûõ (emesis gravidarum) âîçíèêàåò ïðèìåðíî ó 50-60% áåðåìåííûõ, íî â ëå÷åíèè íóæäàþòñÿ íå áîëåå 8-10% èç íèõ. ×åì ðàíüøå âîçíèêàåò ðâîòà áåðåìåííûõ, òåì òÿæåëåå îíà ïðîòåêàåò.  çàâèñèìîñòè îò âûðàæåííîñòè ðâîòû ðàçëè÷àþò òðè ñòåïåíè òÿæåñòè: ëåãêàÿ, ñðåäíÿÿ è òÿæåëàÿ.
Ïðè ëåãêîé ñòåïåíè (I ñòåïåíü) ðâîòû áåðåìåííûõ îáùåå ñîñòîÿíèå áîëüíîé îñòàåòñÿ óäîâëåòâîðèòåëüíûì. Ðâîòà íàáëþäàåòñÿ 5 ðàç â ñóòêè ÷àùå ïîñëå åäû, èíîãäà íàòîùàê. Ýòî ñíèæàåò àïïåòèò è óãíåòàåò íàñòðîåíèå áåðåìåííîé æåíùèíû. Áîëüíàÿ òåðÿåò â ìàññå íå áîëåå 3 êã, òåìïåðàòóðà òåëà îñòàåòñÿ â ïðåäåëàõ íîðìû. Âëàæíîñòü êîæíûõ ïîêðîâîâ è ñëèçèñòûõ îáîëî÷åê îñòàåòñÿ íîðìàëüíîé, ÷àñòîòà ïóëüñà íå ïðåâûøàåò 80 óä/ìèí. Àðòåðèàëüíîå äàâëåíèå íå èçìåíÿåòñÿ. Êëèíè÷åñêèå àíàëèçû ìî÷è è êðîâè áåç ïàòîëîãè÷åñêèõ èçìåíåíèé.
II ñòåïåíü ðâîòà ñðåäíåé ñòåïåíè òÿæåñòè. Îáùåå ñîñòîÿíèå æåíùèíû çàìåòíî íàðóøàåòñÿ: ðâîòà íàáëþäàåòñÿ îò 6 äî 10 ðàç â ñóòêè è óæå íå ñâÿçàíà ñ ïðèåìîì ïèùè, ïîòåðÿ ìàññû òåëà îò 2 äî 3 êã çà 1,5-2 íåäåëè. Âîçìîæíà ñóáôåáðèëüíàÿ òåìïåðàòóðà. Âëàæíîñòü êîæíûõ ïîêðîâîâ è ñëèçèñòûõ îáîëî÷åê îñòàåòñÿ íîðìàëüíîé. Òàõèêàðäèÿ äî 90-100 óä/ìèí. Àðòåðèàëüíîå äàâëåíèå ìîæåò áûòü íåçíà÷èòåëüíî ñíèæåíî. Àöåòîíóðèÿ ó 20-50% áîëüíûõ.
III ñòåïåíü òÿæåëàÿ (÷ðåçìåðíàÿ) ðâîòà áåðåìåííûõ. Îáùåå ñîñòîÿíèå æåíùèíû ðåçêî óõóäøàåòñÿ. Ðâîòà áûâàåò äî 20-25 ðàç â ñóòêè, èíîãäà ïðè ëþáîì äâèæåíèè áîëüíîé. Íàðóøåí ñîí, àäèíàìèÿ. Ïîòåðÿ ìàññû òåëà äî 8-10 êã. Êîæíûå ïîêðîâû è ñëèçèñòûå îáîëî÷êè ñòàíîâÿòñÿ ñóõèìè, ÿçûê îáëîæåí. Ïîâûøàåòñÿ òåìïåðàòóðà òåëà (37,2-37,5°). Òàõèêàðäèÿ äî 110-120 óä/ìèí, àðòåðèàëüíîå äàâëåíèå ñíèæàåòñÿ. Áåðåìåííûå íå óäåðæèâàþò íè ïèùó, íè âîäó, ÷òî ïðèâîäèò ê îáåçâîæèâàíèþ îðãàíèçìà è ìåòàáîëè÷åñêèì íàðóøåíèÿì. Íàðóøàþòñÿ âñå âèäû îáìåíà âåùåñòâ. Ñóòî÷íûé äèóðåç ñíèæåí, àöåòîíóðèÿ, íåðåäêî áåëîê è öèëèíäðû â ìî÷å. Èíîãäà ïîâûøàåòñÿ ñîäåðæàíèå ãåìîãëîáèíà â êðîâè, ñâÿçàííîå ñ îáåçâîæèâàíèåì îðãàíèçìà.  àíàëèçàõ êðîâè ãèïî- è äèñïðîòåèíåìèÿ, ãèïåðáèëèðóáèíåìèÿ, ïîâûøåíèå êðåàòèíèíà. Ñäâèã êèñëîòíî-ùåëî÷íîãî ðàâíîâåñèÿ â ñòîðîíó àöèäîçà. Ïðè èññëåäîâàíèè ýëåêòðîëèòîâ íàõîäÿò ñíèæåíèå êàëèÿ, íàòðèÿ è êàëüöèÿ.
ÑÕÅÌÀ ÄËß ÓÑÒÀÍÎÂËÅÍÈß ÑÒÅÏÅÍÈ ÒßÆÅÑÒÈ ÐÂÎÒÛ ÁÅÐÅÌÅÍÍÛÕ
| Ñèìïòîìàòèêà | Ñòåïåíü òÿæåñòè ðâîòû áåðåìåííûõ | ||
| Ëåãêàÿ | Ñðåäíÿÿ |
| |
| Àïïåòèò | Óìåðåííî ñíèæåí | Çíà÷èòåëüíî ñíèæåí | Îòñóòñòâóåò |
| Òîøíîòà | Óìåðåííàÿ | Çíà÷èòåëüíàÿ | Ïîñòîÿííàÿ, ìó÷èòåëüíàÿ |
| Ñàëèâàöèÿ | Óìåðåííàÿ | Âûðàæåííàÿ | Ãóñòàÿ âÿçêàÿ |
| ×àñòîòà ðâîòû (â ñóòêè) | 3-5 ðàç | 6-10 ðàç | 11-15 ðàç è ÷àùå (äî íåïðåðûâíîé) |
| ×àñòîòà ïóëüñà | 80-90 | 90-100 | Ñâûøå 100 |
| Ñèñòîëè÷åñêîå ÀÄ | 120-110 ìì ðò.ñò. | 110-100 ìì ðò.ñò. | Ìåíåå 100 ìì ðò.ñò. |
| Óäåðæàíèå ïèùè |  îñíîâíîì óäåðæèâàþò | ×àñòè÷íî óäåðæèâàþò | Íå óäåðæèâàþò |
| Ñíèæåíèå ìàññû òåëà | 1-3 êã (äî 5% îò èñõîäíîé ìàññû) | 3-5 êã (1 êã â íåä., 6-10% îò èñõîäíîé ìàññû) | Áîëåå 5 êã (2-3 êã â íåä., áîëåå 10% èñõîäíîé ìàññû) |
| Ãîëîâîêðóæåíèå | Ðåäêî | Ó 30-40% áîëüíûõ (âûðàæåíî óìåðåííî) | Ó 50-60% áîëüíûõ (âûðàæåíî çíà÷èòåëüíî) |
| Ñóáôåáðèëèòåò | ¾ | Íàáëþäàþò ðåäêî | Ó 35-80% áîëüíûõ |
| Æåëòóøíîñòü ñêëåð è êîæè | ¾ | Ó 5-7% áîëüíûõ | Ó 20-30% áîëüíûõ |
| Ãèïåðáèëèðóáèíåìèÿ | ¾ | 21-40 ìêìîëü/ë | 21-60 ìêìîëü/ë |
| Ñóõîñòü êîæè | — + | ++ | +++ |
| Ñòóë | | Îäèí ðàç â 2-3 äíÿ | Çàäåðæêà ñòóëà |
| Äèóðåç | 900-800 ìë | 800-700 ìë | Ìåíåå 700ìë |
| Àöåòîíóðèÿ | ¾ | Ïåðèîäè÷åñêè ó 20-50% | Ó 70-100% |
Ïðîÿâëåíèÿ ðàííåãî òîêñèêîçà áåðåìåííûõ íåîáõîäèìî äèôôåðåíöèðîâàòü ñ ðÿäîì çàáîëåâàíèé, ïðè êîòîðûõ òàêæå îòìå÷àåòñÿ ðâîòà (ïèùåâàÿ òîêñèêîèíôåêöèÿ, ãàñòðèò, ïàíêðåàòèò, æåë÷íîêàìåííàÿ áîëåçíü, ðàê æåëóäêà, íåéðîèíôåêöèÿ è äð.).
ËÅ×ÅÍÈÅ
Ëå÷åíèå áîëüíûõ ðâîòîé áåðåìåííûõ äîëæíî áûòü êîìïëåêñíûì è äèôôåðåíöèðîâàííûì ñ îäíîâðåìåííûì ìíîãîñòîðîííèì âîçäåéñòâèåì íà ðàçëè÷íûå ñòîðîíû ïàòîãåíåçà çàáîëåâàíèÿ.
Êîìïëåêñíàÿ òåðàïèÿ ðâîòû áåðåìåííûõ âêëþ÷àåò ïðåïàðàòû, âîçäåéñòâóþùèå íà ÖÍÑ, íîðìàëèçóþùèå ýíäîêðèííûå è îáìåííûå íàðóøåíèÿ (â ÷àñòíîñòè, âîäíî-ýëåêòðîëèòíûé áàëàíñ), àíòèãèñòàìèííûå ñðåäñòâà, âèòàìèíû. Ïðè ëå÷åíèè íåîáõîäèìî ñîáëþäàòü ëå÷åáíî-îõðàíèòåëüíûé ðåæèì. Íåëüçÿ ïîìåùàòü â ïàëàòó äâóõ ïîäîáíûõ áîëüíûõ, òàê êàê ó âûçäîðàâëèâàþùåé æåíùèíû ìîæåò âîçíèêíóòü ðåöèäèâ çàáîëåâàíèÿ ïîä âëèÿíèåì áîëüíîé ñ ïðîäîëæàþùåéñÿ ðâîòîé.
Äëÿ íîðìàëèçàöèè ôóíêöèè ÖÍÑ èñïîëüçóþò ýëåêòðîñîí èëè ýëåêòðîàíàëüãåçèþ. Äëèòåëüíîñòü âîçäåéñòâèÿ 60-90 ìèíóò. Êóðñ ëå÷åíèÿ ñîñòîèò èç 6-8 ñåàíñîâ. Ñ öåëüþ âîçäåéñòâèÿ íà ÖÍÑ ìîæåò áûòü èñïîëüçîâàíà ãèïíîñóããåñòèâíàÿ òåðàïèÿ. Õîðîøèé ýôôåêò äàþò ðàçëè÷íûå âàðèàíòû ðåôëåêñîòåðàïèè.
Äëÿ áîðüáû ñ îáåçâîæèâàíèåì îðãàíèçìà, äëÿ äåòîêñèêàöèè è âîññòàíîâëåíèÿ ÊÎÑ ïðèìåíÿþò èíôóçèîííóþ òåðàïèþ â êîëè÷åñòâå 2,0-2,5 ë â ñóòêè. Åæåäíåâíî â òå÷åíèå 5-7 äíåé ââîäÿò ðàñòâîð Ðèíãåðà-Ëîêêà (1000-1500 ìë), 5,0% ðàñòâîð ãëþêîçû (500-1000 ìë) ñ àñêîðáèíîâîé êèñëîòîé (5,0% ðàñòâîð 3-5 ìë) è èíñóëèíîì (èç ðàñ÷åòà 1 åä èíñóëèíà íà 4,0 ã ñóõîãî âåùåñòâà ãëþêîçû). Äëÿ êîððåêöèè ãèïîïðîòåèíåìèè èñïîëüçóþò àëüáóìèí (10,0 èëè 20,0% ðàñòâîð â êîëè÷åñòâå 100-150 ìë), ïëàçìó. Ïðè íàðóøåíèè ÊÎÑ ðåêîìåíäóþò âíóòðèâåííîå ââåäåíèå íàòðèÿ ãèäðîêàðáîíàòà (5,0% ðàñòâîð) èëè ëàêòîñîëà è äð.  ðåçóëüòàòå ëèêâèäàöèè îáåçâîæèâàíèÿ è ïîòåðè ñîëåé, à òàêæå äåôèöèòà àëüáóìèíîâ ñîñòîÿíèå áîëüíûõ áûñòðî óëó÷øàåòñÿ.
Äëÿ ïîäàâëåíèÿ âîçáóäèìîñòè ðâîòíîãî öåíòðà ìîæíî èñïîëüçîâàòü öåðóêàë, òîðåêàí, äðîïåðèäîë è äð. Îñíîâíûì ïðàâèëîì ìåäèêàìåíòîçíîé òåðàïèè ïðè òÿæåëîé è ñðåäíåé ñòåïåíè òÿæåñòè ðâîòû ÿâëÿåòñÿ ïàðåíòåðàëüíûé ìåòîä ââåäåíèÿ â òå÷åíèå 5-7 äíåé (äî äîñòèæåíèÿ ñòîéêîãî ýôôåêòà).
 êîìïëåêñíóþ òåðàïèþ ðâîòû áåðåìåííûõ âêëþ÷àþò âíóòðèìûøå÷íûå èíúåêöèè âèòàìèíîâ (Â
1, Â6, Â12, Ñ) è êîôåðìåíòîâ (êîêàðáîêñèëàçà). Èñïîëüçóþò äèïðàçèí (ïèïîëüôåí), îêàçûâàþùèé ñåäàòèâíîå äåéñòâèå íà ÖÍÑ, ñïîñîáñòâóþùèé óìåíüøåíèþ ðâîòû. Ïðåïàðàò îáëàäàåò ïðîëîíãèðîâàííîé àíòèãèñòàìèííîé àêòèâíîñòüþ.  êîìïëåêñ ìåäèêàìåíòîçíîé òåðàïèè âêëþ÷àþò è äðóãèå àíòèãèñòàìèííûå ïðåïàðàòû ñóïðàñòèí, äèàçîëèí, òàâåãèë è äð.
Êðèòåðèÿìè äîñòàòî÷íîñòè èíôóçèîííîé òåðàïèè ÿâëÿþòñÿ óìåíüøåíèå îáåçâîæèâàíèÿ è ïîâûøåíèå òóðãîðà êîæè, íîðìàëèçàöèÿ âåëè÷èíû ãåìàòîêðèòà, óâåëè÷åíèå äèóðåçà, óëó÷øåíèå ñàìî÷óâñòâèÿ. Êîìïëåêñíóþ òåðàïèþ ïðîäîëæàþò äî ñòîéêîãî ïðåêðàùåíèÿ ðâîòû, íîðìàëèçàöèè îáùåãî ñîñòîÿíèÿ, ïîñòåïåííîãî íàðàñòàíèÿ ìàññû òåëà. Âûïèñêà ÷åðåç 5 7 äíåé ïîñëå ïðåêðàùåíèÿ ðâîòû.
Íåýôôåêòèâíîñòü ïðîâîäèìîé òåðàïèè ÿâëÿåòñÿ ïîêàçàíèåì äëÿ ïðåðûâàíèÿ áåðåìåííîñòè.
Ïîêàçàíèåì äëÿ ïðåðûâàíèÿ áåðåìåííîñòè ÿâëÿþòñÿ:
íåïðåêðàùàþùàÿñÿ ðâîòà;
íàðàñòàþùåå îáåçâîæèâàíèå îðãàíèçìà;
ïðîãðåññèðóþùåå ñíèæåíèå ìàññû òåëà;
ïðîãðåññèðóþùàÿ àöåòîíóðèÿ â òå÷åíèå 3-4 äíåé;
âûðàæåííàÿ òàõèêàðäèÿ;
íàðóøåíèå ôóíêöèé íåðâíîé ñèñòåìû (àäèíàìèÿ, àïàòèÿ, áðåä, ýéôîðèÿ);
áèëèðóáèíåìèÿ (äî 40-80 ìêìîëü/ë), à ãèïåðáèëèðóáèíåìèÿ 100 ìêìîëü/ë ÿâëÿåòñÿ êðèòè÷åñêîé;
æåëòóøíîå îêðàøèâàíèå ñêëåð è êîæè.
Îñíîâîé ïðîôèëàêòèêè ðàííèõ òîêñèêîçîâ ÿâëÿåòñÿ âûÿâëåíèå è óñòðàíåíèå ïñèõîãåííûõ ôàêòîðîâ è îçäîðîâëåíèå æåíùèí ñ õðîíè÷åñêèìè çàáîëåâàíèÿìè ïå÷åíè, æåëóäî÷íî-êèøå÷íîãî òðàêòà è ò.ä. äî íàñòóïëåíèÿ áåðåìåííîñòè.
Ñëþíîòå÷åíèå (ptyalismus) ìîæåò ñîïðîâîæäàòü ðâîòó áåðåìåííûõ, ðåæå âîçíèêàåò êàê ñàìîñòîÿòåëüíàÿ ôîðìà ðàííåãî òîêñèêîçà. Ïðè âûðàæåííîì ñëþíîòå÷åíèè çà ñóòêè áåðåìåííàÿ ìîæåò òåðÿòü 1 ë æèäêîñòè. Îáèëüíîå ñëþíîòå÷åíèå ïðèâîäèò ê îáåçâîæèâàíèþ îðãàíèçìà, ãèïîïðîòåèíåìèè, ìàöåðàöèè êîæè ëèöà, îòðèöàòåëüíî âëèÿåò íà ïñèõèêó, ìàññà òåëà ñíèæàåòñÿ.
Ëå÷åíèå âûðàæåííîãî ñëþíîòå÷åíèÿ äîëæíû ïðîâîäèòü â ñòàöèîíàðå. Íàçíà÷àþò ïîëîñêàíèå ïîëîñòè ðòà íàñòîåì øàëôåÿ, ðîìàøêè, êîðû äóáà, ðàñòâîðîì ìåíòîëà è ñðåäñòâà, ñíèæàþùèå ñëþíîîòäåëåíèå (öåðóêàë, äðîïåðèäîë). Ïðè áîëüøîé ïîòåðå æèäêîñòè íàçíà÷àþò âíóòðèâåííî êàïåëüíî ðàñòâîðû Ðèíãåðà-Ëîêêà, 5,0 % ãëþêîçû. Ïðè çíà÷èòåëüíîé ãèïîïðîòåèíåìèè ïîêàçàíî âëèâàíèå ðàñòâîðîâ àëüáóìèíà, ïëàçìû. Õîðîøèé ýôôåêò äîñòèãàþò ïðè ïðîâåäåíèè ãèïíîçà, èãëîðåôëåêñîòåðàïèè. Äëÿ ïðåäóïðåæäåíèÿ è óñòðàíåíèÿ ìàöåðàöèè ñëþíîé êîæè ëèöà èñïîëüçóþò ñìàçûâàíèå åå öèíêîâîé ïàñòîé, ïàñòîé Ëàññàðà èëè âàçåëèíîì.
Äåðìàòîçû áåðåìåííûõ ðåäêèå ôîðìû ðàííåãî òîêñèêîçà. Ýòî ãðóïïà ðàçëè÷íûõ êîæíûõ çàáîëåâàíèé, êîòîðûå âîçíèêàþò ïðè áåðåìåííîñòè è ïðîõîäÿò ïîñëå åå îêîí÷àíèÿ. Äåðìàòîçû ïîÿâëÿþòñÿ â âèäå çóäà, êðàïèâíèöû, ãåðïåòè÷åñêèõ âûñûïàíèé.
Íàèáîëåå ÷àñòîé ôîðìîé äåðìàòîçà ÿâëÿåòñÿ çóä áåðåìåííûõ (pruritus gravidarum). Çóä ìîæåò ïîÿâëÿòüñÿ â ïåðâûå ìåñÿöû è â êîíöå áåðåìåííîñòè, îãðàíè÷èâàòüñÿ îáëàñòüþ íàðóæíûõ ïîëîâûõ îðãàíîâ èëè ðàñïðîñòðàíÿåòñÿ ïî âñåìó òåëó. Çóä íåðåäêî áûâàåò ìó÷èòåëüíûì, âûçûâàåò áåññîííèöó, ðàçäðàæèòåëüíîñòü èëè ïîäàâëåíèå íàñòðîåíèÿ. Çóä ïðè áåðåìåííîñòè íåîáõîäèìî äèôôåðåíöèðîâàòü ñ çàáîëåâàíèÿìè, êîòîðûå ñîïðîâîæäàþòñÿ
çóäîì: ñàõàðíûé äèàáåò, ãðèáêîâûå çàáîëåâàíèÿ êîæè, òðèõîìîíèàç, àëëåðãè÷åñêèå ðåàêöèè.
Ëå÷åíèå çàêëþ÷àåòñÿ â íàçíà÷åíèè ñåäàòèâíûõ ñðåäñòâ, äåñåíñèáèëèçèðóþùèõ (äèìåäðîëà, ïèïîëüôåíà), âèòàìèíîâ Â
1 è Â6, îáùåå óëüòðàôèîëåòîâîãî îáëó÷åíèÿ.
Òåòàíèÿ áåðåìåííûõ (tetania gravidarum) ïðîÿâëÿåòñÿ ñóäîðîãàìè ìûøö âåðõíèõ êîíå÷íîñòåé («ðóêà àêóøåðà»), ðåæå íèæíèõ êîíå÷íîñòåé («íîãà áàëåðèíû»), ëèöà («ðûáèé ðîò»).  îñíîâå çàáîëåâàíèÿ ëåæèò ïîíèæåíèå èëè âûïàäåíèå ôóíêöèè ïàðàùèòîâèäíûõ æåëåç è, êàê ñëåäñòâèå, íàðóøåíèå îáìåíà êàëüöèÿ. Ïðè òÿæåëîì òå÷åíèè çàáîëåâàíèÿ èëè îáîñòðåíèè âî âðåìÿ áåðåìåííîñòè ëàòåíòíî ïðîòåêàþùåé òåòàíèè, ñëåäóåò ïðåðâàòü áåðåìåííîñòü. Äëÿ ëå÷åíèÿ ïðèìåíÿþò ïàðàòèðåîèäèí, êàëüöèé, äèãèäðîòàõèñòåðîë, âèòàìèí D.
Îñòåîìàëÿöèÿ áåðåìåííûõ (osteomalacia gravidarum) â âûðàæåííîé ôîðìå âñòðå÷àåòñÿ êðàéíå ðåäêî. Áåðåìåííîñòü â ýòèõ ñëó÷àÿõ àáñîëþòíî ïðîòèâîïîêàçàíà. ×àùå íàáëþäàþò ñòåðòóþ ôîðìó îñòåîìàëÿöèè — ñèìôèçèîïàòèþ. Çàáîëåâàíèå ñâÿçàíî ñ íàðóøåíèåì ôîñôîðíî-êàëüöèåâîãî îáìåíà, äåêàëüöèíàöèåé è ðàçìÿã÷åíèåì êîñòåé ñêåëåòà. Îñíîâíûìè ïðîÿâëåíèÿìè ñèìôèçèîïàòèè ÿâëÿþòñÿ áîëè â íîãàõ, êîñòÿõ òàçà, ìûøöàõ. Ïîÿâëÿþòñÿ îáùàÿ ñëàáîñòü, óòîìëÿåìîñòü, ïàðåñòåçèè; èçìåíÿåòñÿ ïîõîäêà («óòèíàÿ»), ïîâûøàþòñÿ ñóõîæèëüíûå ðåôëåêñû. Ïàëüïàöèÿ ëîáêîâîãî ñî÷ëåíåíèÿ áîëåçíåííà. Íà ðåíòãåíîãðàììàõ òàçà èíîãäà îáíàðóæèâàþò ðàñõîæäåíèå êîñòåé ëîáêîâîãî ñî÷ëåíåíèÿ, îäíàêî, â îòëè÷èå îò èñòèííîé îñòåîìàëÿöèè â êîñòÿõ îòñóòñòâóþò äåñòðóêòèâíûå èçìåíåíèÿ. Ñòåðòàÿ ôîðìà îñòåîìàëÿöèè ïðîÿâëåíèå ãèïîâèòàìèíîçà D.
Ëå÷åíèå çàáîëåâàíèÿ. Õîðîøèé ýôôåêò äàåò ïðèìåíåíèå âèòàìèíà D, ðûáüåãî æèðà, îáùåãî óëüòðàôèîëåòîâîãî îáëó÷åíèÿ, îáùåãî è ìåñòíîãî, ïðîãåñòåðîíà.
Îñòðàÿ æåëòàÿ àòðîôèÿ ïå÷åíè. (atrophia heratis blava acuta) íàáëþäàåòñÿ ÷ðåçâû÷àéíî ðåäêî è ìîæåò áûòü èñõîäîì ÷ðåçìåðíîé ðâîòû áåðåìåííûõ èëè âîçíèêíóòü íåçàâèñèìî îò íåå.  ðåçóëüòàòå æèðîâîãî è áåëêîâîãî ïåðåðîæäåíèÿ ïå÷åíî÷íûõ êëåòîê ïðîèñõîäèò óìåíüøåíèå ðàçìåðîâ ïå÷åíè, âîçíèêíîâåíèå íåêðîçîâ è àòðîôèè ïå÷åíè. Çàáîëåâàíèå êðàéíå òÿæåëîå (èíòåíñèâíàÿ æåëòóõà, çóä
, ðâîòà, ñóäîðîæíûå ïðèïàäêè, êîìà), îáû÷íî ïðèâîäèò ê ãèáåëè áîëüíîé.
Ëå÷åíèå çàêëþ÷àåòñÿ â íåìåäëåííîì ïðåðûâàíèè áåðåìåííîñòè, õîòÿ è ïðåðûâàíèå áåðåìåííîñòè ðåäêî óëó÷øàåò ïðîãíîç.
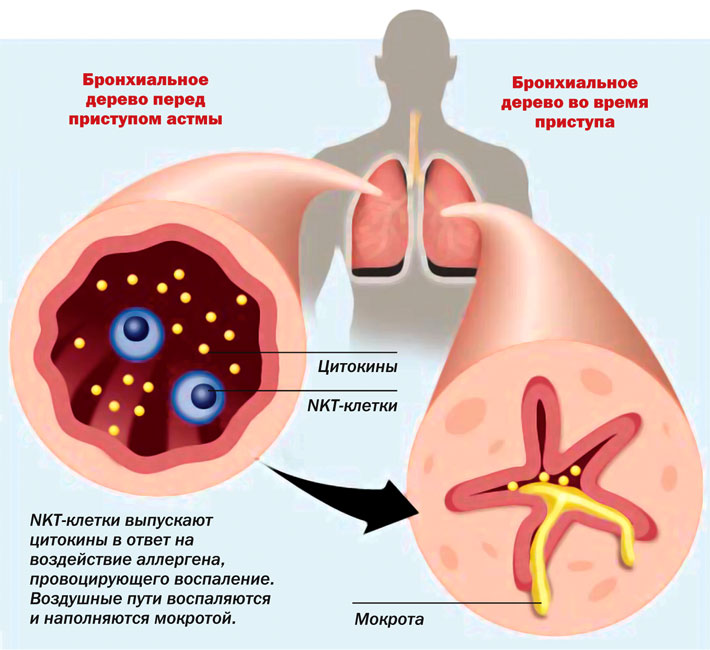
Áðîíõèàëüíàÿ àñòìà áåðåìåííûõ (asthma bronchiale gravidarum) íàáëþäàåòñÿ î÷åíü ðåäêî. Ïðè÷èíîé âîçíèêíîâåíèÿ áðîíõèàëüíîé àñòìû ÿâëÿåòñÿ ãèïîôóíêöèÿ ïàðàùèòîâèäíûõ æåëåç è íàðóøåíèå êàëüöèåâîãî îáìåíà.
Ëå÷åíèå: ïðåïàðàòû êàëüöèÿ, âèòàìèíû ãðóïïû Â, ñåäàòèâíûå ñðåäñòâà, îáû÷íî, äàþò ïîëîæèòåëüíûé ðåçóëüòàò.
Áðîíõèàëüíóþ àñòìó áåðåìåííûõ íåîáõîäèìî äèôôåðåíöèðîâàòü ñ îáîñòðåíèåì áðîíõèàëüíîé àñòìû, ñóùåñòâîâàâøåé äî áåðåìåííîñòè.
Ïðîôèëàêòèêà ðàííèõ òîêñèêîçîâ çàêëþ÷àåòñÿ â ñâîåâðåìåííîì ëå÷åíèè õðîíè÷åñêèõ çàáîëåâàíèé, óñòðàíåíèè ïñèõè÷åñêèõ íàãðóçîê, íåáëàãîïðèÿòíûõ âîçäåéñòâèé âíåøíåé ñðåäû.
Áîëüøîå çíà÷åíèå èìååò ðàííÿÿ äèàãíîñòèêà è ëå÷åíèå íà÷àëüíûõ (ëåãêèõ) ïðîÿâëåíèé òîêñèêîçà, à, ñëåäîâàòåëüíî, ïðåäóïðåæäåíèå ðàçâèòèÿ òÿæåëûõ ôîðì çàáîëåâàíèé.
Ñîäåðæàíèå

ТОКСИКОЗЫ БЕРЕМЕННЫХ (греч. toxikos служащий для смазывания стрел, т. е. ядовитый) — заболевания, возникающие во время и в связи с беременностью и проходящие, как правило, с ее окончанием или в раннем послеродовом периоде.
Принято различать ранний и поздний Токсикоз Беременных. Токсикоз, возникающий до 20 нед. беременности, называют ранним, после 20 нед.— поздним. Однако эта граница является условной. Принципиальным различием между ранним и поздним токсикозами является основной тип нарушений в организме беременной: для большинства форм раннего токсикоза характерны расстройства функций пищеварительной системы, для позднего токсикоза — сосудистые нарушения.
Отдельные формы Токсикозов Беременных были выявлены в 19 в. Так, в 1841 г. Г. И. Кораблев, а в 1874 г. И. П. Лазаревич рассматривали эклампсию как специфическое заболевание беременных; в 1886 г. Э. Лейден предложил термин «почка беременных», а несколько позже Лелейн (М. H. F. Lohiein) и за ним Кермаунер (Kermauner) ввели термин «нефропатии беременных», сохранившийся и в современной акушерской литературе. Термин «токсикоз беременных» был предложен в начале 20 в. Фрейндом (W. A. Freund), к-рый рассматривал Т. б. как проявления единого патол. процесса. Однако слово «токсикоз» не вполне точно, т. к. до сих пор не удалось обнаружить токсические вещества, вызывающие заболевание. Поэтому предложены другие термины «аллергоз», «гипертензивный синдром беременных», «невроз беременных»; в зарубежной литературе используют термины «ЕРН-гестозы» (от Edema, Proteinuria, Hypertonia s и «токсемия беременных».
Существует много различных классификаций Токсикозов беременных, в основе к-рых лежит симптоматика заболевания. В течение длительного времени акушеры пользовались классификацией Зейтца, включающей наряду с классическими формами токсикозов и другие заболевания, встречающиеся у беременных. Большие разногласия имеются по поводу классификации отдельных форм позднего токсикоза беременных.
Этиологическим фактором, способствующим возникновению токсикозов, является плодное яйцо и плацента, однако для развития заболевания необходимы предрасполагающие моменты, связанные с состоянием организма беременной и влиянием на него окружающей среды.
Ранний токсикоз
Существует много теорий возникновения раннего токсикоза беременных: неврогенная, кортико-висцеральная, гормональная, аллергическая, иммунная. В наст, время ранний токсикоз рассматривают как следствие нарушения нейроэндокринной регуляции и обмена, связанных с перенесенными ранее заболеваниями, особенностями настоящей беременности, влиянием на организм неблагоприятных факторов окружающей среды. Ведущая роль принадлежит функциональному состоянию ц. н. с., нарушениям рефлекторных реакций организма беременной в ответ на раздражение нервных окончаний матки импульсами, идущими от плодного яйца.
К клиническим формам раннего токсикоза относятся рвота беременных, слюнотечение (птиализм), дерматозы, тетания, бронхиальная астма, остеомаляция, желтуха беременных, острая желтая атрофия печени.
Рвота беременных — одно из частых осложнений беременности ранних сроков. Она возникает примерно у 50—60% беременных, однако в лечении нуждается лишь 8—10% из них (cм. Рвота, рвота беременных).
Слюнотечение часто сопровождает рвоту беременных, реже возникает как самостоятельная форма токсикоза. При выраженном слюнотечении потеря слюны за сутки может превышать 1 л. Обильное слюнотечение угнетающе действует на психику беременной, приводит к обезвоживанию, гипопротеинемии. Лечение выраженного слюнотечения должно проводиться в условиях стационара. Назначают полоскания настоем шалфея, ромашки, дубовой коры, атропин. При значительной гипопротеинемии показано переливание плазмы. Положительный эффект оказывает гипноз.
Дерматозы. Наиболее частой формой дерматозов беременных является зуд, к-рый может носить локальный характер и ограничиваться областью вульвы или распространяться по всему телу. Зуд иногда бывает мучительным, вызывает бессонницу, раздражительность. Зуд беременных необходимо дифференцировать с другими патол. состояниями, сопровождающимися кожным зудом: сахарным диабетом (см. Диабет сахарный), грибковыми заболеваниями кожи (см.), трихомонозом (см,), аллергической реакцией (см. Аллергия). Лечение сводится к назначению седативных, гипосенсибилизирующих средств, УФ-облучения.
Реже встречаются экзема (см.), герпес (см.). Наиболее опасно герпетиформное импетиго (см. Импетиго герпетиформное), к-рое сопровождается высокой перинатальной смертностью.
Тетания беременных проявляется судорогами мышц верхних и нижних конечностей, лица. В основе заболевания лежат нарушения обмена кальция. Следует также учитывать возможность проявления в связи с беременностью гипопаратиреоза (см.). Для лечения применяются препараты кальция.
Бронхиальная астма беременных наблюдается чрезвычайно редко. Предполагают, что причиной ее является нарушение кальциевого обмена вследствие гипофункции паращитовидных желез. Бронхиальную астму беременных следует дифференцировать с часто наблюдаемым во время беременности обострением ранее возникшей бронхиальной астмы (см.). При лечении этой формы токсикоза применяют препараты кальция, седативные средства, витамины.
Остеомаляция беременных обусловлена нарушением фосфорно-кальциевого обмена, декальцинацией и размягчением костей скелета. Причины ее мало изучены. В выраженной форме остеомаляция беременных встречается крайне редко; беременность в этом случае абсолютно противопоказана. Чаще наблюдается симфизиопатия (см. Лобковый симфиз), к-рую ряд исследователей относит к стертой форме остеомаляции (см.).
Желтуха беременных наблюдается при чрезмерной рвоте беременных, при почечно-печеночном синдроме беременных, возникающем при эклампсии (см.). Н. А. Фарбер выделил особую форму желтухи беременных, к-рую назвал холестатическпм гепатозом. Он чаще возникает в начале второго триместра беременности, имеет прогрессирующий характер, прекращается с прерыванием беременности, может повторяться при каждой беременности и является показанием к прерыванию беременности. Желтуха беременных сопровождается кожным зудом, повышением уровня холестерина и щелочной фосфатазы в крови при нормальном содержании аланинаминотрансферазы. При этой форме токсикоза возможно невынашивание беременности (см.), Кровотечение в родах (см.), у детей наблюдаются аномалии развития. Желтуху беременных следует дифференцировать с желтухой, возникшей у беременной женщины вследствие заболевания вирусным гепатитом (см. Гепатит вирусный), а также в результате желчнокаменной болезни (см.) или гемолитической анемии (см.). Лечение такое же, как при гепатите (см.). Назначают витамины, глюкозу, белковые препараты и др. Иногда прибегают к прерыванию беременности.
Острая желтая атрофия печени наблюдается чрезвычайно редко как исход чрезмерной рвоты беременных или тяжелой формы желтухи беременных (см. Токсическая дистрофия печени).
Поздний токсикоз
Патогенез позднего токсикоза сложен. В наст, время его рассматривают как результат нарушения механизмов адаптации организма женщины, связанного с изменениями реактивности ц. н. с. (кортико-висцеральная теория). Признанными являются также иммунная и сосудистая теории. В основе патогенеза позднего токсикоза лежат сосудистые расстройства, характеризующиеся нарушением гемодинамики, микроциркуляции, сосудистой проницаемости, приводящие к повышению АД и резкому нарушению периферического кровообращения. Циркуляторные нарушения в различных сосудистых бассейнах приводят к гипоксии органов и тканей, развитию метаболического ацидоза. Расстройства мозгового кровообращения вызывают последующие нарушения центральной регуляции жизненно важных функций организма — сосудистого тонуса и дыхания. Значительные изменения развиваются в почках: спазм приводящих артериол способствует снижению почечного кровотока, уменьшению клубочковой фильтрации, задержке натрия и избыточной жидкости в организме. Гипоксия ведет к снижению дезинтоксикационной, белковообразовательной и мочевинообразовательной функции печени. Поздний токсикоз сопровождается циркуляторными нарушениями в системе маточно-плацентарного кровообращения, приводящими к внутрисосудистому диссеминированному свертыванию крови, тромбозу межворсинчатых пространств и спиральных артерий миометрия, частичному или полному выключению из гемодинамики отдельных участков плаценты. При этом развивается недостаточность плаценты, нарушается ее транспортная, эндокринная, барьерная функции, снижается иммунотолерантность между организмом .матери и плода. Эти нарушения приводят к развитию гипоксии и гипотрофии плода. Частота позднего токсикоза беременных достигает 17,6 % от общего числа беременностей. Он проявляется различными клин, формами — водянкой беременных (см.), нефропатией беременных (см.), преэклампсией и эклампсией (см. Эклампсия). Нек-рые ученые выделяют гипертонию беременных. Зарубежные исследователи различают две клин, формы позднего токсикоза: преэклампсию и эклампсию. Поздний токсикоз подразделяют на «чистый», возникший у практически здоровой женщины, и «сочетанный», развившийся на фоне какого-либо хрон. заболевания. Поздний токсикоз беременных может сопровождаться различными акушерскими осложнениями: преждвеременными родами (см.), слабостью родовых сил (см. Роды), преждевременной отслойкой плаценты (см.), кровотечениями. Он оказывает неблагоприятное влияние на состояние плода. В зависимости от степени тяжести токсикоза перинатальная смертность (см.) колеблется от 38 до 90%0; гипоксия (см. Асфиксия плода и новорожденного), гипотрофия (см.), аномалии развития плода встречаются чаще, чем при неосложненной беременности.
В современных условиях течение позднего токсикоза имеет нек-рые особенности: проявляется рано, во втором триместре беременности, нередко наблюдается при артериальной гипотензии, экламптические припадки возникают при относительно невысокой гипертензии и стертости симптомов предшествующей нефропатии. Четко прослеживается сезонность позднего токсикоза: зимой и весной он наблюдается чаще. Наиболее тяжелое течение имеет сочетанный токсикоз, особенно при заболевании почек, сердечно-сосудистой системы, эндокринной системы.
Основные принципы лечения позднего токсикоза состоят в обязательной госпитализации беременной в отделение или палату патологии беременных родильного дома, создании лечебно-охранительного режима, проведении гипотензивной терапии, коррекции водно-электролитного обмена и кислотно-щелочного равновесия. В последние годы при лечении позднего токсикоза широко используют инфузионную терапию с целью устранения нарушений гемодинамики, расстройств микроциркуляции и нормализации реологических свойств крови, а также мероприятия по борьбе с гипоксией и гипотрофией плода.
Акушерская тактика при позднем токсикозе определяется степенью его тяжести и предполагает выбор срока и способа родоразрешения. При отсутствии или недостаточном эффекте от проводимой терапии тяжелой формы позднего токсикоза целесообразно по возможности раннее прерывание беременности, особенно у больных с сочетанным токсикозом. В наст. время в связи с развитием акушерской анестезиологии расширяются показания к операции кесарева сечения (см.).
Ныне акушеры выделяют доклиническую стадию позднего токсикоза — протоксикоз, характеризующуюся специфическими общими и локальными изменениями и отражающую начальные нарушения адаптационных механизмов у беременных. К клин, проявлениям претоксикоза относят повышенную гидрофильность тканей, повышение АД на 10 мм рт. ст. после дозированной физической нагрузки (при отсутствии снижения до исходного уровня в состоянии покоя), изменения ряда показателей крови (повышенная агрегация эритроцитов и свертываемость крови), следы белка в моче. Претоксикоз чаще развивается у беременных группы высокого риска по развитию позднего токсикоза (беременные с различными экстрагенитальными заболеваниями, женщины с первой беременностью старше 30 лет, а также женщины, имеющие поздний токсикоз в анамнезе).
Прогноз после перенесенного позднего токсикоза зависит от качества лечебно-реабилитационных мероприятий в раннем послеродовом периоде, т. к. у этих женщин часто наблюдаются нарушения функции почек, а в дальнейшем развитие гипертонической болезни (см.).
Профилактика позднего токсикоза заключается в систематическом наблюдении за всеми беременными, начиная от ранних сроков беременности, в проведении оздоровительных мероприятий (соблюдение охранительного режима, рациональное питание беременной, витаминотерапия), раннем выявлении и систематическом лечении претоксикоза и заболеваний, предрасполагающих к его развитию. Женщины, перенесшие тяжелые формы позднего токсикоза, нуждаются в диспансерном наблюдении. Желательно предупреждение очередной беременности в течение двух лет.
Библиогр.: Бархатова Т. П. и Кадиева В. А. Рвота беременных, Акуш. и гинек., .М 12, с. 48, 1980; Беккер С. М. Патология беременности, Л., 1975; Вихляева Е. М. Волемиче-ские нарушения в акушерско-гинекологической клинике и их коррекция, М., 1977; Грищенко В. И. Поздний токсикоз беременных, Киев, 1968; Николаев А. П. Поздние токсикозы беременных, М., 1972; Петров-Маслаков М. А. и Сотнинова Л. Г. Поздний токсикоз беременных, Л., 1971; Савельева Г. М. Инфузионная терапия в акушерстве и гинекологии, М., 1976; Фарбер Н. А. Желтухи и беременность, Акуш. и гинек., № 12, с. 52, 1982; Burrow G. N. a. Ferris Т. F. Medical complications during pregnancy, p. 60, Philadelphia a. o., 1975; Erkrankungen wahrend der Schwanger-schaft, hrsg. v. H. Kyank u. M. Giilzow, S. 229, Lpz., 1979; Rippmann E. T. EPH-Gestose, B.— N. Y., 1972.
Т. П. Бархатова.