Жалобы при хроническом катаральном бронхите

Катаральный бронхит – воспаление слизистой оболочки бронхов, сопровождающееся кашлем и обильным выделением мокроты.
Для его лечения используются медикаменты различных групп (противовоспалительные, антибактериальные, отхаркивающие, расширяющие бронхи и др.), назначается физиотерапевтическое лечение.
Возможно дополнительное применение народных средств после консультации с врачом.
Что такое катаральный бронхит
По-другому заболевание называется «эндобронхит». Это воспалительный процесс, протекающий в слизистой оболочке бронхов. Его особенность – обильное выделение мокроты.
Чаще всего катаральный бронхит возникает при ослабленном иммунитете на фоне других заболеваний – гриппа, парагриппа, ОРВИ и ОРЗ.
Виды заболевания

Вначале развивается острая форма катарального бронхита. Ее особенностями являются внезапность возникновения, быстрое развитие симптомов.
Если заболевание не лечить, то оно переходит в хроническое.
По утрам пациента может беспокоить постоянный кашель со слизистой, скудной мокротой белого цвета. В некоторых случаях кашель отсутствует и появляется при воздействии на организм провоцирующего фактора.
Различают два вида заболевания:
- односторонний;
- двухсторонний.
В зависимости от формы, болезнь протекает в бронхах одного или обоих легких. Там выслушиваются хрипы, при кашле боль отдает в область за грудиной.
В некоторых случаях возникает локальная форма катарального бронхита. Для нее свойственно легкое течение, отсутствие осложнений и развитие на небольшом участке бронхов.
Более тяжелый диффузный тип. Поражение охватывает обширную зону. Вначале сильный кашель беспокоит пациента по утрам. С развитием болезни он может начаться в любое время суток.
Причины катарального бронхита и факторы риска

Факторами, провоцирующими возникновение острого катарального бронхита, являются:
- переохлаждение;
- снижение иммунитета;
- недавно перенесенные заболевания инфекционной природы (грипп, ОРВИ, ОРЗ, парагрипп и др.);
- наличие вредных привычек, особенно курение;
- недостаточное соблюдение правил гигиены ротовой полости, в результате чего там развиваются болезнетворные бактерии;
- заболевания органов дыхательной системы в острой и хронической форме.
Хронический катаральный бронхит является следствием запущенной острой формы, несвоевременной диагностики и лечения. Другими факторами риска служат курение и проживание в загрязненной местности, ослабление иммунитета.
Симптоматика

При болезни 1 степени страдают верхние слои бронхов, поэтому в острой форме она протекает легко, без осложнений, при условии своевременного и качественного лечения.
Пациента беспокоят следующие симптомы:
- озноб;
- насморк;
- повышенная температура тела;
- тошнота и рвота;
- кашель;
- вялость, сонливость, отсутствие аппетита.
Могут наблюдаться осиплость голоса, одышка, затрудненное дыхание, хрипы и свисты при дыхании, головная и мышечная боль.
Особенности кашля зависят от формы заболевания. При остром бронхите в первые дни наблюдается сухой, надоедливый кашель. Затем он переходит во влажный, с обильной мокротой прозрачного или белого цвета.
При хронической форме кашель в основном бывает сухой в утренние часы, возможно отделение небольшого количества мокроты белого цвета.
При запущенной форме, если у пациента двухсторонний бронхит, возможно появление гнойного экссудата, зеленой мокроты.
Возможные последствия

Если не лечить катаральный бронхит, возникает риск развития следующих осложнений:
- переход острой формы в хроническую, рецидивы;
- возникновение сухого кашля при любом переохлаждении;
- пневмония, отек легкого;
- сердечная недостаточность, тахикардия;
- повышенная чувствительность к инфекциям;
- эндокардит.
Диагностика

Для определения формы заболевания врач осматривает пациента, выслушивает жалобы и собирает анамнез. Назначаются дополнительные обследования и исследования:
- прослушивание легких для выявления хрипов и свистов;
- анализ мокроты – при болезни повышается уровень лейкоцитов, в биоматериале обнаруживаются остатки эпителия;
- бронхоскопия для взятия изучения состояния слизистой бронхов;
- общий анализ крови.
При катаральном бронхите нецелесообразно проводить рентгенографию.
Наличие свистов и хрипов свидетельствует о вовлечении в патологический процесс крупных бронхов.
Лечение катаральной формы

Чтобы вылечить катаральный эндобронхит, следует обратиться к врачу. Комплексная терапия включает применение медикаментов и физиотерапевтических методов. Возможно использование народных средств после консультации со специалистом.
Госпитализация проводится при развитии осложнений: сердечной и дыхательной недостаточности, воспалении легких, пневмотораксе, общей интоксикации организма и гнойном бронхите.
Также смена режима лечения необходима, если назначенная терапия не дает результатов, симптомы сохраняются или усиливаются.
Медикаменты

Лечение препаратами чаще всего проводится дома, в редких случаях – при наличии осложнений, запущенном заболевании – больного помещают в стационар.
Терапия катарального бронхита включает прием медикаментов следующих групп:
- антибактериальные (содержащие азитромицин, амоксициллин, левофлоксацин);
- противовоспалительные;
- муколитики (на основе амброксола, бромгексина, растительных экстрактов, ацетилцистеина);
- препараты, расширяющие бронхи (сождержащие аминофиллин, теофиллин);
- для снятия жара, озноба (парацетамол, производные пропионовой кислоты, ацетилсалициловая кислота, комплексные лекарства на их основе);
- противовирусные препараты для повышения иммунного статуса (на основе осельтамивира, умифеновира, кагоцела, интерферона).
Антибактериальные лекарства назначаются с третьего дня при стойкой повышенной температуре, усиливающемся кашле. Обязателен анализ крови на наличие бактериальной инфекции. В случае вирусной природы болезни антибактериальные препараты бесполезны.
Антибиотики желательно принимать после еды в одно и то же время. При нарушениях кишечной микрофлоры дополнительно используются пробиотики и пребиотики на основе лакто- и бифидобактерий, комплексные препараты.
Главное условие при применении средств для восстановления микрофлоры – перерыв между их приемом и употреблением антибиотиков должен составлять около 3 часов.
В первые дни, когда пациента беспокоит сухой, надоедливый кашель, возможен прием противокашлевых средств (бутамирата цитрата, комбинированных препаратов), особенно на ночь, для прекращения приступов кашля и обеспечения спокойного сна.
Их нельзя применять совместно с муколитиками, направленными на разжижение и отведение мокроты. Максимальная продолжительность приема противокашлевых медикаментов не должно превышать 3-5 дней.
Муколитики назначаются в виде раствора, сиропа или таблеток. Возможно использование раствора амброксола для ингаляций.
Противовоспалительные и жаропонижающие лекарства также используются без назначения врача до 5 дней. При употреблении их детьми срок сокращается до 3 дней.
В детском возрасте противопоказаны лекарства на основе ацетилсалициловой кислоты (до 15 лет) из-за риска возникновении синдрома Рея.
Жаропонижающие используются после еды для уменьшения раздражения слизистой желудка. Они противопоказаны или требуют коррекции дозировки при заболеваниях печени, почек, обострении язвы и гастрита.
При появлении первых симптомов болезни необходимо применять с первого дня препараты, содержащие интерфероны. Они способствуют повышению иммунитета, лучшей выработке антител и скорейшему выздоровлению.
Применяются для лечения и профилактики курсом.
Противовирусные медикаменты выпускаются в капсулах и таблетках, свечах, каплях в нос, сиропах или растворах для внутреннего применения.
Физиотерапия

Врач назначает физиотерапевтическое лечение для улучшения отхождения мокроты, ее разжижения, усиления действия применяемых медикаментов. Рекомендуемые процедуры:
- УВЧ;
- электрофорез;
- индуктотермия.
Важно: физиотерапия противопоказана при высокой температуре тела и повышенном давлении. Если возникли эти симптомы, процедуры необходимо отложить до стабилизации состояния.
Народные средства

Одна из рекомендаций для быстрого выздоровления – обильное питье. Желательно использовать ягодные морсы из клюквы, брусники, малины, черный чай с лимоном и облепихой.
Полезен отвар шиповника как источник витамина C и липовый чай, особенно при повышенной температуре тела.
Для разжижения и лучшего отхождения мокроты рекомендуется приготовить сбор. Для этого нужно взять по 10 г ромашки и мать-и-мачехи, 20 г душицы. Смешать, заваривать и пить маленькими глотками трижды в день по полстакана.
Полученный настой также обладает антисептическим, противовоспалительным и обволакивающим действием. Он смягчает горло при сухом, раздражающем кашле.
Другое растительное сырье, позволяющее вылечить катаральный бронхит:
- почки березы;
- девясил;
- корень алтея;
- зверобой;
- плоды аниса;
- солодка.
Они применяются по отдельности или в смеси.
Можно отварить картофель, а получившийся в процессе варки раствор использовать для ингаляций.
Также эффективны ингаляции с минеральной водой или физиологическим раствором.
Профилактика
Профилактические меры в первую очередь направлены на укрепление иммунитета:
- прием витаминов;
- полноценное питание с включением в него чеснока, цитрусовых, лука;
- прогулки на свежем воздухе;
- вакцинация;
- искоренение вредных привычек, в частности курения;
- ограничение посещений многолюдных мест в период эпидемии, использование препаратов с интерфероном для защиты организма;
- закаливание – солнечные и воздушные ванны, обливание и обтирание водой;
- одежда по погоде;
- исключение воздействия негативных факторов – пыли, дыма, выхлопных газов, испарений краски, резких запахов.
Для лечения катарального бронхита применяется комплекс мер, позволяющих не допустить переход острой формы в хроническую. При этом немаловажно соблюдение профилактических рекомендаций.
Хронический бронхит – это диффузный прогрессирующий воспалительный процесс в бронхах, приводящий к морфологической перестройке бронхиальной стенки и перибронхиальной ткани. Обострения хронического бронхита возникают несколько раз в год и протекают с усилением кашля, выделением гнойной мокроты, одышкой, бронхиальной обструкцией, субфебрилитетом. Обследование при хроническом бронхите включает проведение рентгенографии легких, бронхоскопии, микроскопического и бактериологического анализа мокроты, ФВД и др. В лечении хронического бронхита сочетают медикаментозную терапию (антибиотики, муколитики, бронхолитики, иммуномодуляторы), санационные бронхоскопии, оксигенотерапию, физиотерапию (ингаляции, массаж, дыхательную гимнастику, лекарственный электрофорез и др.).
Общие сведения
Заболеваемость хроническим бронхитом среди взрослого населения составляет 3-10%. Хронический бронхит в 2-3 раза чаще развивается у мужчин в возрасте 40 лет. О хроническом бронхите в современной пульмонологии говорят в том случае, если на протяжении двух лет отмечаются обострения заболевания продолжительностью не менее 3-х месяцев, которые сопровождаются продуктивным кашлем с выделением мокроты. При многолетнем течении хронического бронхита существенно повышается вероятность таких заболеваний, как ХОБЛ, пневмосклероз, эмфизема легких, легочное сердце, бронхиальная астма, бронхоэктатическая болезнь, рак легких. При хроническом бронхите воспалительное поражение бронхов носит диффузный характер и со временем приводит к структурным изменениям стенки бронха с развитием вокруг нее перибронхита.
Хронический бронхит
Причины
В ряду причин, вызывающих развитие хронического бронхита, ведущая роль принадлежит длительному вдыханию полютантов – различных химических примесей, содержащихся в воздухе (табачного дыма, пыли, выхлопных газов, токсических паров и др.). Токсические агенты оказывают раздражающее воздействие на слизистую, вызывая перестройку секреторного аппарата бронхов, гиперсекрецию слизи, воспалительные и склеротические изменения бронхиальной стенки. Довольно часто в хронический бронхит трансформируется несвоевременно или не до конца излеченный острый бронхит.
Обострение хронического бронхита, как правило, возникает при присоединении вторичного инфекционного компонента (вирусного, бактериального, грибкового, паразитарного). К развитию хронического бронхита предрасположены лица, страдающие хроническими воспалениями верхних дыхательных путей — трахеитами, фарингитами, ларингитами, тонзиллитами, синуситами, ринитами. Неинфекционными факторами, вызывающими обострение хронического бронхита, могут являться аритмии, хроническая сердечная недостаточность, ТЭЛА, гастроэзофагеальная рефлюксная болезнь, дефицит a1-антитрипсина и др.
Патогенез
В основе механизма развития хронического бронхита лежит повреждение различных звеньев системы местной бронхопульмональной защиты: мукоцилиарного клиренса, локального клеточного и гуморального иммунитета (нарушается дренажная функция бронхов; уменьшается активностьa1-антитрипсина; снижается продукция интерферона, лизоцима, IgA, легочного сурфактанта; угнетается фагоцитарная активность альвеолярных макрофагов и нейтрофилов).
Это приводит к развитию классической патологической триады: гиперкринии (гиперфункции бронхиальных желез с образованием большого количества слизи), дискринии (повышению вязкости мокроты ввиду изменения ее реологических и физико-химических свойств), мукостазу (застою густой вязкой мокроты в бронхах). Данные нарушения способствуют колонизации слизистой бронхов инфекционными агентами и дальнейшему повреждению бронхиальной стенки.
Эндоскопическая картина хронического бронхита в фазу обострения характеризуется гиперемией слизистой бронхов, наличием слизисто-гнойного или гнойного секрета в просвете бронхиального дерева, на поздних стадиях — атрофией слизистой оболочки, склеротическими изменениями в глубоких слоях бронхиальной стенки.
На фоне воспалительного отека и инфильтрации, гипотонической дискинезии крупных и коллапса мелких бронхов, гиперпластических изменений бронхиальной стенки легко присоединяется бронхиальная обструкция, которая поддерживает респираторную гипоксию и способствует нарастанию дыхательной недостаточности при хроническом бронхите.
Классификация
Клинико-функциональная классификация хронического бронхита выделяет следующие формы заболевания:
- По характеру изменений: катаральный (простой), гнойный, геморрагический, фибринозный, атрофический.
- По уровню поражения: проксимальный (с преимущественным воспалением крупных бронхов) и дистальный (с преимущественным воспалением мелких бронхов).
- По наличию бронхоспастического компонента: необструктивный и обструктивный бронхит.
- По клиническому течению: хронический бронхит латентного течения; с частыми обострениями; с редкими обострениями; непрерывно рецидивирующий.
- По фазе процесса: ремиссия и обострение.
- По наличию осложнений: хронический бронхит, осложненный эмфиземой легких, кровохарканьем, дыхательной недостаточностью различной степени, хроническим легочным сердцем (компенсированным или декомпенсированным).
Симптомы хронического бронхита
Хронический необструктивный бронхит характеризуется кашлем с выделением мокроты слизисто-гнойного характера. Количество откашливаемого бронхиального секрета вне обострения достигает 100-150 мл в сутки. В фазу обострения хронического бронхита кашель усиливается, мокрота приобретает гнойный характер, ее количество увеличивается; присоединяются субфебрилитет, потливость, слабость.
При развитии бронхиальной обструкции к основным клиническим проявлениям добавляется экспираторная одышка, набухание вен шеи на выдохе, свистящие хрипы, коклюшеподобный малопродуктивный кашель. Многолетнее течение хронического бронхита приводит к утолщению концевых фаланг и ногтей пальцев рук («барабанные палочки» и «часовые стекла»).
Выраженность дыхательной недостаточности при хроническом бронхите может варьировать от незначительной одышки до тяжелых вентиляционных нарушений, требующих проведения интенсивной терапии и ИВЛ. На фоне обострения хронического бронхита может отмечаться декомпенсация сопутствующих заболеваний: ИБС, сахарного диабета, дисциркуляторной энцефалопатии и др. Критериями тяжести обострения хронического бронхита служат выраженность обструктивного компонента, дыхательной недостаточности, декомпенсации сопутствующей патологии.
При катаральном неосложненном хроническом бронхите обострения случаются до 4-х раз в год, бронхиальная обструкция не выражена (ОФВ1 > 50% от нормы). Более частые обострения возникают при обструктивном хроническом бронхите; они проявляются увеличением количества мокроты и изменением ее характера, значительными нарушениями бронхиальной проходимости (ОФВ1 гнойный бронхит протекает с постоянным выделением мокроты, снижением ОФВ1
Диагностика
В диагностике хронического бронхита существенное значение имеет выяснение анамнеза заболевания и жизни (жалоб, стажа курения, профессиональных и бытовых вредностей). Аускультативными признаками хронического бронхита служат жесткое дыхание, удлиненный выдох, сухие хрипы (свистящие, жужжащие), влажные разнокалиберные хрипы. При развитии эмфиземы легких определяется коробочный перкуторный звук.
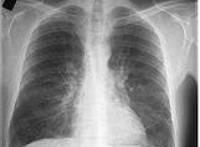
Верификации диагноза способствует проведение рентгенографии легких. Рентгенологическая картина при хроническом бронхите характеризуется сетчатой деформацией и усилением легочного рисунка, у трети пациентов – признаками эмфиземы легких. Лучевая диагностика позволяет исключить пневмонию, туберкулез и рак легких.
Микроскопическое исследование мокроты выявляет ее повышенную вязкость, сероватый или желтовато-зеленый цвет, слизисто-гнойный или гнойный характер, большое количество нейтрофильных лейкоцитов. Бактериологический посев мокроты позволяет определить микробных возбудителей (Streptococcus pneumoniae, Staphylococcus aureus, Haemophilus influenzae, Moraxella catarrhalis, Klebsiella pneumoniae, Pseudomonas spp., Enterobacteriaceae и др.). При трудностях сбора мокроты показано проведение бронхоальвеолярного лаважа и бактериологического исследования промывных вод бронхов.
Степень активности и характер воспаления при хроническом бронхите уточняется в процессе диагностической бронхоскопии. С помощью бронхографии оценивается архитектоника бронхиального дерева, исключается наличие бронхоэктазов.
Выраженность нарушений функции внешнего дыхания определяется при проведении спирометрии. Спирограмма у пациентов с хроническим бронхитом демонстрирует снижение ЖЁЛ различной степени, увеличение МОД; при бронхиальной обструкции – снижение показателей ФЖЁЛ и МВЛ. При пневмотахографии отмечается снижение максимальной объемной скорости выдоха.
Из лабораторных тестов при хроническом бронхите проводятся общий анализ мочи и крови; определение общего белка, белковых фракций, фибрина, сиаловых кислот, СРБ, иммуноглобулинов и др. показателей. При выраженной дыхательной недостаточности исследуются КОС и газовый состав крови.
Лечение хронического бронхита
Обострение хронического бронхита лечится стационарно, под контролем врача-пульмонолога. При этом соблюдаются основные принципы лечения острого бронхита. Важно исключить контакт с токсическими факторами (табачным дымом, вредными веществами и т. д.).
Фармакотерапия хронического бронхита включает назначение противомикробных, муколитических, бронходилатирующих, иммуномодулирующих препаратов. Для проведения антибактериальной терапии используются пенициллины, макролиды, цефалоспорины, фторхинолоны, тетрациклины внутрь, парентерально или эндобронхиально. При трудноотделяемой вязкой мокроте применяются муколитические и отхаркивающие средства (амброксол, ацетилцистеин и др.). С целью купирования бронхоспазма при хроническом бронхите показаны бронхолитики (эуфиллин, теофиллин, салбутамол). Обязателен прием иммунорегулирующих средств (левамизола, метилурацила и т. д.).
При тяжелом хроническом бронхите могут проводиться лечебные (санационные) бронхоскопии, бронхоальвеолярный лаваж. Для восстановления дренажной функции бронхов используются методы вспомогательной терапии: щелочные и лекарственные ингаляции, постуральный дренаж, массаж грудной клетки (вибрационный, перкуторный), дыхательная гимнастика, физиотерапия (УВЧ и электрофорез на грудную клетку, диатермия), спелеотерапия. Вне обострения рекомендуется пребывание в санаториях Южного берега Крыма.
При хроническом бронхите, осложненном легочно-сердечной недостаточностью, показана кислородная терапия, сердечные гликозиды, диуретики, антикоагулянты.
Прогноз и профилактика
Своевременное комплексное лечение хронического бронхита позволяет увеличить продолжительность периода ремиссии, снизить частоту и тяжесть обострений, однако не дает стойкого излечения. Прогноз хронического бронхита отягощается при присоединении бронхиальной обструкции, дыхательной недостаточности и легочной гипертензии. Профилактическая работа по предупреждению хронического бронхита заключается в пропаганде отказа от курения, устранении неблагоприятных химических и физических факторов, лечении сопутствующей патологии, повышении иммунитета, своевременном и полном лечении острого бронхита.


