Заболевания сердечно сосудистой системы атеросклероз
Атеросклероз сосудов сердца – хроническое заболевание, которое развивается при образовании холестериновых бляшек на стенках коронарных артерий. Отложения мешают сердцу получать адекватное кровоснабжение, оно ослабляется. Если атеросклеротическая бляшка полностью перекроет просвет сосуда, часть клеток отмирает – развивается инфаркт миокарда.

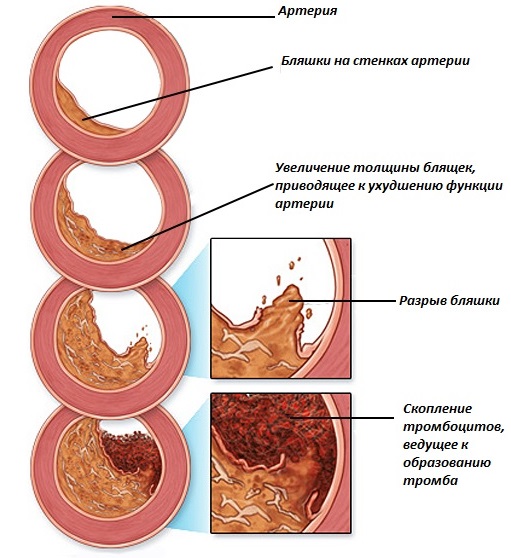
Механизм развития атеросклеротической бляшки
Выделяют 5 стадий:
- Долипидная. Создаются условия для образования атеросклеротической бляшки: сосудистая стенка травмируется. Происходят изменения состава крови: увеличивается концентрация плохого холестерина. Она заканчивается, когда ферменты организма перестают успевать очищать стенку артерии от «налета».
- Липоидоз. Вторая стадия атеросклероза – начало формирование атероматозной бляшки. Холестерин, липопротеины низкой плотности (ЛПНП) начинают налипать на стенку артерии, образуя жировые полосы, пятна. Бляшка пока настолько мала, что не затрудняет кровоток.
- Липосклероз. Очаг отложения прорастает соединительной тканью. Размеры атеросклеротической бляшки увеличиваются.
- Атероматоз. Начинается деструкция жировых отложений. Из продуктов распада образуется плотная масса, деформирующая стенку артерии. К этому моменту холестериновая бляшка достигает больших размеров, мешает нормальному кровоснабжению сердца. Часто поверхность поражения начинает изъязвляться, что провоцирует тромбообразование.
- Атерокальциноз. В толще бляшек откладывается соли кальция. По плотности формирование напоминает камень. Риск тромбообразования повышается.
Читайте также: последствия атеросклеротической болезни сердца
Причины, факторы риска
Атеросклероз – хроническое нарушение, развивающееся несколько десятилетий. Когда говорят о причине патологии, обычно используют термин «полиэтиологическое заболевание». Это значит, что за развитие болезни ответственно сразу несколько факторов. Повреждающее действие на стенку артерии оказывают:
- курение;
- повышенное артериальное давление;
- высокий холестерин, ЛПНП;
- диабет;
- пристрастие к спиртному.
При атеросклерозе сердца существуют факторы риска, повышающие вероятность развития заболевания:
- возраст. Чаше всего от данной патологии страдают люди старшего, пожилого возраста;
- пол. Мужчины имеют больший риск развития ишемической болезни сердца, а также других ассоциированных с атеросклерозом заболеваний;
- наследственная предрасположенность;
- лишний вес;
- регулярные сильные стрессы;
- диета, содержащая избыток насыщенных жиров, бедная клетчаткой.
Признаки атеросклероза сердца
Первые признаки появляются, когда атеросклеротическая бляшка перекрывает значительную часть сосуда. Обычно вначале заболевания ухудшение самочувствия наступает после физической нагрузки, эмоционального перенапряжения. Симптомы атеросклероза коронарных артерий могут включать:

- Приступ стенокардии. Ощущается как сдавливание, боль в середине или левой части груди. Обычно приступ проходит за несколько минут. У отдельных людей боль может отдавать в шею, спину, руку;
- Одышка. Может быть постоянной или развиваться после нагрузок.
При атеросклерозе сердца полная блокировка одной из сердечных артерий приводит к инфаркту миокарда. Его симптомы – сильная, продолжительная боль в области середины груди, которая отдает в плечо, челюсть, руку. Иногда ее сопровождает одышка, потоотделение.
Современные методы диагностики
Диагностика начинается с осмотра у врача. При наличии факторов риска, симптомов, сердечных шумов пациента направляют пройти более тщательное обследование. Оно может включать:
- биохимический анализ крови с развернутой липидограммой. Данный анализ дает врачу информацию о функционировании внутренних органов, а также содержании холестерина и его фракций;
- электрокардиограмма (ЭКГ). Запись электрических импульсов сердца позволяет оценить проводимость сердечной мышцы. Атеросклероз сердца нарушает питание миокарда, что отражается на электрокардиограмме;
- стресс-тест. В начале заболевания симптомы, а также изменения сердечной активности регистрируются только после нагрузок. Поэтому запись кардиограммы могут сочетать с ездой на велотренажере, бегом по беговой дорожке или другим видом физической активности. Вариант стресс теста – введение лекарственных препаратов, моделирующих физическую нагрузку;
- ангиограмма – способ получения изображения сосудов сердца. Пациенту внутривенно вводят краску, делающую артерии хорошо видимыми на рентгеновских снимках, МРТ, КТ;
- эхокардиограмма (УЗИ сердца) – позволяет оценить состояние сердечной мышцы, клапанов, камер. При помощи ультразвукового исследования можно измерить скорость кровотока, а также другие характеристики. Для такого развернутого обследования, которое называется допплерографией, требуется специальный датчик.
Как убрать бляшки в сосудах сердца: особенности лечения
Существует несколько методов лечения атеросклероза. При выборе врач учитывает индивидуальные особенности пациента, наличие сопутствующих заболеваний, риск развития инфаркта миокарда.
На начальном этапе большинству пациентов для улучшения самочувствия достаточно соблюдать диету, пересмотреть свой образ жизни. Медикаментозная терапия атеросклероза показана больным с более запущенными стадиями заболевания, а также людям с противопоказаниями к оперативному вмешательству. Хирургическое лечение необходимо людям с тяжелой формой заболевания.
Диета

Правильное питание, сочетающееся со здоровыми привычками может снизить уровень триглицеридов на 50%. Соблюдать такую диету несложно, ведь она содержит мало запретов, а также дает простор кулинарному творчеству. Основные принципы правильного питания:
- Питайтесь часто, но понемногу. Идеально разделить суточный прием пищи на завтрак, обед, ужин, между которыми включить 2 перекуса.
- Выбирайте здоровые жиры. Насыщенные жиры, которых много в красном мясе, животном жире, жирной молочной пище, пальмовом, кокосовом маслах, повышают уровень общего холестерина, ЛПНП. Их содержание не должно превышать 7% от суточной нормы калорий. Здоровые ненасыщенные жирные кислоты содержатся в орехах, семечках, авокадо, растительных маслах. Их должно быть больше.
- Исключите транс-жиры. Они значительно повышаю концентрацию плохого холестерина, снижают содержание хорошего. Транс жирами богата жареная пища, готовые продукты: от печенья до вермишели быстрого приготовления. Поэтому перед покупкой всегда изучайте этикетку.
- Ешьте пищу, богатую омега-3 жирными кислотами. Они повышают концентрацию ЛПВП, снижают триглицериды, нормализируют давление. Омегой 3 богаты рыбы жирных сортов: сельди, скумбрии, лососи, макрели. Омега-3 жирные кислоты можно получить из растительной пищи: семян льна, миндаля, грецких орехов. Кроме того, такие продукты богаты полноценным белком.
- Не забывайте о клетчатке. Лидеры по ее содержанию овощи, бобовые, отруби, каши. Оба типа клетчатки благотворно сказываются на состоянии сердечно-сосудистой системы. Но растворимые формы углеводов обладают способностью снижать уровень ЛПНП.
Здоровые привычки
Атеросклероз сосудов сердца можно побороть простыми изменениями образа жизни. Врачи советуют:

- Бросить курить. Полностью отказаться от сигарет – хорошая идея. Во-первых, так можно повысить уровень ЛПВП, во-вторых – снизить риск развития сердечно-сосудистых заболеваний. Врачи посчитали, что через год избавления от вредной привычки вероятность возникновения сердечно-сосудистых заболеваний понижается в два раза. Через 15 лет после отказа сигарет прогноз будет таким же, как у людей, которые никогда не курили.
- Избавьтесь от лишнего веса. Даже снижение массы тела на 5-10% позволяет существенно снизить уровень холестерина;
- Алкоголь только в небольших количествах. Умеренные дозы алкоголя повышает ЛПВП, но только умеренные. Для женщин, мужчин старше 65 — не более 14 г спирта/сутки, для мужчин младше 65 лет – до 28 г/сутки. 14 г спирта эквивалентно 45 мл водки, 150 мл 12% вина, 360 мл 5% пива;
- Будьте физически активными. Всего 30 минут ежедневных упражнений достаточно для заметного снижения уровня холестерина, повышения ЛПВП. Если у вас не получается уделять столько времени занятиям, замените их прогулкой или работой на огороде.
Лекарственные препараты
При запущенной форме атеросклероза сердца только диеты, приобщения к здоровому образу жизни недостаточно. Современные медикаментозные средства не могут вылечить больного полностью, но применение препаратов позволяет сохранить качество жизни пациента на высоком уровне, а также снизить риск развития инфаркта миокарда, инсульта.
Схема лечения составляется для каждого пациента индивидуально, с учетом нюансов течения заболевания, данных истории болезни. Она может включать различные классы лекарств.
Гиполипидемические средства
Препараты этой группы снижают уровень общего холестерина, липопротеинов очень низкой, низкой плотности (ЛПОНП, ЛПНП), триглицеридов, повышают содержание липопротеинов высокой плотности (ЛПВП). Изменение концентрации липидов позволяет остановить рост холестериновых бляшек, немного уменьшить их размеры, а также улучшить состояние сосудов. Схема лечения может включать один или несколько классов гиполипидемических препаратов:

- статины – самые мощные из существующих препаратов. Они блокируют синтез холестерина. Концентрация «плохих» жиров уменьшается, «хороших» растет. Статины последнего поколения – аторвастатин, розувастатин обладают наибольшей силой действия, наименьшим количеством побочных эффектов. Пациентам с умеренно высоким уровнем холестерина могут назначить более простой симвастатин;
- фибраты – до появления статинов считались самыми мощными лекарствами, нормализирующими уровень липидов. Они стимулируют расщепление ЛПОНП, незначительно снижают ЛПНП, а также повышают ЛПВП. Чаще всего для лечения пациентов с атеросклерозом назначают фенофибрат;
- высокие дозы витамина РР (никотиновая кислота, витамин В3). Эффективно снижает уровень триглицеридов, умеренно – общего холестерина, ЛПНП, повышает ЛПВП. Однако препараты никотиновой кислоты редко применяются для лечения атеросклероза сосудов. Причина непопулярности – большая распространенность побочных реакций. Около 80% пациентов испытывают неприятные ощущения на фоне приема витамина РР;
- секвестранты желчных кислот (колестирамин, колестипол) – связывают желчные кислоты, поступающие в кишечник. Образовавшиеся комплексы выводятся с калом. Это заставляет организм синтезировать новые желчные кислоты, используя в качестве сырья холестерин. Этим объясняется их способность понижать общий холестерин, ЛПНП.
- ингибиторы всасывания холестерина (эзетимиб). Препараты данной группы препятствуют усвоению пищевого холестерина. Организму приходится расщеплять ЛПНП, а также изымать стерол из периферических тканей. Эти изменения приводят к нормализации показателей жирового обмена;
- препараты ненасыщенных жирных кислот (Омакор, ОмегаТрин). Средства, содержащие омега-3 жирные кислоты, благотворно влияют на показатели липидного спектра крови. Они обладают очень мягким действием. Их назначают при легкой форме атеросклероза.
Антикоагулянты
При атеросклерозе сердца риск развития тромбообразования возрастает. Чтобы не допустить перекрытия коронарных артерий в схему лечения добавляют препараты, которые уменьшают вязкость крови, а также препятствуют слипанию клеток. Чаще других назначают препараты аспирина, варфарина.
Читайте также: обзор непрямых антикоагулянтов перорального приема
Антигипертензивные медикаменты
Высокий уровень артериального давление и атеросклероз сердца практически всегда неразрывно связаны. Постоянное влияние гипертензии на стенку сосуда делает артерию неэластичной, ломкой. Она легко повреждается, а на месте травмы образуется атеросклеротическая бляшка. По этой причине снижение давления всего на 35-40% уже тормозит развитие атеросклероза.
Для коррекции показателей давления пациенту назначают амлодипин, бисопролол, валсартан, лизиноприл, нитроглицерин. Некоторые из перечисленных препаратов обладают дополнительными свойствами: уменьшают частоту, силу сердечных сокращений. Это снижает нагрузку на ослабленное сердце.
Хирургическое лечение
К операции прибегают при значительном риске перекрытия просвета коронарных сосудов, а также невозможности контролировать симптомы при помощи лекарств. Существует несколько хирургических техник лечения атеросклероза коронарных сосудов сердца.
Коронарная ангиопластика
Малоинвазивная процедура, в крупную артерию вводят катетер со спущенным баллоном на конце. Под контролем аппаратуры врач передвигает его по сосудам пока не достигнет участка сужения. Затем производится серия надувания, сдувания баллона, что помогает расширить просвет артерии. Извлечение атеросклеротической бляшки при этом не проводят.

Закрепления результата достигается установкой стента – миниатюрный металлический каркас, который доставляют сложенным к месту сужения. Современные стенты могут содержать покрытие из лекарственных препаратов, помогающих удерживать сосуд расширенным. Операцию проводят в экстренном порядке при поступлении пациентов с инфарктом миокарда.
Шунтирование коронарной артерии
Коронарная пластика не всегда может адекватно восстановить кровоток. Для лечения более серьезных случаев атеросклероза сердца используют технику шунтирования. Это сложная операция, цель которой создать запасной путь току крови в обход суженого участка. Хирург вырезает у пациента участок грудной, лучевой артерии или подкожной вены ноги. Затем выше, ниже места сужения делаются надрезы, к которым пришивают сосудистый протез.
Шунтирование требует немало времени – около 3-4 часов, а также длительной реабилитации. По этой причине такую операцию назначают только тяжелобольным людям.
Трансплантация сердца
У некоторых пациентов состояние собственного сердца настолько плохо, что не имеет смысла его оперировать. Но если это молодой человек, другие органы которого имеют хорошее состояние, ему может быть рекомендована трансплантация донорского сердца. Процедура требует высочайшей квалификации врачей, современного оборудования, значительных финансовых вложений, а также наличия подходящего донора. Поэтому ее удается произвести редко.
Народные средства
Атеросклероз сердца на начальных стадиях можно притормозить при помощи народных методик лечения. Для этого нужно использовать силу биологически активных веществ, содержащихся в различных травах, продуктах питания. Снизить уровень холестерина, привести в порядок сосуды помогут следующие рецепты:
- Чеснок. Популярный овощ полезно есть всем, кто имеет высокий холестерин. Он снижает кровяное давление, уровень плохого холестерина, замедляет развитие атеросклероза. Чеснок можно есть готовым, сырым или приготовить из него масло. Для этого очистите, пропустите через пресс одну головку чеснока. Залейте ее 0,5 л оливкового масла. Используйте для заправки салатов, гарниров.
- Семена льна. Богаты омега-3 жирными кислотами, которые обладают способностью снижать риск сердечно-сосудистых заболеваний. Необходимо принимать измельченными. Горсть семян поместите в кофемолку, измельчите. Можно добавлять в салаты, посыпать гарниры или овощные рагу.
- Плоды боярышника. Используются для лечения сердечно-сосудистых заболеваний со времен Римской империи. Для приготовления настоя залейте 2 ст. л. ягод стаканом кипятка. Выпивайте по 100 мл 3 раза/сутки.
- Астрагал. Растение с красивым названием обладает антибактериальными, противовоспалительными свойствами, поддерживает иммунную систему, снижает риск сердечных заболеваний. Для приготовления настоя 15 г травы поместите в термос, залейте 300 мл кипятка. Настаивайте 2 часа. Выпивайте по 100 мл перед завтраком обедом, ужином.
- Прополис. Обладает очень разносторонним действием. Для лечения используют водную или спиртовую настойку прополиса. Принимают по 7 капель за полчаса до еды на протяжении 3 месяцев. Спиртовую настойку перед употреблением разводят водой.
Больше рецептов можно узнать посмотрев видео.
Возможные осложнения, профилактика
Самое опасное осложнение атеросклероза сердца – инфаркт миокарда. Кроме того, при регулярном недостаточном кровообращении сердечная мышца слабеет. Она не может справляться с имеющейся нагрузкой, развивается сердечная недостаточность.
Чем раньше вы начнете правильно питаться, откажитесь от вредных привычек, приобретете здоровые, тем позже начнет развиваться атеросклероз. Но самое главное здоровый образ жизни помогает снизить вероятность развития инфаркта, инсульта, а также других болезней.
Важное место в профилактике атеросклероза занимают плановые анализы крови. Рекомендуется начинать контролировать уровень триглицеридов с детского возраста. Первый анализ следует сделать ребенку к 9-11 годам, затем к 17-21 годам. Взрослым людям необходимо проходить обследование каждые 4-6 лет.
Литература
- Valencia Higuera. What Is Coronary Artery Disease?, 2018
- Mendis Shanthi, Puska Pekka, Norrving Bo. Global atlas on cardiovascular disease prevention and control, 2011
- Christian Nordqvist. Coronary heart disease: What you need to know, 2018

Ирина Костылева
Высшее медицинское образование. Кировская государственная медицинская академия (КГМА). Участковый терапевт. Подробнее об авторе
Последнее обновление: Февраль 1, 2020
Заболевания сердечно-сосудистой системы широко распространены среди взрослого населения многих стран мира и занимают лидирующее место в общей статистике смертности. В основном данная проблема затрагивает страны со средним и низким уровнем дохода – 4 из 5 умерших от сердечно-сосудистой патологии являлись жителями данных регионов. Читателю, не имеющему медицинского образования, стоит хотя бы в общих чертах понимать, что представляет собой та или иная болезнь сердца или сосудов, чтобы при подозрении на ее развитие не терять драгоценное время, а сразу же обратиться за медицинской помощью. Для того, чтобы узнать признаки самых распространенных заболеваний сердечно-сосудистой системы, прочтите данную статью.
Атеросклероз
Атеросклероз – это хроническое, неуклонно прогрессирующее заболевание артерий преимущественно крупного или среднего калибра, являющееся основной причиной развития различных болезней сердца и сосудов. Данное заболевание в наши дни приняло характер эпидемии, являясь причиной около 50% всех летальных исходов.
Берет свое начало атеросклероз еще в молодом возрасте и постоянно прогрессирует. У лиц старше 60 лет изменения в сосудистой стенке, характерные для той или иной стадии атеросклероза, присутствуют в 100% случаев.
Причиной атеросклероза является нарушение в организме липидного обмена. Факторы риска развития данного заболевания следующие:
- Немодифицируемые (то есть те, на которые больной не может повлиять):
- возраст (женщины старше 55 лет или в более молодом при ранней менопаузе, мужчины старше 45 лет);
- мужской пол;
- наследственная предрасположенность (раннее развитие атеросклероза у ближайших родственников).
- Модифицируемые (те, которые больной может при желании устранить):
- курение – независимо от количества выкуриваемых в день сигарет;
- повышенное артериальное давление – выше 140/90 мм рт. ст.;
- сахарный диабет;
- индекс массы тела более 30 – ожирение;
- особенно – абдоминальный тип ожирения – окружность талии у женщин более 88 см, у мужчин – более 102 см.
- Частично обратимые:
- Изменения в биохимическом анализе крови (уровень общего холестерина в крови более 5.2 ммоль/л, липопротеидов низкой плотности (в бланке анализа – ЛПНП) более 4.1 ммоль/л или менее 0.9 ммоль/л.
- Другие факторы:
- злоупотребление алкоголем;
- гиподинамия (низкая физическая активность);
- прием пероральных контрацептивов;
- неблагоприятная психосоциальная обстановка – социальная изоляция, депрессия, стрессы;
- употребления мягкой воды.
Нарушение обмена липидов, выражаемое в повышенном содержании в крови холестерина и триглицеридов, запускает ряд патофизиологических механизмов, результатом которых является повреждение внутренней оболочки артерий, эндотелия. Это приводит к прилипанию в поврежденном участке тромбоцитов, образующих атеросклеротическую бляшку. Эта бляшка постепенно увеличивается в размерах, все больше и больше закупоривая просвет сосуда, и органы, которые данный сосуд снабжает кровью, испытывают недостаток кислорода. Бляшка может разорваться, приводя к тромбозу (закупорке тромбом) – этот механизм лежит в основе нестабильной стенокардии, инфаркта миокарда и внезапной смерти.
Ишемическая болезнь сердца (ИБС)
ИБС является чрезвычайно важной медицинской проблемой, поскольку характеризуется крайне высокой распространенностью и смертностью. Более половины случаев смертности от болезней сердечно-сосудистой системы приходится именно на ИБС. Каждый пятый мужчина в возрасте 50-59 лет страдает данной патологией, причем уровни заболеваемости и смертности с каждым годом становятся все выше.
Ишемическая болезнь сердца – это заболевание, вызванное атеросклеротическим поражением сосудов сердца – коронарных артерий, приводящее к дисбалансу между доставкой и потребностью сердечной мышцы в кислороде – развитию ишемии миокарда.
Факторами, повышающими риск развития ИБС, являются:
- Основные факторы:
- нарушение баланса липидов в крови;
- повышенное артериальное давление;
- курение;
- сахарный диабет;
- отягощенная наследственность (внезапная смерть либо инфаркт миокарда у ближайших родственников в возрасте ранее 55 лет у мужчин и 65 лет у женщин).
- Второстепенные факторы:
- избыточная масса тела;
- гормональная заместительная терапия после ранней менопаузы;
- прием пероральных контрацептивов;
- психосоциальные факторы;
- инфекционные факторы (цитомегаловирус, хламидии, хеликобактер пилори);
- злоупотребление алкоголем;
- гипертрофия левого желудочка;
- изменения в биохимическом анализе крови (повышенный уровень триглицеридов, липопротеина, фибриногена, гомоцистеина, прокоагулянтов, наличие маркеров воспаления).
Существует 6 форм ишемической болезни сердца, отличающихся по механизму развития и особенностям клинического течения:
- Внезапная коронарная смерть.
Данная форма определяется как смерть, наступившая в присутствии свидетелей, мгновенно либо в течение 60 минут от начала острой симптоматики, которой предшествует внезапная потеря сознания, у человека здорового или же больного, но находившегося в удовлетворительном состоянии. Основной фактор риска данной формы ИБС – нарушение функции левого желудочка сердца.
Форма ИБС, характеризующаяся приступами загрудинной боли в ответ на ишемию миокарда, возникающую по причине воздействия факторов, провоцирующих ее. Главным провоцирующим фактором является физическая нагрузка (как производственная работа, так и бытовые нагрузки – поднятие тяжестей, ходьба по улице, подъем по лестнице). Также спровоцировать приступ стенокардии может нагрузка психоэмоциональная, вызванная не только отрицательными, но и положительными эмоциями. Реже причинами развития приступа становятся половой акт, избыточный прием пищи, воздействие холода (как общее, так и локальное), перенапряжение во время акта дефекации – в случае, если у больного запор. При неоказании медицинской помощи стенокардия будет прогрессировать и приведет к нестабильной стенокардии.
- Нестабильная стенокардия.
Данная форма ИБС включает в себя впервые возникшую, прогрессирующую и постинфарктную стенокардию. Это период обострения ишемической болезни сердца, характеризующийся усилением тяжести болевых приступов и являющийся ведущим фактором риска развития крупноочагового инфаркта миокарда.
- Острый инфаркт миокарда (ИМ).
Одно из наиболее грозных сердечно-сосудистых заболеваний и заболеваний внутренних органов в целом. Характеризуется чрезвычайно высокой смертностью – частота острого ИМ среди мужчин старше 40 лет колеблется в пределах 2-6 случаев на 1000 человек. Ежегодно от данной патологии погибает порядка 500 000 человек.
Инфаркт миокарда – это состояние, возникающее вследствие внезапного прекращения коронарного кровотока в связи с тромбозом коронарного сосуда и развитием очагов некроза (отмирания) в сердечной мышце. При несвоевременном оказании неотложной помощи, а в части случаев даже при ее оказании, заболевание завершается смертью больного.
- Кардиосклероз.
Морфологически представляет собой небольших размеров участки замещения мышечной ткани сердца соединительной. По сути это рубцы. Кардиосклероз развивается после перенесенных острых заболеваний сердечной мышцы (например, после инфаркта) или на фоне хронической патологии сердца (например, при миокардиодистрофии). Участки, замещенные рубцовой тканью, не способны выполнять свою функцию и могут вызывать аритмии, пороки клапанов сердца, хроническую сердечную недостаточность.
- Безболевая форма ИБС.
Временное нарушение кровоснабжения миокарда при отсутствии признаков стенокардии. В моменты ишемии в части случаев удается зарегистрировать изменения на ЭКГ, характерные для ИБС. Риск возникновения острого инфаркта миокарда или внезапной смерти у лиц, страдающих безболевой ишемией миокарда, очень высок, поскольку они не подозревают о своей болезни, а значит, не предпринимают попыток лечения ее.
Артериальная гипертензия
Постоянно повышенное артериальное давление – одно из наиболее распространенных сердечно-сосудистых заболеваний, оно приобрело масштабы неинфекционной эпидемии. Каждый третий взрослый в мире имеет повышенное артериальное давление, то есть страдает одной из форм артериальной гипертензии.
По определению ВОЗ (Всемирной организации здравоохранения), артериальная гипертензия – это постоянно повышенное артериальное давление: систолическое – выше 140 мм рт. ст, диастолическое – выше 90 мм рт. ст. Уровень артериального давления при постановке диагноза должен определяться как среднее двух и более измерений при не менее, чем двух осмотрах специалиста в разные дни.
Эссенциальная гипертензия, или гипертоническая болезнь, — это повышенное артериальное давление при отсутствии очевидной причины повышения его. Составляет порядка 95% всех случаев артериальной гипертензии.
Основными факторами риска данного заболевания являются те же факторы, которые способствуют развитию ИБС и атеросклероза, усугубляют же течение гипертонической болезни следующая сопутствующая ей патология:
- сахарный диабет;
- болезни сосудов головного мозга – ишемический или геморрагический инсульты, транзиторная ишемическая атака (ТИА);
- заболевания сердца – инфаркт миокарда, стенокардия, сердечная недостаточность;
- заболевания почек – диабетическая нефропатия, хроническая почечная недостаточность;
- болезни периферических артерий;
- патология сетчатки – отек диска зрительного нерва, кровоизлияния, экссудаты.
Если больной, страдающий гипертонической болезнью, не получает терапию, способствующую понижению артериального давления, болезнь прогрессирует, все чаще возникают гипертензивные кризы, которые рано или поздно могут вызвать всевозможные осложнения:
- острую гипертензивную энцефалопатию;
- отек легких;
- инфаркт миокарда или нестабильную стенокардию;
- инсульт или транзиторную ишемическую атаку;
- аритмии;
- расслоение аорты;
- острую почечную недостаточность;
- эклампсию – у беременных.
Вторичная, или симптоматическая, артериальная гипертензия – это стойкое повышение артериального давления, причина которого может быть выяснена. На ее долю приходится лишь 5% случаев артериальной гипертензии.
Из болезней, приводящих к повышению давления, наиболее часто диагностируются:
- поражения ткани почек;
- опухоли надпочечников;
- заболевания почечных артерий и аорты (коарктация);
- патология центральной нервной системы (опухоли мозга, энцефалиты, полиневриты);
- заболевания крови (полицитемия);
- патология щитовидной железы (гипо-, гипер-, гиперпаратиреоз) и другие заболевания.
Осложнения данного вида артериальных гипертензий такие же, как и при гипертонической болезни, плюс осложнения основного заболевания, которое спровоцировало гипертонию.
Сердечная недостаточность
Часто встречающееся патологическое состояние, которое не является самостоятельным заболеванием, а есть следствие, исход других острых и хронических болезней сердца. При данном состоянии вследствие изменений в сердце нарушается его насосная функция – сердце не в силах обеспечивать все органы и ткани кровью.
Осложнениями сердечной недостаточности являются:
- аритмии;
- застойная пневмония;
- тромбоэмболии;
- цирроз печени и печеночная недостаточность;
- хроническая почечная недостаточность (так называемая «застойная почка»);
- сердечная кахексия (истощение);
- нарушения мозгового кровообращения.
Приобретенные пороки сердца
Приобретенные пороки сердца встречаются примерно у 1-10 человек на 1000 населения, в зависимости от региона проживания, и составляют порядка 20% всех поражений сердца органической природы.
Основная причина развития приобретенных пороков сердца – ревматическое поражение клапанов: 70-80% всех пороков составляет патология митрального клапана, второе место по частоте поражения принадлежит клапану аорты, относительно редко диагностируются стеноз и/или недостаточность трехстворчатого клапана и клапана легочной артерии.
Данной патологией страдают лица разных возрастных групп. Каждый 2-й больной с пороком сердца нуждается в оперативном лечении.
Суть заболевания заключается в том, что под воздействием этиологических факторов клапаны сердца теряют способность нормально функционировать:
- стеноз представляет собой сужение клапана, вследствие чего он не пропускает достаточно крови, и органы испытывают недостаток кислорода, или гипоксию;
- недостаточность – створки клапана смыкаются не полностью, вследствие чего кровь забрасывается из части сердца, расположенной ниже, в часть, расположенную выше; результат тот же – органы и ткани организма недополучают жизненно необходимый им кислород, и нарушается их функция.
Осложнениями пороков сердца являются множество состояний, среди которых наиболее часто встречаются острый отек легких, инфекционные бронхо-легочные осложнения, хроническая недостаточность кровообращения, фибрилляция предсердий, тромбоэмболии и другие.
Миокардит
Миокардит может иметь вирусную, бактериальную или, реже, иную природу.
Миокардит – это воспалительное заболевание сердечной мышцы, обусловленное воздействием на нее инфекции, инвазии паразитов или простейших, физических или химических факторов, или возникающее при аутоиммунных, аллергических заболеваниях, а также после трансплантации сердца. Распространенность миокардита составляет 4-11% болезней сердечно-сосудистой системы. Особенно часто диагностируют миокардит при проведении контрольной ЭКГ после перенесенной вирусной инфекции.
Клинически миокардит проявляется приступами загрудинных болей, признаками патологии клапанов, симптомами аритмий, нарушения кровообращения. Может протекать бессимптомно.
Прогноз при данном заболевании зависит от тяжести его течения: легкие и среднетяжелые формы, как правило, завершаются полным выздоровлением больного в течение 12 месяцев после начала болезни, тяжелые же могут привести к внезапной смерти, рефрактерной недостаточности кровообращения и тромбоэмболическим осложнениям.
Кардиомиопатии
Кардиомиопатии – это самостоятельные, неуклонно прогрессирующие формы поражения сердечной мышцы неясной или спорной этиологии. В течение 2-х лет от некоторых форм данного заболевания при отсутствии симптоматики погибает порядка 15% больных, при наличии соответствующих болезни симптомов – до 50%. Являются причиной смерти 2-4% взрослых лиц, а также основной причиной внезапной смерти молодых спортсменов.
Вероятными причинами кардиомиопатий являются:
- наследственность;
- инфекция;
- болезни обмена веществ, в частности, гликогенозы;
- недостаток некоторых веществ в рационе, в частности селена, тиамина;
- патология эндокринной системы (сахарный диабет, тиреотоксикоз, акромегалия);
- нейромышечная патология (мышечная дистрофия);
- воздействие токсических веществ – алкоголя, наркотиков (кокаина), некоторых медикаментов (циклофосфамид, доксорубицин);
- заболевания системы крови (некоторые виды анемий, тромбоцитопении).
Клинически кардиомиопатии проявляются всевозможными симптомами нарушения функции сердца: приступами стенокардии, обмороками, сердцебиением, одышкой, нарушениями ритма сердца.
Особенно опасна кардиомиопатия повышенным риском внезапной смерти.
Перикардит
Перикардит – это воспаление листков оболочки сердца – перикарда – инфекционной или неинфекционной этиологии. Участки перикарда замещаются фиброзной тканью, в полости его скапливается экссудат. Перикардит делится на сухой и экссудативный, острый и хронический.
Факторами, вызывающими перикардит, являются:
- вирусная или бактериальная инфекция;
- грибы;
- паразиты;
- нарушения обмена веществ (почечная недостаточность, уремия);
- заболевания сердца – инфаркт миокарда, миокардиты;
- травмы – при поражении непосредственно перикарда;
- аутоиммунные заболевания – острая ревматическая лихорадка, ревматоидный артрит и другие.
Клинически проявляется болями в груди, одышкой, лихорадкой, болями в мышцах, сочетающимися с признаками основного заболевания.
Наиболее грозным осложнением перикардита является тампонада сердца – скопление жидкости (воспалительной или крови) между листками перикарда, препятствующее нормальным сокращениям сердца.
Инфекционный эндокардит
Представляет собой воспалительное поражение структур клапанов с последующим распространением на другие органы и системы, возникающее в результате внедрения бактериальной инфекции в структуры сердца. Данное заболевание является 4-й по значимости причиной смерти больных от инфекционной патологии.
В последние годы частота заболеваемости инфекционным эндокардитом существенно возросла, что связано с более широким распространением оперативных вмешательств на сердце. Может возникнуть в любом возрасте, но н