Стул при остром бронхите

Острый бронхит – форма диффузного воспаления бронхиального дерева, характеризующаяся повышенной бронхиальной секрецией и нарушением проходимости бронхов. Для острого бронхита характерно резкое начало, респираторные симптомы (насморк, першение в горле, приступообразный кашель с мокротой, боль в груди, одышка, бронхоспазм) и симптомы интоксикации (подъем температуры, головная боль, слабость). В диагностике острого бронхита помогают данные физикального осмотра, рентгенография легких, лабораторные исследования, функциональные тесты, ЭКГ, бронхоскопия. Лечение острого бронхита комплексное консервативное; включает противовирусные, антибактериальные, жаропонижающие, антигистаминные, муколитические, отхаркивающие и спазмолитические препараты, НПВС, глюкокортикоиды, физиотерапию.
Общие сведения
Острый бронхит — широко распространенное заболевание органов дыхания; может развиваться как самостоятельный процесс, когда воспаление ограничено бронхами (первичный бронхит), или осложнять другую имеющуюся патологию (вторичный бронхит). По уровню поражения нижних дыхательных путей острые бронхиты разделяют на: трахеобронхиты, бронхиты с преимущественным поражением бронхов среднего калибра, бронхиолиты. Почти все острые бронхиты относятся к воспалительным процессам диффузного характера; реже они бывают сегментарными (обычно как составляющая другого острого локального воспалительного процесса).
По характеру воспалительного экссудата выделяют катаральные, слизистые, гнойные острые бронхиты. Большинство острых бронхитов носит катаральный характер, гнойные формы заболевания встречаются редко, как правило, при сочетании вирусной и стрептококковой инфекции.
При остром бронхите воспалительный процесс может затрагивать только слизистую оболочку бронхов, в случае же тяжелого течения — поражать более глубокие ткани: подслизистый и мышечный слои. Патологические изменения бронхиальной стенки при остром бронхите характеризуются отеком и гиперемией слизистой оболочки, выраженной инфильтрацией подслизистого слоя с гипертрофией слизисто-белковых желез, увеличением количества бокаловидных клеток, дегенерацией и снижением барьерной функции ресничного эпителия. На внутренней поверхности бронхов отмечается серозный, слизистый или слизисто-гнойный экссудат. Повышенная секреция слизи при остром бронхите приводит к нарушению проходимости мелких бронхов и бронхиол.
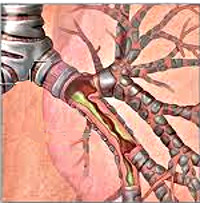
Острый бронхит
Причины
В зависимости от этиологического фактора выделяют острые бронхиты инфекционного, неинфекционного, смешанного и неизвестного генеза. Ведущим механизмом развития острого бронхита является инфекция: возбудителями выступают вирусы (ОРВИ, гриппа и парагриппа, кори, краснухи), реже – бактерии (пневмококк, стафилококк, микоплазмы, хламидии, представители тифопаратифозной группы). Инфекционные агенты могут попадать в бронхи воздушным, гематогенным и лимфогенным путями.
Значимую роль в этиологии острого бронхита играет респираторно-синцитиальная вирусная инфекция, которая в большинстве случаев сопровождается поражением бронхиального дерева. Первичные острые бактериальные бронхиты встречаются нечасто, обычно происходит наслоение вторичной бактериальной инфекции на вирусную вследствие активации условно-патогенной микрофлоры верхних дыхательных путей.
Причиной неинфекционных острых бронхитов становятся физические и химические факторы (пыль, дым, холодный или горячий сухой воздух, хлор, аммиак, сероводород, пары кислот и щелочей). Кроме того, острый бронхит может развиваться при сочетании инфекции и действия физико-химических раздражителей. Острые аллергические бронхиты возникают, как правило, у генетически предрасположенных к аллергическим реакциям пациентов.
Факторами, снижающими общую и местную резистентность организма и способствующими возникновению острого бронхита, являются частые переохлаждения, вредные условия труда, курение и алкоголизм, очаги хронической инфекции в носоглотке и нарушение носового дыхания, застойные явления в малом круге кровообращения, перенесенные тяжелые заболевания, нерациональное питание. Острый бронхит чаще наблюдается в детском и пожилом возрасте.
Воспалительный процесс при остром бронхите вирусной этиологии начинается обычно в верхних дыхательных путях: носоглотке, миндалинах, постепенно распространяясь на гортань, трахею, и далее на бронхи. Активация условно-патогенной микрофлоры отягощает катаральные и инфильтративные изменения слизистой оболочки бронхов, обуславливая затяжное течение или осложнения острого бронхита.
Симптомы острого бронхита
Особенности клинической картины острого бронхита зависят от причинного фактора, характера, распространенности и степени выраженности патологических изменений, уровня поражения бронхиального дерева, тяжести течения воспалительного процесса.
Для заболевания характерно острое начало с признаками поражения верхних и нижних дыхательных путей, интоксикацией. Острому бронхиту инфекционной этиологии предшествуют симптомы ОРВИ — заложенность носа, насморк, першение и боль в горле, осиплость голоса. Развитие общей интоксикации при остром бронхите проявляется ознобом, повышением температуры тела до субфебрильных значений, слабостью, быстрой утомляемостью, головной болью, потливостью, болью в мышцах спины и конечностей. При легком течении острого бронхита температурной реакции может не быть. Острый бронхит, вызванный возбудителями кори, краснухи и коклюша сопровождается симптомами, характерными для основного заболевания.
Ведущим симптомом острого бронхита является сухой болезненный кашель, который появляется с самого начала и держится на протяжении всего заболевания. Кашель – приступообразный, грубый и звучный, иногда «лающий», усиливающий чувство саднения и жжения за грудиной. Вследствие перенапряжения грудных мышц и спастического сокращения диафрагмы при надсадном кашле появляются боли в нижнем отделе грудной клетки и брюшной стенке. Кашель сопровождается отделением сначала скудной и вязкой мокроты, затем характер мокроты постепенно меняется: она становится менее вязкой и легче отходит, может иметь слизисто-гнойный характер.
Тяжелое и затяжное течение острого бронхита наблюдается при переходе воспалительного процесса с бронхов на бронхиолы, когда резкое сужение или даже закрытие бронхиолярного просвета приводит к развитию тяжелого обструктивного синдрома, нарушению газообмена и кровообращения. При присоединении к острому бронхиту бронхиолита состояние больного внезапно ухудшается: отмечается лихорадка, бледность кожи, цианоз, резкая одышка (40 и более дыханий в мин.), мучительный кашель со скудной слизистой мокротой, сначала возбуждение и беспокойство, затем симптомы гиперкапнии (вялость, сонливость) и сердечно-сосудистой недостаточности (снижение АД и тахикардия).
Для острого аллергического бронхита характерна связь заболевания с воздействием аллергена, выраженный обструктивный синдром с приступообразным кашлем, выделением светлой стекловидной мокроты. Развитие острого бронхита, вызванного вдыханием токсических газов, сопровождается стеснением в груди, лариногоспазмом, удушьем и мучительным кашлем.
Диагностика острого бронхита
Диагноз острого бронхита ставится терапевтом или пульмонологом на основании клинических проявлений, а также данных лабораторных и инструментальных исследований. При обследовании пациента необходимо учитывать, что острый бронхит может быть проявлением различных инфекционных заболеваний (кори, коклюша и др.).
Аускультативные данные при остром бронхите характеризуются жестким дыханием по обструктивному типу, рассеянными сухими хрипами. При накоплении в бронхах жидкого секрета могут выслушиваться влажные мелкопузырчатые хрипы, исчезающие после энергичного откашливания мокроты. При остром аллергическом бронхите наблюдается отсутствие слизисто-гнойной и гнойной мокроты, склонность к аллергическим реакциям в анамнезе.
С целью диагностики острого бронхита выполняют общий, биохимический и иммунологический анализы крови, общий анализ мочи, рентгенографию легких, бронхоскопию, исследование функции внешнего дыхания (спирометрию, пикфлоуметрию), ЭКГ и ЭХОКГ, посев мокроты на микрофлору. Функциональные параметры внешнего дыхания при остром бронхите показывают нарушение легочной вентиляции по обструктивному типу. Изменения картины крови включают нейтрофильный лейкоцитоз, ускорение СОЭ; а в случае аллергического генеза заболевания – повышение количества эозинофилов.
Рентгенологическое исследование в случае острого бронхита вирусной этиологии выявляет умеренное расширение и нечеткость рисунка корней легких, при затяжном течении помогает обнаружить присоединение осложнений (бронхиолита, пневмонии). Дифференциальную диагностику острого бронхита проводят с бронхопневмонией, милиарным туберкулезом легких.
Лечение острого бронхита
В большинстве случаев лечение острого бронхита проводится в амбулаторных условиях, только при тяжелом течении заболевания (например, с выраженным обструктивным синдромом или осложненного пневмонией) необходима госпитализация в отделение пульмонологии.
При остром бронхите, сопровождающемся лихорадкой или субфебрилитетом, показан постельный режим, с соблюдением диеты и обильным питьем (подогретые щелочные минеральные воды, травяные настои), запрет на курение. Помещение, где находится больной острым бронхитом, должно часто и хорошо проветриваться с поддержанием высокой влажности воздуха. При болях в грудной клетке следует использовать согревающие компрессы, горчичники, банки на область грудины, межлопаточную область, горчичные ножные ванны.
В лечении острого бронхита на фоне ОРВИ применяют противовирусную терапию (интерферон, ремантадин), жаропонижающие, болеутоляющие препараты, НПВС. Антибиотики или сульфаниламиды назначаются только при вторичной бактериальной инфекции, при затяжном течении острого бронхита, при ярко выраженной воспалительной реакции.
В случае сухого мучительного кашля при остром бронхите в первые дни заболевания принимают кодеин, дионин, либексин, подавляющие кашлевой рефлекс. При увеличении выделяемой мокроты для ее разжижения и улучшения дренажной функции показаны муколитические и отхаркивающие средства: настой травы термопсиса, алтея, бромгексин, амброксол, паровые щелочные ингаляции. Рекомендуется прием витаминов, иммуномодуляторов. При обструкции для снятия бронхоспазма используют адренолитики (эфедрин), спазмолитики (эуффилин, папаверин), по показаниям — стероидные гормоны (преднизолон). При необходимости проводят интенсивную терапию острой сердечной и дыхательной недостаточности.
При остром бронхите широко применяют физиотерапевтические методы (УФО, индуктотермию межлопаточной области, диатермию грудной клетки, УВЧ), ЛФК, вибрационный массаж. В терапии острого аллергического бронхита используют антигистаминные препараты ( клемастин, хлоропирамин, мебгидролин), кромогликат натрия, кетотифен, в тяжелых случаях показаны глюкокортикоиды.
Неосложненный острый бронхит, как правило, в течение 2 – 3 недель заканчивается клиническим выздоровлением, при этом восстановление функциональных показателей (функции внешнего дыхания и бронхиальной проходимости) происходит в течение месяца. При затяжном течении острого бронхита клиническое выздоровление наступает медленнее, примерно через 1 -1,5 месяца от начала заболевания.
Осложнения острого бронхита
К осложнениям острого бронхита относятся облитерирующий бронхиолит, бронхопневмония, астматический бронхит, в случае тяжелого течения у пожилых и ослабленных пациентов возможна острая дыхательная и сердечная недостаточность. Регулярно повторяющиеся острые бронхиты способствуют переходу заболевания в хроническую форму, при прогрессировании которой возможно развитие ХОБЛ, бронхиальной астмы, эмфиземы легких.
Прогноз и профилактика острого бронхита
При остром катаральном бронхите прогноз благоприятный, заболевание заканчивается, как правило, полным восстановлением структуры слизистой оболочки бронхов и абсолютным выздоровлением. В случае острого гнойного бронхита или развития бронхиолита, прогноз ухудшается в связи с остаточным фиброзным утолщением бронхиальной стенки и сужением просвета бронхов. Нарушение дренажной функции и деформация бронхиального дерева при остром бронхите способствуют затяжному течению заболевания и его хронизации.
Профилактика острого бронхита должна заключаться в устранении возможной причины заболевания (соблюдении санитарно-гигиенических норм на производстве, ликвидации запыленности и загазованности, отказе от курения и злоупотребления алкоголем, своевременном лечении хронических инфекций и заболеваний дыхательных путей, предупреждение ОРВИ, переохлаждений), повышении сопротивляемости организма.
Бронхит и жидкий стул
Вопреки распространенному мнению, бронхит носит не простудный, а инфекционный характер. Хотя простуда может стать провоцирующим фактором для обострения хронической формы болезни. Хронический и острый бронхит и его лечение – тема статьи.
Причины заболевания
Бронхитом называют воспаление бронхов, чаще всего слизистой оболочки. Это инфекционное заболевание, имеющее бактериальную, вирусную или атипичную природу.
Бактериальная форма вызывается стафилококковым, стрептококковым или пневмококковым возбудителем.
Вирусная форма развивается при попадании в организм респираторных инфекций, вирусов гриппа, аденовируса, парагриппа и др.
Атипичный бронхит начинается из-за промежуточных форм возбудителей – хламидий и микоплазм.
В редких случаях заболевание может быть вызвано грибковой инфекцией. Кроме того, иногда наблюдается сочетание разных форм. Например, вирусная инфекция, ослабляя иммунную систему, облегчает бактериальной инфекции проникновение в клетки организма.
Точный диагноз «бронхит» и его лечение целиком зависят от правильного и своевременного выявления формы возбудителя: в зависимости от этого подбирается медикаментозный ряд и сопутствующее лечение.
Симптомы заболевания
Врачи часто высказывают недоумение по поводу легкомысленного отношения пациентов к данной болезни. Большинством заболевших бронхит воспринимается как несложная простуда, сопровождающаяся кашлем и которая может пройти сама собой. Это заблуждение. На самом деле бронхит и его лечение может протекать как осложнение на фоне простуды сопровождающееся кашлем, общей слабостью, часто — повышением температуры тела. Инфекционная форма часто развивается как следствие начавшегося ранее ринита или ларингита. Но основным симптомом бронхита любой формы является кашель, сухой или влажный. По мере развития заболевания сухой кашель постепенно может переходить во влажный с обильным отхождением мокроты. Иногда среди симптомов бронхита наблюдается одышка и боль в груди.
Острая и хроническая форма бронхита
Развитие болезни чаще всего имеет стремительный характер и все признаки простудного заболевания. Температура повышается до 38-39 градусов, наблюдается ломота во всем теле. Кашель может быть приступообразным, сухим вначале, но вскоре перейти во влажный с трудноотходящей мокротой на первом этапе заболевания. Особенности мокроты могут говорить о типе возбудителя бронхита. Так, при обильном отделяемом с зеленоватым оттенком очевидна бактериальная природа инфекции. Боль в горле и в груди во время кашля также обычное явление при остром бронхите. Зачастую болезнь сопровождается ринитами и синуситами. Дыхание бывает затруднено из-за диффузного воспаления слизистой оболочки бронхов. При таких симптомах часто возникает подозрение на пневмонию, и потому обращение к врачу-терапевту или пульмонологу необходимо.
Диагностика включает в себя несколько необходимых этапов.
- Врач обследует больного путем прослушивания бронхов и легких. При наличии бронхита наблюдаются рассеянные хрипы в грудной клетке и жесткость дыхания.
- Назначается общий анализ крови, мочи, а также делается посев мокроты (если она отхаркивается) для определения чувствительности к тем или иным группам антибиотиков.
- Для исключения воспаления легких лечащим врачом назначается флюорография.
- По результатам обследования назначается лечение.
Хроническая форма бронхита
Если острый бронхит и его лечение может продолжаться от двух недель до месяца, то его хроническая форма может затянуться от нескольких месяцев до полугода. А иногда эта болезнь сопровождает человека в течение всей его жизни, время от времени затухая и вновь обостряясь при любом переохлаждении или вирусной инфекции. Надоедливый кашель, появляющаяся при физических нагрузках одышка, слабость, постоянная скудная мокрота, откашливаемая с трудом – все это признаки хронического бронхита.
О периодических обострениях сигнализирует усиление всех перечисленных симптомов: сильный натужный кашель, температура, увеличение количества мокроты, болевые ощущения в области бронхов и легких.
Бронхиальная обструкция
Это еще одна форм заболеваний бронхов. Обструктивный бронхит означает резкий спазм бронхов, затрудняющий дыхание. Как и другие формы, данный симптом может быть вызван инфекционными, вирусными или атипичными факторами. Однако особое значение имеет аллергический фактор развития болезни. Среди множества заболеваний, вызываемых аллергенами, не на последнем месте находятся заболевания органов дыхания, в частности, бронхиальная астма и обструктивный бронхит. Как он проявляется?
Как уже сказано выше, при бронхите начинается воспаление слизистой оболочки. При обструкции, помимо основного симптома, наблюдается отек бронхов, скопление избыточного количества слизи, сужение сосудистых просветов и, как результат, затруднение доступа воздуха в легкие. Одним из признаков данной формы заболевания является свистящее дыхание – следствие того, что из-за скопления слизи воздух проходит через бронхи с трудом, как на вдохе, так и на выдохе.
Значительную опасность данная форма заболевания представляет для детей. Если у ребенка диагностирован обструктивный бронхит и его лечение начато незамедлительно, обычно удается ослабить бронхиальный спазм и уменьшить отек, увеличить продуктивность кашля для вывода слизи. В тяжелых случаях рекомендуется вибрационный массаж для облегчения отхождения мокроты.
Помимо основных факторов развития болезни есть и ряд других, так называемых социальных причин. У взрослых это курение, алкоголь, неблагоприятные условия жизни, в том числе экологические, работа на вредном производстве с постоянным вдыханием вредных примесей или пыли. Обструктивный бронхит и его лечение в таких случаях может потребовать изменения образа жизни и условий труда.
Бронхит и его лечение антибиотиками
Практика свидетельствует, что при всем желании провести лечение подручными средствами, например, жаропонижающими и болеутоляющими препаратами и всевозможными народными методами часто не обходится без антибиотиков. Но здесь есть другая крайность: вызванное разными типами возбудителей заболевание поддается лечению не всякими антибиотиками, более того, при некоторых формах антибактериальное лечение не только не нужно, но и вредно. Потому так важен посев мокроты для определения природы инфекции. Так, при бронхите вирусного происхождения нет необходимости назначать антибиотики, они не дадут желаемого эффекта и лишь негативно скажутся на состоянии желудочно-кишечного тракта. Кроме того, известно иммунодепрессивное воздействие ряда подобных препаратов на организм – это небезызвестные пенициллин, эритромицин, тетрациклин и другие. В таких случаях желателен прием противовирусных препаратов, таких как «Виферон», «Кипферон», «Генферон». Дозировки прописываются в соответствии с возрастом больного на срок до 10 дней.
Безусловно показаны антибиотики лишь в случаях, когда бактериальное происхождение имеет острый или хронический бронхит, и его лечение назначено врачом после всех необходимых анализов. Особенно желателен его прием при затяжном характере болезни. В таких случаях можно назначить препараты «Азитромицин» (5 мг/кг/сутки на пять дней), «Эритромицин» (30 — 50 мг/кг/сутки) или «Олеандомицин» (250 — 1000 мг/сутки на 5 дней), или иные препараты из группы макролидов по назначению врача.
Лечение бронхита у детей
Бронхит у детей
Дети с их слабым иммунитетом часто склонны к заболеванию бронхитом. Особых отличий между взрослыми и детскими формами болезни нет. Симптомы в общем одни и те же: кашель, слабость, повышение температуры тела. Однако у детей развитие острой фазы болезни происходит гораздо быстрее, и симптомы бывают выражены гораздо интенсивнее. При несвоевременном или неправильном лечении у маленьких пациентов могут развиться осложнения: обструктивный бронхит, астматический синдром, аллергические реакции на лекарства. Чрезмерное использование антибактериальных препаратов в лечении маленьких детей нежелательно, однако бывают прямые показания для их применения, например, при выявлении бактериальной инфекции. Если у ребенка диагностирован бронхит, и его лечение происходит в амбулаторных условиях, самым действенным средством будет ингаляционная терапия – ингаляции с содой, отварами эвкалипта, ромашки и других лекарственных трав. Медикаментозное лечение заключается в приеме противовирусных препаратов, например, интерферона, и муколитических отхаркивающих средств. Особое значение имеет режим ребенка. На острой стадии он должен находиться в постели. Рекомендовано обильное теплое питье. Главное – избегать самолечения, чтобы не усугубить болезнь.
Осложнения бронхита
Следует сразу сказать, что при своевременном и правильном подходе бронхит и его лечение имеют хорошие прогнозы. Но вместе с тем существует и вероятность осложнений. Так, очень опасным может быть бронхит для маленьких детей со слабым здоровьем. Взрослые со сниженным иммунитетом также в группе риска, у них воспаление бронхов легко может перейти в пневмонию. Если у больного наблюдается эмфизема легких, такая вероятность значительно повышается. И самая большая угроза здоровью и даже жизни может быть для тех больных, у которых диагностирована бронхиальная астма. Еще одно возможное осложнение – бронхиальная пневмония. Если у больного наблюдается затяжной и сильный кашель, он может иногда стать причиной грыжи. Также при выраженной сердечной недостаточности у детей и взрослых может быть чреват осложнениями бронхит, и его лечение должно проводиться исключительно в условиях стационара. У больных с признаками муковисцидоза — наследственного поражения органов, выделяющих слизь (секрет) — осложнения после бронхита выражаются в стойком нарушении функций дыхательных органов. Наконец, прямой путь к нескончаемому хроническому бронхиту – курение. Так называемый бронхит курильщика – следствие вредной привычки.
Бронхит и его лечение народными средствами
Согласно медицинской статистике, бронхит относится к тем болезням, которые чаще всего люди пытаются вылечить самостоятельно, без обращения в медицинские учреждения и без больничных листов. То есть, переносят болезнь на ногах. Это, по меньшей мере, неразумно и чревато многими осложнениями, о которых говорилось выше. Обращение к врачу с целью постановки правильного диагноза и получения квалифицированной консультации необходимо.
Однако никто не исключает многовекового опыта народной медицины в борьбе с заболеваниями дыхательных путей. С той лишь оговоркой, что это будет не основное, а вспомогательное лечение. В данном разделе статьи приводятся несколько известных рецептов для лечения бронхита.
- Равные части хорошего меда и тертого белого лука смешать и два раза в день принимать за полчаса до еды по одной столовой ложке. Способ проверенный и, по отзывам больных, дает очень хорошие результаты в лечении застарелого бронхита.
- 1 литр сока черной редьки смешать с полкило жидкого меда. Пить по две столовые ложки перед каждым приемом пищи и на ночь.
- Настой душицы помогает не только при бронхитах, но даже при туберкулезе. Чайную ложку сухой травы заварить в стакане кипятка, настоять в течение двух часов и процедить. Пить по четверти стакана три раза в день. Душица входит в состав многочисленных сборов для лечения заболеваний дыхательных путей.
- Сильное средство от бронхита и пневмонии: 700-граммовая банка меда; по 100 г аптечных настоек алоэ, эхинацеи, женьшеня, лимонника, левзеи. Все смешать. Принимать по столовой ложке 2 раза в день. Можно и 3 раза, но не позже 17 часов – средство очень сильно тонизирует!
- Еще один целебный состав: 1 стакан меда, 1 стакан мягкого сливочного масла, 50 г пропущенного через мясорубку трехлетнего алоэ, 50 какао, 50 г спирта. Принимать три раза в день перед едой.
- Бронхит и его лечение предполагает частое и теплое питье – травяные чаи, теплое молоко. Вот еще один совет от народных целителей. В стакане теплого молока растворить десертную ложку меда, чайную ложку сливочного масла и чайную ложку пищевой соды, размешать и выпить на ночь. Успокаивает и смазывает сухое горло, уменьшает боль в груди, кашель становится более легким и продуктивным.
Профилактика бронхита
Как и всякую болезнь, бронхит легче предупредить, чем лечить, учитывая его привязчивый характер. Какой должна быть профилактика? Прежде всего – укрепление иммунитета, закаливание организма. Лишь в этом случае можно противостоять простудам и инфекциям. Ослабленный организм не пропускает ни одну болезнь.
Если же склонность к бронхитам есть – нужно беречь себя от провоцирующих факторов: переохлаждения, контактов с носителями любых форм бронхита или вирусных инфекций. Нужно помнить, что чаще всего толчком к заболеванию служат сезонные заболевания, а именно грипп, и потому не нужно отказываться от ежегодной вакцинации для себя и детей. В этот период желательно принимать препараты для укрепления иммунитета – «ИРС-19», «Бронхомунал» и другие. Прием поливитаминов также помогает скорректировать иммунитет.
Дыхательная гимнастика – мощный инструмент для лечения и профилактики бронхита. Есть отлично зарекомендовавшая себя методика Стрельниковой, освоить которую будет полезно всем без исключения. Часто врачи советуют для тренировки бронхов и легких надувать обычные шарики, особенно в период восстановления после болезни. Как профилактическое средство эти простые манипуляции очень полезны. Активный образ жизни, пешие прогулки отлично развивают брони и легкие.
Использованные источники: www.wmj.ru
Детство
Вход
Напомним пароль
Какие анализы крови и мочи .
Делали рентген лёгких ??
ЛОР смотрел, отита нет?
Если температура не снизится — нужно будет сдать кровь на вирусы (герпес 1,2, ЦМВ, Эпштейна-Барр), сделать посев из зева и посев крови.
Слишком долго ребёнок лихорадит.
Для кишечника дайте пробифор и энтерол (не одновременно, разнесите по времени). Поите кефиром.
Что из симптоматики на сегодняшний день ? (насморк, кашель какой, характер стула и т.п.). Как ребёнок мочится?
Зарабатывайте, приглашая людей на работу через интернет!
Краткое видео про нашу систему можете посмотреть в ютубе: https://www.youtube.com/watch?v=8tGz1aBtscQ
Как зарабатывать в системе FREELANCE HR
Зарегистрируйтесь в нашей системе
Выберите вакансии для привлечения работников
Определите способы поиска работников: соцсети, размещение вакансий ,
прозвон резюме и т. д.
Отправляйте свою реферальную ссылку работникам на вакансию, чтобы они вносили свои
данные в форму заявки через вашу реф ссылку
Если вы обзваниваете работников, для идентификации вносите их данные в нашу систему самомтоятельно, и им придет смс с ссылкой на вакансию
Вы получаете оплату за каждого человека, который зарегистрировался от вас в системе и работает на одной или нескольких вакансиях нашего проекта vacancii.com
Вы получаете оплату каждый раз, когда ваш работник устраивается на одну из вакансий проекта vacancii.com
Реферальная ссылка — это ссылка, перейдя по которой, ваш работник запомнится в нашей системе как работник пришедший от вас и вы сможете видеть всю статистику его работы и записей на собеседования
Реферальные ссылки находятся в вашем личном кабинете
Следите в режиме онлайн за статистикой переходов, регистраций и трудоустройства аудитории работников, которую вы привлекли в нашу систему. Помогайте людям устраиваться на работу и зарабатывайте сами!
Использованные источники: detstvo.ru
Бронхит+ энтэровирусная инфекция.
Ребенку 2,2 года, 1 октября появились сопли, очень сильный отек носа, не возможно было ничем пробить нос, промывала сначала но-соль, потом маримером, пробивала ксиломефой! Через пару дней начал кашлять, давала сироп доктор тайс подорожник, кашель не проходил, 05.10.15 педиатр послушала в поликлинике, сказала дыхание тяжелое, но хрипов нет, заменила тайс на проспан! 06.10.2015 поднялась температура 38,2.
07.10.15 ребенок после завтрака 2 раза вырвал, Температурв 38,2-38,3 начался жидкий желтый стул, начала дават нуфороксазид, и ставить лаферабион 500 0000! Вечером снова вырвал, 07.10.15 продолжали давать нуфороксазид и ставить лаферабион, пить проспан от кашля! 08.10.15 пришла педиатр и сказала, что у ребенка бронхит, и кишечная инфекция. Скорее всего энтеровирус! Виписала зиннат, и пектолван цц, био гая, смекту! Начали принимать, рвоты больше не было, но жидкий стул не проходит, теперь у ребенка ужасно вздутый живот, он постоянно спит , а просыпаясь плачет? Делаем клизму, чтоб как-то убрать газы! У меня несколько вопросов:
1.нужно ли принимать антибиотик при бронхите
2.если одновременно бронхит и кишечная инфекция , которая лечится противовир усными средствами, а давая антибиотик , лаферабион отменили, то как мне лечить кишечную инфекцию?
3. Насколько эффективен зиннат если в побочных эффектах указана-рвота и понос!
4.что делать? Ребенок слабый, 3 суток не ел, Сейсас потихоньку кушает, но вздувает живот(начала давать креон) и снова поставила лаферабион, есть желание отказаться от антибиотика и продолжать ставить лаферабион? ( температура 37,5 , кашель не часто, хрипов и свистов не слышно)
Использованные источники: klubkom.net