Симптом атеросклероза коронарных артерий
 Диагностировать атеросклероз коронарных артерий очень трудно.
Диагностировать атеросклероз коронарных артерий очень трудно.
Существует множество сердечных заболеваний, напоминающих своей клинической картиной эту болезнь. Но, с помощью методов современной диагностики и анализа проявленных симптомов, это можно сделать.
В статье будут рассмотрены главные признаки заболевания и самые эффективные методы лечения: оперативные и медикаментозные.
Атеросклероз коронарных артерий: что это?
Для обеспечения потребностей тела в энергии требуется фиксированная концентрация жиров в крови. Они находятся в виде молекул холестерина, который образуется в печени. Холестерин в кровотоке существует в различных фракциях. Он бывает «плохой» (атерогенные фракции – те, которые оседают на стенках сосудов) и «хороший» (транспортирующий избыток жиров обратно в печень для переработки).
«Плохой» холестерин при повышении концентрации сразу же начинает оседать на внутреннем эпителии сосудов, образуются холестериновые бляшки. Со временем они нарастают и могут полностью перекрыть просвет сосуда. Если такой процесс произойдет в сердце, то будет инфаркт.

Накопление холестерина на стенках коронарных сосудов приводит к образованию тромбов.
Коронарная артерия – это большой сосуд, снабжающий сердце кислородом и питательными веществами. Его просвет намного больше, чем у любого другого сосуда, поэтому атеросклеротическая бляшка должна вырасти до очень больших размеров, чтобы его перекрыть.
Заболевание диагностируется у лиц старшего возраста, реже – у молодых. В основном, при активном злоупотреблении спиртными напитками и курением. Наслоение атеросклеротической бляшки – это длительный патологический процесс. Если у человека ранее был диагностирован атеросклероз, и не проводилось лечение, то велика вероятность закупорки коронарной артерии и проявления тяжелых последствий этой болезни.
Причины развития
Вне зависимости от локализации холестериновой бляшки (аорта, периферический сосуд и др.), причины развития заболевания всегда сводятся к нарушению липидного баланса в крови, когда одна из фракций холестерина повышается в концентрации. Отклонения в процессе обмена жиров появляются у человека по следующим причинам:
- нарушение обмена веществ;
- ожирение;
- злоупотребление жирной и жареной пищей;

Гиперхолестеринемия – устойчивое повышение уровня холестерина в крови.
- генетические нарушения (семейная гиперхолестеринемия);
- врожденные сердечно-сосудистые патологии;
- гипертония;
- сердечная недостаточность;
- заболевания печени;
- острые заболевания почек;
- сахарный диабет;
- гормональный дисбаланс;
- тяжелые инфекционные процессы;
- злоупотребление вредными привычками и сладкой пищей.
Атеросклеротические бляшки могут образовываться в любом сосуде, в коронарной артерии они формируются в большинстве случаев при существующей сердечной недостаточности или после перенесенного инфаркта.
Симптомы и признаки
На ранних этапах болезни симптомы полностью отсутствуют. Больной изредка может испытывать дискомфорт в груди, но в большинстве случаев не придает этому значение. Со временем, когда бляшка перекрывает сосуд почти полностью, развивается характерная клиническая картина. Она проявляется следующими признаками:
- стенокардия. Резкие боли в грудине после физической нагрузки или перенесенного стресса. В тяжелых случаях боль становится постоянной, беспокоит больного по ночам;
- выраженная тяжесть в сердце, нарушения ритма, которое хорошо прослушивается;
- боль или дискомфорт при глубоком вздохе;
- повышенное давление;
- усталость, снижение работоспособности;
- недостаточность кровообращения проявляется бледностью кожных покровов;
- при наличии хронических заболеваний каких-либо органов, они начинают обостряться;
- одышка, клиническая картина напоминает бронхиальную астму.
Осложнения и последствия при отсутствии лечения
Запущенный стенозирующий атеросклероз коронарных артерий постепенно вызывает ухудшение состояния больного, осложнения развиваются постепенно.
- Нарушение кровообращения по всему телу из-за закупорки коронарной артерии компенсируется усиленными сердечными сокращениями. Миокард работает в режиме сверхнагрузки и рефлекторно увеличивается в размерах. Возникает гипертрофия сердечной мышцы. Развивается ИБС.
- Увеличенный объем мышечной массы тяжело обеспечить кислородом и питательными веществами. Миокард испытывает дефицит питания, и возникают участки ишемии (при абсолютном отсутствии кровообращения в сосудах сердца) – прединфарктное состояние.
- При существующих сердечных заболеваниях процесс происходит намного быстрее. Бляшка может оторваться от места крепления и образовать тромб. Велик риск спонтанного летального исхода.
Причиной смерти при коронарном атеросклерозе всегда является инфаркт миокарда.
Диагностика
Диагностика болезни осуществляется в несколько этапов:

Сужение просвета и затруднение тока крови вследствие оседания холестерина на стенках артерии можно диагностировать на снимке УЗИ.
сбор анамнеза и осмотр пациента. Врач собирает данные о перенесенных болезнях, проявленных симптомах и образе жизни. Оценивает клиническую картину заболевания и ставит предварительный диагноз;
- лабораторные методы обследования: анализ мочи, общий анализ крови, биохимический анализ крови. На этих тестах врач выявляет общее состояние здоровья пациента, оценивает уровень различных фракций холестерина в крови. Но диагноз должен быть подтвержден инструментальными методами обследования;
- УЗИ. Наиболее распространенным методом обследования сердца и близлежащих артерий является УЗИ. Оно позволяет оценить толщину стенок артерий и увидеть утолщения – холестериновые бляшки.
Лечение коронарного атеросклероза
Существует два метода терапии: оперативный и медикаментозный. Лечение атеросклероза коронарных сосудов без операции должно начинаться с немедленной отмены жирных и жареных продуктов из рациона. Врач выписывает специальную диету, выдает список запрещенных и рекомендованных продуктов питания.
После коррекции рациона нужно начинать прием медикаментов от повышенного холестерина. При запущенных случаях, когда пациенту требуется немедленная помощь для спасения его жизни, проводятся операции на сосудах. О них будет написано ниже.
Режим питания и диета
Около 20% холестерина поступает из продуктов питания. Нужно полностью устранить его источники – животные жиры – из рациона.
Они содержатся в следующих продуктах питания:
- сало;
- колбасные изделия;
- сыр;
- молочные продукты, сметана, майонез;
- жирные сорта мяса;
- жареные продукты (при жарке образуется холестерин);
- сливочное масло;
- маргарин (в маргарине содержатся аналоги животных жиров, полученные химическим путем, этот продукт более опасен для организма);
- яйца (желток).
Заменить вышеперечисленные продукты можно растительными жирами. Более того, эти продукты показаны к применению больным атеросклерозом. В растительных жирах присутствует в больших количествах омега-3, омега-6 и омега-9. Это полиненасыщенные жирные кислоты. По своей структуре они представляют собой аналоги молекул животных жиров, но связи между атомами в них выглядят иначе. Это обстоятельство полностью меняет свойства растительных жиров. Они начинают растворять «плохой» холестерин в составе атеросклеротических бляшек.
Растительные жиры бесценны в борьбе с повышенным холестерином. Они содержатся в следующих продуктах:
- масла: ореховое, оливковое, конопляное, кунжутное, кукурузное и др.;
- авокадо;
- орехи (грецкие);
- злаки.
Эти продукты необходимо включать в рацион ежедневно, 3-4 раза в неделю желательно употреблять рыбные блюда. В жирных сортах содержится очень много омега-3. Отдавайте предпочтение семге, форели, сельди, скумбрии, мойве.

Исключить следует также копченые блюда, острые, содержащие вредные пищевые добавки. Сладкое нужно ограничить. Лечащий врач может допустить употребление небольшого количества сладостей, но чаще всего их рекомендуется полностью исключить из рациона.
Среди напитков запрещено употреблять кофе, газированные напитки, алкоголь, крепкий чай. Предпочитайте зеленый и травяной чай, добавляйте в него имбирь – он способствует рассасыванию холестериновых бляшек.
Уровень физической активности нужно повысить. Каждый день совершайте прогулки на свежем воздухе (не менее двух часов) и занимайтесь спортом или лечебной физкультурой. Проконсультируйтесь со специалистом относительно допустимого уровня физической нагрузки.
Лекарственные препараты
При прогрессирующей форме атеросклероза применяются лекарственные препараты, снижающие уровень холестерина в крови. К ним относятся следующие группы медикаментов:
-
 Статины. Самые распространенные лекарства от холестерина. Они обладают высокой эффективностью и хорошей переносимостью. Используются в моно- и комплексной терапии атеросклероза. К статинам относятся следующие медикаменты: «Аторвастатин», «Розувастатин», «Розарт», «Розукард», «Ливазо». Таблетки применяются один раз в сутки после еды вечером. В большинстве случаев назначаются пожизненно.
Статины. Самые распространенные лекарства от холестерина. Они обладают высокой эффективностью и хорошей переносимостью. Используются в моно- и комплексной терапии атеросклероза. К статинам относятся следующие медикаменты: «Аторвастатин», «Розувастатин», «Розарт», «Розукард», «Ливазо». Таблетки применяются один раз в сутки после еды вечером. В большинстве случаев назначаются пожизненно. - Фибраты. Производные фиброевой кислоты. Оказывают влияние на обмен жиров в крови, снижают продукцию «плохого» холестерина в печени. Лекарства менее эффективны по сравнению со статинами, потому назначаются либо при легких формах атеросклероза или в составе комплексной терапии с другими препаратами.
- Секвистранты желчных кислот. Эти лекарства активно выводят желчные кислоты из организма. В попытке восстановить нехватку желчи печень захватывает большое количество холестерина, так как желчные кислоты образуются из него. «Плохая» фракция вещества быстро снижается, организм начинает расходовать холестерин из атеросклеротических бляшек.
Можно ли лечить заболевание народными средствами?
Атеросклероз коронарной артерии – это тяжелое заболевание, его невозможно вылечить с помощью народных средств. Однако рецепты народной медицины могут существенно повысить эффективность основного лечения и стать хорошей профилактикой ухудшения состояния больного.
Вот некоторые, самые эффективные согласно отзывам больных атеросклерозом, рецепты:
- чеснок и лимон. 1 кг лимонов вместе со шкуркой перемалывается на мясорубке, к массе добавляется измельченная головка чеснока и стакан меда. Смесь заливается 1 л медицинского спирта и настаивается в темном месте 15 дней. После того, как лекарство приготовится, его нужно употреблять перед каждым приемом пищи по 1 ст.л.;
- оливковое масло. Оно содержит большую концентрацию омега-3. Прием начинают с 1 ст.л. натощак. Со временем дозу повышают (до одного стакана). Курс приема – 3 недели.
Применение любого народного средства должно быть оговорено с врачом. Могут развиться тяжелые последствия от применения или аллергические реакции.
Стентирование и шунтирование

Стентирование – помещение в поврежденный участок механизма, искусственно расширяющего просвет
Малоинвазивные и современные способы лечения атеросклероза оперативным путем. Поврежденный сосуд не вырезается и не прочищается, в поврежденную зону ставится искусственный механизм – стент, расширяющий просвет поврежденной области.
Операция проводится легко, отмечена высокая эффективность и полное восстановление ранее поврежденных тканей от нехватки кровоснабжения. Данные методы применяются исключительно в запущенных случаях, при не эффективности основной терапии.
Можно ли полностью вылечить патологию, сколько длится терапия?
Вылечить атеросклероз можно только на ранних стадиях. Длится терапия может от 5-6 месяцев, до 1-2 лет. В тяжелых случаях единственное, что может сделать врач – это облегчить симптомы болезни и стабилизировать уровень холестерина в крови.
После начала приема медикаментов эффект наступает в течение 1-2 месяцев, далее он поддерживается на одном уровне. Если снижение холестерина не достаточно эффективно, врач может повысить дозу препарата или назначить дополнительно еще одно средство.
К какому врачу обращаться?
При подозрении на атеросклероз желательно обращаться к терапевту. Он поставит первоначальный диагноз и назначит проведение биохимического анализа крови с развернутой липидограммой. Терапевт оценит уровень холестерина в крови и при необходимости направит вас к кардиологу. Именно этот врач занимается лечением атеросклероза. Если причина болезни – сахарный диабет, то пациента будет наблюдать еще и эндокринолог.
Заключение
Сердце является жизненно важным органом. Его здоровью нужно уделять внимание, и при проявлении малейшего дискомфорта обращаться к врачу и проходить все доступные методы обследования. Атеросклероз опасен спонтанным летальным исходом. В группе риска развития коронарного атеросклероза находятся люди с повышенным холестерином. Показатель желательно проверять ежегодно (при нормальном уровне), а при отклонениях липидного баланса – каждые 6 месяцев.
Заболевание атеросклероз развивается на фоне генетической предрасположенности, некоторых хронических болезней, неправильного образа жизни и плохой экологии. Его опасность — в сложном диагностировании на ранних стадиях, а несвоевременное начало лечения приводит к стенокардии и другим патологиям сердечно-сосудистой системы.
Что такое атеросклероз
Сердце — это мышечный орган, роль которого перекачка крови в систему кровообращения. Кровоснабжение самого сердца осуществляется 2 главными сосудами: коронарными правой и левой артерией. Эпикардиальные сосуды расположены ближе к поверхности, что делает их уязвимыми для атеросклероза и стеноза.
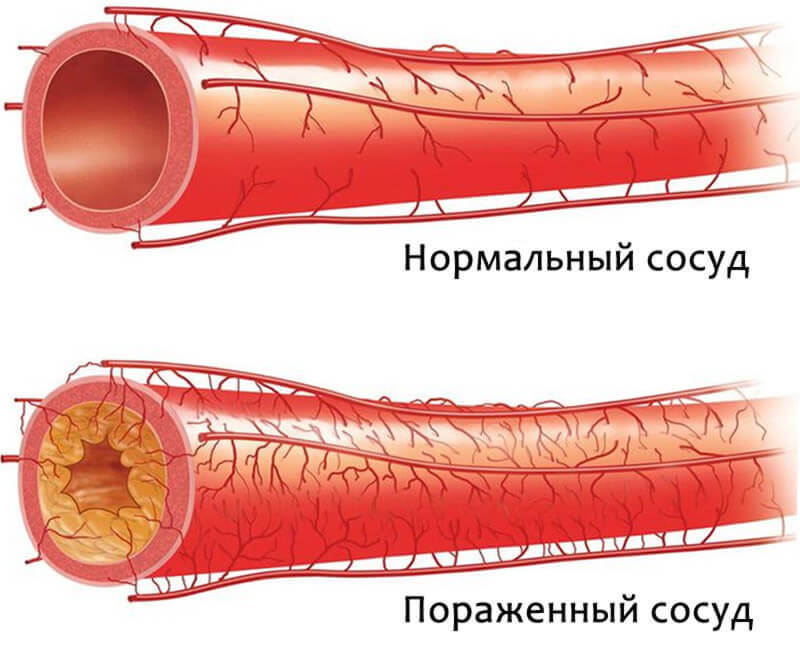
Что такое атеросклероз коронарных артерий — это заболевание, характерной чертой которого является оседание холестериновых бляшек на стенках сосудов сердца. Начинается патология замедления движения крови и появления на внутренней поверхности артерий микротрещин. В эти трещины проникает плохой холестерин. Иммунная система распознает его как инфекцию и направляет в места скопления макрофаги. Они поглощают окисленный холестерин, а вместе белые клетки крови и воспаленные белки образуют бляшку.
Из-за отложения солей кальция бляшки постепенно уплотняются и закрывают просвет сосуда.
Это приводит к нарушению естественного течения крови и нормальной работы внутренних органов. Коронарный атеросклероз возникает при недостаточном кровоснабжении сердечной мышцы.
Самое опасное осложнение болезни — инфаркт. После закупорки сосуда в сердечную мышцу прекращается поступление кислорода. Через 20 минут кислородного голодания начинается отмирание мышечных волокон. Нарушение работы сердца приводит к нарушению кровообращения во всех жизненно важных органах, что может привести к кислородному голоданию, удушью, повреждению головного мозга и остановке сердца.
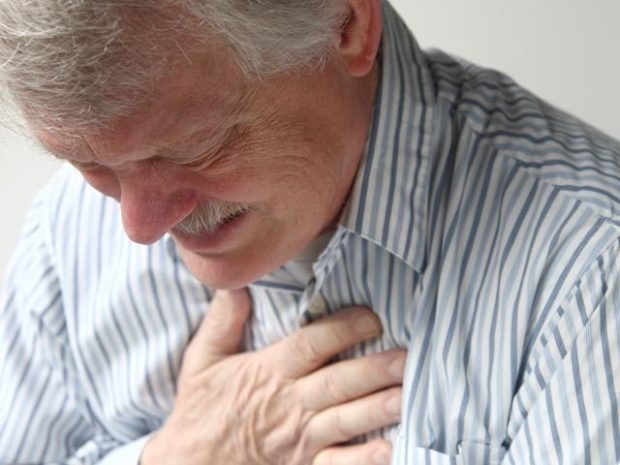
Еще одно опасное осложнение — стенокардия. Проявляется она болью в области груди, бледностью кожи и нарушением дыхания. В медицине выделяют 2 вида болезни: стенокардия напряжения возникает после физического или эмоционального перенапряжения. Стенокардия покоя дает о себе знать ночью, когда организм расслаблен.
К последствиям атеросклероза относится и аритмия. Связана она с ухудшением проводимости электрических импульсов, которые заставляют сердце биться в нарушенном ритме. Запущенная форма аритмии может привести к отеку легких, сердечной недостаточности и остановке сердца. Реже в результате атеросклероза развивается сердечная недостаточность. Для нее характерно сокращение сердечной активности: орган не способен перекачивать достаточный объем крови, что вызывает в органах и тканях дефицит кислорода. Кислородное голодание становится причиной бессонницы, тахикардии, отечности, болевыми ощущениями в груди и частой одышке.
Степени болезни
Медики выделяют 5 стадий коронаросклероза. Первая — долипидная: начинается постепенное накопление липидной массы и белка на стенках мускулатуры сосудов. Одновременно начинается процесс изменения межклеточных мембран, нарушается выработка коллагена и формируются мягкие тромбы. Мышечная ткань теряет эластичность. Диагностирование заболевания на этой стадии позволит провести безмедикаментозное лечение: врачи назначают диету, полноценных отдых и здоровый образ жизни.
Вторая степень — липидная. Характеризуется она активным ростом соединительной ткани и появления в ней пористых клеток. На уровне физиологии часто сопровождается быстрым набором веса. Третья стадия — липосклероз. Она сопровождается формированием фиброза бляшек, которые начинают прорастать внутрь сосудов.
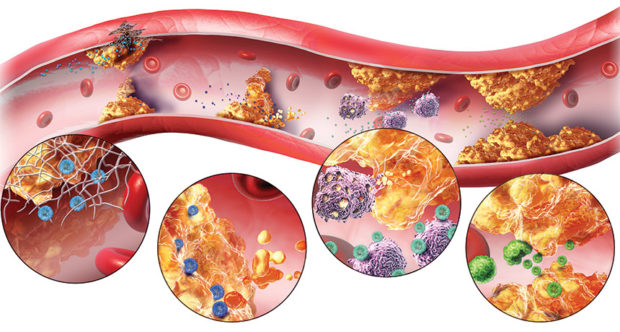
Далее идет атероматоз. Для этой стадии болезни характерно разрушение бляшек и появление холестериновой кислотной жирной массы. Стенки сосудов начинают разрушаться, что сопровождается появлением язв атеросклеротического характера и поражением соединительной ткани. Результат этих процессов — нарушение работы нервной системы, отмирание участков мозга и повышенный риск внутричерепных кровоизлияний.
Последняя стадия — кальцинация. Сопровождается образованием кальциевого налета на бляшках. Сосуды начинают деформироваться и становятся ломкими, что приводит к нарушению работы всей кровеносной системы.
Симптомы заболевания
Первые признаки недуга проявляются у людей старше 45 лет. К ним относятся:
- Сильная и жгучая боль в грудной клетке;
- Частая диарея;
- Головокружения, сопровождающиеся приступами тошноты;
- Одышка даже во время отдыха;
- Затрудненное дыхание, ощущение нехватки кислорода;
- Ощущение тяжести в грудной клетке.
Нехватка кислорода часто приводит к бессоннице из-за отсутствия возможности удобно лечь. Все эти признаки могут маскироваться под симптоматику таких болезней сердца, как стенокардия или под атеросклероз коронарных мозговых сосудов. При коронаросклерозе наблюдаются частые сердечные приступы, перед которыми проявляется один или сразу несколько симптомов. Возникать они могут в любое время, но обычно с 4 до 10 утра, когда в крови максимальная концентрация адреналина. От стенокардического приступ отличается тем, что во время него не происходит отмирание части волокон сердечной мышцы. При стенокардии симптомы похожи, но боль в области груди возникает во время физических нагрузок и после стрессовых ситуаций.

Симптомы атеросклероза коронарных артерий могут проявляться по одному или сразу несколько. Интенсивность симптомов не зависит от стадии заболевания, как не зависит и частота их проявления.
Причины коронаросклероза
У возникновения и развития заболевания есть внутренние и внешние причины. Ко внутренним относятся:
- Гипертония;
- Повышенный холестерин;
- Нарушение целостности стенок сосудов из-за курения;
- Нарушение нормального движения крови в связи с употреблением алкоголя;
- Нарушение обменных процессов при диабете 1 и 2 вида;
- Замедленные обменные процессы в связи с гипотонией;
- Период менопаузы;
- Ожирение;
- Генетическая предрасположенность.
Ко внешним причинам относят употребление жирной пищи, нездоровый психологический климат, регулярное недосыпание, плохую экологию.
Лечение коронарного атеросклероза
Диагностика болезни
При обращении в больницу врач начинает собирать данные о факторах, способствующих развитию заболевания: образ жизни, рацион, вредные привычки, наличие схожего заболевания у близких родственников. Необходимо установить, когда начались сердечные боли и как часто они проявляются, продолжительность, характер, сопровождается ли боль в сердце слабостью или нарушением сердечного ритма. Обязательно также установить наличие хронических болезней, имеется ли повышение артериального давления и принимает ли пациент лекарственные препараты.
После опроса переходят к физическому осмотру на выявление шумов в сердце, определения веса и АД. Назначают анализ на проверку уровня холестерина в крови.
Аппаратная диагностика атеросклероза коронарных сосудов включает несколько методов. Коронография предусматривает проведение рентгеноконтрастного обследования, которое позволит установить точное место сужения просвета артерий. При проведении мультиспиральной компьютерной томографии в вену вводится контрастное вещество для установления хронического нарушения стенок сосудов. Для обнаружения липидных новообразований используют сцинтиграфию.
УЗИ применяют для измерения патологий в толщине стенок сосудов и выявления участков с нарушенной сократимостью, а также чтобы оценить скорость движения крови при разном давлении. При использовании эхокардиографии устанавливают общий уровень пораженности сосудов и движение крови внутри сердца.
Методы лечения
После постановки диагноза врач определяет метод лечения атеросклероза коронарных артерий. Назначение лекарственной терапии или операционного вмешательства возможно только в комплексе с переменой образа жизни и диетой.
Традиционная терапия
Выбор лекарственных препаратов зависит от стадии атеросклероза коронарных сосудов и наличия сторонних хронических заболеваний. Обычно назначают группу препаратов, состоящую из:
- Статинов для понижения уровня холестерина в крови и липопротеинов пониженной плотности;
- Секвестрантов желчных кислот (они нужны для понижения уровня липопротеидов в крови);
- Фенофибратов (препарат назначается только при очень низком показателе липопротеидов);
- Никотиновой кислоты, которая активирует обменные процессы, уменьшает болевые ощущения и предотвращает дальнейшее накопление холестерина на стенках артерий.
Приоритетная проблема пациента при атеросклероза — это разрыв аорты из-за снижения толщины стенок. Чтобы избежать внутреннего кровоизлияния, обязательно прописывают витамины и лекарства, разжижающие кровь.
Комплекс из витамина В4 и серосодержащей альфа-аминокислоты помогает восстановить работу пораженных органов, снижает периодичность стенокардических приступов и замедляет развитие болезни.
Йодсодержащие препараты назначаются для улучшения состояния иммунной системы. А при гипертонии, сахарном диабете, хронических заболевания печени и сердца назначаются сопутствующие лекарства.
Оперативное лечение
Хирургическое вмешательство применяют только на запущенных стадиях болезни, когда лекарственная терапия не будет иметь эффекта. Основные показания к проведению операции:
- Закупорка просвета кровеносного сосуда более, чем на 70%;
- Наличие нестабильной стенокардии;
- Инфаркт миокарда.
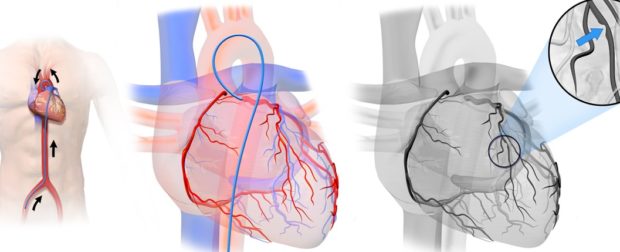
Транслюминальная коронарная ангиопластика — один из видов оперативного лечения, заключается в установлении баллона в артерию. Внутрь баллона подается воздух, который аккуратно расширяет стенки сосудов и восстанавливает нормальное движение крови. Часто проводят и аорто-коронартоное шунтирование. Суть метода — вживление искусственного сосуда, который идет в обход пораженного атеосклеротической бляшкой участка. Коронарное стентирование — это введение в пораженный участок сосуда стента с жестким каркасом.
Диета при атеросклерозе
В послеоперационный период и при назначении медикаментозного лечения важный фактор для выздоровления — соблюдение диеты, постепенное повышение физических нагрузок, отказ от вредных привычек. Главная задача диеты — понижение уровня холестерина в крови и постепенное снижение веса.
Запрещенными становятся:
- Яйца;
- Сливочное масло;
- Сметана;
- Жирные сорта мяса и рыбы;
- Наваристые бульоны;
- Копченые и соленые продукты;
- Жареная пища;
- Фаст-фуд;
- Газированные напитки;
- Алкоголь;
- Острые специи.

Во время составления рациона необходимо придерживаться следующих рекомендаций:
- Включить в питание больше фруктов и свежих овощей;
- Заправлять салаты небольшим количеством оливкового, кунжутного или орехового масла;
- Употреблять больше молочных продуктов пониженной жирности;
- Добавлять к готовым блюдам чеснок;
- Включить в питание морскую нежирную рыбу и морепродукты;
- Заменить конфеты и печенье сухофруктами, медом, домашним вареньем;
- Больше готовить на пару, запекать в духовке или тушить.
Дневной рацион разбивают на 4-5 приемов пищи, последний из которых должен быть за 3-4 часа до сна. Ужинать лучше легкими и простыми блюдами, не содержащими сложных углеводов. Во время диеты важно пить больше жидкости: воды, натуральных соков (особенно полезен морковный, смесь морковного и сельдереевого, свекольный, морковно-апельсиновый), травяных чаев и отваров, компотов. От газированных напитков, крепкого чая и кофе без молока в период лечения и восстановления после болезни лучше отказаться.

Мультифокальный атеросклероз коронарных артерий — заболевание опасное, и при позднем лечении может привести к летальному исходу.
На его фоне развиваются инфаркты и происходит поражение миокарда, стенокардия, кровоизлияния, легочная недостаточность. При выявлении первых симптомов необходимо обратиться к врачу и пройти комплексную диагностику. Лечение болезни на ранних стадиях состоит только в перемене образа жизни и соблюдении постоянной диеты.
Запущенные формы атеросклероза требуют экстренного оперативного вмешательства и несут угрозу жизни пациента. Чтобы избежать развития болезни помимо диеты необходимы посильные физические упражнения: плавание, прогулки на велосипеде и лыжах зимой, йога, восточные или латинские танцы, скандинавская ходьба. Также стоит избегать стрессовых ситуаций, больше отдыхать и следить за своим эмоциональным состоянием.