Рекомендации по лечению больных атеросклерозом

Перечисленные ниже рекомендации помогут больным атеросклерозом избежать прогрессирования болезни и оставаться трудоспособным и энергичным человеком.
1. Не пренебрегайте утренней кашей.
Утренняя тарелка овсяной каши является хорошим противосклеротическим средством. В овсе содержатся бета-глюканы, которые препятствуют синтезу и усвояемости холестерина.
2. Ограничьте потребление соли. Соль способствует прогрессированию атеросклероза.
- не солите пищу во время приготовления пищи,
- если не можете есть не соленую пищу, солите ее во время еды,
- применяйте для вкуса свежие ароматные травы,
- добавляйте в готовые блюда яблочный уксус, лимонный сок, свежемолотые специи,
- ограничьте употребления пищи, в которой содержится много соли – сыры, чипсы, соленые орешки, соленое печенье,
- смотрите на этикетку – соль скрывается под такими названиями, как хлорид натрия, натрий, моноглутамат натрия.
3. Употребляйте лук и чеснок ежедневно.
Рекомендация употреблять лук и чеснок ежедневно – важная, так как эти продукты полезны для больных атеросклерозом.
- лук и чеснок содержат аденозин, вещество расслабляющее гладкие мышцы кровеносных сосудов, благодаря этому веществу сосуды расширяются;
- экстракт чеснока уменьшает риск образования тромбов, замедляя скорость свертывания крови, разжижает кровь аналогично аспирину;
- чеснок влияет на липидемию, то есть снижает уровень липидов в крови, особенно на начальной стадии гипертонии;
- лук и чеснок улучшают микроциркуляцию у здоровых людей и влияют на эластичность сердечной мышцы;
- в луке содержатся простогландины А1 и Е. Эти вещества также понижают давление.
4. Не забывайте о жирной рыбе.
Следующая рекомендация для больных атеросклерозом – введение в рацион жирной рыбы. В жирных сортах рыбы обнаружены омега- 3 жирные кислоты. Недельная норма омеги-3 содержится в 300 граммах рыбы. Жирные кислоты разжижают кровь, стимулируют работу головного мозга и сокращают риск развития атеросклероза. К жирным сортам относят те сорта рыбы, жирность которой превышает 8%. В рационе обязательно должны присутствовать семга, скумбрия, палтус, омуль, севрюга, жирная сельдь, макрель, нототения, сайра, налим, нельма.
5. Обязательно включайте в рацион морепродукты.
Очень полезна морская капуста и спирулина – водоросли, богатые белками. Спирулина снижает не только общий уровень холестерина, но и уровень «плохого» холестерина.
6. Каждый день съедайте по морковке и 2 яблока.
Рекомендация по введению в рацион фруктов и овощей очень полезна. Пектин, содержащийся в них, замедляет всасывание холестерина в кишечнике, способствует секреции желчи, содержащей желчные кислоты и холестерин. Растительные волокна способствуют эвакуации пищи из кишечника, тем самым выводят излишек холестерина из организма, а клетчатка моркови полезна в любом состоянии – в сыром, вареном, печеном, мороженном и консервированном
7. Замените подсолнечное (и уж тем более сливочное) масло на оливковое.
- в 3-х столовых ложках оливкового масла содержится необходимое количество мононенасыщенного жира, которое снижает и систолическое давление (ориентировочно на 9 мм РТ ст) и диастолическое давление (на 6 мм РТ ст);
- оливковое масло уменьшает клейкость кровяных тромбоцитов;
- липопротеиды оливкового масла вытягивают жир из клетки и не дают атеросклеротическим бляшкам появляться на сосудах,
- если жарить продукты на оливковом масле, то оно теряет свои полезные свойства;
- хранить оливковое масло необходимо в прохладном темном месте;
Эта рекомендация относится не только к оливковому маслу, но и к кунжутному и льняному, которые тоже очень полезны для больных атеросклерозом.
8. Помните о соевых продуктах.
Почему врачи рекомендуют сою больным атеросклерозом?
- соя содержит генистеин – гормон растительного происхождения, который снижает уровень «плохого холестерина»;
- соя препятствует образованию тромбов;
- соя способствует упругости и эластичности стенок сосудов.
9. Пейте чай.
Черный, а еще лучше зеленый чай необходимо выпивать в течение суток – одна из рекомендаций врачей.
- черный и зеленый чай обладают выраженным антисклеротическим действием,
- флавоноиды (антиоксиданты), содержащиеся в чае предохраняют, сосуды от повреждений,
- больше всего флавоноидов содержится в пакетированном измельченном чае.
10. Ежедневный грейпфрут.
Грейпфрут – является источником витамина С, это прекрасный антиоксидант, способствующий укреплению стенок сосудов.
11. Орехи – это и вкусно, и полезно.
Миндаль и грецкие орехи содержат мононенасыщенные жиры, которые снижают уровень холестерина, поэтому врачи рекомендуют вводить в рацион 5-6 орехов ежедневно.
Если выполнять все эти рекомендации больным церебральным атеросклерозом и помнить о физической активности, можно приостановить прогрессирование болезни.
Атеросклероз артерий нижних конечностей — это тяжелое дегенеративное заболевание, поражающее преимущественно людей пожилого возраста. Атеросклеротический процесс может развиваться при наследственных дислипидемиях, а также на фоне злоупотребления курением или жирной пищей. Клинические рекомендации в качестве «золотого стандарта» позиционируют хирургическое лечение. Оно заключается в эндартерэктомии с последующей реабилитацией.
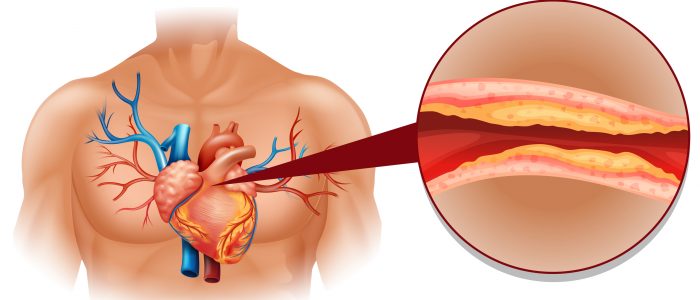
Но недуг можно лечить консервативно. Для этого применяется ряд медикаментозных препаратов, физиотерапия, коррекция диетологических привычек и образа жизни.
Причины патологического состояния
Атеросклероз нижних конечностей возникает вследствие таких предпосылок:
- Генетические поломки. Предрасположенность к повышенному холестерину закладывается еще внутриутробно.
- Постоянные стрессы. Они влияют на биохимические процессы, протекающие в клетках и тканях.
- Женский пол. Вследствие гормональных особенностей женщины более подвержены бляшкам в сосудах нижних конечностей. Особенно ярко это проявляется в период беременности и менопаузы.
- Лишний вес. Ожирение приводит к повышению в крови уровня липопротеидов низкой и очень низкой плотности.
- Излишки питания. Когда человек употребляет много жирной, жареной и сладкой еды, это также негативно сказывается на сосудистом русле.
- Гормональный дисбаланс. Он проявляется при многих эндокринологических патологиях, среди которых главенствующая роль принадлежит сахарному диабету.
- Курение. Курильщики рискуют стать жертвой ампутации.
- Гиподинамия или малоподвижный образ жизни.
Вернуться к оглавлению
Симптомы болезни
 При патологии сосудов ног проявляются такие симптомы, как боль во время движения и хромота.
При патологии сосудов ног проявляются такие симптомы, как боль во время движения и хромота.
При атеросклерозе сосудов нижних конечностей у пациентов развивается такая клиническая симптоматика:
- Болезненные ощущения в ногах. Они появляются как во время движения, так и в покое.
- Синдром «витрины». Суть его заключается в том, что пациент вынужден время от времени останавливаться и отдыхать, будто разглядывая полки магазина.
- Перемежающаяся хромота. Это очень характерный симптом, при котором недостаточное кровоснабжение мышц нижних конечностей способствует их неравномерному сокращению.
- Онемение кожи на стопах. Оно часто сопровождается иллюзией ползания мурашек и другими парестезиями.
- Феномен «расхаживания». Порой пациенту необходимо сделать несколько шагов, чтобы боль прошла. Это нужно для возобновления кровотока в дистальных участках ног.
- Отвердение сосудов. Их можно пропальпировать сквозь кожу. Под пальцами ощущается нечто наподобие проволоки, по которой проходит пульсовая волна.
- Изъязвление кожных покровов. Язвы возникают вследствие нарушения трофической функции крови.
- Посинение и похолодание нижних конечностей. Эти симптомы возникают вследствие дисциркуляторных изменений.
Вернуться к оглавлению
Клинические рекомендации
Национальные протоколы рекомендуют пациентам с установленным диагнозом атеросклеротических изменений стенок артерий и вен нижних конечностей пройти курс медикаментозного лечения и физиотерапевтической коррекции. На поздних стадиях показано хирургическое вмешательство. Клинические рекомендации при атеросклерозе включают следующие пункты:
 Терапия атеросклероза начинается с нормализации питания, исключая из рациона жиры и сахар.
Терапия атеросклероза начинается с нормализации питания, исключая из рациона жиры и сахар.
- Оптимизация диеты. В первую очередь — это снижение употребления жира, сахара и соли.
- Коррекция образа жизни. Она включает избегание гиподинамии и умеренную физическую активность.
- Прием статинов. Эти препараты снижают уровень холестерина и других атерогенных веществ в крови.
- Физиотерапевтические процедуры.
Вернуться к оглавлению
Клинические рекомендации в диете
Атеросклеротические изменения сплетений ног являются последствием нарушения баланса между поглощаемой животной пищей и ее утилизацией в организме человека. Клинические рекомендации по лечению атеросклероза обязательно включают коррекцию диетологических привычек. Больной обязан сократить употребление животного жира минимум на 10%. Также пациенту рекомендуется ограничить продукты, содержащие насыщенные жирные кислоты. К таковым относятся масло, сливки, яичный желток и мясо.
Необходимо увеличить содержание в рационе полиненасыщенных веществ. Они содержатся в растительных маслах, рыбе и морепродуктах. Также нужно включить в меню большое количество клетчатки, которой богаты овощи, фрукты и злаковые.
Вернуться к оглавлению
Препараты при атеросклеротическом поражении
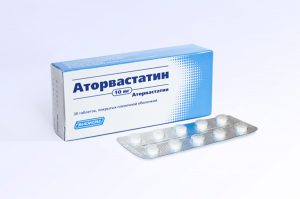 Медикаментозное лечение заболевания сосудов включает в себя прием статинов, среди которых препарат Аторвастатин.
Медикаментозное лечение заболевания сосудов включает в себя прием статинов, среди которых препарат Аторвастатин.
Облитерирующий атеросклероз лечится препаратами, снижающими уровень холестерина, триглицеридов, липопротеидов низкой и очень низкой плотности в крови. К таковым относятся ингибиторы гидрокси-метил-глютарил-коэнзим-А-редуктазы, а также эссенциальные фосфолипиды. Но «золотым стандартом» медикаментозного лечения является прием статинов. Среди них лидерами фармацевтического рынка считают «Аторвастатин», «Розувастатин» и «Симвастатин». Но побочные действия этих лекарств изучены еще недостаточно и требуют дополнительных исследований.
Вернуться к оглавлению
Коррекция привычек
Лечение атеросклероза будет неэффективным, если пациент продолжает вести прежний образ жизни. Поэтому семейный доктор обязан предоставить человеку ряд клинических рекомендаций по его коррекции. Больному следует наладить свой режим дня, чередуя периоды труда и отдыха. Ему также необходимо выполнять регулярные, но умеренные физические упражнения. Клинические рекомендации также содержат требование о радикальном отказе от вредных привычек. Курение является одним из ведущих предикторов развития патологии сосудистых сплетений нижних конечностей.
Вернуться к оглавлению
Другие клинические рекомендации
К основному лечению облитерирующего атеросклероза часто присоединяют физиотерапевтические процедуры. Они заключаются во всевозможных видах массажа. Особую эффективность доказал гидромассаж. Также пациенту прописывают озокеритовые ванны, лечебные грязи и ультразвук. Все эти меры в комплексе с коррекцией образа жизни и приемом медикаментов позволят избежать радикального хирургического вмешательства.
Рациональная диета при атеросклерозе должна способствовать коррекции нарушений липидного обмена и поддержанию нормальной массы тела.
Общие принципы гиполипидемической диеты:
Пища должна быть разнообразной, а количество потребляемых с пищей калорий должно быть таким, чтобы поддерживать идеальный для конкретного больного вес тела.
Около 15% энергетической ценности диеты должны составлять белки, 30% — жиры и 55% — углеводы.
Ограничения потребления жиров животного происхождения — количество жира (включая растительные жиры), содержащееся во всех потребляемых в течение суток продуктах, не должно превышать 30% от общей энергетической ценности пищи, причем на долю насыщенных (животных) жиров должно приходиться не более 7% от этого количества.
У лиц без дислипопротеидемий, атеросклероза и высокого 10-летнего риска смерти от сердечно-сосудистых заболеваний поступление холестерина с пищей не должно превышать 300 мг/сут.
При наличии этих состояний суточное потребление пищевого холестерина следует ограничить до 200 мг/сут. Следует отметить, что отрицательное влияние пищевого холестерина на липидный обмен менее значительно, чем потребление насыщенных жиров. Оно проявляется только в случаях, когда пищевой холестерин поступает в организм в значительных количествах, причем снижение его потребления на 100 мг в сутки уменьшает содержание
общего холестерина
в среднем всего на 1%. Поэтому при разъяснении пациентам принципов рациональной диеты необходимо подчеркивать необходимость сокращения потребления с пищей именно насыщенных (животных) жиров, а также трансизомеров жирных кислот (не рекомендуется не только сливочное масло, но и твердые маргарины, кулинарные жиры).
Мясо и мясные продукты с высоким содержанием жира целесообразно заменять бобовыми, рыбой, птицей или тощими сортами мяса. Молоко и молочные продукты должны употребляться низкожировые – ежедневно.
Увеличение потребления мононенасыщенных и полиненасыщенных жирных кислот (до 10-15% от общей энергетической ценности пищи).
Данные жиры находятся в растительном масле, морепродуктах.
Жирную морскую рыбу (лосось, тунец, скумбрия) следует употреблять не реже 2 раз в неделю.
Ограничение потребления легкоусвояемых простых углеводов (содержащихся в сахаре, варенье, конфетах) до не более 10% калорийности.
Обеспечение больных углеводами, содержащимися в свежих овощах и фруктах (моркови, свекле, капусте), бобовых (горохе, фасоли). Разнообразные фрукты и овощи необходимо употреблять несколько раз в день в общем количестве не менее 400г, не считая картофеля.
Общее потребление соли, включая соль, содержащуюся в хлебе, консервированных продуктах и т.п., не должно превышать 6г (1 чайная ложка) в сутки.
Эта рекомендация особенно важна для больных артериальной гипертензией.
Целесообразно добавление в пищевой рацион растительных стеролов/станолов (2г/сут), которые конкурентно ингибируют всасывание холестерина в кишечнике (например, в составе маргарина «Бенекол» и молочного продукта «Данакор» — рекомендовано Всероссйским Научным Обществом Кардиологов).
В ряде случаев (выраженная гиперлипопротеинемия, сахарный диабет) может потребоваться консультация специалиста – диетолога.
Следует помнить, что даже строгое соблюдение диеты позволяет снизить содержание
холестерина
не более чем на 10%.
Подробнее:
Лечебное питание при атеросклерозе
.
Диета № 10
.
Бросай курить и больше двигайся — такая главная рекомендация сосудистых хирургов пациентам с облитерирующим атеросклерозом.
Это достаточно распространенное заболевание сосудов встречается как у мужчин, так и у женщин. Однако при этом мужчины заметно лидируют. В возрастной группе от 40 до 70 лет облитерирующий атеросклероз встречается примерно у 3 процентов мужчин и 1 процента женщин. После 70 лет эта сосудистая патология сосудов нижних конечностей регистрируется у 10 процентов людей. Более подробно о заболевании нам рассказал хирург первого хирургического отделения РНПЦ «Кардиология» Сергей КОЗЛОВ.
Основная причина повреждения артерий нижних конечностей — атеросклероз. Однако это не единственная причина, хотя и наиболее распространенная. Сам атеросклероз развивается при наличии определенных факторов риска: излишний вес, гиперхолестеринемия, курение, повышенное давление, в определенной степени свою роль отыгрывает и наследственность.
Основные изменения при атеросклерозе развиваются во внутренней оболочке артерий. Здесь начинают откладываться холестерин и липиды, формируя желтоватые пятна на внутренней стенке сосуда. В окружности этих очагов появляется молодая соединительная ткань, созревание которой приводит к формированию склеротической бляшки. На бляшках оседают тромбоциты и сгустки фибрина, соли кальция. Стенка артерии в области такой бляшки приобретает каменную прочность, легко крошится. Артерия при этом приобретает вид «стеклянной».
Сужение сосудов крупной бляшкой приводит к значительному нарушению тока крови, что снижает доставку кислорода в ткани. При физической нагрузке мышцы, не получающие достаточного питания, отказываются работать, возникает боль, которая исчезает только после отдыха. Крупная бляшка способствует развитию тромба в месте сужения сосуда, что может привести к острой недостаточности кровоснабжения и гангрене.
— Сергей Игоревич, скажите, какие симптомы могут свидетельствовать о том, что у человека развивается облитерирующее заболевание артерий нижних конечностей?
— Все зависит от клинических проявлений болезни. Существует их классификация, разработанная патриархом сосудистой хирургии академиком А. У. Покровским. Согласно с этим выделяют несколько стадий заболевания.
При первой (начальной) стадии больные отмечают зябкость, судороги в нижних конечностях, иногда покалывание или жжение в кончиках пальцев, повышенную утомляемость. При ходьбе со скоростью 4–5 км/ч на расстояние 500–1000 метров возникает перемежающаяся хромота. Она заключается в том, что больной начинает чувствовать боль в икроножных мышцах голени или ступни, и это вынуждает его останавливаться.
На второй стадии интенсивность перемежающейся хромоты нарастает, она уже возникает после преодоления расстояния в 200–250 м или несколько раньше. Кожа ступней и голени теряет свойственную ей эластичность, становится сухой, шелушится, на подошве проявляется гиперкетароз. Замедляется рост ногтей, они утолщаются, становятся хрупкими, приобретают матовую или бурую окраску. Нарушается и рост волос на поврежденной конечности, что приводит к появлению участков облысения. Начинает развиваться атрофия подкожной жировой клетчатки и мелких мышц ступни.
Третья стадия характеризуется появлением боли в поврежденной конечности в состоянии покоя, ходьба становится возможной только на расстояние 25–50 м. Окраска кожных покровов резко изменяется в зависимости от позы поврежденной конечности: подъем ее сопровождается побелением, опускание — покраснением кожи, которая истончается и становится легкоранимой. Незначительные травмы в результате потертостей ударов, стрижки ногтей приводят к образованию трещин и болезненных язв на поверхности. Для облегчения страданий больные придают конечности вынужденную позу, опуская ее вниз. Прогрессирует атрофия мышц ступни и голени.
На четвертой стадии боли в ступнях и пальцах становятся невыносимыми и постоянными. Создающиеся язвы обычно размещаются на дистальных отделах конечностей, чаще на пальцах. Края и дно их покрыты грязно-серым налетом. Появляется отечность ступни и голени, развивается гангрена пальцев и ступней.
Следует отметить, что это заболевание имеет неуклонное прогрессирование. Если патологию не лечить, она обязательно приведет к потере конечности. Это только вопрос времени. У каждого пациента процесс проходит индивидуально. У одного болезнь прогрессирует медленно, на протяжении многих лет, даже десятилетий. А у второго заболевание принимает молниеносный характер, когда на протяжении нескольких месяцев может мгновенно измениться ситуация и возникает уже новое проявление болезни, называемое критической ишемией нижней конечности. Такое состояние наиболее опасно тем, что при нем совершается наибольшее количество ампутаций. В этой стадии ангиохирург уже не может помощь пациенту и для того, чтобы спасти жизнь больного вынуждены выполнять ампутацию. При такой ситуации, к сожалению, выполнить реконструктивную операцию, направленную на спасение конечности, уже не всегда возможно.
— Какие методы лечения этого заболевания существуют на сегодня?
— Начнем с того, что все пациенты, у которых подозревается такая патология, должны быть проконсультированы у сосудистого хирурга, для того, чтобы установить, что на текущий момент можно предложить больному. Нужно ли ему сейчас проводить какое-то хирургическое лечение или будет достаточно медикаментозной коррекции.
Медикаментозная терапия направлена на предотвращение факторов риска дальнейшего развития атеросклероза. Она включает в себя коррекцию липидного состава крови, артериальной гипертензии, прием препаратов, которые улучшают кровообращение в ноге и снижают вязкость крови, а также повышают проходимость крови через суженные сосуды.
В случаях, когда у человека уже есть достаточно выраженные проявления болезни, выполняется хирургическая коррекция.
— В чем она заключается?
— Следует отметить, что прежде чем проводить хирургическое лечение, необходимо сделать диагностику. Она может быть выполнена как на амбулаторном, так и на стационарном этапах. При амбулаторном проводится ультразвуковое обследование сосудов. По его результатам ангиохирург принимает решение о дальнейшем лечении.
Стационарный этап нужен тогда, когда ультразвуковое обследование показало наличие выраженного повреждения сосудов конечности. Пациенту делается ангиологическое обследование, т.е. снимки сосудов, на которых уже видно, какая есть протяженность повреждения сосудов, в каком месте. И в зависимости от этого принимается решение, какой вид оперативного лечения можно предложить пациенту.
Варианты операций могут быть различные. Сегодня существуют две группы операций, которые направлены на спасение конечности. Бурно развивается такое направление, как эндоваскулярные операции. При них человеку через небольшой разрез или прокол в области голени внутрь сосуда вводят специальный инструментарий, и с его помощью устраняют сужение сосудов. Однако, к сожалению, такую защитную процедуру можно выполнить не всегда. Если есть очень значительное по продолжительности и по степени зауженности повреждение, приходится делать открытые операции.
Суть их чаще всего сводится к тому, чтобы запустить кровь в обход поврежденного сосуда. Иначе говоря, используются сосудистые протезы, выполняющие роль своих собственных сосудов. Иногда удается обойтись собственными тканями человеческого тела, т. е. использовать в качестве входного шунта сосуд пациента, допустим вену. После выполнения такой операции кровь будет поступать в необходимом объеме в поврежденную конечность.
Однако следует знать, что операция не лечит болезнь и не ликвидирует ее причину, которой является атеросклероз. Она только снижает последствия заболевания и дает человеку возможность вести нормальный образ жизни и сохранить конечность. Но если пациент продолжает жить со своими факторами риска как прежде, то болезнь неизбежно будет прогрессировать, и рано или поздно закроется этот искусственный или собственный сосуд, используемый в качестве шунта. Поэтому человек должен настроить свое поведение на то, чтобы бороться с основной причиной заболевания в дальнейшем.
— А это значит…
— Это значит — он должен следить за соблюдением диеты, при которой необходимо снизить потребление жиров животного происхождения. Кроме того, принимать препараты, снижающие холестерин, следить за артериальным давлением. Человек с такой патологией должен 3–4 раза в год проходить курс вазоактивной терапии, при которой принимаются препараты, обладающие вазоактивным эффектом. А главное, исключить курение.
Мы имеем такую статистику. Среди тех, кто бросил курить после успешной операции на нижней конечности, 80 процентов пациентов на протяжении 5 лет обходились без ампутации, а вот среди тех, кто вредную привычку не бросил, 80 процентов через 5 лет теряли ногу.
Вот вам только один фактор риска, ведущий к печальным результатам. А исключить его в силах самого пациента. Так что наша рекомендация такая: бросай курить и больше двигайся. Тогда и прогнозы на нормальную жизнь будут довольно хорошие.
Ольга ШЕВКО, газета «Звязда», декабрь 2008 года.
Читайте также:
- А ваш холестерин в норме?
- Берегите сердце смолоду
- Диета при высоком холестерине: какое питание поможет снизить холестерин
- Реабилитация и жизнь после операции по ампутации ноги
Материал был полезен? Поделитесь ссылкой:

