Признаки атеросклероз коронарных артерий
Среди всех заболеваний сердца коронарный атеросклероз занимает особое место. Эта патология сопровождается выраженными симптомами, которые, к сожалению, нередко игнорируются до тех пор, пока не произойдет катастрофа сердца в виде инфаркта. Это заболевание считается неизлечимым, но при своевременном обнаружении и комплексной терапии врачи могут облегчить состояние больного и сохранить его трудоспособность до глубокой старости.
Что представляет собой патология
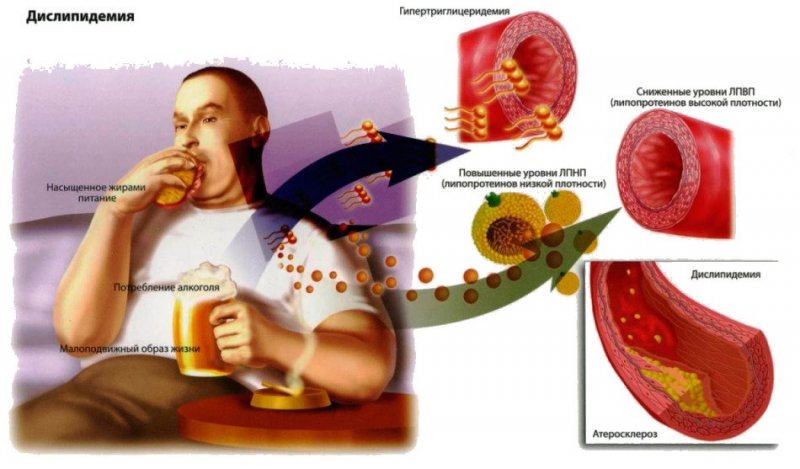
В медицине атеросклерозом коронарных артерий называют заболевание сосудов, которое сопровождается образованием плотных липидных отложений на интиме сосудов. Развивается патология постепенно и в большинстве случаев обнаруживается на поздних стадиях. В основе проблемы лежит изменение липидного обмена, при котором в крови накапливается большое количество липопротеидов высокой плотности. Со временем эти вещества оседают на внутренней стенке сосуда — интиме, из-за чего сужается его просвет.

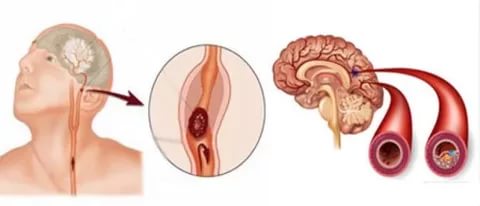
Как правило, начинается атеросклероз в аорте коронарных сосудов, то есть в наиболее крупных отделах кровеносного русла. Располагаются липидные отложения ближе к разветвлениям. Патологический процесс затрудняет кровоток, в результате чего сердце испытывает дефицит кислорода и питательных элементов. Так как работа органа непрерывна и достаточно интенсивна, это вызывает заметную клиническую симптоматику.
Развивается атеросклероз аорты коронарных артерий с молодого возраста. Однако в связи с тем, что рост липидных отложений идет медленно, манифест (первое обострение) заболевания происходит ближе к пенсионному возрасту — в 50-55 лет. Именно поэтому болезнь нередко считают естественным спутником старости. Однако в медицинской статистике за последние годы появилась тенденция к росту ишемии сердца и летальности из-за оторвавшихся тромбов у молодых людей.
Кардиологи настоятельно рекомендуют проверять свои сосуды на атеросклероз, начиная с 30-летнего возраста, а при наличии предрасположенности к болезни гораздо раньше.
Развитие болезни
 При внимательном отношении к собственному здоровью человек может обнаружить первые симптомы атеросклероза коронарных артерий задолго до наступления старости. Это, по словам специалистов, является нормой, особенно если учитывать образ жизни современных людей. Он предрасполагает к более раннему появлению массивных холестериновых бляшек в сосудах, питающих сердечную мышцу.
При внимательном отношении к собственному здоровью человек может обнаружить первые симптомы атеросклероза коронарных артерий задолго до наступления старости. Это, по словам специалистов, является нормой, особенно если учитывать образ жизни современных людей. Он предрасполагает к более раннему появлению массивных холестериновых бляшек в сосудах, питающих сердечную мышцу.
В своем развитии заболевание проходит несколько этапов, каждый из которых может длиться десятки лет:
- Начальная до клиническая стадия сопровождается незначительным отложением холестерина в виде жирового пятна на стенках сосудах. Обычно это происходит там, где интима артерии повреждена. Со временем липопротеидное пятно преобразуется в продольные или поперечные полоски, толщина которых не превышает несколько микрон. Клинические признаки атеросклероза коронарных сосудов на этой стадии отсутствуют.
- Вторая клиническая стадия атеросклероза сосудов сердца сопровождается разрастанием липидных отложений. Из-за увеличения их толщины заметно снижение кровоснабжения сердца, особенно если больной находится в состоянии активности. На этом этапе к холестериновым бляшкам присоединяются волокна фибрина, красные кровяные тельца, может образоваться достаточно крупный тромб. Такой процесс специалисты называют мультифокальным атеросклерозом коронарных артерий, который нередко осложняется отрывом тромба и летальным исходом. Симптоматика на этой стадии уже достаточно выражена: появляется сердцебиение и одышка при физических нагрузках, наблюдается аритмия.
- Третья завершающая стадия атеросклероза коронарных и венечных сосудов сопровождается уплотнением бляшки за счет присоединения к ней кальция. Просвет артерий при этом значительно сужается, стенки артерий деформируются, становятся менее эластичными и плотными. Сопровождается состояние резкими болями под грудиной во время нагрузок любой интенсивности, аритмией, периодическими сердечными приступами, общей слабостью.
Несмотря на то, что современная медицина располагает обширными возможностями для устранения атеросклероза, лечение более результативно при обнаружении болезни на начальных стадиях.
Диагностика
 Выявление коронарного атеросклероза в большинстве случаев происходит во время плановых обследований сердца. Врач может заподозрить патологию по результатам ЭКГ: на нем будут явно видны признаки ишемии. Для подтверждения диагноза используют комплексные методы диагностики коронарного атеросклероза. Обычно они включают:
Выявление коронарного атеросклероза в большинстве случаев происходит во время плановых обследований сердца. Врач может заподозрить патологию по результатам ЭКГ: на нем будут явно видны признаки ишемии. Для подтверждения диагноза используют комплексные методы диагностики коронарного атеросклероза. Обычно они включают:
- стресс-сцинтиграфию, которая позволяет установить местонахождение липидных отложений, их размер и степень выпячивания в просвет сосуда;
- допплерографию сосудов в сочетании с внутрисосудистым УЗИ коронарных артерий, которые необходимы для выявления участков артерий с нарушениями кровотока и сократительных функций;
- рентгенографию сосудов сердца с контрастом (коронарографию), которая призвана определить локализацию и протяженность атеросклеротических очагов;
- эехокардиографию с пристрессом, которая позволяет выявить нарушения сократительной способности сердца и изменения кровотока, которые появляются периодически, например, во время эмоциональных или физических нагрузок.
Кроме того, проводится ряд лабораторных тестов, которые позволяют установить концентрацию липопротеидов высокой плотности в крови.
Заболевание редко поражает один отдел кровеносной системы. При диагностировании коронарного атеросклероза может потребоваться исследование других групп сосудов (головы, нижних конечностей, брюшной полости и так далее).
Видео: коронарография сердца — доступы, техника и этапы
Методы лечения
Подход к терапии заболевания всецело зависит от стадии атеросклеротических изменений и имеющихся симптомов. На начальной стадии атеросклероза коронарных артерий лечение подразумевает консервативное. Для предотвращения дальнейшего развития болезни достаточно изменить образ жизни:
- отказаться от курения и алкоголя;
- нормализовать питание, прежде всего, исключить из меню животные жиры и сладости, заменив их свежими овощами и фруктами, белым диетическим мясом и рыбой;
- регулярно заниматься посильными видами спорта — плаванием, йогой, гимнастикой или спортивной ходьбой (оптимальный вид спорта и степень нагрузок определит лечащий врач).
Помимо укрепления сосудов и нормализации уровня вредных липопротеидов в крови эти меры помогут нормализовать вес.
Показаны при атеросклерозе коронарных артерий сердца и медикаменты. Больным с таким диагнозом назначают комплексную терапию для снижения вредных липидов в крови. Помимо специальной диеты используют статины: Аторвастатин, Розувастатин, Питавастатин и их аналоги. Препараты этой группы активно угнетают ферменты, отвечающие за синтез вредных жировых соединений в гепатоцитах. Помимо этого они способствуют восстановлению внутренней оболочки сосудов. Благодаря такому свойству они незаменимы на начальных стадиях атеросклероза.
Статины не назначаются пациентам с серьезными нарушениями функций печени: при гепатозе, гепатитах, печеночной недостаточности, циррозе.

Помимо этого больным коронарным атеросклерозом назначают препараты, снижающие потребность миокарда в кислороде, уменьшающие выраженность ишемических изменений и уменьшающие риск тромбообразования. С этой целью используют лекарства нескольких групп:
- препараты с содержанием бета-блокаторов — Бисопролол, Небилет, Беталок, Анаприлин;
- препараты, блокирующие АПФ — Эналаприл, Лизиноприл, Периндоприл;
- ингибиторы кальциевых каналов — Амлодипин, Амлотоп, Дилтиазем, Кардилопин;
- средства для разжижения крови и предотвращения тромбообразования — Клопидогрел, Аспикор, Аспирин Кардио.
Дозировка и сочетание препаратов подбирается врачом индивидуально с учетом текущего состояния больного, результатов анализов и имеющихся сопутствующих заболеваний.
Если у больного наблюдаются признаки стенозирующего атеросклероза коронарных артерий, прибегают к хирургическому вмешательству. В ходе операции применяются различные методы:
- аортокоронарное шунтирование для создания искусственного русла в обход пораженных участков артерии;
- баллонная ангиопластика для принудительного расширения просвета артерии;
- стентирование артерии для расширения ее просвета.
Подобные методы позволяют радикально решить проблему в запущенных случаях, однако они не отменяют пожизненный прием перечисленных ранее препаратов.
Прогноз коронарного атеросклероза всецело зависит от своевременного выявления болезни и выполнения пациентом всех предписаний кардиолога. При адекватной и грамотной терапии прогнозы благоприятные, в то время как запущенные случаи атеросклероза сердца часто заканчиваются тяжелыми осложнениями и летальным исходом.
Видео: баллонная ангиопластика и стентирование коронарных артерий
Источник
 Что такое атеросклероз коронарных сосудов, механизм образования
Что такое атеросклероз коронарных сосудов, механизм образования
Атеросклероз коронарных сосудов (атеросклероз венечных сосудов) — это хроническое заболевание, которое характеризуется образованием липидных бляшек в артериях сердца. Процесс образования бляшек связан с чрезмерным количеством «плохих» жиров в организме — холестеринов липопротеидов низкой плотности, которые, накапливаясь, оседают в стенках артерий. Отложения холестерина наслаиваются, увеличиваются в размере, постепенно сужают просвет сосудов. И, соответственно, чем хуже кровоснабжается орган, тем больше страдает его функция — наступает ишемия тканей (недостаточность кислорода и питательных веществ, которые поступают с кровью). Таким образом, атеросклероз может развиться в любых крупных и средних артериях: в грудной и брюшной аорте, в почечных артериях, в мозговых артериях, в сосудах нижних конечностей. Однако наиболее распространённым, клинически значимым и жизнеугрожающим является поражение коронарных сосудов, которое проявляется стенокардией напряжения и инфарктом миокарда. Более того, если кровоток в почечных или брюшных сосудах более-менее неизменен, то в венечных артериях он постоянно изменяется вследствие физических нагрузок или эмоциональных колебаний, что даёт дополнительную нагрузку. Атеросклеротическое поражение и прогрессирующая недостаточность кровотока в сердце называется ишемической болезнью сердца.
Атеросклероза коронарных артерий классификация
В зависимости от степени сужения артерий, существуют следующие виды атеросклероза:
- нестенозирующий (просвет сосуда сужен менее чем на 50%, не проявляется клинически);
- стенозирующий (просвет сосуда сужен более чем на 50%, есть клинические проявления).
Важно понимать, что, по сути, эта классификация не имеет клинической важности, так как пациенты чаще всего обращаются к врачу за помощью уже с выраженной симптоматикой ишемической болезни сердца, то есть, со стенозирующим атеросклерозом. Также следует отметить, что подобный диагноз можно поставить только после инструментальных исследований, при непосредственной визуализации бляшки.
В зависимости от артерий и их разветвлений, которые поддаются атеросклеротическим изменениям, выделяют анатомическую классификацию:
- атеросклероз ствола левой коронарной артерии;
- атеросклероз передней межжелудочковой ветви левой коронарной артерии;
- атеросклероз огибающей ветви левой коронарной артерии;
- атеросклероз правой коронарной артерии.
За распространённостью атеросклероза различают:
- локализированный (верхней, средней, нижней части сосуда);
- диффузный.
Причины атеросклероза, факторы риска
Однозначная причина атеросклероза не установлена, однако существует прямая зависимость между заболеванием, смертностью от ишемической болезни сердца и повышением уровня холестерина. Так, клинически важным считается повышение уровня общего холестерина более 5ммоль/л и липопротеинов низкой плотности более 3ммоль/л.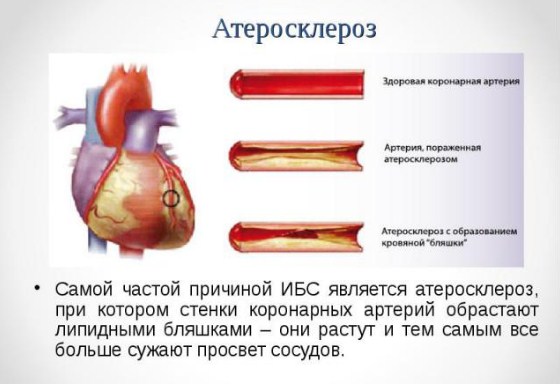
Немаловажно наличие факторов сердечно-сосудистого риска, которые в совокупности с дислипидемией приводят к развитию ишемической болезни сердца вследствие атеросклероза коронарных сосудов. Наиболее значимые факторы риска представлены ниже.
Те, что не модифицируются:
- пожилой возраст (мужчины старше 55 лет, женщины старше 65 лет);
- мужской пол;
- отягощённый семейный анамнез (наличие в семье родственника с диагностированным атеросклерозом в возрасте до 55 у мужчин, до 65 у женщин).
Те, что модифицируются:
- курение;
- ожирение;
- гиподинамия;
- артериальная гипертензия;
- сахарный диабет;
- дислипидемия (повышение липопротеинов низкой плотности на фоне снижения липопротеинов высокой плотности);
- употребление алкоголя.
Симптомы атеросклероза коронарных артерий
Атеросклероз — это тихий убийца. Заболевание долгое время может проходить бессимптомно. Да, могут быть приступы головной боли, быстрая утомляемость, но, обычно, люди игнорируют эту симптоматику. Более выраженные проявления атеросклероза развиваются тогда, когда просвет сосудов сужен атеросклеротической бляшкой больше чем на 50%. Тут клиника может быть самой разнообразной: от незначительного покалывания в области сердца, до развития инфаркта миокарда. Наиболее частое проявление атеросклероза — это стенокардия напряжения. Вот список самых типичных её проявлений:
- возникновение острой жгучей боли за грудиной;
- боль в некоторых случаях распространяется в область руки, плеча, лопатки, нижней челюсти слева, эпигастрия;
- возникновение боли во время физических нагрузок (быстрой ходьбы, подъёма по лестнице, бега);
- длительность приступа до 5 минут, но не более 15 минут;
- боль купируется приёмом нитроглицерина.
Признаки инфаркта миокарда при атеросклерозе:
- резкая боль за грудиной жгучего, сжимающего характера, но, в отличие от стенокардии, более интенсивная, мучительная;
- боль имеет более широкую иррадиацию;
- боль длится 20-30 минут;
- боль не проходит после приёма нитроглицерина.
Диагностика атеросклероза коронарных артерий
Лабораторная и инструментальная диагностика атеросклероза ставит перед врачом следующие цели:
- » выявление атеросклеротических изменений в виде бляшек;
- » локализация атеросклеротических бляшек, их распространённость;
- » степень стеноза (сужения) или окклюзии (полного закрытия просвета) поражённых сосудов;
- » оценка нарушения функции сердца;
- » наличие факторов риска (особенно, повышение уровня холестерина).
Лабораторная диагностика атеросклероза КА включает в себя:
- Липидограмму (уровень общего холестерина, липопротеидов низкой и высокой плотности, триглицеридов). Данные цифры косвенно указывают на повышенный риск наличия атеросклероза, и, соответственно, повышенный сердечно-сосудистый риск.
- Биохимический анализ на глюкозу крови.
- Инструментальные неинвазивные методы диагностики атеросклероза КА
- Электрокардиография.
- Рентгенография органов грудной полости (позволяет провести дифференциальную диагностику с другими сердечно-сосудистыми заболеваниями, определяет наличие кальцинатов в аорте).
- Толщина комплекса интима-медиа (увеличение показателя свидетельствует о наличии атеросклеротической бляшки в просвете сонных артерий).
- Мультиспиральная компьютерная томография (визуализация кальцификатов в коронарных артериях, что свидетельствует о завершающей стадии развития атеросклеротической бляшки).
- Магнитно-резонансная томография (визуализация просвета коронарных артерий,менее информативный метод, нежели инвазивные методы, используется при отсутствии клиники ишемической болезни сердца).
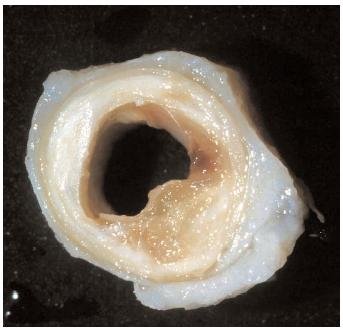
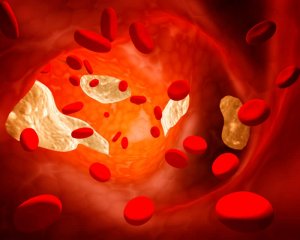
Вот так выглядит сосуд, поражённый атеросклерозом
Инструментальные инвазивные методы диагностики:
- Рентгенконтрастная коронарография (золотой стандарт, основной метод подтверждения диагноза. При введении контраста визуализируется сужение просвета сосуда или его окклюзия. Исследование степени стеноза коронарных артерий и оценки для хирургического вмешательства.
- Внутрисосудистое ультразвуковое исследование (используют для оценки размера, структуры бляшки в коронарных артериях).
- Рентгенконтрастная вентрикулокоронарография (оценка качества имплантации стента).
Контроль атеросклероза с помощью гаджетов
На сегодняшний день существует множество девайсов, способных измерять показатели крови в домашних условиях. Все мы знаем о глюкометрах, которые измеряют уровень сахара в крови, являясь особо ценными для людей с диабетом; об экспресс-тестах для определения количества гемоглобина при анемиях. А вот для больных кардиологического профиля с атеросклерозом, либо для людей, которые придерживаются диеты и контролируют поступающее количество жиров, разработан портативный многофункциональный анализатор крови, который кроме вышесказанных показателей, определяет уровень общего холестерина, липопротеинов низкой плотности и триглицеридов. Но технологии «одомашнивания» лабораторий не останавливаются, к примеру, инженеры из Корнеллского университета в США изобрели смарт-карту и создали приложение, которые позволяют измерять уровень холестерина со смартфона, используя для этого такие биологические жидкости как кровь, слюну, пот. В комплектацию этого девайса входят смарт-карта, которая крепится к камере смартфона и тест-полоски. Смарт-карта имеет встроенную вспышку, которая равномерно освещает тест полоску, что вставляется в прибор.
Приложение, установленное на телефон, калибрует насыщенность и степень изменения цвета на полосках и трансформирует данную информацию в виде результата на экран смартфона. Разработчики утверждают, что данный девайс с высокой точностью определяет уровень холестерина, запрашивая на это минимум усилий и времени — всего лишь за 1 минуту. Таким образом, подобный гаджет положительно повлияет на профилактику атеросклероза, раннюю его диагностику и контроль лечения — проверить уровень холестерина может каждый, лёжа на диване.
Лечение атеросклероза коронарных артерий
Атеросклероз — это заболевание, которое можно предотвратить или отстрочить время его появления. Этого легко можно добиться, если придерживаться простых методов профилактики, а также лечения атеросклероза:
- активно контролировать и минимизировать факторы риска;
- прогнозировать и контролировать атеросклеротические бляшки, вовремя реагировать на их отрыв;
- качественное и своевременное хирургическое вмешательство.
Немедикаментозное лечение
Хирургическое лечение и медикаментозные препараты это, конечно, хорошо, но если человек не изменит свой образ жизни, не скорректирует свой рацион питания, то никакие таблетки ему не помогут. Модификация образа жизни состоит из следующих позиций:
- Диеты. Она направлена на то, чтобы снизить уровень холестерина в крови и скорректировать массу тела.
- Не курить. Обязательное условие для того, чтобы лечебные манипуляции были эффективны.
- Отказ от алкоголя. Обязательный фактор, который должен модифицироваться.
- Минимизация стрессовых ситуаций и эмоциональных потрясений.
- Нормализация ритма жизни.
Диета при атеросклерозе.
Стоит отметить, атеросклероз возникает из-за того, что в организме нарушается обмен жиров. Это, в свою очередь, приводит к тому, что в крови повышается уровень холестерина, повышается вероятность развития инфаркта миокарда, ишемической болезни сердца. Известно, снижение общего холестерина и «плохих» его фракций сопровождается значительным снижением вероятности того, что у вас разовьётся сердечно-сосудистое заболевание, которое при худшем сценарии может привести к смерти. Наиболее доступный способ коррекции жирового обмена — диетотерапия.
Принципы диетотерапии:
- Снижение общей энергетической ценности суточного рациона. Следует учесть, что низкокалорийная диета должна подбираться индивидуально, — резкое и нерациональное ограничение калоража у больных атеросклерозом и ИБС считается опасным. Оптимальное количество употребляемых калорий в сутки — 2 тыс.
- Ограничение жиров на 20-25% от суточного рациона. Снизив количество жиров в своём рационе, вы автоматически снижаете содержание холестерина в крови — это доказанный факт.
- Ограничивайте поступление в организм насыщенных жирных кислот. Врачам известно, что наиболее вредные жиры — это жиры животного происхождения. Вот несколько продуктов, которые обладают наибольшим количеством этих жиров: говяжий, свининой жир, маргарин, сливочное масло.
- Увеличение мононенасыщенных и полиненасыщенных жирных кислот. Этот вид жиров полезнее, чем те, о которых мы писали выше. Вы можете найти мононенасыщенные и полиненасыщенные жиры в таких продуктах: птице, рыбе, арахисовом масле, оливковом масле и подсолнечном. Рекомендуемое увеличение ненасыщенных жирных кислот — 15-20% от суточного рациона.
- Изменение соотношения простых и сложных углеводов. Важно ограничиться от легкоусвояемых углеводов (мучные изделия, сахар, кофе, варенье) и увеличить количество сложно усвояемых (овощи, зелень, несладкие фрукты). Полезно добавление в рацион овощей с большим количеством клетчатки, грубых волокон (сырые морковь, свёкла, капуста, а также зелень). Эти продукты нормализуют работу кишечника, обеспечивают длительное ощущение сытости.
- Ограничение продуктов, богатых на холестерин. К таким продуктам относятся: сливочное масло, жирные сорта мяса (свинина, баранина) птицы и рыбы, яичный желток, креветки, консервированная печень трески.
Дозированные физические нагрузки
Лечебная физкультура эффективно справляется с рядом проблем, характерных для атеросклероза и ИБС: повышает стойкость сердечной мышцы к физическим нагрузкам, положительно влияет на тонус сосудов и нормализует давление, активизирует холестериновый обмен. Адекватное время динамических упражнений — 30-40 минут 1 раз в день.
Виды физических нагрузок:
- ходьба на протяжении небольшого периода времени (15-20 минут) — её ещё называют дозированной; со временем можно увеличивать длительность ходьбы до 40 минут;
- занятия на велотренажёре (продолжительность — до 20 минут, кратность — 3 раза в неделю);
- лёгкая или лечебная гимнастика (базовый набор упражнений, который стоит повторять три раза в неделю на протяжении 40 минут);
- лечебный маcсаж
Медикаментозное лечение
Если же нет результатов от методов, которые мы описали выше, то приходится прибегать к медикаментозным методам лечения. Лучше всего снижают холестерин гиполипидемические препараты. Список препаратов этой группы находится ниже в таблице.
| Класс препаратов | Название препаратов | Эффект, механизм действия | Дозы | Противопоказания |
| Статины | Аторвастатин, Симвастатин, Розувастатин | Снижение общего холестерина, снижение липопротеинов низкой плотности | Аторвастатин(10-80мг/сутки); Симвастатин(20-80мг/сутки) | Тяжёлая острая или хроническая болезнь печени |
| Секвестранты желчных кислот | Холестирамин | Снижение липопротеидов низкой плотности | Холестирамин (2-4г 2р/сутки) | Триглицериды >4.5 ммоль/л |
| Пролонгированные формы никотиновой кислоты | Никотиновая кислота | Снижение липопротеинов низкой плотности, повышение липопротеидов высокой плотности, снижение триглицеридов | Никотиновая кислота (1-1.5 мг/сутки) | Хронические заболевания печени, подагра |
| Фенофибрат | Фенофибрат | Повышение липопротеинов высокой плотности | Фенофибрат (100 мг 2р/сутки) | Почечная недостаточность, заболевания печени |

Нужно заметить, что в схему лечения входят следующие пункты. Первое — это адекватная коррекция артериального давления, второе — это контроль уровня глюкозы, третье — антиагрегантная терапия, если у пациента поставлен диагноз — ишемическая болезнь сердца.
Хирургическое лечение
На самом деле, методы хирургического лечения атеросклероза применяются довольно редко и только при самом злокачественном варианте развития заболевания. Обязательное условие проведения операции: сужения просвета сосуда более чем на 70%, нестабильная стенокардия, инфаркт миокарда. Реваскуляризация миокарда — это вид хирургического вмешательства, который способствует тому, чтобы восстановить правильный кровоток. На объём и метод хирургического вмешательства при атеросклерозе также влияет массивность поражения сердечной мышцы и расположение повреждённого участка.
Методы коронарной реваскуляризации:
- Транслюминальная коронарная ангиопластика. Операция заключается во введении специального балончика в артерию, вследствие чего сосуд расширяется и кровоток восстанавливается.
- Аорто-коронарное шунтирование. во время данной операции создаётся дополнительный «обходной» сосуд, который соединяет артерию выше и ниже места сужения атеросклеротической бляшкой, тем самым восстанавливая кровоснабжение.
Атеросклероз видео
Новые материалы по этой тематике:
- —
- —
- —
- —
- —
- —
- —
Старые материалы по этой тематике:
- —
- —
- —
- —
- —
- —
- —
Источник