Приверженность к лечению при бронхиальной астме
Приверженность лечению препаратами для длительного контроля бронхиальной астмы – одна из ключевых составляющих успешной терапии заболевания и профилактики обострений. Однако около половины пациентов, как взрослых, так и детей, не привержены терапии по разным причинам. Упрощение режима лечения, в частности однократное применение препаратов, способно повысить приверженность пациентов терапии, а следовательно, контроль астмы. Вилантерол/флутиказона фуроат (ВИ/ФФ) – первая и единственная фиксированная комбинация ингаляционного глюкокортикостероида (ИГКС) и бета-2-агониста длительного действия (ДДБА) с 24-часовой эффективностью при однократном применении. В Солфордском исследовании в реальной клинической практике продемонстрировано преимущество терапии ВИ/ФФ перед терапией другими ИГКС + ДДБА и ИГКС в достижении контроля бронхиальной астмы.

Рис. 1. Алгоритм ведения пациента с неконтролируемой БА
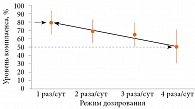
Рис. 2. Зависимость приверженности от кратности приема препарата
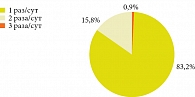
Рис. 3. Предпочтительная частота приема лекарственных препаратов для контроля симптомов БА и ХОБЛ
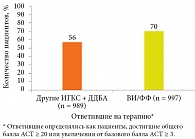
Рис. 4. Улучшение контроля астмы на фоне применения ВИ/ФФ (Релвар Эллипта)
Как известно, длительные цели терапии бронхиальной астмы (БА) заключаются в достижении контроля симптомов и поддержании нормального уровня активности пациента, а также в минимизации риска обострений, развития фиксированной обструкции бронхов и побочных эффектов лекарственных препаратов [1, 2].
Результаты международных исследований свидетельствуют, что за последние 15–20 лет доля пациентов с контролируемым течением БА существенно возросла: с 5% в 1999 г. [3] до 55% в 2014 г. [4]. Значительный рост доли больных с контролируемой БА отмечается и в нашей стране. Согласно данным исследования с участием 1000 взрослых больных БА из 12 городов России, у 58% пациентов отмечается контролируемая или частично контролируемая БА по критериям GINA [5]. Вместе с тем сохраняется высокая доля больных с неконтролируемым течением БА, а значит, с высоким риском развития обострений, госпитализаций и низким качеством жизни.
Приверженность лечению пациентов с астмой
Среди основных причин отсутствия контроля БА прежде всего необходимо выделить недостаточную приверженность назначенному лечению, неправильную технику ингаляции и эффективность молекул. Эти причины должны быть рассмотрены в первую очередь у пациента с неконтролируемыми симптомами БА (рис. 1) [2]. Термин «приверженность», часто используемый наравне с термином «комплаенс», в медицине означает степень, с которой пациент следует предписанному лечению. Приверженность включает три специфических компонента:
- принятие рекомендаций (пациент согласен принимать лекарственные средства/следовать рекомендациям);
- соблюдение назначений (пациент применяет лечение, как предписано врачом);
- постоянство (степень, с которой пациент следует назначенному лечению в течение длительного периода времени).
Приверженный лечению пациент вовремя и правильно принимает препарат, в полной назначенной дозе, соблюдает рекомендуемый образ жизни и диету, сохраняет психологическое равновесие и веру в успех терапии. Неприверженный пациент нарушает предписанный режим лечения, в большинстве случаев не осознавая возможные последствия. В клинических исследованиях приверженность часто рассматривают как дихотомическую переменную с порогом 60 или 80% предписанных доз. На практике это непрерывный процесс, имеющий разные формы и степень проявления. Не существует формального консенсуса относительно порога, который определяет плохую или хорошую приверженность: обычно он варьируется от
Результаты многочисленных исследований свидетельствуют, что около половины пациентов с БА, как взрослых, так и детей, имеют низкую приверженность назначенной терапии для контроля симптомов БА, что напрямую связано с увеличением частоты обострений и госпитализаций, назначением пероральных ГКС, незапланированных визитов к врачу по поводу БА, снижением качества жизни. Многие пациенты даже не начинают применять контролирующие БА препараты после их назначения врачом [8, 9] или приходят за рецептом только один раз после первоначального назначения [10, 11] либо преждевременно прекращают прием контролирующих лекарственных препаратов, несмотря на риск обострения [12].
При электронном мониторинге применения лекарственных средств показатели приверженности составляют менее 70% предписанных доз. В ряде исследований этот показатель был еще ниже: около 60% во взрослой популяции[13], около 50% – в педиатрической [14], 33–41% – среди подростков [15].
Как показали результаты европейского online-исследования, всего 48% пациентов с БА принимают контролирующие препараты каждый день, 27% принимают их не каждый день, а 18% – только при возникновении симптомов [4].
Низкую приверженность терапии препаратом, назначенным для контроля симптомов БА, респонденты объясняют отсутствием необходимости в его приеме (50% случаев) или забывчивостью (18%). Интересно, что даже после госпитализации по поводу обострения БА приверженность контролирующим противоастматическим препаратам и пероральным ГКС снижается вдвое к седьмому дню после выписки [16].
Выделяют следующие виды неприверженности:
- непреднамеренную (забывчивость, стоимость, непонимание);
- преднамеренную (предубеждение, боязнь побочных эффектов, культурные вопросы, стоимость).
К факторам, снижающим приверженность пациентов лечению БА, относят сложный режим дозирования, побочные действия и отсроченный эффект лекарственных средств, их стоимость, наличие сопутствующих заболеваний и возраст.
Крайне важно выявить пациента с низкой приверженностью, поскольку плохая приверженность контролирующей терапии – фактор риска развития обострений БА. Как выявить пациентов с низкой приверженностью? Эксперты GINA рекомендуют:
- правильно формулировать вопрос (например: когда вы чаще забываете принять препарат – утром или вечером? как часто вы принимаете препарат – три дня в неделю, чаще или реже?);
- проверять дату назначения, срок годности, счетчик доз;
- спрашивать мнение пациента о назначенном препарате и возможных опасениях.
В ряде исследований изучали вмешательства, направленные на повышение приверженности пациентов лечению. Кохрейновский обзор рандомизированных исследований эффективности различных методов, повышающих приверженность пациентов терапии при разных хронических заболеваниях, включал в том числе 13 клинических исследований по БА [17]. Исследователи анализировали различные виды вмешательств:
- образовательные программы для пациентов, семей пациентов и врачей;
- психотерапевтические методики;
- программы с участием медицинских сестер, фармацевтов;
- использование интернет-технологий;
- различные виды напоминаний (телефонным звонком, SMS);
- изменение режима лечения и др.
Авторы обзора пришли к заключению, что повысить приверженность при коротком курсе лечения можно с помощью большинства простых вмешательств, тогда как повысить приверженность лечению хронических заболеваний даже с помощью сложных комплексных методов достаточно сложно. В частности, только в шести из 13 клинических исследований с участием больных БА показано улучшение приверженности, которое было умеренным и продолжалось короткий период. Важный вывод: простой режим терапии может иногда повышать приверженность и исходы лечения как при длительном, так и при коротком курсе терапии. Уменьшение кратности применения препаратов в течение дня с четырех до двух или одного раза приводит к увеличению приверженности (рис. 2) [18]. Исследования сравнительной приверженности больных при однократном режиме дозирования препаратов для длительного контроля (ИГКС, ИГКС/ДДБА, АЛП) и по крайней мере двукратном свидетельствуют в пользу первого [18–21].
Таким образом, прогнозировать плохую приверженность сложно, поскольку типичного неприверженного пациента не существует и низкая приверженность обычно обусловлена множеством факторов, в частности характеристиками пациента и внешними факторами, не связанными с больным [22].
Оптимальные методы выявления низкой приверженности лечению – наблюдение за больным, оценка контроля БА, правильно сформулированные вопросы о применении препарата базисной терапии БА и проверка даты назначения, срока годности, счетчика доз. Информирование и обучение пациента, партнерские отношения с больным в вопросе лечения БА, а также простой режим терапии, предусматривающий однократный прием препарата для контроля симптомов БА (один раз в день), или режим единого ингалятора – залог оптимальной приверженности лечению БА.
Следует отметить, что большинство пациентов с БА и ХОБЛ предпочитают однократный прием препаратов в течение суток. На рисунке 3 представлены результаты интернет-опроса японских пациентов с БА и ХОБЛ о предпочтительной частоте приема препаратов для контроля заболеваний [23].
Вилантерол/флутиказона фуроат – единственная комбинация для однократного применения в день
Абсолютное большинство комбинированных препаратов (ИГКС/ДДБА) рекомендуют применять для контроля симптомов дважды в день. Тем не менее появление ультрадлительных бета-2-агонистов, а также молекул ИГКС, эффективных на протяжении 24 часов, в частности флутиказона фуроата (ФФ), позволило создать уникальный комбинированный препарат для однократного применения в день – вилантерол/флутиказона фуроат (Релвар Эллипта). По сравнению с флутиказона пропионатом ФФ имеет более длительную продолжительность действия, большую аффинность к рецептору и более эффективен в клетках дыхательных путей, что позволяет использовать его один раз в день для контроля астмы [24, 25]. Вилантерола трифенатат (ВИ) – бета-2-агонист пролонгированного действия, применяемый один раз в день. По сравнению с салметеролом вилантерол обладает более быстрым началом и большей продолжительностью действия с гораздо более высокой селективностью в отношении бета-2-рецепторов [26]. Упрощая режим дозирования для пациента, ВИ/ФФ способен повысить приверженность лечению и тем самым более качественно контролировать симптомы астмы [27]. Препарат ВИ/ФФ (Релвар) в уникальном устройстве доставки Эллипта – первая и единственная фиксированная комбинация ИГКС и ДДБА с 24-часовой эффективностью при однократном применении. Причем разницы в отношении функции легких больных БА при утреннем или вечернем приеме препарата не установлено [28].
Клинические исследования препарата ВИ/ФФ демонстрируют его значимо более высокую эффективность по сравнению с монотерапией ИГКС (флутиказона фуроат), применяемыми в эквипотентных дозах, в отношении функции легких, снижения частоты обострений и улучшения качества жизни [29, 30]. Бронхопротективный эффект на фоне аллергенной провокации специфичным для каждого пациента аллергеном (клещ домашней пыли, шерсть/перхоть кошки, пыльца березы и трав) при использовании ВИ/ФФ выше, чем при применении монокомпонентов [31].
Рандомизированные клинические исследования эффективности и безопасности однократно применяемой комбинации ВИ/ФФ и двукратных комбинаций ИГКС/ДДБА, в частности комбинации салметерола/флутиказона пропионата, для терапии пациентов с БА продемонстрировали схожую эффективность в отношении влияния на функцию легких при меньшей кратности приема в течение суток [32].
Метаанализ исследований сравнительной эффективности ВИ/ФФ показал его преимущество перед монотерапией ФФ или флутиказона пропионатом в отношении улучшения функции легких, снижения частоты обострений, бессимптомных дней, повышения качества жизни, а также сравнимую эффективность и безопасность с двукратным применением салметерола/флутиказона пропионата [33].
Солфордское исследование легких в области БА (Salford Lung Study – SLS-Asthma) стало первым проспективным рандомизированным контролируемым клиническим исследованием III фазы с открытым дизайном, которое проводилось в течение 12 месяцев в условиях, максимально приближенных к реальной клинической практике [34]. Результаты этого исследования были получены на популяции пациентов с БА, наиболее полно представляющей повседневную клиническую практику в связи с минимальными критериями исключения и возможностью сбора информации с помощью электронной медицинской карты в условиях обычной клинической практики, и помогли достоверно оценить потенциал комбинации ВИ/ФФ, применяемой один раз в день. Исследователи сравнивали эффективность в достижении контроля и безопасность препарата Релвар Эллипта и стандартной поддерживающей терапии БА. Всего в исследовании участвовало 4233 пациента с БА, находившихся под наблюдением в амбулаториях города Солфорд (округ Южный Манчестер) [34]. В крупной разнородной популяции больных БА лечение комбинацией ВИ/ФФ (22/92 или 22/184 мкг один раз в день) в порошковом ингаляторе Эллипта обеспечивало лучший контроль заболевания, чем применение других ИГКС или комбинации ИГКС + ДДБА, назначаемой и изменяемой по усмотрению врача [34]. В группе терапии ВИ/ФФ пациентов, достигших или улучшивших контроль БА, было больше, чем в группе терапии другими комбинированными препаратами или монотерапии ИГКС. При этом шансы достичь контроля на терапии ВИ/ФФ были практически в два раза выше. Уровень контроля астмы в группе ВИ/ФФ стабильно поддерживался на протяжении 12 месяцев [34].
Кроме того, аналогичные результаты получены при изолированном сравнении группы ВИ/ФФ с группой других ИГКС/ДДБА. Так, доля больных, которые достигли или улучшили контроль БА, согласно результатам АСТ-теста, составила 70% в группе ВИ/ФФ и 56% в группе других ИГКС + ДДБА (рис. 4). У большинства пациентов контроль БА улучшился в ранние сроки. Наиболее выраженные изменения отмечались до 12-й недели, впоследствии динамика стабилизировалась [35].
Терапия ВИ/ФФ стабильно улучшала качество жизни и рабочую продуктивность у больных БА по сравнению с терапией ИГКС или другими ИГКС + ДДБА. Так, среднее изменение общей суммы баллов стандартизованного опросника для оценки качества жизни больных БА AQLQ также были выше в группе ВИ/ФФ. При этом клинически значимый ответ на лечение (> 0,5) на 52-й неделе отмечался у 55% больных в группе ВИ/ФФ и у 43% в группе терапии ИГКС или других ИГКС + ДДБА (р
Примечательно, что в исследовании не получено каких-либо новых предупреждений по безопасности. Исследование проводилось в повседневной клинической практике с минимальным вмешательством в жизнь пациентов, но все основные серьезные нежелательные явления учитывались и оказались сопоставимы по частоте в обеих группах лечения. Общая частота развития пневмоний была низкой. Анализ получаемого лечения в момент развития этого нежелательного явления показал, что в 21 случае пневмония развивалась при приеме ВИ/ФФ и в 21 случае – при приеме других ИГКС или ИГКС + ДДБА. Следовательно, ВИ/ФФ помимо эффективности обладает хорошим профилем безопасности.
Таким образом, улучшение симптомов БА по всем показателям АСТ-теста со значительным перевесом наблюдалось в группе ВИ/ФФ (Релвар Эллипта): 70% пациентов в группе ВИ/ФФ и 56% – в группе других ИГКС + ДДБА. Можно предположить несколько составляющих успеха терапии ВИ/ФФ: повышение приверженности вследствие однократного применения препарата, удобство устройства доставки, а также эффективность молекул, входящих в его состав.
Заключение
Современные цели терапии БА заключаются в достижении и поддержании контроля симптомов и профилактики обострений заболевания. Несмотря на широкий выбор препаратов для длительного контроля БА, по крайней мере у половины пациентов наблюдаются неконтролируемое течение астмы и высокий риск обострения. Среди факторов, препятствующих достижению контроля БА, выделяют:
- клинические (сопутствующие заболевания, постоянный контакт с аллергеном, генетические: полиморфизм генов бета-2-адренорецепторов, ГК-рецепторов, рецепторов цис-лейкотриенов и др.);
- факторы, зависящие от пациента (приверженность контролирующей терапии, правильная техника ингаляции, отказ от вредных привычек);
- факторы, зависящие от врача (правильный диагноз, адекватная оценка контроля и адекватная терапия БА).
Одной из ведущих причин недостижения контроля и повышенного риска обострения БА является низкая приверженность базисной контролирующей терапии. Около половины пациентов с БА, как взрослых, так и детей, имеют низкую приверженность назначенной противоастматической терапии. Информирование и обучение пациента, партнерские отношения с больным в вопросе лечения БА, а также простой режим терапии, позволяющий применять препараты для контроля симптомов БА один раз в день, – залог оптимальной приверженности лечению БА.
Среди комбинированных препаратов ИГКС и ДДБА существует единственная фиксированная комбинация ВИ/ФФ с 24-часовой эффективностью при однократном применении. Причем разницы в отношении функции легких больных БА при утреннем или вечернем приеме препарата не установлено, что означает свободу и удобство выбора применения препарата в зависимости от предпочтений пациента.
В Солфордском исследовании, проведенном в условиях реальной клинической практики, улучшение контроля БА со значительным перевесом наблюдалось у пациентов, получавших ВИ/ФФ (Релвар Эллипта), – 70%. При использовании других ИГКС + ДДБА этот показатель составил 56%. Кроме того, ВИ/ФФ улучшал качество жизни и рабочую продуктивность в большей степени, чем терапия ИГКС или другими ИГКС + ДДБА. Это скорее всего обусловлено более высокой приверженностью терапии и удобством применения препарата Релвар Эллипта.
 Низкий комплайенс является едва ли не самым труднопреодолимым и распространенным препятствием для эффективного лечения хронических заболеваний. Например, при заболеваниях сердечно-сосудистой системы фармакоэпидемиологические исследования в развитых странах демонстрируют печальную статистику:
Низкий комплайенс является едва ли не самым труднопреодолимым и распространенным препятствием для эффективного лечения хронических заболеваний. Например, при заболеваниях сердечно-сосудистой системы фармакоэпидемиологические исследования в развитых странах демонстрируют печальную статистику:
— около 30 % пациентов с впервые назначенным антигипертензивным лечением его даже не начинают;
— почти половина пациентов с артериальной гипертензией принимает < 40 % необходимых доз препаратов;
— через год лечение прекращают до 60–80 % пациентов.
В странах с развивающейся экономикой, в том числе в Украине, ситуация выглядит еще хуже: обычно демонстрируемые уровни приверженности к лечению в 1,5–2 раза ниже, чем соответствующие показатели в развитых странах [1]. Поэтому не случайно эксперты ВОЗ называют неприверженность к лечению при хронических заболеваниях «глобальной проблемой огромной величины и значимости» [1].
Основой лечения бронхиальной астмы (БА) и хронического обструктивного заболевания легких (ХОЗЛ) являются средства с ингаляционным путем доставки. Широкое применение ингаляционных базисных препаратов, в частности кортикостероидов (ИКС), позволило достичь результатов, которые ранее казались недосягаемыми: значительного улучшения качества жизни, снижения частоты обострений и замедления прогрессирования заболевания, а также снижения смертности. Постоянное и регулярное применение базисных препаратов при БА и ХОЗЛ является важнейшим условием достижения высоких результатов лечения. Однако приверженность к регулярному использованию ингаляторов крайне низка и варьирует в пределах 30–50 % [2].
Даже у пациентов с БА, при которой связь интенсивности симптомов с базисной ингаляционной терапией является очень отчетливой, приверженность к лечению может быть крайне низкой. Например, в исследовании N.S. Breekveldt-Postma et al. (2004) было продемонстрировано, что пациенты с легкой персистирующей БА через год после назначения ИКС почти в 85 % (!) случаев самостоятельно прекратили лечение. Даже среди больных с наиболее тяжелой БА в течение года самостоятельное прекращение лечения наблюдалось у более чем 60 % лиц [3]. Удивительно, но крайне низкая приверженность к применению ИКС наблюдается в том числе у пациентов, у которых, наоборот, есть все предпосылки ожидать наиболее высокие показатели комплайенса, — у только что выписанных из стационара после обострения БА. В своем наблюдении Krishnan et al. (2004) показали, что всего через 7 дней после того, как пациент «задыхался от обострения астмы», приверженность к использованию назначенных при выписке ИКС составила не более 50 % [4].
Приверженность к ингаляционному лечению ХОЗЛ составляет еще большую проблему. На прошедшем 18–22 сентября 2010 года в Барселоне Конгрессе Европейского респираторного общества приверженность к лечению у пациентов с ХОЗЛ была обозначена одной из ключевых проблем сегодняшнего дня в пульмонологии. На одном из симпозиумов были представлены неопубликованные данные Copenhagen General Population Study, в котором было показано, что у больных ХОЗЛ имеет место крайне выраженная первичная неприверженность, то есть подавляющая часть пациентов (особенно на более ранних стадиях заболевания) не начинают лечение назначенными ингаляторами. Например, среди больных со ІІ стадией ХОЗЛ только 2 % приобрели назначенный им b2-агонист длительного действия (БАДД) и только 7 % — комбинацию БАДД с ИКС. А уровень комплайенса у этих начавших лечиться пациентов составил всего лишь 36 и 37 % соответственно. Автор данного сообщения представил интересное эмпирическое «правило шести»:
— 1/6 больных четко следует рекомендациям;
— 1/6 принимает большую часть доз;
— 1/6 пропускает дни или принимает препарат нерегулярно;
— 1/6 допускает «лекарственные каникулы» 3–4 раза в год;
— 1/6 допускает «лекарственные каникулы» ежемесячно;
— 1/6 практически не принимает препарат.
Результатом такого низкого уровня приверженности к базисной терапии БА и ХОЗЛ является значительный ущерб как для здоровья отдельных пациентов, так и для всего здравоохранения. Например, установлено, что при БА снижение комплайенса на 25 % приводит к двукратному увеличению риска развития обострений астмы [5].
Давно известно, что неприверженность к ингаляционному базисному лечению БА является главной поддающейся модификации причиной недостаточного контроля БА [1]. Следствия низкой приверженности к лечению при ХОЗЛ были наглядно продемонстрированы в одном из post hoc анализов масштабного исследования TORCH [6]. В данном исследовании во всех группах лечения пациенты с недостаточным комплайенсом (≤ 80 %) имели существенно более высокий уровень смертности по сравнению с более комплайентными лицами. На рис. 1 на примере одной из ветвей исследования видно, что у пациентов, более приверженных к лечению сальметеролом/флютиказоном, риск смертности был примерно в 2,6 раза ниже, чем у недостаточно приверженных. Аналогичные тенденции касались риска госпитализаций по поводу обострений ХОЗЛ — он был снижен почти вдвое у более комплайентных больных во всех группах лечения.

Результаты множества исследований убедительно показывают значительные возможности для увеличения эффективности оказания медицинской помощи и снижения общих затрат на нее при внедрении даже самых простых и незатратных подходов к улучшению приверженности [1]. Улучшение качества медицинской помощи при хронических заболеваниях (в том числе респираторного тракта) требует переноса акцентов с системы здравоохранения, основанной на «эпизодической» помощи при острых состояниях, в сторону системы проактивной, предупредительной, основанной на сохранении здоровья и «управлении» заболеванием в течение всей жизни. Поэтому совершенно объективным и обоснованным можно считать мнение экспертов ВОЗ о том, что любые достижения биомедицинских технологий не смогут реализовать свой потенциал без системы здравоохранения, обеспечивающей необходимую приверженность к лечению: «Увеличение эффективности мероприятий по улучшению комплайенса может иметь гораздо больший эффект на здоровье популяции, чем любое улучшение тех или иных лечебных подходов. Повышение приверженности было бы наилучшей инвестицией в улучшение качества лечения хронических заболеваний» [1]. В силу естественной сложности и многофакторности проблемы приверженности к длительному лечению наиболее целесообразным подходом к ее решению называют выявление и преодоление индивидуальных барьеров, препятствующих регулярному приему препаратов или продолжению лечения. Факторы, влияющие на приверженность, представлены на рис. 2.

Препятствия, связанные с функционированием системы здравоохранения, лежат вне сферы нашего контроля, и на индивидуальном уровне воздействовать на них мы практически не имеем возможности. Индивидуальные особенности больного (тяжесть заболевания, понимание пациентом необходимости и целей лечения, отношение к медицинскому персоналу, когнитивные и психологические проблемы, величина мотивации к лечению), а также коммуникативные навыки, квалификация и желание врача предпринимать меры по улучшению комплайенса играют определяющую роль в уровне приверженности. И хотя влияние на эти факторы называют основой улучшения комплайенса, объективные реалии сегодняшнего дня весьма затрудняют осуществление таких воздействий.
Наиболее поддающиеся врачебному контролю и очень важные факторы, определяющие приверженность, зависят собственно от назначенного лечения. Именно врач выбирает лечебное средство и режим его применения, что будет определять такие важнейшие факторы приверженности, как стоимость лечения, простота и понятность режима лечения, удобство применения доставочного устройства, симптоматическое улучшение и профиль переносимости препарата.
Влияние режима лечения БА на приверженность можно проследить по данным, полученным в исследовании S. Stoloff et al. (2004) [7].
Из рис. 3 можно сделать выводы, что ингаляционное лечение, несмотря на доказанную безопасность и высокую эффективность, для многих пациентов является камнем преткновения и наиболее уязвимым местом, влияющим на комплайенс. По сравнению с лечением, основанным на приеме таблетированных препаратов (в данном исследовании — монтелукаста), применение монотерапии ингаляционным флютиказоном сопровождалось значительным (более чем в 2 раза) снижением средней длительности лечения. То же самое касалось применения двух ингаляторов одновременно (флютиказона и сальметерола). Несколько неожиданно, но при использовании фиксированной комбинации флютиказона/сальметерола приверженность к такому лечению была существенно больше, чем при терапии только флютиказоном или флютиказоном и сальметеролом в отдельных ингаляторах, и приближалась к уровню таковой при применении пероральных средств. По-видимому, такое существенное отличие может быть объяснено только большей эффективностью по влиянию на симптомы БА и большим удобством лечения. В другом исследовании (C. Marceau, 2006) пациенты с БА, длительно лечившиеся фиксированной комбинацией флютиказона/сальметерола, принимали на 30 % больше доз препарата и имели на 17 % меньше обострений, чем больные, лечившиеся флютиказоном и сальметеролом в отдельных ингаляторах [8]. Таким образом, выбор фиксированных комбинаций ИКС и БАДД для лечения бронхообструктивных заболеваний может вносить существенный вклад в улучшение приверженности к ингаляционной терапии.

Еще одним очень важным аспектом, влияющим на приверженность, являются затраты на лечение. Установлено, что финансовые соображения являются главными у каждого пятого пациента, безосновательно прекращающего лечение [1]. В недавно опубликованном крупном исследовании P.J. Castaldi et al. (сентябрь 2010) среди 16 000 пациентов с хроническими заболеваниями легких неприверженность к лечению из-за стоимости ингаляторов наблюдалась у 31 % пациентов [9]. В нем также наглядно показано, что приверженность к применению ингаляторов является ахиллесовой пятой при лечении БА и ХОЗЛ: из-за цены препаратов от применения ингаляторов отказываются на 42 % чаще, чем от других медикаментов, применяемых при бронхообструктивных заболеваниях.
Пациенты чувствительны к ценовым характеристикам своего лечения намного больше, чем это может казаться. Это демонстрирует исследование S.J. Bae et al. (2008), в котором изучалось влияние увеличения собственных расходов пациента на ингаляционные средства [10]. Установлено, что в популяции из 17 500 пациентов с БА увеличение собственного взноса за препараты всего лишь с 0,5 до 2 долларов (остальное компенсируется страховыми компаниями) способно привести к заметному снижению приверженности и повлечь за собой 646 «лишних» госпитализаций в течение года из-за обострения БА.
В отечественных реалиях в подавляющем большинстве случаев расходы на лечение оплачиваются самим пациентом или его семьей. Поэтому влияние стоимости лечения на приверженность ощущается особенно остро. В связи с этим уместно напомнить, что в Украине некоторыми фармацевтическими компаниями внедряются социально ориентированные программы, делающие лечение значительно доступнее. Образцом такой программы является проект «Оранж Кард», который был запущен компанией GSK для больных БА и ХОЗЛ и уже заслужил доверие и уважение врачей и пациентов. В рамках этой программы пациенты могут приобретать оригинальный сальметерол/флютиказон по цене в 2–3 раза ниже обычной. Это позволяет существенно снизить затраты пациента по сравнению с лечением без скидки «Оранж Кард», а также делает лечение в 4–5 раз дешевле по сравнению с использованием других оригинальных ингаляционных препаратов, назначаемых при БА и ХОЗЛ.
Резюмируя, можно еще раз отметить, что низкая приверженность к ингаляционной терапии БА и ХОЗЛ имеет угрожающие масштабы и огромное значение для экономики и показателей здоровья на уровне как отдельных пациентов, так и всей популяции. Если не предпринимать никаких мер по улучшению приверженности к лечению, работа врача будет если не на 2/3, то как минимум на половину бессмысленной, принимая во внимание тот факт, что комплайенс при лечении БА и ХОЗЛ составляет около 30–50 %. Существует масса точек приложения усилий для увеличения приверженности: образование пациентов, мотивирующие воздействия, выявление и преодоление индивидуальных препятствий к лечению, налаживание продуктивной коммуникации между врачом и пациентом. Но самый простой и посильный для каждого врача шаг — выбор медикаментов и лечебных режимов, доказавших свой потенциал в улучшении приверженности к лечению.
Публикуется при поддержке компании «ГлаксоСмитКляйн»

