Критерий диагностики бронхиальной астмы по данным спирометрии
Для
диагностики бронхиальной астмы используют
спирометрию в сочетании с бронходилятационным
тестом, пикфлоуметрию и тесты, выявляющие
гиперреактивность бронхов.
Спирометрические
критерии бронхиальной астмы
Обратимая
бронхиальная обструкция: исходное
снижение ОФВ1 < 80%, исходное снижение
индекса
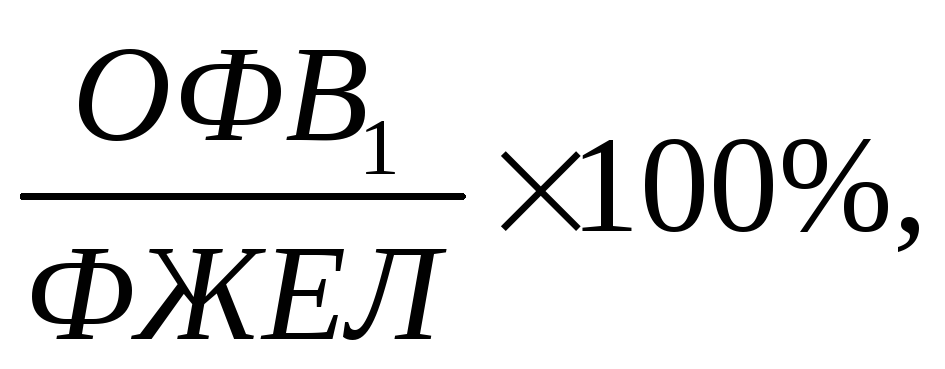
быстрое увеличение ОФВ1 после ингаляции
сальбутамола ≥ 12% или ≥ 200мл.Медленная
обратимость бронхиальной обструкции
после адекватного лечения (ингаляционные
ГКС) с приростом ОФВ1 ≥ 12%.Выраженная
вариабельность ОФВ1, выявленная в
процессе наблюдения за больным.
Пикфлоуметрические
признаки бронхиальной астмы
Эпизодическое
ночное или утреннее снижение ПСВ на
20% в сравнении с исходными данными.Прирост
ПСВ после ингаляции бронхолитика на
60 л/мин или на величину ≥ 20% от исходной.Увеличение
суточной вариабельности ПСВ более 20%
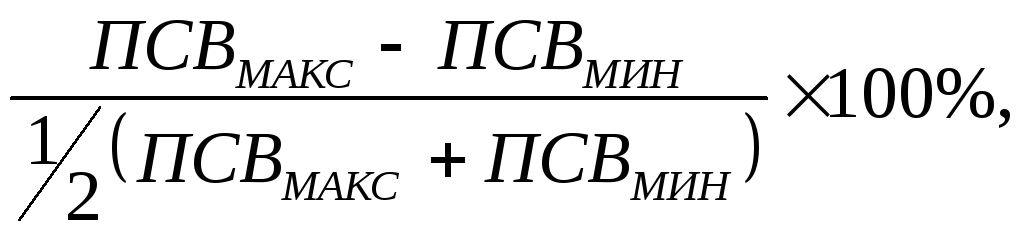
Увеличение
общей вариабельности ПСВ (в течение
недели)
![]()
![]()
Тесты,
выявляющие гиперреактивность бронхов
Они
применяются при нормальных результатах
спирометрии и пикфлоуметрии. Наиболее
часто используют провокационный
бронхоконстрикторный тест с ацетилхолином,
метахолином, гистамином, а также тест
с физической нагрузкой (спировелоэргометрия).
Снижение ОФВ1
на 20% и более в тесте с ацетилхолином, а
также уменьшении этого показателя на
20% и более в течение первых 5-15мин после
физической нагрузки является признаком
гиперреактивности бронхов. Однако
положительный бронхоконстрикторный
тест – встречается не только при
бронхиальной астме, он описан при
аллергических ринитах, ХОБЛ, бронхоэктазии.
Таким
образом, бронхоконстрикторные тесты у
больных бронхиальной астмой имеют
высокую чувствительность, но низкую
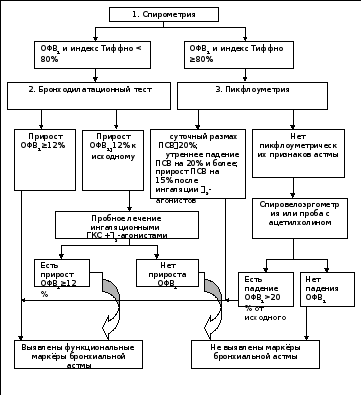
специфичность. На рисунке 1 представлен
диагностический алгоритм функционального
тестирования при подозрении на
бронхиальную астму.
Рис.
1. Алгоритм функционального тестирования
лёгких при подозрении на бронхиальную
астму.
Лабораторные маркёры бронхиальной астмы
Эозинофилия,
кристаллы Шарко – Лейдена и спирали
Куршмана в общем анализе мокроты.Более
5 эозинофилов на 100 клеток при цитологическом
исследовании мокроты.Повышение
уровня оксида азота и окиси углерода
в выдыхаемом воздухе.
Названные
признаки являются маркёрами воспаления
дыхательных путей при бронхиальной
астме.
Оценка аллергологического статуса
Аллергологическое
тестирование само по себе малоинформативно
для диагностики бронхиальной астмы, но
оно имеет важное значение для распознавания
атопической формы бронхиальной астмы
и выявления аллергенов, провоцирующих
возникновение астматических симптомов.
Наиболее
широко применяются кожные тесты, а также
специфический Ig
Е к определённому набору антигенов.
Классификация бронхиальной астмы
Главенствующий
принцип классификации бронхиальной
астмы (БА) подвергся своеобразной
эволюции по мере совершенствования
стратегии лечения. Сначала БА
классифицировали по патогенезу.
Выделялись 3 клинико-патогенетических
формы: аллергическая (атопическая,
экзогенная), неаллергическая (эндогенная)
и смешанная. Этот принцип использован
в международной классификации болезней
10 пересмотра (МКБ 10).
J.45.0
Преимущественно аллергическая астма
J.45.1
Неаллергическая астма
J.45.8
Смешанная астма
J.45.9
Неуточнённая астма
J.46
Астматический статус
В
1982 г. выдающимся отечественным
пульмонологом, профессором Г.Б. Федосеевым
разработана оригинальная
клинико-патогенетическая классификация
БА. Выделено 10 вариантов течения болезни:
атопический, инфекционно-зависимый,
аутоиммунный, дисгормональный,
дизовариальный, адренэргический,
холинэргический, нервно-психический,
аспириновый, профессиональный. Разработаны
критерии каждого варианта и особенности
лечения. Перед врачом ставилась задача
у каждого больного выявить индивидуальные
особенности патогенеза астмы и
использовать их в лечении пациента.
Данная концепция обогатила научные
представления о разнообразии патогенеза
и клиники БА.
Однако
предложенная автором коррекция лечения
с учётом особенностей патогенеза не
обеспечила надёжный контроль над
выраженностью симптомов заболевания.
Проведённые далее международные
исследования по патоморфологии и
иммуногенезу БА показали, что в основе
любого патогенетического варианта
лежит общий процесс. Хроническое
воспаление бронхов и проблема лечения
астмы может быть решена путём применения
единой для всех вариантов противовоспалительной
терапии, объём которой зависит от степени
тяжести БА. Поэтому определение тяжести
было положено в основу классификации
астмы.
Выделено
4 ступени тяжести: лёгкая интермиттирующая
(I-ступень),
лёгкая персистирующая (II-ступень),
персистирующая средней тяжести
(III-ступень)
и тяжёлая персистирующая (IV-ступень).
Для оценки тяжести используют: частоту
дневных и ночных астматических симптомов,
а также показатели спирометрии и
пикфлоуметрии (табл. 1).
Таблица
1
Классификация
бронхиальной астмы по тяжести
Показатели | I-ступень | II-ступень | III-ступень | IV-ступень |
Частота | Реже | Чаще | Ежедневно | Ежедневно частые |
Частота | Не | чаще | Чаще | Частые |
ОФВ1 | ≥80% | ≥80% | 60-80% | <60% |
Суточный ПСВ | <20% | 20-30% | >30% | >30% |
Международный
опыт подтвердил высокую эффективность
такого классификационного подхода.
Однако в дальнейшем выявлено, что
выраженность клинических проявлений
астмы зависит не только от степени
тяжести, но и от индивидуального ответа
больного на проводимое лечение. Этот
ответ существенно варьирует при одной
и той же степени тяжести. Например, в
случае хорошего ответа на лечение,
тяжёлая астма по выраженности проявлений
может приблизиться к среднетяжёлой и
даже к лёгкой астме. В результате,
международные эксперты предложили в
качестве основы классификации использовать
не степень тяжести клинических проявлений,
а уровень контроля БА под влиянием
лечения. Под словом «контроль»
подразумевается устранение проявлений
заболевания под влиянием лечения.
Выделено 3 уровня контроля: контролируемая
астма (полный контроль), частично
контролируемая астма и неконтролируемая
астма. Критерии уровня контроля приведены
в таблице 2.
Таблица
2
Уровни
контроля при бронхиальной астме
Признаки | Контролируемая астма (все | Частично | Неконтролируемая астма |
Дневная | нет | > | ≥ 3 |
Ограничение | нет | нет | |
Ночные | нет | есть | |
Функция (ПСВ | в | < | |
Обострения | нет | ≥ 1в | 1 |
При
первичной диагностике (до назначения
лечения) используется степень тяжести
БА. В дальнейшем, вопрос об усилении или
снижении объёма лечения решается в
зависимости от того, достигается ли
контроль и какова степень такого
контроля. Таким образом, оценка уровня
контроля сегодня – наиболее значимый
классификационный подход при БА. Несмотря
на рекомендации международных экспертов
отказаться от определения степени
тяжести астмы, в Российских стандартах
по диагностике БА сохраняется комплексный
классификационный подход, т.е. определяется
степень тяжести и уровень контроля, а
также в диагнозе указывается фаза
болезни: обострение, вне обострения,
ремиссия. Не предана забвению и
патогенетическая классификация, что
отражено и в международных документах
(GINA,2006).
Если
при обследовании получена достоверная
информация о форме БА (например,
атопическая астма, профессиональная
астма, аспириновая астма и др.), то они
могут указываться в диагнозе заболевания.
Соседние файлы в папке МР_студ_пульмо
- #
- #
- #
- #
Источник

Бронхиальная астма — распространенное заболевание. Около 5-10% населения Земли страдает данной патологией. Диагностика заболевания – сложный многоэтапный процесс.
Спирометрия, назначаемая пациентам при бронхиальной астме, – важное диагностическое исследование. Она позволяет исследовать вентиляционную функцию легких у астматиков.
Спирометрию назначают для окончательного уточнения диагноза и определения тяжести протекания бронхиальной астмы.
Что такое спирометрия

Спирометрия – это исследование, позволяющее изучить дыхательный объем легких при помощи специального прибора. С его помощью измеряют объем выдыхаемого воздуха. Причем анализ проводят как в состоянии покоя, когда дыхание должно быть в норме, так и под нагрузкой.
Спирометрию относят к безопасным и безболезненным процедурам. При этом она является высокоэффективным методом оценки дыхательной функции.
После окончания обследования врач получает ряд данных, изучив которые, можно определить не только вид патологии, но и степень поражения легких.
Спирометрия при диагностике бронхиальной астмы
При диагностике часто больному назначается спирометрия, она эффективна для выявления патологий дыхательных путей и бронхиальной астмы. Сама процедура полностью безболезненна и не доставляет пациенту каких-либо серьезных неудобств.
Вначале обследование пациента, у которого подозревают БА, проводят по стандартной схеме, показанной всем больным с дыхательными нарушениями. Затем дополнительно делают пробу с бронходилятаторами.
В заключении, кроме общих результатов спирографии, указывают тип бронхиальной астмы и наиболее подходящий бронхорасширяющий препарат.
Изучение показателей спирометрии, полученных при обследовании пациента с подозрением на бронхиальную астму, дают возможность не только определить причину обструкции бронхов, но и степень их поражения.
Спирометрию назначают:
- При первичной постановке диагноза.
- При подборе эффективного лечения.
- Для контроля течения заболевания. При болезни легкой и средней тяжести достаточно обследоваться один раз в год, при тяжелом течении не реже раза в 6 месяцев.
Что можно оценить с помощью спирометрии
Не все пациенты с диагнозом бронхиальная астма понимают необходимость проведения спирографии. Между тем это очень важное диагностическое исследование.
При его проведении, используя специальный прибор, можно оценить объем выдыхаемого воздуха. Аппараты нового поколения определяют также и его состав на вдохе и выдохе. Это позволяет оценить эффективность газообмена в легких.
Запись ведется в нескольких режимах: свободное дыхание, под нагрузкой, после приема лекарств и так далее. При этом ведется регистрация целого ряда важных показателей.
В фоновом режиме оцениваются:
- Дыхательный объем (ДО). Этот показатель показывает объем вдыхаемого и выдыхаемого воздуха. Исследование проводят в спокойном состоянии. Пациенту рекомендовано сидеть.
- Частота дыхания за одну минуту (ЧД).
- Минутный объем дыхания (МОД).
- Жизненная емкость легких (ЖЕЛ).
После этого для оценки функции внешнего дыхания пациента, страдающего бронхиальной астмой, проводят еще ряд исследований.
К основным показателям, которые измеряются при форсированном вдохе и выдохе, относят:
- ОФВ1. Это объем выдоха, произведенного с усилием, за первую секунду.
- ФЖЕЛ. Фиксированная жизненная емкость легких.
- Индекс Тиффно. В случае бронхиальной астмы обязательно рассчитывают этот показатель. Он высчитывается по соотношению ЖЕЛ к ФЖЕЛ.
- Максимальная скорость выдоха, сделанного с усилием.
Все эти показатели обычно оцениваются в процентах, причем за 100% принимают состояние работы нормальных, здоровых легких.
На третьем этапе пациенту вводят бронхолитические препараты, преимущественно краткосрочного действия, и тестирование повторяют.
В некоторых случаях возможно проведение провокационных проб. Например, для этого используют гистамин. При этом оценивают реакцию бронхов.
Этот тест применяют в случае затрудненной диагностики заболевания. Это самый опасный этап исследования, и его назначают в исключительных случаях. При проведении требуется постоянный контроль состояния пациента.
Показания и противопоказания к исследованию

Спирография, назначаемая при бронхиальной астме, как и почти любой диагностический метод, имеет свои показания и противопоказания. Исследование рекомендовано и проводится, если:
- пациент часто испытывает давящие боли, локализованные в области грудной клетки;
- у больного длительный стаж курильщика;
- в течение 3-4 недель больного мучает непрекращающийся кашель;
- есть подозрение на обструкцию легких;
- наблюдаются проблемы с проходимостью дыхательных путей;
- приступы бронхиальной астмы стали чаще, чем обычно;
- если есть риск наследственной предрасположенности к патологии;
- пациент жалуется на одышку;
- условия труда связаны с контактом с аллергенами.
Несмотря на то что процедура считается безопасной, не всем больным ее можно назначать. Спирография не рекомендована в случае наличия следующих состояний и патологий:
- какое-либо хроническое заболевание в стадии обострения;
- повышенное артериальное давление;
- стенокардия;
- гипертонический криз;
- инфаркт;
- проблемы с кровообращением;
- легочная недостаточность;
- токсикоз при беременности.
Спирографию рекомендуют проводить, когда пациенту исполнится не менее 6 лет. Именно в этом возрасте уже можно обеспечить контроль вдоха и выдоха.
Перед проведением процедуры обязательна консультация лечащего врача. Например, если доктор предполагает, что обследование может спровоцировать приступ астмы, он может порекомендовать другое диагностическое исследование.
Правила подготовки

Для проведения обследования пациент должен не есть несколько часов. Оптимальное время для диагностики – это утро.
За сутки до проведения исследования рекомендовано исключить прием каких-либо лекарств, обладающих бронхорасширяющими свойствами.
За 6 часов до процедуры пациенту требуется прекратить курить. Чай и кофе не рекомендованы в день исследования.
Сама процедура занимает не менее 10 минут. Причем перед началом тестирования больному нужно дать время успокоиться и привести дыхание в норму.
Если пациент использует ингалятор, важно не забыть взять его с собой.
При проведении спирографии возможно головокружение. Это состояние само по себе не опасно. Тест с физической нагрузкой может спровоцировать приступ бронхиальной астмы.
Как проводится исследование

Правильные действия персонала и пациента во время проведения спирограммы при бронхиальной астме позволяют получить максимально точный результат.
При выполнении всех требований врача процедура не вызывает у пациента неприятных эмоций и ощущений. Важно добиться, чтобы во время работы спирометра больной не испытывал тревоги и волнения.
Основной целью исследования является оценка рабочего объема легких. При этом необходимо исключить или подтвердить наличие тех или иных патологических процессов.
Для получения максимально точного результата процедуру проводят в полутемном помещении. Желательно исключить громкие звуки и прочие раздражающие факторы. Рекомендуемая температура воздуха — от 18 до 24С.
При исследовании используют разные модели аппаратов для измерения показателей дыхания, начиная от чисто механического устройства, и заканчивая современным компьютерным спирометром.
Исследование проводят по следующей методике:
- Пациента, страдающего бронхиальной астмой, требуется усадить. Проведение исследования стоя может сильно исказить основные показатели спирографии, которые будут значительно выше нормы.
- На нос пациента надевается специальный зажим.
- Пациенту выдается специальный стерильный загубник. Через него выполняется несколько спокойных вдохов и выдохов.
- После этого выполняется череда вдохов и выдохов с максимальной амплитудой.
- Пауза 20 секунд.
- Снова вдохи и выдохи в обычном темпе.
- Последний цикл дыхания выполняется в максимально возможном темпе.
В случае необходимости врач может попросить пациента в течение 20 секунд делать максимально глубокие вдохи и выдохи.
Вся процедура занимает не более 15 минут. После этого в течение некоторого времени пациенту требуется отдых.
Дополнительно может быть назначен тест с бронходилятаторами. В этом случае есть ряд отличий от стандартной процедуры.
Вначале все делается как при обычном исследовании. Затем пациенту дают бронхолитический препарат, чаще всего в виде ингаляции. Через небольшой промежуток времени процедуру повторяют.
Данное исследование позволяет правильно подобрать лекарство, оказывающие наибольший терапевтический эффект. Также можно выявить спазмы в бронхах и понять, обратимы ли процессы обструкции.
Расшифровка результатов

При проведении спирометрии оценивается следующие показатели, имеющие важное значение при диагностике бронхиальной астме:
- Частота дыхания — важный показатель. В состоянии покоя в норме у взрослого человека должно быть не более 16-18 дыхательных циклов за минуту. У ребенка данный показатель значительно выше. При бронхиальной астме ЧД также возрастает.
- Дыхательный объем. Это значение показывает, сколько воздуха (объем) могут вместить легкие человека за один вдох. У мужчин это значение более высокое.
- Минутный объем дыхания. Это суммарный объем воздуха, проходящего через легкие больного в течение одной минуты. Стандартными считаются значения от 4 до 10 литров.
- Форсированная жизненная емкость легких. Для измерения этого показателя больному вначале требуется максимально глубоко вдохнуть, а затем максимально глубоко выдохнуть.
- Объем форсированного выдоха за секунду. Показатель зависит от возраста и пола обследуемого. В этом случае оценивается, сколько воздуха пациент может выдохнуть за первую секунду.
- Индекс Тиффно. Позволяет оценить проходимость легких.
Если у больного бронхиальная астма, то на спирометрии будут выявлены отклонения в тех или иных показателях.
При расшифровке спирограммы при бронхиальной астме учитываются такие параметры, как:
- пол пациента;
- возраст;
- рост;
- вес.
Их следует учитывать, так как для некоторых показателей характерен большой диапазон допустимых границ. То, что для одного человека является нормой, может оказаться патологией для другого.
В заключение
Спирометрия является основополагающим диагностическим методом, применяемым [М33] при бронхиальной астме.
Достаточно безвредная и безболезненная для пациента процедура позволяет не только выявить саму патологию, но и определить тяжесть протекания заболевания.
Однако у исследования есть и противопоказания. Перед его проведением нужно получить назначение у лечащего врача.
Источник

