Как поддержать сердце при анемии
Анемии (малокровие) — состояние, характеризующееся уменьшением количества Hb в единице объёма крови, часто при одновременном уменьшении количества эритроцитов. Это самый распространённый гематологический синдром. По данным ВОЗ, во всём мире около 2 млрд человек страдают анемией, и приблизительно в 50% случаев она связана с дефицитом железа.
Анемия — самостоятельное заболевание системы крови, однако она может быть симптомом лейкоза, тромбоцитопении, геморрагических состояний и т.д. Кроме того, анемия может возникать или усугубляться при миелосупрессивной химиотерапии или радиационном облучении.
При анемии в основе патологии сердечно-сосудистой системы лежат глубокие биологические изменения в миокарде, обусловленные тканевой и гемической гипоксией. Гипоксия развивается в результате снижения кислородной ёмкости крови, а также при нарушении регуляции NO-зависимого расширения сосудов вследствие патологии переноса эритроцитами оксида азота. В патогенезе железодефицитной анемии имеет значение нарушение обмена железа — одного из основных микроэлементов, необходимых для нормальной жизнедеятельности человеческого организма. Железо входит в состав Нb, миоглобина, цитохромов, каталазы, пероксидазы и других ферментов, участвует в тканевом дыхании, обменных процессах, синтезе гормонов и т.д.
При острой анемии вследствие быстрого снижения Нb и циркулирующих эритроцитов (резкая и обильная кровопотеря, острый гемолиз) уменьшается доставка кислорода к тканям. Наибольшая относительная способность переноса кислорода сохранена при гематокрите 30-33%. По мере уменьшения концентрации Нb и содержания кислорода, обеспечение общей доставки кислорода происходит за счёт увеличения сердечного выброса. Компенсаторно возникает тахикардия, укорачивается диастола, уменьшается системное сосудистое сопротивление, снижается АД. В норме при здоровом сердце и большом резерве миокардиального кровотока перечисленные реакции компенсируют острую анемию без развития ишемии миокарда. Этому способствует возникающее в ответ на острую гипоксию увеличение уровня эритропоэтина, который оказывает кардиопротективное действие. В то же время при поражении коронарных артерий устойчивость миокарда к низкому уровню Нb значительно снижена. Это приводит к ишемии, а ишемизированный или гипертрофированный миокард более чувствителен, чем неизменённый, даже к незначительному снижению уровня Нb, в результате нарушение функций сердца может иметь серьёзные последствия.
При хронической анемии выявляют и другие компенсаторные реакции: увеличение сердечного выброса и преднагрузки, уменьшение постнагрузки, увеличение хронотропных и инотропных эффектов. Однако при длительном существовании даже умеренной анемии существующая при этом гипоксия приводит к более глубоким изменениям, проявляющимся в нарушении структуры и функции биологических мембран, в том числе мембран кардиомиоцитов. В миокарде происходят диффузио-дистрофические и структурные изменения (жировая дегенерация), появляются субэидокардиальные зоны ишемии, вплоть до мелкоочаговых некрозов, расширяются полости, что в конечном итоге приводит к нарушению диастолической и систолической функций сердца.
Диастолическая дисфункция ЛЖ и ПЖ характерна для всех видов анемии (особенно для гемолитической и серповидноклеточной). Причиной серповидноклеточной анемии считают окклюзию сосудов серповидными эритроцитами, приводящую к ишемии миокарда, при рецидивирующих гемолитических кризах развивающийся при этом фиброз миокарда. При некоторых гемолитических анемиях возможны микротромбозы коронарных артерий с развитием ИМ.
Определено, что длительное увеличение сердечного выброса при хронической анемии может привести к ремоделированию центральных артерий эластического типа (аорта и сонные артерии), увеличению массы миокарда ЛЖ.
Несмотря на разнообразную этиологию (постгеморрагичекие, гемолитические, а пластические, железодефицитные, В12-дефицитные и др.), анемии имеют общие симптомы: слабость, повышенную утомляемость, бледность кожных покровов и слизистых, боли в области сердца, сердцебиение, одышку и т.д. Длительное течение анемии приводит к развитию так называемого «анемического сердца», которое проявляется указанными выше жалобами, расширением границ относительной сердечной тупости влево, снижением амплитуды зубцов ЭКГ, низкой толерантности к физической нагрузке и депрессией сегмента ST во время проведения стресс-тестов.
В исследованиях последних лет выявлено значение анемии как независимого фактора риска развития ССЗ. В работах ARIC было показано, что снижение Нb на 1 г/дл связано с увеличением риска смерти на 14% и увеличением нарушений функций сердца на 28%. Анемию и высокий уровень гематокрита рассматривают как независимый предиктор острого коронарного синдрома и ИМ и прогностически неблагоприятный признак в отношении «поздней» госпитальной смерти и фатального кардиогенного шока. Снижение Нb коррелирует с выраженностью клинических проявлений ИБС, нарушениями ритма. При остром ИМ низкий уровень Нb может быть экстракардиальным фактором, усиливающим ишемию и провоцирующим систолическую дисфункцию сердца.
Анемия любой этиологии связана с возникновением и развитием застойной сердечной недостаточности. В ряде крупных многоцентровых исследований статистически доказана высокая частота выявления анемии у больных с ХСН, причём наличие анемии связано с худшим клиническим статусом, более тяжёлой систолической и диастолической дисфункцией, высоким уровнем натрийуретического пептида, быстрым ухудшением функции почек, низким качеством жизни и повышенными медицинскими затратами. Фремингемское исследование показало, что анемия — независимый фактор риска смерти больных с застойной сердечной недостаточностью. При снижении гематокрита на каждый 1% риск смерти больных с сердечной недостаточностью увеличивается на 6%.
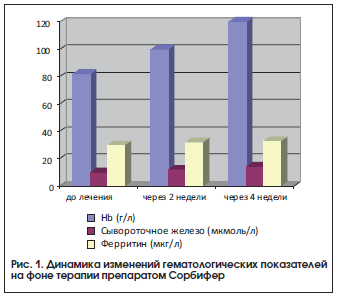
Своевременное лечение по стандартным схемам, соответствующим опредёленному типу анемии (например, препараты железа назначают при железодефицитной анемии), может привести к уменьшению и устранению описанных изменений, в том числе ишемии, гипертрофии, дилатации и диастолической дисфункции ЛЖ, увеличению фракции выброса, ударного объёма, сердечного выброса и др.
Особое место среди анемий занимает талассемия — наследуемая по рецессивному типу гемолитическая анемия, характеризующаяся нарушением синтеза глобина (белка, входящего в состав Нb). Для неё характерно наличие мишеневидных эритроцитов, гипохромная анемия при повышенном содержании железа в органах, в том числе в сердце, с развитием гемосидероза. При накоплении железа в сердце могут возникать нарушения ритма, кардиомегалия, сердечная недостаточность. Описаны случаи экссудативного перикардита при данной патологии.
Наряду с яркими проявлениями талассемии существуют трудно диагностируемые, маломанифестные формы. В связи с этим следует подчеркнуть опасность применения препаратов железа у данной категории больных и необходимость обязательного исследования показателей обмена железа при выявлении анемии. Для лечения применяют препараты, выводящие избыток железа из организма, трансфузии эритроцитарных препаратов крови.
Поражение сердца при тромбоцитопениях и нарушениях свёртываемости крови.
Тромбоцитопеническая пурпура — группа заболеваний, для которых характерно наличие геморрагического синдрома, развивающегося в результате снижения числа тромбоцитов в периферической крови ниже уровня 155×10х9 г/л (тромбоцитопении).
Идиоматическая тромбоцитопеническая пурпура (болезнь Верльгофа) протекает в острой или хронической форме, проявляясь кровоизлияниями в кожу, слизистые оболочки, а также различными кровотечениями (в том числе в миокард, серозные оболочки, сетчатку и другие отделы глаза). Для болезни Мошковича характерно сочетание тромбоцитопении с геморрагическим синдромом и гемолитической анемией. Развитие симптоматических тромбоцитопений отмечают при других заболеваниях (злокачественные новообразования, лучевая болезнь, гепатит, инфекционные болезни), а также при использовании ряда лекарств. У больных ССЗ существует риск тромбоцитопении, вызванной приёмом клопидогрела, особенно при использовании его в высоких дозах (однократная доза 600 мг), хинидина, НПВС и ряда других средств.
Поражение сердца (микрососудистые тромбы и интрамиокардиальные кровоизлияния) при тромбоцитопенической пурпуре часто выявляют при морфологическом исследовании миокарда. Гистологическое исследование позволяет выявить фокальный миокардит, ассоциированный с тромбоцитарными микротромбами, зоны некроза, нарушения в проводящей системе области синоатриального и атриовентрикулярного узла, ножек пучка Гиса.
Частыми клиническими проявлениями указанных нарушений считают нарушения ритма, различные по характеру и тяжести. В ряде случаев они имеют транзиторный характер. Около 3-8% больных с тромбоцитопенической пурпурой жалуются на боли в области сердца по типу стенокардии. Редко возникает застойная сердечная недостаточность.
Опасными для жизни считают кровоизлияния в сердце, головной мозг. Существуют сообщения о внезапной смерти больных с тромбоцитопенической пурпурой, вызванной очаговыми кровоизлияниями в миокард (в том числе в зонах проводящей системы сердца), приводящими к фатальным нарушениям ритма.
Описаны возможности успешной коррекции и восстановления функции сердца при лечении тромбоцитопенической пурпуры, в частности после применения плазмафереза.
У ряда больных, получавших НФГ, развивается гепарин-индуцированная тромбоцитопения. Риск её возникновения составляет 1-3%. Состояние обычно развивается у больных, перенёсших операцию в условиях искусственного кровообращения. Выделяют два типа гепарин-индуцированной тромбоцитопении. Тромбоцитопения I типа — результат прямой активации гепарином тромбоцитов и их повышенная агглютинация — доброкачественная, без риска тромбозов, существует в течение первых 5-10 дней после операции и склонна к саморазрешению без лечебных мероприятий. Тромбоцитопения II типа — иммунная, вследствие образования антител к гепарину, характеризуется тяжёлым, иногда быстропрогрессирующим течением. При несвоевременной диагностике может возникнуть кровотечение, артериальные и венозные тромбозы, тромбоэмболические осложнения. Состояние требует лабораторного контроля (определяют количество тромбоцитов, степень их агрегации). При несвоевременно установленном диагнозе часто возникает необходимость интенсивной терапии. Прогноз может быть неблагоприятным, особенно у продолжающих получать гепарин после операции, в том числе после кардиохирургического вмешательства (например, протезирование клапанов сердца).
Диагноз гепарин-индуцированной тромбоцитопении следует рассматривать у всех больных с тромбоцитопенией, получавших гепарин в течение последних 14 дней, особенно при наличии признаков тромбоза. Лечение проводят прямыми ингибиторами тромбина с последующим переходом на пероральный прием варфарина, изучают возможности применения фондапаринукса — непрямого ингибитора фактора Ха.
Гемофилия — болезнь системы гемостаза, наследующаяся сцепленно с полом, характеризуется недостаточностью VIII или IX факторов свертывания крови. Болезнь Виллебранда сходна с классической гемофилией (атромбоцитопеническая пурпура) — наследственная болезнь системы гемостаза, характеризуемая количественными или качественными нарушениями синтеза фактора Виллебранда (фактор VIII циркулирует совместно с фактором Виллебранда, который его стабилизирует).
Для данных заболеваний характерен клинически выраженный геморрагический синдром и связанная с ним анемия, проявляющаяся соответствующими изменениями сердечной деятельности. У некоторых пациентов болезнь Виллебранда сочетается с признаками мезенхимальной дисплазии, выражающейся в числе прочего пролабированием створок клапанов сердца, артериовенозными шунтами.
Предполагают, что существует связь между фактором Виллебранда и развитием атеросклероза, однако данная теория не получила абсолютного подтверждения.
Необходимо отметить, что для больных с гемофилией состояние сердечной деятельности — важный фактор, определяющий режимы терапии, в частности объёмы переливаемой плазмы. Так, при необходимости переливания свежезамороженной плазмы в ситуации нормальной функции сердца скорость трансфузии может быть около 18 мл/кг в течение часа, в то время как при сердечной недостаточности объёмы переливания должны быть скорректированы в меньшую сторону.
Полицитемия истинная (эритремия, болезнь Вакеза) — болезнь, обусловленная гиперплазией костного мозга (преимущественно эритроцитарного ростка), характерен эритроцитоз, лейкоцитоз, тромбоцитоз, увеличение массы циркулирующей крови и количества Нb. Болезнь проявляется резким покраснением кожных покровов, кожным зудом, склонностью к тромбозам, спленомегалией.
В связи с увеличением массы эритроцитов в кровяном русле для полицитемии характерно повышение свёртывания крови, плеторический синдром, что обусловливает особенности клинических проявлений осложнения заболевания. Для большинства больных характерна АГ. Нарушение микроциркуляции в миокарде вызывает боли в области сердца. В случае тромбоза развивается острый коронарный синдром, ИМ.
Лечение больных с полицитемией при уровне тромбоцитов, превышающем норму, предполагает назначение антиагрегантов: ацетилсалициловая кислота, тиклопидин, клопидогрель в общетерапевтических дозах.
Помимо истинной полицитемии, эритроцитоз может развиться как компенсаторная реакция (так называемый вторичный эритроцитоз) в случаях снижения насыщения крови кислородом. Это характерно для жителей высокогорья (например, живущих в районах Тянь-Шаня, Гималаев, Анд и др.), больных с хроническими неспецифическими заболеваниями легких, лёгочным сердцем. Клинические проявления сходны с истинной полицитемией. Отмечают худший прогноз при ИМ на фоне эритроцитоза в случае лёгочной гипертензии в связи развитием более тяжёлых гемодинамических осложнений. Эритроцитоз повышает риск повторного тромбообразования в постинфарктном периоде, предрасполагает к прогрессированию сердечной недостаточности.
В лечении данной категории больных делают акцент на антиагреганты.
Горохова С.Г., Атаманова М.А.
Поражение сердца при заболеваниях крови
Опубликовал Константин Моканов
Поделиться статьей в социальных сетях:
Тахикардия при анемии (синусовая) у взрослых – это болезнь, для которой характерно ускорение сердечного ритма до частоты в 100 ударов и более за одну минуту. Детская анемия вызывает изменения ритма в рамках +10% от возрастных норм. Синусовый ритм появляется внутри синусового узла, из которого выходит волна возбуждения, распространяясь на весь орган и способствуя синхронизации работы всех отделов сердца.
Важно: синусовые тахикардии бывают двух основных типов: ситуационная и длительная (типичная при анемичных синдромах).
По сути, длительная тахикардия представляет собой ответ организма на внутренние факторы: стресс, эмоциональную нагрузку, повышение субфебрильной температуры, инфекционные инвазии, пневмонию, сердечную недостаточность и, конечно же, кислородное голодание, возникшее как следствие железодефицита.
Пациенты с малокровием часто жалуются на:
Важно: синусовая тахикардия, спровоцированная железодефицитом, чаще всего длительная (хроническая). Она представлена различными типами, в зависимости от стадии и длительности анемичного состояния.
Однако наиболее опасной представляется гипоксическая тахикардия при малокровии. Развивается как естественный ответ синусового узла на дефицит кислорода в тканях и органах. Может осложняться сопутствующими заболеваниями бронхиального древа и легких.
Причины кроются не только в нехватке железа и проблемах с функцией внешнего дыхания, но и в нарушениях транспортной функции крови, когда затруднены доставка кислорода и обратный трансфер углекислого газа. Это прямые признаки хронических кровопотерь и малокровия.
Механизм адекватен и при анемии, вызванной недостатком железа в пище, и при малокровии, причиной которого являются хронические кровотечения. Даже при достаточном поступлении кислорода, но при сниженном уровне гемоглобина – железосодержащий белок не сможет полноценно участвовать в транспорте кислорода/углекислого газа.
Выбор схемы лечения при тахикардии определяется причинами возникновения провоцирующего анемичного синдрома. Лечение проводит не только кардиолог, к консилиуму привлекают терапевта, диетолога и гематолога.
Важно: в первую очередь устраняются факторы, вызвавшие повышение частоты сердечного ритма. Затем переходят к непосредственному устранению железодефицита.
Важно: целевые показатели ЧСС подбираются кардиологом индивидуально, все зависит от общего состояния больного и профиля заболевания, ставшего причиной анемии. Обычно показатель целевой ЧСС должен снизиться до 60 ударо/минута.
Нарушения ЧСС и функций синусового узла при малокровии встречаются достаточно редко. Чтобы избежать неприятных последствий, связанных с нарушениями сердечного ритма, люди из группы риска должны своевременно проходить диагностику и сдавать развернутый биохимический анализ крови не реже, чем раз в три месяца.
Отнюдь не лишним будет и кардиологическое обследование раз в полгода. Необходимо выявлять и устранять все факторы, способствующие возникновению анемичных синдромов и кислородного голодания, придерживаться здорового образа жизни и правильной системы питания.
Анемии, которые возникают на фоне сопутствующих болезней называют вторичными
Анемия не является самостоятельным заболеванием. Это последствие от той или иной болезни. Именно поэтому данную форму патологии называют вторичной или симптоматической. В связи с этим, когда обнаруживается низкий гемоглобин, необходимо пройти диагностику организма полностью, чтобы выявить истинную ее причину и назначить лечение.
Белок гемоглобин вырабатывается в эритроцитах, а они напрямую зависят от количества железа в организме.
Таким образом, когда железо падает, под воздействием определенных факторов, падает и гемоглобин. Если анемия первичная, тогда назначается курс железа и определенная диета. Спустя пару недель все показатели восстанавливаются. При вторичной анемии необходимо разобраться, из-за чего она возникла, а потом начинать лечение. При этом одним железом не получится восстановить уровень белка, так как изначально нужно побороть основную причину снижения гемоглобина.
Бледность кожи, головные боли, одышка и тахикардия – признаки заболевания
Для вторичной анемии существует множество причин, которые являются основным заболеванием, на фоне которых снизился гемоглобин.
Рассмотрим самые распространенные случаи:
Из видео можно узнать основные симптомы анемии:
Кроме этого, существует еще множество причин, которые провоцируют анемию. Для точного определения и назначения лечения необходимо пройти дополнительную диагностику.
Что касается симптоматики, то развитие анемии можно определить по следующим факторам:
- быстрая утомляемость
- усталость после сна
- бледный цвет кожи
- вялость, сонливость
- боль в ногах и спине, желание прилечь
- выпадение волос, ломкость ногтей
- учащенное сердцебиение
- у некоторых – нарушение работы желудочно-кишечного тракта
- нарушение концентрации
- смена вкусовых качеств (желание есть мел, землю)
- чрезмерная раздражительность
Анемия негативно влияет на работу сердечно-сосудистая система
Если своевременно не оказать нормальное лечение, могут начаться осложнения. Выше уже писалось о том, какую роль выполняет гемоглобин в организме. То есть, если он разносит кислород, то при его недостатке может начаться кислородное голодание. В результате все жизненные процессы нарушатся и возникнут сбои практически во всех системах.
Особенно нельзя допускать осложнения при наличии хронических сердечно сосудистых заболеваний. Если своевременно не начать лечение анемия будет развиваться, а гемоглобин становиться все ниже и ниже. В результате это может привести к анемической коме – потеря сознания, которая возникает из-за недостаточного количества кислорода, приливаемого к головному мозгу.
Анемия плотно связана с сердечно-сосудистой системой. По статистике почти 50% пациентов с сердечной недостаточностью страдают от нехватки гемоглобина. Это связано с нарушением кровообращения и кислородной недостаточностью, возникающей из-за неполноценной работы сердца.
В результате кровь становится гуще, возникают проблемы с сосудами и развиваются сопутствующие заболевания – анемия, варикоз, тромбоз, атеросклероз и другие. Большая часть таких случаев заканчивается инсультом или инфарктом миокарда.
Диагностировать патологию можно с помощью анализа крови
Чтобы диагностировать вторичную анемию существует несколько способов:
- осмотр и опрос. Врач предварительно изучает анамнез, спрашивает у пациента о симптомах, самочувствии и болезнях, которые были в ближайшее время. Потом проводит осмотр визуальный, что даст возможность оценить состояние волос, кожи, слизистых
- общий анализ крови (из пальца) – это один из основных анализов, позволяющих оценить состояние здоровья пациента. Данный анализ позволяет определить количество кровяных тел и их соотношение, уровень гемоглобина, ретикулоциты, объем эритроцитов, соотношение белка и эритроцитов
- биохимический анализ крови (из вены), который укажет на уровень сывороточного железа и железосвязывающую способность крови.
Также необходимо провести диагностику, в соответствии с тем заболеванием, которое могло послужить причиной для развития вторичной анемии.
Как правило, это следующие исследования:
- компьютерная томография
- рентген легких, почек, печени, селезенки
- УЗИ половых органов, почек, печени
После того, как готовы все результаты, врач сможет сделать заключение. То есть определить степень тяжести вторичной анемии и причину ее развития. А уже после этого составляется курс лечения.
Если в процессе диагностики определиться, что причиной могло стать новообразование, тогда пациент направляется на дополнительный осмотр в онкологический диспансер, где врачи также проведут ряд анализов и определят состояние здоровья пациента.
Терапия зависит от тяжести болезни
Лечение вторичной анемии происходит в несколько этапов:
- Самый первый и важный – это воздействие на причину, которая спровоцировала развитие анемии. То есть, это лечение либо воспаления, либо воздействие болезнетворных микроорганизмов, некоторые патологии внутренних органов или, возможно, онкологическое заболевание.
- Прием медикаментозных средств, повышающих гемоглобин – железо, витамин В12.
- Соблюдение диетического питания, добавление в рацион продуктов, содержащих железо.
- Восполнение количества эритроцитов (тел, в которых образуется гемоглобин). Оно производится методом переливания или очищения крови.
В процессе лечения несколько раз берется анализ, чтобы контролировать изменение показателей. Если спустя некоторое время нет эффективности (то есть гемоглобин не повышается), тогда врач назначает дополнительные препараты.
Анемию очень сложно предугадать и провести методы профилактики, потому что это не самостоятельное заболевание, и возникает из-за любых патологических процессах в организме. Самый верный и эффективный способ предупредить вторичную анемию – это контроль. Специалисты рекомендуют регулярно контролировать уровень гемоглобина. Для этого нужно не реже, чем два раза в год сдавать кровь, чтобы контролировать показатели.
Кроме этого, удерживать гемоглобин в норме позволит правильное питание и здоровый образ жизни.
Важно отказаться от курения, или хотя бы свести к минимуму количество выкуриваемых сигарет. Также рекомендуется убрать из рациона питания продукты, которые затрудняют выработку эритроцитов и негативно влияют на качество крови – сладкое, соленое, острое, жирное, копченое. Для повышения гемоглобина используется гранатовый сок (натуральный) и печень – эти продукты содержат в себе рекордное количество железа, необходимого для поддержания нормального уровня гемоглобина.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Гость 3 года 6 месяцев назад
Гость 3 года 6 месяцев назад
Гость 4 года 9 месяцев назад
Анна Петрова 4 года 6 месяцев назад
Nata 4 года 10 месяцев назад
Ответов: 1 Есть ответ эксперта
Гость 3 года 6 месяцев назад
Гость 2 года 9 месяцев назад
Оля 4 года 10 месяцев назад
Ответов: 1225 Есть ответ эксперта Задержка месячных
Гость 4 года 1 месяц назад
Гость 3 года 6 месяцев назад
Гость 2 года 9 месяцев назад
Гость 2 года 9 месяцев назад
Гость 2 года 9 месяцев назад
Гость 2 года 10 месяцев назад
Гость 2 года 10 месяцев назад
Содержание
При длительном анемическом состоянии нарушается работа многих систем организма, так как ткани органов испытывают нехватку кислорода из-за недостаточного количества эритроцитов, разносящих его молекулы. Не исключением является ухудшение работы сердца и сосудов, проявляющееся в характерных сбоях. Поэтому анемию и проблемы сердечнососудистой системы нужно выявить как можно быстрее и заняться лечением, чтобы не было более серьезных последствий.
При продолжительной анемии сердце и сосуды претерпевают глубокие биологические изменения. Так как вследствие кислородной гипоксии ткани сердца и сосудов испытывают острую нехватку важных веществ, это приводит к сложным патологиям, в том числе изменениям в структуре миокарда.
Нормальное поступление железа необходимо для всех органов, но при железодефицитной анемии организму не хватает этого важного элемента, что в последующем способно привести к разрушению тканей.
К тому же, часто недостаток кислородного насыщения тканей пытается компенсировать организм, заставляя человеческое сердце интенсивнее осуществлять кровообращение. Такая повышенная нагрузка тоже со временем приводит к нарушению работы сердца и сосудов.
Чтобы определить, что есть проблемы в работе сердца, необходимо прислушаться и присмотреться к своему организму. Наиболее частые симптомы сбоев в функционировании сердечно-сосудистой системы:
- Боли в области груди. Например, боль при стенокардии можно перепутать с ощущением изжоги, мышечной болью, зубной болью или межреберной невралгией.
- Повышенная утомляемость. Необъяснимая усталость при выполнении привычной работы может стать предвестником сердечного приступа.
- Ночные апноэ (остановка дыхания) и храп – частые спутники проблем сердца и сосудов. Игнорировать их ни в коем случае нельзя.
- Одышка, ощущение нехватки воздуха. Такие проявления могут возникать как при незначительных физических или эмоциональных нагрузках, так и при выполнении несложных повседневных дел. В некоторых случаях одышка наблюдается, особенно в положении лежа.
- Снижение сексуального желания. Женщины начинают испытывать затруднения с получением оргазма, а мужчины – с эрекцией или эякуляцией.
- Отеки. Безусловно, они могут указывать и на проблемы с другими органами, но часто сердечная недостаточность сопровождается ухудшением процесса выведения лишней жидкости из организма.
- Аритмия. Практически во всех случаях проблемы в работе сердца сопровождаются нарушениями сердечного ритма.
Параллельно с лечением анемии и наблюдением у терапевта, в некоторых случаях – гематолога, необходимо оценить состояние работы сердечнососудистой системы у кардиолога. Врач должен выполнить соответствующие диагностические манипуляции, прослушать сердечный ритм, сделать кардиограмму. Только по полученным результатам может быть назначено лечение, если такое потребуется. Самостоятельно назначать себе какие-либо препараты, воздействующие на работу сердца — недопустимо.
Стоит помнить, что опасна не сама анемия, а те последствия, к которым она приводит. Именно поэтому при малейших признаках ухудшения состояния здоровья следует обратиться к терапевту, который выберет верную стратегию обследования и лечения.
Редакция не несет ответственности за содержание рекламных объявлений и статей. Мнение авторов может не совпадать с точкой зрения редакции.
При имеющихся проблемах со здоровьем, обратитесь к лечащему врачу.