Электрофорез при бронхите куда ставить
Электрофорез – это физиотерапевтическая процедура, с помощью которой через кожу вводятся лекарственные вещества. Этот метод часто используют в комплексной терапии бронхолегочных заболеваний. Электрофорез при бронхите уменьшает кашель, снижает активность воспалительного процесса и устраняет болевые ощущения.
Эффективность электрофореза при бронхите
Эту процедуру можно проводить в больнице или в домашних условиях. В продаже имеются специальные приборы для проведения электрофореза. Несмотря на то, что электрофорез можно выполнять и дома, назначить лекарственный препарат должен лечащий врач.
Преимуществами этого метода являются:
- удобство и безболезненность при введении;
- увеличение биодоступности препарата, потому что лекарственное вещество сразу проникает в очаг воспаления, минуя пищеварительную систему;
- быстрое наступление лечебного эффекта;
- длительное сохранение терапевтического действия;
- небольшое количество аллергических и побочных реакций.
Эффективность электрофореза достаточно высока, потому что доза лекарственных веществ в несколько раз превышает дозу, которую можно ввести в виде таблетки или инъекции.
Выбор необходимых растворов и продолжительность курса лечения зависят от степени тяжести бронхита. В среднем процедура длится от 10 до 30 минут.
Особенности и правила проведения процедуры
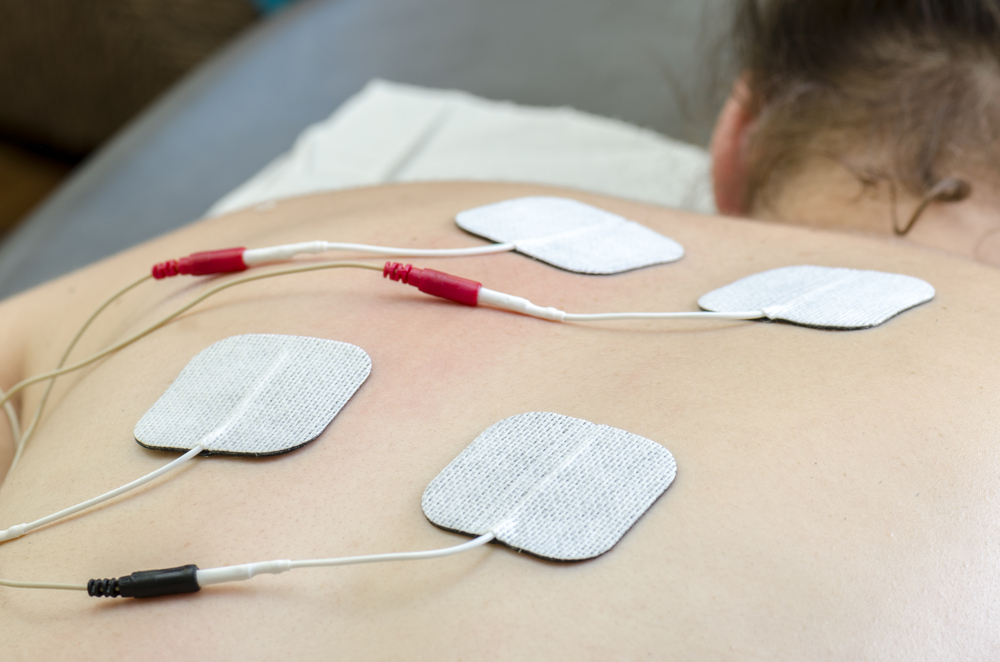
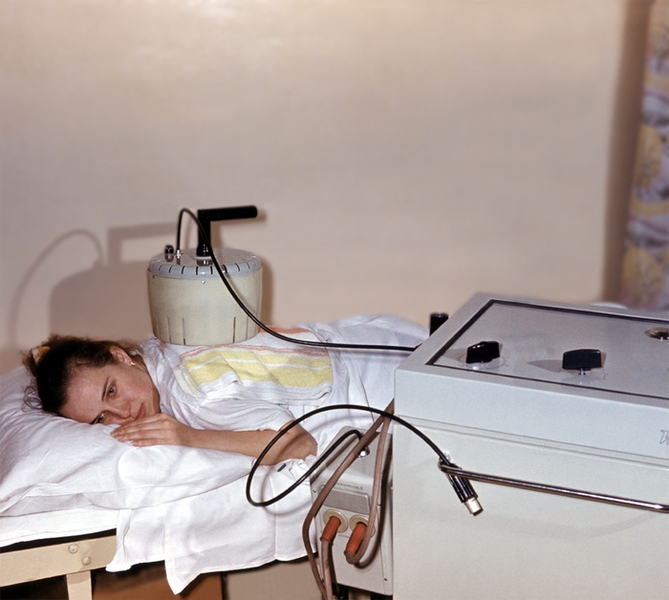
Суть метода заключается в том, что используется специальный прибор, генерирующий непрерывный электрический ток. Он имеет два электрода с разными снарядами: анод (плюс) и катод (минус).
Некоторые лекарства лучше водятся с отрицательного полюса, а другие – с положительного. То есть одновременно можно вводить несколько различных растворов медицинских препаратов. Это улучшает их комплексное влияние и увеличивает пользу процедуры. При бронхите электроды и накладки располагаются на передней или задней поверхности грудной клетки.
При воздействии постоянного электрического тока лекарственное вещество распадается на ионы. Они перемещаются, проникают через потовые и сальные железы в клетки и межклеточное пространство. В коже под прокладкой образуется скопление лекарства, так называемое депо. Оттуда он равномерно поступает в общий кровоток.
Вместе с кровью препарат доставляется ко всем органам и тканям, но его максимальная концентрация сохраняется непосредственно в области введения лекарства.
 Электрофорез: техника проведения процедуры
Электрофорез: техника проведения процедуры
У взрослых
При бронхите у взрослых электрофорез используется для лучшего дренажа бронхиального дерева. Такая процедура повышает сопротивляемость организма, нормализует обмен веществ, улучшает микроциркуляцию. Это способствует разжижению и быстрому выведению мокроты. Больной начинает лучше откашливаться, уменьшаются болевые ощущения, нормализуется общее состояние.
Методика проведения электрофореза при брохите:
- На кожу спины накладывают прокладки, смоченные водой.
- На одну из них сверху наносят шприцем необходимо количество лекарственного раствора, на вторую – другой препарат.
- К накладкам крепятся электроды, их фиксируют грузом или эластичным бинтом.
- Включают аппарат. Начинают с минимальной силой тока, постепенно ее прибавляя.
- При появлении зуда или боли под электродом процедуру необходимо прекратить.
Электрофорез назначаются при острых вирусных бронхитах, обострении хронического бронхита, трахеобронхитах, бронхопневмониях в комплексе с медикаментозной терапией.
У детей
Техника и методика проведения электрофореза в детском возрасте несколько отличаются от физиотерапевтического лечения взрослых. Проведение такой процедуры у детей при бронхите имеет ряд особенностей:
- У ребенка масса тела и площадь поверхности кожи меньше, следовательно, ему понадобится меньшая концентрация лекарственных вещества.
- Нервно – мышечная система характеризуется незрелостью цнс и малым объёмом мышц. В связи с этим часто возникает гипервозбудимость и судорожные сокращения. Поэтому для детей используют минимальную плотность постоянного тока.
- Кожа у ребёнка тоньше и нежнее, чем у взрослых. Она обладает более высокой абсорбирующей способностью, всасывание лекарственных веществ при электрофорезе происходит быстрее. Интенсивность и длительность физиопроцедуры должна быть меньше.
- Грудным детям необходимо учитывать время кормления, процедуру рекомендуется проводить через час после еды.
- Пластины и электроды у ребёнка нужно фиксировать более тщательно, чем у взрослого. После снятия прокладки кожу нужно смазать детским кремом для предотвращения сухости.
- У маленьких детей процедура электрофорез нужно проводить под обязательным контролем родителей или медицинского персонала.
Ребёнок может испугаться незнакомого устройства, ему нужно объяснить, что не будет больно, возможно только небольшое покалывание кожи во время процедуры.
Лекарственные препараты для электрофореза при бронхите
Каждый лекарственный препарат имеет свои показания и противопоказания. В зависимости от возраста пациента, тяжести состояния, стадии заболевания могут применять различные медикаменты.
 Эуфиллин относится к бронхолитикам миотропного действия
Эуфиллин относится к бронхолитикам миотропного действия
Эуфиллин
Относится к бронхолитикам миотропного действия. Его основным фармакологическим свойством является уменьшение сократительной активности гладкой мускулатуры. Благодаря этому улучшаются функции дыхательных и межреберных мышц, усиливается альвеолярная вентиляция, расширяются бронхи.
Эуфиллин способствует насыщению крови кислородом и снижает концентрацию углекислого газа, стимулирует дыхательный центр, улучшает функцию внешнего дыхания. Также он воздействует на сердечно – сосудистую систему, снижает давление в малом круге кровообращения. Пациенту становится легче дышать, уменьшается кашель.
При бронхите противопоказанием для назначения электрофореза с эуфиллином является:
- непереносимость действующего вещества;
- заболевания сердца в острой стадии;
- нарушения сердечного ритма;
- эпилептический синдром;
- печеночная и почечная недостаточность в стадии декомпенсации.
 Хлорид кальция является популярным средством для лечения различных воспалительных заболеваний
Хлорид кальция является популярным средством для лечения различных воспалительных заболеваний
Хлорид кальция
Является популярным средством для лечения различных воспалительных заболеваний. Относится к группе препаратов, регулирующих обмен кальция. Он принимает участие в процессах свертывания крови, уменьшает проницаемость сосудистой стенки, нормализует сокращение гладких мышц бронхов и миокарда. При применении электрофореза с хлористым кальцием для лечения бронхита уменьшается отечность слизистой бронхов, кашель становится реже, улучшается общее самочувствие пациента.
Противопоказаниями для использования этого средства являются:
- склонность к тромбозам и повышенная кровоточивость;
- тяжёлая стадия атеросклероза;
- хроническая почечная недостаточность;
- саркоидоз;
- гиперчувствительность к компонентам препарата;
- онкологические заболевания.
 Йодид калия оказывает муколитический и отхаркивающий эффект
Йодид калия оказывает муколитический и отхаркивающий эффект
Йодид калия
Этот лекарственный препарат оказывает муколитический и отхаркивающий эффект. Он способствуют разжижению мокроты и быстрому выведению ее из бронхов. Такая физиотерапевтическая процедура с йодистым калием уменьшает время течения болезни, устраняет болевые симптомы и уменьшает риск развития осложнений. Противопоказания:
- заболевания почек: гломерулонефрит и пиелонефрит в стадии обострения;
- туберкулез легких и других органов;
- онкологическое заболевание щитовидной железы и диффузный токсический зоб.
Электрофорез с йодистым калием часто применяется при лечении вирусных и бактериальных бронхитов, бронхиальной астмы, пневмоний. Растворы йода оказывают рассасывающее и антисептическое воздействие на организм пациента.
Общие противопоказания к проведению электрофореза
Электрофорез противопоказан при следующих патологиях:
- аутоиммунные заболевание в стадии обострения;
- нарушение свертывающей и противосвертывающей системы крови;
- онкологические заболевания и туберкулез различных локализаций;
- экзема, дерматит, гнойничковые болезни кожи;
- хронические заболевания в стадии декомпенсации;
- нарушения сердечного ритма;
- наличие в организме металлических конструкций;
- состояние после имплантации кардиостимулятора;
Электрофорез является наиболее эффективным дополнительным методом в лечении бронхита. После прохождения курса отмечается уменьшение симптомов болезни и улучшение общего самочувствия. Благодаря этой физиопроцедуре выздоровление наступает быстрее, без развития осложнений.
Бронхит – заболевание, характеризующееся воспалением слизистых оболочек бронхиального древа.
Наряду с медикаментозным лечением данной патологии пациентам назначаются различные физиотерапевтические процедуры.
Физиотерапия при бронхите позволяет ускорить процесс выздоровления, способствуя уменьшению воспаления и болевых ощущений, усилению сопротивляемости организма инфекции.
Что такое физиотерапия
Физиотерапия – это комплекс методов физического воздействия на организм, направленных на улучшение состояния здоровья пациента.
Современная медицина использует два основных направления физиотерапии:
- ЛФК (лечебная физкультура). Кроме физических упражнений, данное направление также включает лечебный массаж.
- Другие методы физического воздействия с применением электромагнитного поля, тока низкого напряжения, ультразвука, аэрозолей, пресной или минеральной воды, давления, холода или тепла и т. д.
Перечисленные методы используются при лечении самых разных заболеваний. Физиолечение при бронхите включает следующие процедуры:
- Ингаляции.
- Массаж.
- УВЧ.
- Электрофорез.
- Магнитотерапия.
- Аэрозоль-терапия.
- Лечение парафином, грязями.
- Галотерапия.
Показания для физиотерапии при бронхите

Развитие воспалительного процесса в слизистых бронхов чаще всего обусловлено размножением патогенных микроорганизмов. Когда организм не может самостоятельно справиться с инфекцией, кроме лекарственных препаратов, пациентам назначают физиотерапию.
Физиопроцедуры при бронхите помогают избавиться от болезненных ощущений при кашле, предотвратить развитие гипоксии и уплотнение бронхиальных стенок, усилить защитные функции организма, нормализовать кровообращение.
Больным, страдающим бронхитом, такие процедуры показаны в следующих случаях:
- фаза обострения, сопровождающаяся сильным кашлем, скоплением в бронхах густой мокроты и нарушением дыхания;
- хронический бронхит, который не удается вылечить на протяжении длительного времени;
- развитие обструктивных процессов в бронхах.
При остром течении заболевания физиопроцедуры показаны только в случае, если у больного отсутствует высокая температура.
Людям, склонным к частым бронхитам, такие процедуры могут быть назначены в профилактических целях, для предотвращения развития повторного воспаления.
Виды физиопроцедур при бронхите у взрослых

Одни виды перечисленных выше процедур допускается применять в домашних условиях, другие требуют применения специального оборудования, поэтому их проводят в медицинских учреждениях.
Каждая процедура направлена на достижение определенных целей и имеет свои особенности выполнения.
Массаж

Застойные процессы в бронхах, сопровождающиеся затруднением выведения слизи, устраняются при помощи массажа грудной клетки. Такую процедуру должен проводить опытный массажист, хотя в ряде случаев ее можно выполнять и в домашних условиях.
Для существенного улучшения состояния больного требуется не меньше 5 сеансов массажа, длительность каждого из них составляет 5-10 минут.
Чтобы достичь максимального терапевтического эффекта, рекомендуется проводить процедуру с использованием теплого масла.
Массаж способствует:
- улучшению кровообращения;
- расширению бронхов;
- выведению остатков мокроты из дыхательных путей;
- восстановлению дыхательной функции.
Ингаляции
К одному из наиболее простых и распространенных методов физиотерапии относится ингаляция с применением отхаркивающих, противовоспалительных и разжижающих мокроту растворов.
Процедуру можно проводить с использованием как специального ингалятора, так и любой емкости, в которую наливается горячий лечебный раствор.
Физиотерапия, заключающаяся во вдыхании пара, эффективна и при остром, и при хроническом бронхите. Чаще всего для ингаляций используют:
- отвары лекарственных растений;
- физраствор;
- минеральную воду;
- эфирные масла;
- отхаркивающие препараты.
Электрофорез
Процедура электрофореза проводится при помощи специального оборудования, создающего электромагнитное поле, которое способствует глубокому проникновению в ткани организма мельчайших частиц лекарственного препарата.
Чаще всего пациентам с бронхитом назначают электрофорез с хлористым кальцием, который позволяет уменьшить отечность и боли, устранить воспаление и ускорить процесс восстановления после перенесенного заболевания.
Также при электрофорезе могут быть использованы следующие средства:
- отвары трав;
- антигистаминные препараты;
- димексид;
- магнезия;
- аскорбиновая кислота.
Электрофорез при бронхите способствует разжижению и ускорению выведения мокроты, расширению дыхательных путей, усилению действия медикаментов.
УВЧ
Метод УВЧ-терапии при бронхите применяется с целью:
- активизации местного кровообращения;
- уменьшения воспаления;
- устранения бронхоспазма и болей;
- общего укрепления организма.
Процедура проводится с применением высокочастотного электрического тока, ее продолжительность составляет около 20 минут. Для получения положительного результата требуется провести от 6 до 12 сеансов.
Магнитотерапия
Магнитотерапия проводится с целью усиления действия антибиотиков, ускорения процесса выздоровления, а также:
- купирования воспалительного процесса;
- уменьшения отека слизистых;
- стимулирования процесса отхождения мокроты;
- увеличения дыхательного объема легких;
- повышения сопротивляемости организма инфекциям;
- активизации регенерации поврежденных тканей;
- снижения риска возникновения рецидивов.
Применение магнитотерапии целесообразно как при бронхитах, так и при пневмониях и прочих заболеваниях дыхательной системы.
Тепловые процедуры
Эффективным методом лечения бронхита также является теплотерапия. В медицинских учреждениях ее проводят с применением лечебных грязей или парафина.
В домашних условиях врач может порекомендовать согревающие компрессы на основе спирта, отварного картофеля или разогретой до температуры 35-38 градусов поваренной соли. Такие компрессы прикладывают на спину или грудную клетку, избегая области сердца.
Благодаря тепловым процедурам улучшается местное кровообращение, нормализуются обменные процессы в тканях дыхательных путей, улучшается их питание, уменьшается воспаление.
УФО
УФО – это процедура, в ходе которой осуществляется воздействие на бронхи ультрафиолетовыми лучами, обладающими бактерицидным и противовирусным действием.
Данный метод физиотерапии активно применяется при хроническом и остром бронхите. Также он эффективен и при других заболеваниях, например, тонзиллите, ларингите или хроническом насморке.
Наибольшего эффекта от применения УФО можно добиться в случае, если начать проводить процедуры с самых первых дней заболевания.
При остром бронхите назначают 4-5 процедур, при хроническом потребуется 10-12 ежедневных сеансов.
Перечисленные выше физиопроцедуры используются при бронхите у детей и взрослых, однако при лечении заболевания у маленьких пациентов требуется соблюдать некоторые правила и меры предосторожности.
Физиотерапия при бронхите у детей
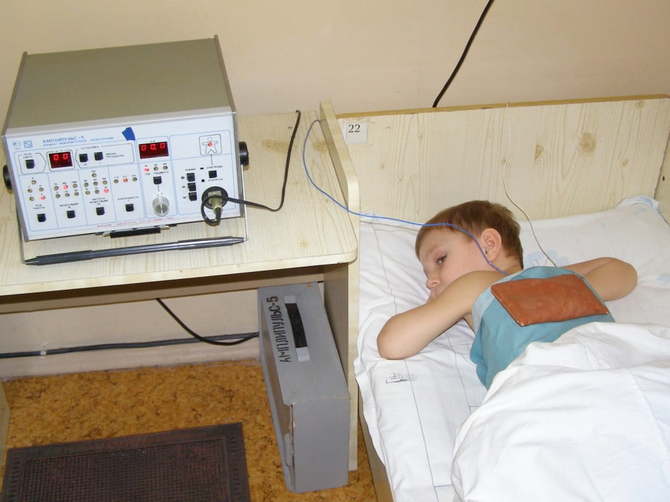
Поскольку детский организм значительно слабее по сравнению со взрослым, маленьким пациентам подбираются наиболее щадящие методы, которые оказывают на их организм минимальную нагрузку.
При проведении физиотерапевтических процедур следует учитывать некоторые возрастные особенности детей:
- ребенок имеет более тонкий кожный покров по сравнению со взрослым;
- электрофорез при бронхите у детей младше 12-летнего возраста проводят не дольше 8 минут. Длительность данной процедуры для детей постарше должна составлять не более 15 минут. Электрофорез нельзя назначать детям младше 4-месячного возраста.
- продолжительность курса ингаляций должна составлять не менее 5-7 дней. Ингаляции нельзя делать при гнойном бронхите и значительном повышении температуры;
- маленькие дети могут капризничать и нервничать во время процедуры, поэтому им, как правило, не назначают продолжительные сеансы.
Чаще всего детям при бронхите назначают УФ-терапию, массаж, ингаляции и электрофорез с кальция хлоридом. Грудничкам массаж делается с целью облегчения отделения мокроты, поскольку малыши не умеют откашливаться.
Общие рекомендации

Для усиления эффекта от физиотерапии врач может порекомендовать использовать одновременно несколько видов процедур. При этом во избежание интенсивных нагрузок на организм в течение дня нельзя проводить более двух сеансов.
Делать процедуры на полный желудок нельзя, поэтому принимать пищу рекомендуется после посещения физиотерапевтического кабинета.
Детям при бронхите назначают физиопроцедуры, оказывающие местное воздействие.
В случае сильного переутомления от сеанса физиотерапии лучше воздержаться.
Противопоказания

Лечение бронхита с применением любых методик физиолечения нельзя проводить в следующих случаях:
- заболевания крови;
- наличие злокачественных опухолей;
- повышенное АД;
- повреждения кожных покровов;
- беременность;
- склонность к кровотечениям.
В заключение
При частых бронхитах у детей и взрослых, помимо физиолечения и медикаментозной терапии, рекомендуется профилактика заболевания.
Для этого нужно больше гулять на свежем воздухе, закаляться и употреблять пищу, богатую витаминами, минералами и другими полезными веществами.
Это позволит укрепить иммунитет и предотвратить рецидивы.
Физиотерапия
при бронхите
Бронхит —
это заболевание, проявляющееся остро
возникающим воспалением слизистой
оболочки трахеобронхиального дерева.
Следовательно, все физиотерапевтические
воздействия должны носить патогенетическую,
в первую очередь противовоспалительную
направленность. Как правило, таких
больных не госпитализируют, а комплексное
лечение неосложненного острого бронхита
проводят в домашних условиях при участии
и под контролем врача.
При
данной патологии к оптимальным методам
физиотерапии в домашних условиях
относятся теплощелочные ингаляции,
лекарственный электрофорез, лазерная
(магнитолазерная) терапия, а также
информационно-волновое воздействие. I
Для ингаляций
на дому при
помощи аппаратов типа ПИ-2 (портативный
ингалятор) и его аналогов используют
теплые растворы (38 — 40 °С) следующего
состава:
гидрокарбонат
или бикарбонат натрия — 2 мл и
дистиллированная или кипяченая вода
— 100 мл;гидрокарбонат
или бикарбонат натрия — 1 мл; хлорид
натрия — 1 мл и дистиллированная или
кипяченая вода — 100 мл.
Продолжительность
процедуры 10 мин, проводят их 2 — 3 раза
в день, на курс лечения — 7 — 10 процедур.
При
отсутствии специальных ингаляторов
простым и удобным в домашних условиях
является следующий способ. Заварной
чайник ополаскивают, а затем заливают
крутым кипятком. В кипяток бросают 2
таблетки (а не капсулы) валидола. После
их растворения вдыхают пар через
импровизированный раструб из картона
или плотной бумаги, помещенный над
отверстием чайника вместо крышки.
Для лекарственного
электрофореза в
домашних условиях целесообразно
использовать портативный аппарат с
автономным электропитанием «Элфор-И»
(«Элфор™»). Методика воздействия —
контактная, стабильная, поперечная
(активный электрод, с которого вводят
лекарственное вещество, располагают
на среднюю часть грудины, индифферентный
электрод — на межлопаточную область
позвоночника). Размеры электродов 10×15
мм, сила тока 5 мА, длительность воздействия
10 — 15 мин, 1 раз в день в утренние часы
(до 12 ч дня), на курс лечения 5 ежедневных
процедур.
Из
лекарственных средств при выраженном
кашле для электрофореза используют 0,1
— 1 % раствор дионина, вводимого с анода
(+); как десенсибилизирующее средство
применяют электрофорез 2 % раствора
хлорида кальция, также вводимого с анода
(+).
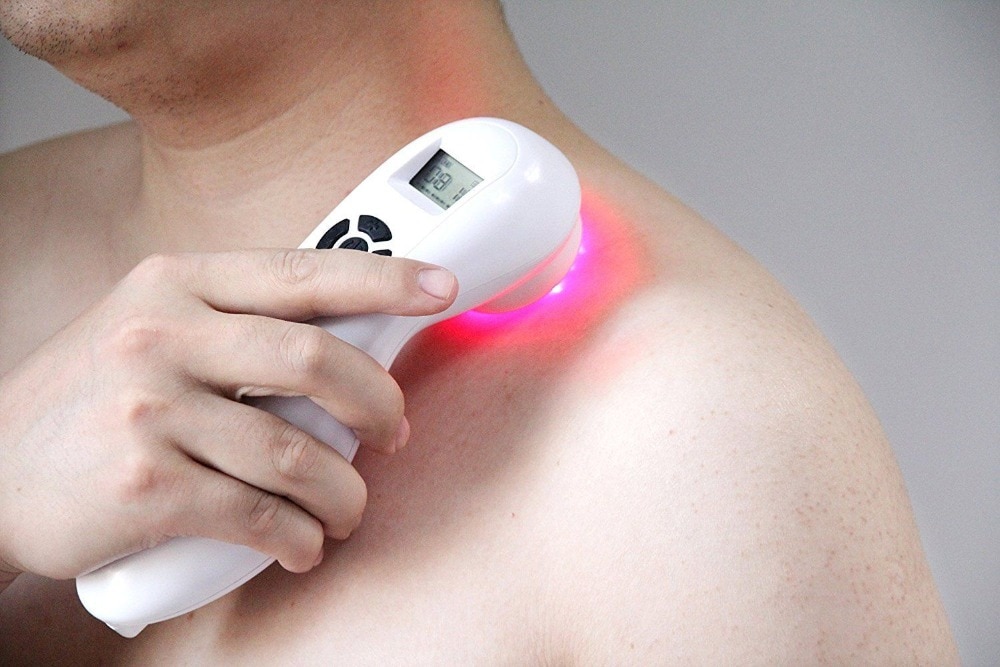
Лазерная
(магнитолазерная) терапия осуществляется
при помощи аппаратов, генерирующих
ИК-излучение (длина волны 0,8 — 0,9 мкм).
Оптимальное применение лазерных
терапевтических аппаратов в непрерывном
режиме генерации из лучения с возможностью
модуляции частоты НЛИ 10 и 80 Гц, желательно
матричным излучателем для большей
площади одновременного воздействия.
Частота 80 Гц обладает противовоспалительным
эффектом, 10 Гц способствует активации
движений мерцательного эпителия бронхов.
Индукция магнитной насадки 20 — 50 мТл.
Не исключается возможность использования
аппаратов, генерирующих НЛИ в непрерывном
режиме излучения.
Лазерное
(магнитолазерное) воздействие проводится
на обнаженную поверхность тела. Методика
контактная, стабильная. Облучают тремя
полями: — на область средней трети
грудины; II — на межлопаточную область
позвоночника по линии остистых отростков
позвонков матричным излучателем (при
помощи аппаратов с площадью облучения
около 1 см2 — двумя полями паравертебрально
справа и слева в середине межлопаточной
области); III — область яремной ямки над
грудиной.
Оптимальная
ППМ НЛИ 5 — 10 мВт/см2. При возможности
частотной модуляции НЛИ первые 3 процедуры
проводят при частоте 80 Гц, последующие
— при частоте 10 Гц. Эффективно также
воздействие в непрерывном режиме
излучения. Длительность воздействия
на одно поле 5 мин, 1 раз в день в утренние
часы (до 12 ч дня), на курс лечения 7 — 10
ежедневных процедур.
Вместо
лазерной (магнитолазерной) терапии
возможно проведение информационно-волнового
воздействия при помощи аппарата «Азор-ИК»
по методикам, аналогичным низкоэнергетическому
лазерному облучению. Однако время
воздействия на одно поле увеличивают
до 20 мин, поскольку синтез соответствующей
информации от воздействия требует
соответствующего временного интервала.
Возможно
последовательное проведение процедур
в один день при остром бронхите (интервал
между процедурами не менее 30 мин):
ингаляция
+ лекарственный электрофорез;ингаляция
+ лазерная (магнитолазерная) терапия;ингаляция
+ информационно-волновое воздействие
при помощи аппарата «Азор-ИК».
При
адекватном лечении заболевание, как
правило, заканчивается полным
выздоровлением и последующих
реабилитационных мероприятий не
требуется.
Физиотерапия
при пневмонии
Пневмония —
это острое заболевание, преимущественно
инфекционной этиологии, характеризующееся
очаговым поражением респираторных
отделов легких, наличием внутриальвеолярной
экссудации, выявляемой при физикальном
и/или инструментальном исследовании,
различной степени выраженности
лихорадочной реакцией и интоксикацией.
Последовательность процессов заболевания
включает этапы бактериальной агрессии,
клинической стабилизации, морфологического
и функционального восстановления
бронхолегочной системы.
Комплексное
лечение пневмонии проводят в стационарных
(госпитальных) условиях. Перечень
физиотерапевтических процедур весьма
разнообразен и соответствует стадии
течения заболевания.
Из
физиотерапевтических назначений на
первом месте стоят тепловлажные ингаляции
растворов антибиотиков и сульфаниламидных
препаратов, сменяющиеся в следующей
фазе патологического процесса
ингаляционной терапией муколитиками.
Вторым
по этиопатологической значимости
является лекарственный электрофорез
необходимых медикаментозных средств.
На
последующих этапах традиционно применяют
УВЧ-, ДМВ-, СМВ-терапию и индуктотермию
на область грудной клетки.
Предупреждению
рецидива воспаления способствуют
процедуры УЗ-терапии по общепринятым
методикам.
Из
методов светолечения наиболее оптимальны
накожное воздействие НЛИ — лазерная
(магнитолазерная) терапия, а также
курсовое (не менее 7 ежедневных процедур)
внутривенное лазерное облучение крови.
Более проблематично облучение крови
ультрафиолетовым излучением из-за
нежелательных последствий за счет
возможной передозировки воздействия
фактора и повреждения клеточных элементов
крови ввиду объективных причин отсутствия
точного дозиметрического контроля.
Соответствующие
процедуры водотеплолечения патогенетически
обусловлены и широко применяются для
лечения больных пневмонией по общепринятым
методикам.
Задача
семейного врача на стационарном этапе
курирования подопечного пациента —
обосновать целесообразность и убедить
врачей стационара проводить процедуры
УВЧ-, ДМВ-, СМВ-терапии и индуктотермии
на различные области тела пациента в
атермическом режиме воздействия.
В
большинстве случаев больные пневмонией
в стадии реконвалесценции еще в
стационарных условиях нуждаются в
психологической реабилитации путем
воздействия на лобные доли головного
мозга при помощи аппарата «Азор-ИК»;
техника и методики проведения процедур
аналогичны, как при ХОБЛ. В качестве
альтернативы психологической реабилитации
информационно-волновым воздействием
рекомендовано проведение электросонтерапии
по стандартным методикам.
После
выписки из стационара семейный врач
обязан продолжить лечение больных,
перенесших пневмонию, в домашних
условиях, поскольку стадия реконвалесценции
может быть затяжной. В этот период из
физиотерапевтических процедур показано
информационно-волновое воздействие
при помощи аппарата «Азор-ИК».
Процедуры
проводят по контактной, стабильной
методике на обнаженные участки тела
пациента.
Поля
воздействия: — на область средней трети
грудины, II — на межлопаточную область
позвоночника, III — на область проекции
на грудной клетке ликвидированного
очага воспаления легочной ткани.
Частота
модуляции ЭМИ 10 Гц, время воздействия
на одно поле 20 мин, на курс 10 — 15 процедур
ежедневно 1 раз в день в утренние часы
(до 12 ч дня).
Возможно
повторение (спустя 3 — 5 дней после выписки
из стационара) процедур психологической
реабилитации при помощи аппарата
«Азор-ИК» на проекции лобных долей
головы пациента по комбинированной
методике. Воздействия осуществляют
контактно, стабильно, 2 раза в день.
Частота
модуляции ЭМИ 21 Гц в утренние часы после
пробуждения и 2 Гц — перед ночным сном.
Время
воздействия на поле 20 мин, на курс 7 — 10
процеди ежедневно.
Весьма
эффективным методом, способствующим
функциональному восстановлению
бронхолегочной системы, является
проведение ежедневных процедур в
вечернее время (спустя 1 ч после ужина)
на дыхательном тренажере Фролова
(ТДИ-01) по прилагаемым к данному ингалятору
методикам. Этот тренажер рекомендуется
иметь каждому пациенту с хронической
бронхолегочной патологией в личной
собственности. Процедуры на дыхательном
тренажере Фролова необходимо проводить
как в условиях стационара после ликвидации
активной фазы воспалительного процесса,
так и в домашних условиях после выписки
из госпиталя (больницы). Продолжительность
ежедневных процедур — от 1 нед до 3 мес.
Возможно
последовательное проведение процедур
в один день в амбулаторно-поликлинических
и домашних условиях после перенесенной
пневмонии (интервал между процедурами
не менее 30 мин):
информационно-волновое
воздействие при помощи аппарата
«Азор-ИК» + процедуры на дыхательном
тренажере Фролова;процедуры
психологической реабилитации при
помощи аппарата «Азор-ИК» + процедуры
на дыхательном тренажере Фролова;информационно-волновое
воздействие при помощи аппарата
«Азор-ИК» + процедуры психологической
реабилитации при помощи аппарата
«Азор-ИК» + процедуры на дыхательном
тренажере Фролова.
Физиотерапия
при бронхиальной астме
Бронхиальная
астма —
это хроническое заболевание дыхательной
системы, сопровождающееся изменением
чувствительности и реактивности бронхов
и проявляющееся приступом удушья
(экспираторного диспноэ), астматическим
статусом или при отсутствии таковых
симптомами дыхательного дискомфорта
(приступообразный кашель, дистантные
хрипы и одышка). Характеризуется обратимой
бронхиальной обструкцией на фоне
наследственной предрасположенности к
аллергическим заболеваниям, внелегочным
признакам аллергии, эозинофилии крови
и/или эозинофилов в мокроте.
При
обострении бронхиальной астмы лечение
больных проводят в условиях стационара.
В различных комбинациях и при
соответствующем чередовании процедур
там осуществляют следующие методы
физиотерапевтического воздействия.
Лекарственный
электрофорез необходимых лекарственных
средств.Воздействие
синусоидальными модулированными токами
(амплипульстерапия) на соответствующие
области.УЗ-терапия,
ДМВ-терапия и индуктотермия области
надпочечников.Лазерная
(магнитолазерная) терапия путем накожного
облучения соответствующих полей и
внутривенное лазерное облучение крови.Нормобарическая
гипокситерапия.Углекислые
ванны.Процедуры
электросна.
Следует
опять-таки акцентировать внимание на
необходимости настойчивости семейного
врача в разъяснении врачам стационара
целесообразности использования
ДМВ-терапии и индуктотермии на область
проекции надпочечников и других органов
в атермическом режиме воздействия.
При
отсутствии астматического статуса или
учащения приступов удушья противорецидивные
мероприятия вр


