История болезни цирроз печени анемия
Автор На чтение 8 мин. Опубликовано 25.10.2019
Анамнез жизни больного
Это первый шаг поиска причины недомогания, который содержит история болезни.
Компенсированный цирроз (начальная стадия) сопровождается такими явлениями:
- эпизодически появляется боль в области правого подреберья (тупая);
- незначительное снижение массы тела;
- общее недомогание, слабость;
- слабо выраженные явления диспепсии — тошнота;
- t — 37–37,5 оС.
https://www.youtube.com/watch?v=cosamomglavnom
Субкомпенсированный цирроз печени характеризуется более выразительными симптомами:
- утомляемость и значительное снижение работоспособности;
- сниженный аппетит;
- длительные приступы боли в правом подреберье;
- выраженная диспепсия, которая проявляется в тошноте, рвоте, повышенном газообразовании, частых поносах и запорах;
- зуд кожи, если на то нет других причин;
- желтушность кожи, белковых оболочек глаз.
- t — до 37,5 С.
На декомпенсированный цирроз указывают следующие признаки:
- выраженная диспепсия;
- большая потеря веса;
- частые кровотечения – носовые, желудочные, кровоточивость десен;
- большие размеры живота из-за асцита (состояния, при котором в брюшной полости скапливается свободная жидкость);
- нарушения в поведении, сознании, мышлении;
- t от 37,5 ос.
Кроме кратких биографических данных о самом пациенте и его семье, история болезни содержит сведения о трудовой деятельности, быте, пагубных привычках, ранее перенесенных заболеваниях, половых контактах. В этом опросе выявляют факторы риска, которые способствуют развитию заболевания. К наиболее весомым относят:
- наличие хронических форм вирусных гепатитов В, С, D, G;
- злоупотребление алкоголем;
- нарушение обменных процессов, в частности, гемохроматоз — обмен железа, гепатолентикулярная дегенерация – обмен меди; наличие сахарного диабета, тиреотоксикоза;
- холестаз — застой желчи на фоне длительного сдавления или закупорки желчных протоков;
- недостаточность функции сердца;
- вредное производство с постоянным воздействием на организм ядов, грибов, токсинов;
- аутоиммунные недуги органа;
- недостаток в питании белков, витаминов;
- неалкогольный стеатогепатит, когда жировая дистрофия, при которой печеночные клетки замещаются жировыми, сочетается с воспалительными изменениями;
- избыток витамина А в организме;
- инфекции в хронической форме.
Предварительный диагноз
Диагноз основного заболевания: цирроз печени токсической этиологии в стадии декомпенсации. Портальная гипертензия, гепатоспленомегалия, асцит, варикозно-расширенные вены пищевода. Печеночно-клеточная недостаточность, паренхиматозная желтуха, хроническая анемия тяжелой степени.
· на отеки нижних конечностей, одинаково выраженные в течение всех суток;
· на небольшое увеличение живота;
· на тяжесть в правом подреберье;
· на бледность кожных покровов;
· на слабость, повышенную утомляемость;
· на отсутствие аппетита.
· постепенное развитие симптомов заболевания, нарастание отеков нижних конечностей, увеличение живота, тяжести в правом подреберье, увеличивающаяся слабость при физической нагрузке;
· неэффективность самолечения диуретиками и нестероидными противовоспалительными средствами, что стало поводом для госпитализации в стационар;
https://www.youtube.com/watch?v=upload
· наличие факта госпитализации больного в прошлом по поводу низкого гемоглобина и злоупотребления алкоголем, а также по поводу кровотечения из варикозно-расширенных вен пищевода.
· небольшая бледность и желтушность кожных покровов и видимых слизистых;
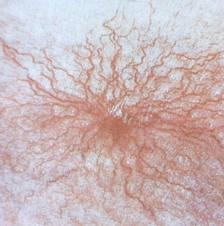
· телеангиоэктазии, «сосудистые звездочки» на коже верхнего плечевого пояса;
· отек нижних конечностей;
· расширение венозных коллатералей передней брюшной стенки;
· выраженный асцит;
· увеличение в размерах печени и селезенки.
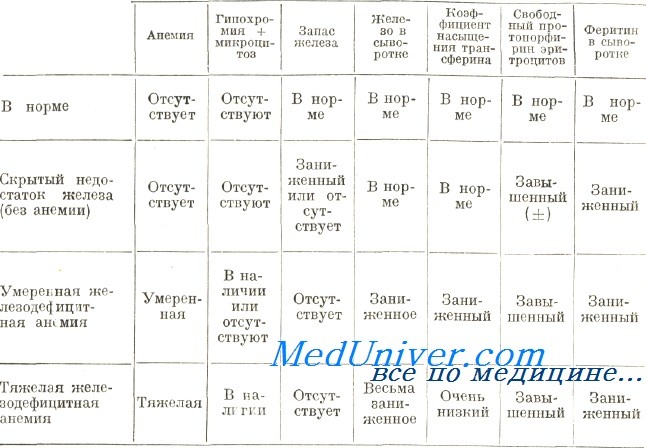
· снижение гематокрита до 12,8%, гемоглобина до 36 г/л, эритропения, микроцитоз, снижение среднего содержания гемоглобина в 1 эритроците, тромбоцитопения, увеличение СОЭ до 38 мм/ч;
· снижение общего белка крови, железа крови, гипербилирубинемия за счет прямого и непрямого билирубина;
· появление уробилиноидов, эритроцитов в моче, щелочная реакция мочи;
· снижение протромбинового индекса, увеличение международного нормализованного отношения.
https://www.youtube.com/watch?v=ytcopyrightde
Х. Диагностика патологических синдромов
· асцит;
· расширение портокавальных анастомозов (вены передней брюшной стенки, вены нижнего отдела пищевода);
· спленомегалия;
· гепатомегалия;
· тяжесть в правом подреберье;
· желтуха;
· сосудистые звездочки;
https://www.youtube.com/watch?v=https:accounts.google.comServiceLogin
· безбелковые отеки;
· микроцитарная анемия;
· снижение общего белка плазмы крови;
· повышение общего билирубина плазмы крови;
· снижение протромбинового индекса;
· слабость, быстрая утомляемость, отсутствие аппетита.
· окрашивание кожи и видимых слизистых в желтушный цвет;
· гепатомегалия;
· увеличение общего билирубина крови за счет связанного и несвязанного компонентов;
· появление уробилиноидов в моче;
· кал коричневого цвета.
· микрогематурия;
· лейкоцитурия.
Когда поставлен предварительный диагноз, врач дифференцирует заболевание с другими недугами, которые имеют похожую клиническую картину. К ним относятся:
- рак печени, цирроз-рак;
- фиброз;
- болезнь Вильсона — Коновалова;
- альвеолярный эхинококкоз;
- гемохроматоз;
- конструктивный перикардит;
- сердечный цирроз;
- доброкачественный сублейкемический миелоз;
- амилоидоз печени;
- макроглобулинемия Вальденстрема.
Объективный осмотр
Осмотр проводится для того, чтобы доктор смог выделить главные клинические синдромы болезни, которые необходимы для постановки диагноза. К таким симптомам относят:
- желтизна кожи, слизистых оболочек, склер;
- атрофия мышц, похудение, недостаток жировой ткани;
- четкая выраженность капилляров на лице;
- увеличение молочных желез у пациентов-мужчин;
- расширение вен в области живота;
- отеки на ногах;
- пупочные, бедренные, паховые грыжи;
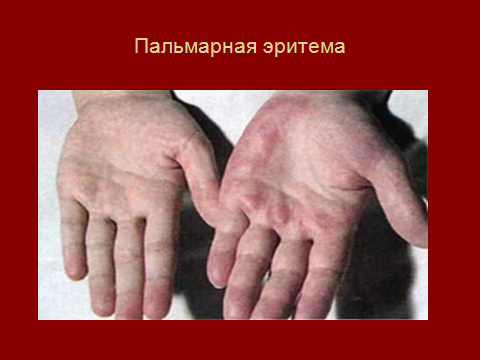
- красный цвет кожи на ладонях, иногда – на подошвах;
- ярко-красный, блестящий, будто лакированный язык,
- концевые фаланги пальцев расширены, напоминают барабанные палочки;
- мелкоточечная геморрагическая сыпь.
В результате расширенного исследования наблюдаются такие клинические проявления:
- при перкуссии живота звуки глухие;
- объем и тонус мышц снижены;
- температура тела повышена;
- частота пульса выше нормы;
- повышено артериальное давление.
Информативным методом осмотра является пальпация. Цирроз характеризуется увеличением печени, селезенки, которое мало заметно в начальной стадии. При перкуссии обнаруживается смещение границ органов. Если в компенсированной стадии консистенция органа остается неизменной, то в стадии декомпенсации орган выходит за границы реберной дуги больше чем на 2 см, ткань уплотнена, с бугристой, неровной поверхностью. При нажатии в области органа больной ощущает боль.
Обследование пациента
| Название исследования | Отклонения |
| Общий анализ мочи | Белок, эритроциты |
| Общий анализ крови | Анемия, ускорение СОЭ, высокий уровень лейкоцитов |
| Биохимический анализ крови | Рост фракций билирубина, ферментов (АлТ, АсТ, ГГТ), снижение альбуминов, протромбина, холестерина, увеличение фибрина, другие изменения |
https://www.youtube.com/watch?v=ytaboutde
Компенсированный цирроз не всегда сопровождается изменением состава крови, на заболевание могут указывать незначительная активизация сывороточных трансаминаз или гамма-глутамилтранспептидазы.При декомпенсированной стадии развиваются портальная гипертензия и печеночная энцефалопатия, которые и являются основными симптомами.
| Показатель | 1 | 2 | 3 |
| Асцит | Нет | Мягкий, поддается методам лечения | Напряженный, плохо лечится |
| Энцефалопатия | 1–2 | 3–4 | |
| Билирубин, мкгмоль/л (мг%) | До 34 (2,0) | От 34 до 51 (2,0–3,0) | От 51 (от 3,0) |
| Альбумин | От 35 г | От 28 до 35 г | До 28 г |
| Протромбиновое время (протромбиновый индекс) | 1–3 с (от 60%) | 4–6 с (40–60%) | От 6 с (до 40%) |
Затем подсчитывают баллы:
- Компенсированный, или класс А — до 6;
- Субкомпенсированный, или класс В — 7–9;
- Декомпенсированный, или класс С – 10–15.
Для выявления заболевания используют и другие методы.
УЗИ — информативное исследование, особенно в декомпенсированной стадии. Позволяет отличить от эхинококкоза (при последующем лабораторном исследовании на предмет антител к паразиту). На поздних стадиях видно уменьшение правой доли и даже уменьшение органа в целом.
Лапароскопическая диагностика (метод малоинвазивного хирургического вмешательства). Врач посредством хирургических инструментов визуально осматривает поверхность печени, что необходимо при дифференциации диагноза.
Биопсия (взятие частицы ткани), гистология (микроскопическое исследование отобранной ткани) — позволяет отличить заболевание от рака и поставить диагноз. На цирроз печени указывают такие явления:
- узлы окружены соединительной тканью;
- гепатоциты разного размера, просветы сосудов неравномерно изменены;
- При активной форме наблюдаются некротические процессы ткани, клетки набухают, не просматривается разделение между фиброзом и здоровой тканью, при неактивной форме отсутствуют некрозы, граница между измененной и нормальной тканью четкая.
Фиброгастродуоденоскопия выявляет расширенные вены пищевода, обнаруживает внутренние кровотечения органов ЖКТ.
План лечения
История болезни содержит план лечения, который состоит из пунктов:
- Устранение причин — нейтрализация вируса, исключение воздействия поражающего вещества, нормализация застоя желчи или лечение наследственных заболеваний и т. д.
- Медикаментозное лечение, направленное на повышение метаболизма клеток органа, их стабилизацию и восстановление. При использовании трансфузионной терапии увеличивается число тромбоцитов, улучшается деятельность свертывающей системы крови. Используются диуретики для удаления избытка жидкости, ферментные лекарственные средства, витамины. По показаниям врач назначает глюкокортикоидные гормоны.
- Переход на диетическое питание – основной метод не только лечения, но и профилактики. Принцип диеты – употребление легкоусвояемых продуктов, достаточное количество жидкости и витаминов. Организовывают прием пищи каждые 3–4 часа.
- Радикальное хирургическое лечение назначают, если консервативное лечение не было результативным. Тогда проводится пересадка печени.
Прогноз
Наиболее тяжелыми осложнениями болезни являются:
- кровотечения в желудке или кишечнике;
- асцит – наблюдался у 83,2% больных в терминальной стадии, у 22% развивался не раньше чем за месяц до смерти;
- энцефалопатия;
- рак печени — в последнее время наблюдается рост случаев этого осложнения.
Прогностический индекс для этой болезни рассчитывают, используя регрессионную модель пропорционального риска Кокса. К неблагоприятным факторам относятся:
- употребление больших доз спиртных напитков;
- рост величины протромбинового времени;
- сильная выраженность асцита — только 1 из 4 пациентов живет дольше 3 лет;
- печеночная энцефалопатия — больные умирают, в среднем, через 12 месяцев;
- наличие желудочных и кишечных кровотечений;
- пожилой возраст;
- высокий уровень билирубина;
- несбалансированное питание;
- нет результата через 4 недели после того, как начат курс лечения;
- уровень альбумина в сыворотке крови ниже 2,5%;
- наличие асцита при использовании значительного количества диуретиков.
Наиболее опасен вирусный цирроз. Самым благоприятным считается алкогольный и билиарный цирроз. В первом случае при отказе от спиртных напитков больные могут жить 7 лет и дольше, если отсутствуют другие неблагоприятные факторы болезни. Однако для женщин прогноз в этом случае хуже, поскольку у них клетки печени более восприимчивы к этанолу. Во втором случае больные живут 6 и больше лет от времени появления первых симптомов.
https://www.youtube.com/watch?v=ytcreatorsde
Сильно ухудшают прогноз тяжелые заболевания других органов, особенно онкология. При раковых недугах продолжительность жизни в большей мере зависит именно от них.
МКБ-10:
К-70.3
Алкогольный цирроз печени
К-74
Фиброз и цирроз печени
Цель
лекции –
опираясь на полученные знания поставить
диагноз цирроза печени, провести
дифференциальный диагноз, сформулировать
диагноз и назначить схему лечения
конкретного больного.
План
лекции
Клинический
случайОпределение
цирроза
печениЭпидемиология
цирроза
печениЭтиология
и патогенез цирроза
печениКлиническая
картина
цирроза печениЛабораторная
и инструментальная диагностика цирроза
печениДиагностические
критерии цирроза
печениДифференциальный
диагноз цирроза
печениКлассификация
цирроза
печениЛечение
цирроза
печениПрогноз
при циррозе
печени.
Клинический
случай:
Больной
М., 52 лет обратился в поликлинику с
жалобами на тяжесть и дискомфорт в
правом подреберье без четкой связи с
приемом пищи, общую слабость, быструю
утомляемость, выраженное вздутие живота.
Из
анамнеза известно, что больной работает
слесарем, часто употребляет алкоголь,
однако отрицает злоупотребление. До
настоящего времени считал себя здоровым
человеком, к врачам не обращался.
Ухудшение состояния в течение месяца
после Новогодних праздников.
При
осмотре состояние относительно
удовлетворительное, рост 185 см, вес 76
кг. Кожные покровы смуглые, склеры
желтушные. На коже груди единичные
сосудистые звездочки, контрактура
Дюпюитрена больше выражена слева. Отеков
ног нет. В легких дыхание жесткое, хрипы
не выслушиваются. Тоны сердца ясные,
ритмичные. ЧСС 90 уд/мин. АД 120 и 70 мм рт.ст.
Язык влажный, обложен белым налетом у
корня. Живот вздут. При пальпации
болезненный в эпигастрии, правом
подреберье, окружность живота 89 см.
Печень перкуторно увеличена, выступает
из-под реберной дуги на 3 см по
среднеключичной линии справа. Край
печени заострен, уплотнен, чувствителен
при пальпации. Селезенка перкуторно
увеличена – 160х100 мм, не пальпируется.
Поколачивание по поясничной области
безболезненно с обеих сторон.
В
анализах крови обращало внимание
снижение Hb
до 105 г/л, Er.
3,5 Т/л, L
— 3,8 т Г/л, Trb
— 126 Г/л, СОЭ 15 мм/ч. АСТ 86 ед/л, АЛТ 58 ед/л,
ГГТ 140 ед/л, ЩФ – 280 ед/л, ХЭ 4533 ед/л, общий
билирубин 29,0 ммоль/л, альбумин – 35%.
Тимоловая проба 10 ед. Маркеры вирусных
гепатитов В и С отрицательные.
При
УЗИ органов брюшной полости выявлено
увеличение печени и селезенки, расширение
печеночной и селезеночной вен, небольшое
количество свободной жидкости в брюшной
полости.
Больному
был выставлен предварительный диагноз
цирроза печени, вероятно алкогольной
этиологии.
ОПРЕДЕЛЕНИЕ
Цирроз
печени (ЦП) —
это прогрессирующее диффузное заболевание,
характеризующееся поражением гепатоцитов,
их функциональной недостаточностью,
фиброзом и трансформацией нормальной
структуры печени с образованием
узлов-регенератов.
Цирроз
печени является конечной стадией ряда
хронических заболеваний печени.
ЭПИДЕМИОЛОГИЯ
Цирроз
печени занимает первое место среди
причин смертности от болезней органов
пищеварения (исключая опухоли).
Распространенность
– 2-3% (на основании данных аутопсии).
Наблюдается
в 2 раза чаще у мужчин старше 40 лет по
сравнению с общей популяцией.
ЭТИОЛОГИЯ:
Наиболее
частыми причинами развития цирроза
печени выступают следующие
заболевания
и состояния:
Вирусные
гепатиты (В,
С, D).Алкоголь.
Почти всегда развитию алкогольного
цирроза предшествует постоянное
употребление алкоголя в течение
более 10 лет. Риск поражения печени достоверно
увеличивается при употреблении 40-80 г
чистого этанола в день в течение
не менее 5 лет. Женщины более склонны к
развитию цирроза печени,чем
мужчины.Иммунные
нарушения:аутоиммунный
гепатит, первичный
билиарный
цирроз печени.Заболевания
жёлчных путей: внепеченочная обструкция
жёлчных путей, первичный склерозирующий
холангит,
холангиопатии
у
детей.Болезни
обмена веществ: гемохроматоз,
недостаточность a-1 антитрипсина,
болезнь Вильсона-Коновалова, муковисцидоз
(кистозный фиброз),
галактоземия,
гликогенозы,
наследственная тирозинемия, наследственная
непереносимость фруктозы,
абеталипопротеинемия, порфирии.Нарушение
венозного оттока из печени: синдром
Бадда-Киари, веноокклюзионная болезнь,
тяжёлая правожелудочковая сердечная
недостаточность.Токсины,
химикаты.Разные
причины: саркоидоз, неалкогольный
стеатогепатит, гипервитаминоз А.
Приблизительно
у 10—35 % больных этиология остаётся
неясна.
Обратим
внимание, что в приведенном случае
истории болезни у больного наиболее
вероятной причиной развития заболевания
является злоупотребление алкоголем.
Время,
необходимое для развития фиброза печени,
в значительной степени зависит от
этиологического фактора. Часто цирроз
развивается медленно: алкогольный
цирроз печени формируется за 10-12 лет
злоупотребления алкоголем, вирусные
циррозы печени формируются через 20-25
лет после инфицирования. Наиболее
быстрые темпы развития цирроза печени
(несколько месяцев) отмечены у пациентов
с билиарной обструкцией опухолевой
этиологии и у новорождённых с атрезией
желчевыводящих протоков.
Патогенез
ЦП
Для
рассмотрения патогенеза развития
цирроза печени целесообразно вспомнить
структуру печеночной дольки. Между
рядами гепатоцитов проходят кровеносные
капилляры и желчные проточки. Кровеносные
капилляры являются разветвлениями
ветвей воротной вены и печеночной
артерии. Капилляры впадают в центральную
вену, несущую кровь в печеночные вены.
Стенки кровеносных капилляров выстланы
эндотелиоцитами и звездчатыми
ретикулоэндотелиоцитами (клетками
Купфера). Капилляры окружены узкими
перикапиллярными пространствами
(пространства Диссе), заполненными
плазмой; они способствуют транскапиллярному
обмену. Дольки отделены одна от другой
соединительнотканными прослойками —
междольковой соединительной тканью
(так называемые портальные поля), в
которой проходят междольковые вены
(ветви воротной вены), междольковые
артерии (ветви печеночной артерии) и
междольковые желчные протоки, в которые
впадают
желчные
проточки (печеночная триада).
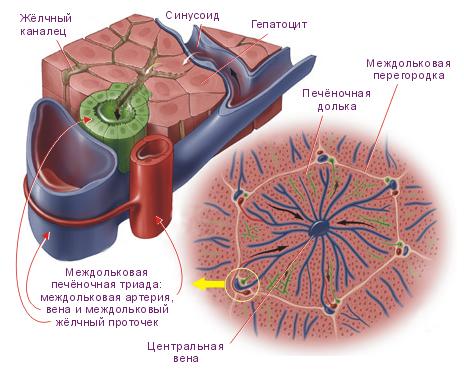
Клетки
Ито
(синонимы: звёздчатая
клетка печени,
жирозапасающая
клетка,
липоцит).
Находятся они в перисинусоидальном
пространстве печеночной дольки способные
функционировать в спокойном
и активированном
состоянии.
Активированные
клетки Итоиграют
главную роль в фиброгенезе—
формировании рубцовой ткани при
повреждениях печени. В неповрежденной
печени, звёздчатые клетки находятся в
спокойном
состоянии.
Другой отличительной чертой клеток
является присутствие в их цитоплазме
запасов витамина А (ретиноида) в форме
жировых капель.
Выделяют
следующие этапы патогенеза цирроза:
Действие
этиологических факторов: цитопатогенное
действие вирусов, иммунные механизмы,
влияние гепатотоксичных цитокинов,
хемокинов,
прооксидантов,
эйкозоноидов,
ацетальдегида,
железа,
продуктов перекисного
окисления липидов.Активизация
функции клеток
Ито,
что приводит к избыточному разрастанию
соединительной
ткани
в пространствах
Диссе
и перицеллюлярному фиброзу
печени.Нарушение
кровоснабжения
паренхимы
печени за счёт капилляризации синусоидов
и уменьшения сосудистого русла с
развитием ишемических некрозов
гепатоцитов.Активация
иммунных механизмов цитолиза
гепатоцитов.
При
мостовидном некрозе гепатоцитов в зону
поражения стягиваются Т-лимфоциты,
которые активизируют клетки Ито,
приобретающие фибробластоподобные
свойства: синтезируют коллаген I типа,
что и ведёт в итоге к фиброзу. Кроме
того, микроскопически в печёночной
паренхиме образуются ложные дольки, не
имеющие центральной вены.
Развивается
портальная
гипертензия —
повышение давления в системе портальной
вены,
обусловленное обструкцией внутри- или
внепечёночных портальных сосудов. Это
приводит к появлению портокавального
шунтирования крови, спленомегалии
и асцита.
Со
спленомегалией
связаны тромбоцитопения
(усиленное депонирование тромбоцитов
в селезёнке), лейкопения,
а также анемия
вследствие повышенного гемолиза
эритроцитов.
Патогенез
асцита при
циррозе печени представлен на следующей
схеме:
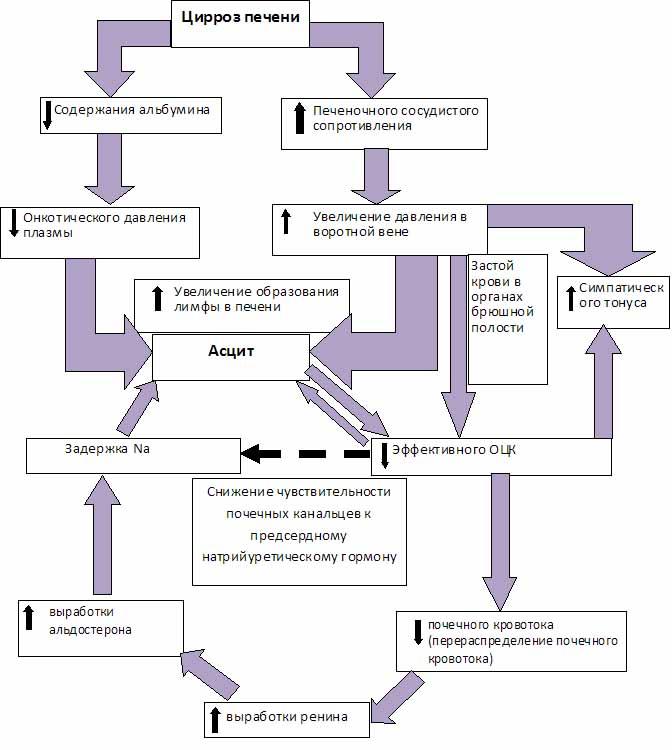
Четкой
зависимости частоты асцита от формы
цирроза печени не выявлено, асцит
наблюдался в далеко зашедшей стадии
одинаково часто при всех циррозах.
Асцит приводит к ограничению подвижности
диафрагмы,
гастроэзофагальному
рефлюксу
с пептическими эрозиями, язвами и
кровотечениями из варикозно-расширенных
вен пищевода, брюшным грыжам, бактериальному
перитониту, гепаторенальному синдрому.
Нарушение
венозного оттока приводит к отеку
слизистой оболочки кишечника, нарушению
процессов всасывания и развитию
экссудативной
энтеропатии.
У
больных циррозом печени часто наблюдаются
гепатогенные энцефалопатии
за счет выпадения детоксикационной
функции печени.
Нарушение
свёртываемости крови:
геморрагический синдром смешанного
типа (снижение синтеза факторов
свертывания крови + тромбоцитопения).
Анемия
также чаще носит смешанный характер:
—
макроцитарная В12
— дефицитная анемия развивается за
счет нарушения белковосинтетической
функции печени;
—
микроцитарная железодефицитная анемия
— вследствие кровотечений из варикозно
— расширенных вен пищевода или желудка;
—
нормоцитарная анемия развивается при
явлениях гиперспленизма.
Особенности
патогенеза отдельных видов цирроза
печени:
Алкогольный
цирроз печени
Важнейший
фактор — некроз
гепатоцитов, обусловленный прямым
токсическим действием алкоголя, а также
аутоиммунными процессами.
Вирусный
цирроз печени.
Важным
фактором является сенсибилизация
иммуноцитов к собственным тканям
организма. Основной мишенью аутоиммунной
реакции является печёночный липопротеид.
Застойный
цирроз печени.
Некроз
гепатоцитов связан с гипоксией
и венозным
застоем.
Первичный
билиарный цирроз печени.
Основное
место принадлежит генетическим нарушениям
иммунорегуляции. Вначале происходит
разрушение билиарного эпителия с
последующим некрозом сегментов канальцев,
а позднее — их пролиферация, что
сопровождается нарушениями экскреции
жёлчи.
Стадии процесса следующие:
хронический
негнойный деструктивный холангит;дуктулярная
пролиферация с деструкцией жёлчных
канальцев;рубцевание
и уменьшение жёлчных канальцев;крупноузловой
цирроз с холестазом.
Клинические
проявления зависит от стадии ЦП.
Жалобы:
Боли
в области печени, эпигастрии, по всему
животу (растяжение глиссоновой капсулы,
некроз).
Желудочно-кишечная
диспепсия:
тошнота, рвота, тяжесть в животе,
метеоризм, расстройство стула.
Общая
слабость,
быстрая утомляемость.
Лихорадка
неправильного типа (сопутствует
некрозу печеночных клеток или присоединению
инфекционных осложнений).
Кровоточивость
десен, носовые кровотечения, массивные
кровотечения из расширенных вен пищевода.
Кожный
зуд –
характерен для холестаза особенно при
билиарном циррозе печени.
Вспомним,
что жалобы, предъявляемые нашим больным
были весьма характерными: тяжесть и
дискомфорт в правом подреберье без
четкой связи с приемом пищи, общая
слабость, быстрая утомляемость,
выраженное вздутие живота.
Объективные
признаки при ЦП
1.
Истощение, атрофия мышц (дефицит
белка).
2.
Кожные покровы серые или субиктеричные,
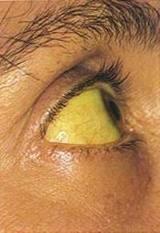
слизистые желтушные.
3.Язык
малиновый, лакированный, губы красные,
эритема в области скуловых костей,
ладоней:
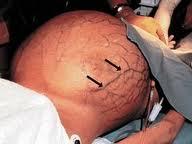
Живот
увеличен в объеме за счет асцита, «голова
медузы»:
6.
Желтуха, следы расчесов.
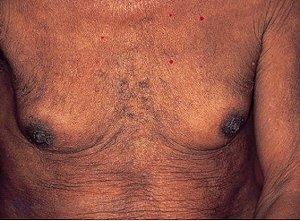
7.
«Сосудистые звездочки» на коже:
8.
пальцы типа «барабанных палочек»:
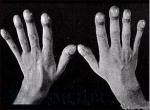
гинекомастия
у мужчин, нарушение оволосения,
гипогонадизм.
Увеличение
печени и селезенки.
Клинические
особенности ЦП в зависимости от этиологии:
При
вирусной этиологии ЦП преобладают
признаки печено-клеточной недостаточности
(астения, диспепсия, геморрагии, желтуха)
При
циррозах печени вирусной этиологии
асцит
чаще возникает после желтухи.
ЦП обычно крупноузловой, мультилобулярный.
Для
алкогольного ЦП характерны
«обвальное течение» (резкое ухудшение
состояния после запоя), контрактура
Дюпюитрена и увеличение околоушных
слюнных желез. Ранний симптом – портальная
гипертензия. Цирроз печени обычно
мелкоузловой.
Асцит
при алкогольном циррозе печени возникает
задолго до желтухи.
Первичный
билиарный цирроз печени:
кожный зуд может предшествовать желтухе.
Желтуха механического характера,
выраженная. Характерны ксантомы и
ксантелазмы за счет нарушения обмена
холестерина.
Значительное
увеличение печени и селезенки.
Лабораторными
маркерами являются значительное
увеличение щелочной фосфатазы и
выявление антимитохондриальных антител
(АМА).
Характерны
внепеченочные проявления: артриты,
кожные васкулиты, гломерулонефрит,
тиреоидит, синдром Шегрена.
В
разбираемом случае у больного выявлены
следующие клинические синдромы: гепато-
и спленомегалия, желтуха, «сосудистые
звездочки», контрактура Дюпюитрена,
асцит и признаки портальной гипертензии
на УЗИ. Алкогольную этиологию заболевания
у нашего пациента подтверждает резкое
ухудшение состояния после злоупотребления
алкоголем во время Новогодних праздников,
т.н. «обвальное течение».
Осложнения
при циррозе печени
Желудочно-кишечные
кровотечения:
кровавая рвота, мелена,
снижение
АД менее 100 мм рт ст. со снижением его на
20 мм рт ст. при переходе в вертикальное
положение, ЧСС более 100 в минуту.
Кровотечения из варикозно — расширенных
вен или эрозий пищевода (желудка),
усугубляются нарушением свертывания
крови
Спонтанный
бактериальный перитонит:
Проникновение
бактерий в брюшную полость гематогенным
или транслокационным путем на фоне
сниженной резистентности организма.
Основной возбудитель — E
coli.
Клиника: разлитая боль в брюшной
полости различной интенсивности,
лихорадка, рвота, диарея, признаки
пареза кишечника. Смертность в течение
года 61-78%.
3.
Развитие энцефалопатии. Стадии
печеночной энцефалопатии,включают
изменения сознания, интеллекта, поведения,
нейромышечные нарушения.
Градация | Признаки |
I | Нарушения |
II | Усиление |
III | Ступор. |
IV | Кома |
4.
Гепато-ренальный синдром: функциональная
почечная недостаточность, протекающая
без органических изменений почек на
фоне портальной гипертензии и асцита.
Рак
печени – на
фоне цирроза – чаще при вирусных
циррозах печени.
Ни
в одном случае не отмечено развития
рака на фоне билиарного цирроза печени.