Классификация облитерирующего атеросклероза нижних конечностей
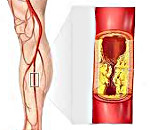
Облитерирующий атеросклероз – это окклюзионно-стенотическое поражение артерий нижних конечностей, приводящее к недостаточности кровообращения различной степени выраженности. Облитерирующий атеросклероз проявляется зябкостью, онемением стоп, перемежающейся хромотой, болью, трофическими нарушениями. Основу диагностики облитерирующего атеросклероза составляет периферическая ангиография, ультразвуковое исследование артерий, МРА и МСКТ-ангиография. Консервативное лечение облитерирующего атеросклероза проводится анальгетиками, спазмолитиками, антиагрегантами. Хирургические методы включают протезирование, эндартерэктомию, тромбоэмболэктомию, баллонную ангиопластику, шунтирование.
Общие сведения
Облитерирующий атеросклероз — хроническое заболевание периферических артерий, характеризующееся их окклюзионным поражением и вызывающее ишемию нижних конечностей. В кардиологии и сосудистой хирургии облитерирующий атеросклероз рассматривается как ведущая клиническая форма атеросклероза (третья по частоте после ИБС и хронической ишемии головного мозга). Облитерирующий атеросклероз нижних конечностей встречается в 3-5% случаев, преимущественно у мужчин старше 40 лет. Окклюзионно-стенотическое поражение чаще затрагивает крупные сосуды (аорту, подвздошные артерии) или артерии среднего калибра (подколенные, большеберцовые, бедренные). При облитерирующем атеросклерозе артерий верхних конечностей обычно поражается подключичная артерия.
Облитерирующий атеросклероз
Причины
Облитерирующий атеросклероз представляет собой проявление системного атеросклероза, поэтому его возникновение связано с теми же этиологическими и патогенетическими механизмами, которые вызывают атеросклеротические процессы любой другой локализации.
Согласно современным представлениям, атеросклеротическому поражению сосудов способствуют дислипидемия, изменение состояния сосудистой стенки, нарушение функционирования рецепторного аппарата, наследственный (генетический) фактор. Основные патологические изменения при облитерирующем атеросклерозе затрагивают интиму артерий. Вокруг очагов липоидоза разрастается и созревает соединительная ткань, что сопровождается образованием фиброзных бляшек, наслоением на них тромбоцитов и сгустков фибрина.
При нарушении кровообращения и некрозе бляшек образуются полости, заполненные тканевым детритом и атероматозными массами. Последние, отторгаясь в просвет артерии, могут попадать в дистальное кровяное русло, вызывая эмболии сосудов. Отложение солей кальция в измененных фиброзных бляшках довершает облитерирующее поражение сосудов, приводя к их непроходимости. Стенозирование артерий более чем на 70% от нормального диаметра приводят к изменению характера и скоростных показателей кровотока.
Факторами, предрасполагающими к возникновению облитерирующего атеросклероза, служат курение, употребление алкоголя, повышенный уровень холестерина крови, наследственная предрасположенность, недостаточная физическая активность, нервные перегрузки, климакс. Облитерирующий атеросклероз чаще развивается на фоне имеющихся сопутствующих заболеваний — артериальной гипертонии, сахарного диабета (диабетическая макроангиопатия), ожирения, гипотиреоза, туберкулеза, ревматизма. Местные факторы, способствующие окклюзионно-стенотическому поражению артерий, включают ранее перенесенные отморожения, травмы ног. Практически у всех больных с облитерирующим атеросклерозом обнаруживается атеросклероз сосудов сердца и головного мозга.
Классификация
В течении облитерирующего атеросклероза нижних конечностей, выделяют 4 стадии:
- 1 – безболевая ходьба возможна на расстояние более 1000 м. Боли возникают только при тяжелой физической нагрузке.
- 2а — безболевая ходьба на расстояние 250-1000 м.
- 2б — безболевая ходьба на расстояние 50-250 м.
- 3 – стадия критической ишемии. Дистанция безболевой ходьбы составляет менее 50 м. Боли также возникают в покое и по ночам.
- 4 – стадия трофических расстройств. На пяточных областях и на пальцах появляются участки некрозов, которые в дальнейшем могут вызвать гангрену конечности.
С учетом локализации окклюзионно-стенотического процесса различают: облитерирующий атеросклероз аорто-подвздошного сегмента, бедренно-подколенного сегмента, подколенно-берцового сегмента, многоэтажное поражение артерий. По характеру поражения выделяют стеноз и окклюзию.
По распространенности облитерирующего атеросклероза бедренных и подколенных артерий различают V типов окклюзионно-стенотического поражения:
- I – ограниченная (сегментарная) окклюзия;
- II – распространенное поражение поверхностной бедренной артерии;
- III – распространенная окклюзия поверхностной бедренной и подколенной артерий; область трифуркации подколенной артерии проходима;
- IV – полная облитерация поверхностной бедренной и подколенной артерии, облитерация развилки подколенной артерии; проходимость глубокой бедренной артерии не нарушена;
- V — окклюзионно-стенотическое поражение бедренно-подколенного сегмента и глубокой артерии бедра.
Варианты окклюзионно-стенотического поражения подколенно-берцового сегмента при облитерирующем атеросклерозе представлены III типами:
- I — облитерация подколенной артерии в дистальной части и берцовых артерий в начальных отделах; проходимость 1, 2 или 3 артерий голени сохранна;
- II — облитерация артерий голени; дистальная часть подколенной и берцовые артерии проходимы;
- III — облитерация подколенной и берцовых артерий; отдельные сегменты артерий голени и стопы проходимы.
Симптомы облитерирующего атеросклероза
Долгое время облитерирующий атеросклероз протекает бессимптомно. В некоторых случаях его первым клиническим проявлением становится остро развившийся тромбоз или эмболия. Однако обычно окклюзионно-стенотическое поражение артерий конечностей развивается постепенно. К начальным проявлениям облитерирующего атеросклероза относят зябкость и онемение в стопах, повышенную чувствительностью ног к холоду, «ползание мурашек», жжение кожи. Вскоре появляются боли в икроножных мышцах при ходьбе на длинные дистанции, что свидетельствует о сужении сосудов и снижении кровенаполнения тканей. После кратковременной остановки или отдыха боли стихают, позволяя больному возобновить движение.
Перемежающаяся хромота или синдром периферической ишемии – наиболее постоянный и ранний признак облитерирующего атеросклероза. Вначале боли вынуждают пациента останавливаться только при ходьбе на значительные дистанции (1000 м и более), а затем все чаще, через каждые 100-50 м. Усиление перемежающейся хромоты отмечается при подъеме в гору или лестницу. При синдроме Лериша – атеросклеротических изменениях аорто-подвздошного сегмента боль локализуется в мышцах ягодиц, бедер, поясничной области. У 50 % больных окклюзия аорто-подвздошного сегмента проявляется импотенцией.
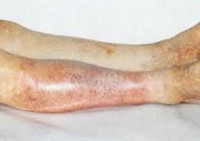
Ишемия тканей при облитерирующем атеросклерозе сопровождается изменением окраски кожи нижних конечностей: вначале заболевания кожа становится бледной или цвета слоновой кости; в поздних стадиях облитерирующего атеросклероза стопы и пальцы приобретают багрово-синюшную окраску. Отмечается атрофия подкожной клетчатки, выпадение волос на голени и бедрах, гиперкератоз, гипертрофия и слоистость ногтевых пластин. Признаками угрожающей гангрены служит появление незаживающих трофических язв в области нижней трети голени или стопы. Малейшие повреждения (ушибы, царапины, потертости, мозоли) ишемизированной конечности могут повлечь за собой развитие некрозов кожи и гангрены.
В целом, сценарий течения облитерирующего атеросклероза может развиваться по трем вариантам. При острой форме облитерирующего атеросклероза (14%) быстро нарастает обтурация участка артерии, бурно и стремительно развиваются трофические нарушения вплоть до гангрены. Больные нуждаются в срочной госпитализации и ампутации конечности. Приблизительно у 44% пациентов клиника облитерирующего атеросклероза развивается подостро и протекает с рецидивирующими сезонными обострениями. В этом случае проводится курсовое стационарное и поликлиническое лечение, которое позволяет замедлить прогрессирование облитерирующего атеросклероза. Относительно благоприятно протекает хроническая форма облитерирующего атеросклероза (42%): за счет хорошо сохранной проходимости магистральных сосудов и развитой коллатеральной сети длительно отсутствуют трофические нарушения. При данном клиническом варианте амбулаторное лечение дает хороший терапевтический эффект.
Диагностика
В алгоритм диагностического обследования пациента с подозрением на облитерирующий атеросклероз входит консультация сосудистого хирурга, определение пульсации артерий конечностей, измерение АД с вычислением лодыжечно-плечевого индекса, УЗДГ (дуплексное сканирование) периферических артерий, периферическая артериография, МСКТ-ангиография и МР-ангиография.
При облитерирующем атеросклерозе пульсация ниже места окклюзии ослаблена или отсутствует, над стенозированными артериями выслушивается систолический шум. Пораженная конечность обычно холодная на ощупь, бледнее противоположной, с выраженными признаками мышечной атрофии, в тяжелых случаях – с трофическими нарушениями.
УЗДГ и ДС позволяет определить проходимость артерий и уровень окклюзии, оценить степень кровоснабжения в дистальных отделах пораженной конечности. С помощью периферической ангиографии при облитерирующем атеросклерозе устанавливается протяженность и степень окклюзионно-стенотического поражения, характер развития коллатерального кровообращения, состояние дистального артериального русла. Томографическое исследование в сосудистом режиме (МСКТ- или МР-ангиография) подтверждают результаты рентгеноконтрастной ангиографии.
Дифференциальная диагностика облитерирующего атеросклероза проводится с облитерирующим эндартериитом, облитерирующим тромбангиитом, болезнью и синдромом Рейно, невритом седалищного нерва, склерозом Монкеберга.
Лечение облитерирующего атеросклероза
При выборе методов лечения облитерирующего атеросклероза руководствуются распространенностью, стадией и характером течения заболевания. При этом может применяться медикаментозное, физиотерапевтическое, санаторное, а также ангиохирургическое лечение.
Для торможения прогрессирования атеросклеротических изменений артерий необходимо устранение факторов риска — коррекция артериальной гипертензии, нарушений углеводного и липидного обмена, отказ от курения. От соблюдения данных мер во многом зависит эффективность сосудистой терапии облитерирующего атеросклероза.
Консервативная терапия
Медикаментозное лечение облитерирующего атеросклероза проводится препаратами, уменьшающими агрегацию эритроцитов (инфузии реополиглюкина, декстрана, пентоксифиллина), антитромботическими препаратами (ацетилсалициловая к-та), спазмолитиками (папаверин, ксантинола никотинат, дротаверин), витаминами. Для купирования болевого синдрома используются анальгетики, паранефральные и паравертебральные блокады. При острой окклюзии (тромбозе или эмболии) показано введение антикоагулянтов (подкожное и внутривенное введение гепарина) и тромболитиков (внутривенное введение стрептокиназы, урокиназы).
Из немедикаментозных методов в лечении облитерирующего атеросклероза находит применение:
- гипербарическая оксигенация;
- физиотерапевтические (электрофорез, УВЧ, магнитотерапия, интерференцтерапия);
- бальнеологические процедуры (сероводородные, хвойные, радоновые, жемчужные ванны; грязевые аппликации);
- озонотерапия,
- ВЛОК.
При образовании трофических язв проводятся перевязки с препаратами местного действия, лазерная обработка, по показаниям — кожно-пластическое закрытие дефекта.
Хирургическое лечение
Хирургическое лечение облитерирующего атеросклероза 2-3 стадии может проводиться путем эндоваскулярных или открытых вмешательств. К методам реваскуляризации нижних конечностей следует отнести:
- дилатацию/стентирование пораженных артерий,
- эндартерэктомию,
- тромбоэмболэктомию,
- шунтирующие операции (аорто-бедренное, аорто-подвздошно-бедренное, подвздошно-бедренное, бедренно-бедренное, подмышечно-бедренное, подключично-бедренное, бедренно-берцовое, бедренно-подколенное, подколенно-стопное шунтирование),
- протезирование (замещение) пораженного сосуда синтетическим протезом или аутовеной,
- профундопластику,
- артериализацию вен стопы.
Паллиативные вмешательства при облитерирующем атеросклерозе проводятся при невозможности радикального хирургического лечения и направлены на усиление коллатерального кровообращения в пораженной конечности. В их число входят поясничная симпатэктомия, реваскуляризирующая остеотрепанация, периартериальная симпатэктомия и др. При 4 стадии облитерирующего атеросклероза наиболее часто показана ампутация конечности до оптимального уровня, учитывающего границы ишемических расстройств.
Прогноз и профилактика
Облитерирующий атеросклероз – серьезное заболевание, занимающее 3-е место в структуре смертности от сердечно-сосудистой патологии. При облитерирующем атеросклерозе велика опасность развития гангрены, требующей выполнения высокой ампутации конечности. Прогноз облитерирующего заболевания конечностей во многом определяется наличием других форм атеросклероза – церебрального, коронарного. Течение облитерирующего атеросклероза, как правило, неблагоприятно у лиц с сахарным диабетом.
Общие меры профилактики включают устранение факторов риска атеросклероза (гиперхолестеринемии, ожирения, курения, гиподинамии и др.). Чрезвычайно важно предупреждение травм стопы, гигиенический и профилактический уход за ногами, ношение удобной обуви. Систематические курсы консервативной терапии облитерирующего атеросклероза, а также своевременно проведенная реконструктивная операция позволяют сохранить конечность и заметно повысить качество жизни больных.
Накопленный опыт позволил выявить специфические особенности облитерирующих заболеваний артерий конечностей. Ряд моментов заставляет трактовать эти заболевания как самостоятельные, где общим является лишь клиника финального периода. К строгому разграничению облитерирующих процессов в периферических сосудах обязывают патоморфологические изменения сосудов, клинические проявления и методы лечения, эффективные при атеросклерозе и оказывающиеся почти бессильными при облитерирующем тромбангиите.
Среди множества классификаций, представляющих больше исторический интерес, наиболее целесообразной для клинического применения следует считать классификацию Фонтейна с некоторыми добавлениями. Согласно ей, в клиническом течении облитерирующих заболеваний различают три клинические формы, четыре стадии и две фазы.
Мы придерживаемся следующей классификации облитерирующих заболеваний магистральных и периферических артерий,
1. Клинические формы:
- атеросклероз;
- тромбангиит;
- аортоартериит.
2. Стадии для всех форм заболеваний:
- I стадия — начальная;
- II стадия — перемежающейся хромоты;
- III стадия — прегангренозная;
- IV стадия — гангренозная.
3. По степени компенсации коллатерального кровообращения:
- компенсированная;
- субкомпенсированная;
- декомпенсированная.
4. По фазам заболевания:
- ремиссии;
- обострения.
5. По характеру патологического процесса:
- сегментарное поражение;
- диффузное поражение;
- дистальная форма;
- многоэтажное (мультифокальное) поражение.
Стадии заболевания часто не зависят от распространенности атеросклеротического процесса. Данные ангиографических исследований не всегда соответствуют клиническим проявлениям. При видимой функциональной недостаточности кровообращения нет выраженных нарушений микроциркуляции и ткани жизнеспособны.
Представленная классификация понятна, проста и дает четкие ориентиры практическому врачу. Несмотря на то что в клинической практике облитерирующие заболевания артерий встречаются довольно часто, процент диагностических ошибок достаточно высокий и колеблется по данным разных авторов от 0 до 25%. Следует отметить, что для атеросклероза во многих случаях характерна бессимптомность процесса, что можно объяснить развитием и раскрытием коллатералей.
Для I стадии облитерирующего атеросклероза характерно ощущение зябкости, похолодания стоп даже в теплую погоду, появление парестезии в виде легкого преходящего чувства жжения, покалывания, тяжесть в ногах, бледность кожи стопы и пальцев, периодически сменяющаяся ярко-розовой окраской.
II стадия характеризуется перемежающейся хромотой и более ранним уставанием одной конечности, неприятными ощущениями в икроножных мышцах, появлением стойкого цианоза пальцев, ангидрозом, огрублением и ломкостью ногтей, гиперкератозом. Имеет место нечеткий симптом плантарной ишемии. Отмечается снижение или отсутствие пульсации на сосудах стоп.
III стадия — усиливается перемежающаяся хромота, укорачивается расстояние, которое больной может пройти без остановки, удлиняются остановки, появляются боли в покое в пальцах стопы и в стопе («прегангренозная стадия»). Мышцы голени атрофируются, кожа истончается, волосы выпадают, появляются трещины на пальцах и в межпальцевых промежутках стоп. Кожа дистальных отделов конечностей принимает мраморную окраску.
IV стадия — перемежающаяся хромота прогрессирует, остановки делаются через каждые 40-50 шагов. Дистальные отделы стопы становятся медно-красного цвета. Появляются отек стопы и трофические язвы. Боли нестерпимые, особенно по ночам. Повышается температура, иногда наступает септическое состояние. Появление гангрены свидетельствует о необратимости процесса, о его распространении за пределы видимого некроза. В этой стадии ради спасения жизни больного необходимо своевременно произвести ампутацию конечности, ибо больные становятся истинными мучениками — не спят из-за болей, принимают характерную позу «куклы», прижимают согнутую в коленном суставе больную ногу к животу, охватив ее руками, и сидят так часами, сдавливая подколенную вену и создавая таким образом застой крови в конечности. При этом боли в какой-то степени смягчаются. Характеризуя эти боли, пациенты говорят, что «в палец воткнули гвоздь или горящий уголек». Боли не снимаются инъекциями морфия и пантопона. Больные измучены, истощены и соглашаются на ампутацию конечности.
Такова классическая картина облитерирующего атеросклероза. Приведенные стадии схематичны. Немало случаев, когда течение процесса не укладывается в схему и начинается стремительное и тяжелое развитие болезни. Это так называемая злокачественная форма (В.Л. Лебедев).
В клинике облитерирующих заболеваний красной нитью проходит симптом боли. Именно этот симптом в различных проявлениях и с различной силой мучает больных, лишая их покоя и сна, расстраивает психику.
Симптоматика облитерирующего атеросклероза сходна с клиникой облитерирующего тромбангиита. Но основная масса больных с облитерирующим атеросклерозом отмечена в возрасте старше 50 лет, хотя иногда симптомы атеросклероза наблюдаются и в более молодом возрасте. Процесс в сосудах при облитерирующем атеросклерозе развивается медленно, благодаря чему смягчается тяжесть недостаточности кровообращения. Для атеросклероза характерно постепенное развитие симптомов. На первое место выступает симптом перемежающейся хромоты. Именно боли, возникающие при движении, заставляют больного обратиться к врачу.
Характерным для облитерирующего атеросклероза в I—II стадии являются отсутствие или незначительные боли в покое. Наиболее ранние признаки заболевания — это повышенная чувствительность к холоду, зябкость и онемение пальцев стоп. Иногда облитерирующий атеросклероз с мало выраженной симптоматикой вдруг проявляет себя бурной картиной с тромбозом магистрального ствола. Для облитерирующего атеросклероза характерно раннее исчезновение пульса на артериях стоп, появление перемежающейся хромоты. С течением времени пульс исчезает и на бедренных артериях.
Среди ангиологов находит широкое признание классификация А.В. Покровского. При I стадии боли в нижних конечностях появляются при большой физической нагрузке, т.е. при ходьбе на расстояние больше 1 км. При II стадии боль появляется при ходьбе на меньшее расстояние. Расстояние в 200 м принято за условный критерий. Если больной проходит обычным шагом больше 200 м, то его состояние определяют как II А стадию ишемии. При II Б стадии больной обычным шагом без боли проходит расстояние меньше 200 м. При III стадии больной без боли может проходить менее 25 м и появляются боли в покое. IV стадия ишемии характеризуется язвенно-некротическими изменениями тканей конечности.
В диагностическом плане следует помнить об облитерирующем тромбангиите, или болезни Бюргера. Это заболевание наблюдается преимущественно в молодом возрасте. Одним из основных симптомов, отличающим его от других заболеваний периферических артерией, является мигрирующий тромбофлебит, при котором поражение поверхностных вен сопровождается всеми признаками воспаления: болезненностью, гиперемией, инфильтрацией тканей. Второй симптом характеризуется наличием пастозности и отека конечности, что свидетельствует о нарушении оттока крови в системе не только поверхностных, но и глубоких вен. Нередко наблюдается острая ишемия в том или ином отделе конечности, особенно в пальцах стоп. Развивающаяся в таких случаях гангрена конечности часто протекает по типу влажной. Именно при этом заболевании наиболее четко на первый план выступают изменения в стенках сосудов воспалительного характера. При облитерирующем тромбангиите процесс начинается с воспаления стенок вен и образования здесь тромбов. Оба эти процесса через центральную нервную систему вызывают спазм периферических артерий.
При всей характерности клиники облитерирующих заболеваний возможны диагностические ошибки. Такие заболевания, как плоскостопие, остеоартрозы, ревматические артриты, старческий остеопороз, пяточные шпоры, тромбофлебит, невриты, спондилоартрозы с вторичным корешковым синдромом имеют аналогичные симптомы и могут скрадывать клинику заболевания артерий.
В 1946 г. Р. Лериш описал 30 случаев хронических тромбооблитерирующих поражений терминального отдела аорты и области бифуркации, что позднее и было названо синдромом Лериша, или «синдромом терминальной аорты». Симптомы, характерные для синдрома Лериша: утомляемость нижних конечностей, слабость в ногах при ходьбе и стоянии, болезненные судороги в икроножных мышцах вначале без перемежающейся хромоты. Начальные боли обычно локализуются в поясничной области и ягодицах, симулируя люмбоишиалгию. Характерным симптомом является импотенция. Пульс на бедренных артериях отсутствует. При окклюзии до уровня отхождения нижней брыжеечной артерии коллатеральное кровообращение осуществляется за счет поясничных артерий. При окклюзии на уровне почечных артерий анастомозы развиваются между системой верхней брыжеечной артерии и геморроидальными через анастомозы дуги Риолана, через системы левой толстокишечной, верхней и средней геморроидальными с нижними геморроидальными артериями. В классических случаях процесс развития заболевания может длиться 5-10 лет без тяжелых симптомов расстройства кровообращения. В других случаях быстро нарастают трофические расстройства кровообращения и развивается гангрена.
В постановке диагноза, определении стадии заболевания и решении вопроса о лечебной тактике при облитерирующем атеросклерозе большую роль играют функциональные и инструментальные методы исследования с применением новейших технологий, о которых было сказано выше.
Избранные лекции по ангиологии. Е.П. Кохан, И.К. Заварина
Опубликовал Константин Моканов


