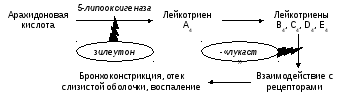
Диагнозы по бронхиальной астме

Бронхиальная астма считается тяжелым заболеванием дыхательной системы. Симптомы этого недуга можно спутать с проявлениями других болезней, поэтому нередко врачу не удается установить правильный диагноз с первого раза, особенно в начале возникновения воспаления бронхов.
Рассеять все сомнения и подтвердить предположения можно только после сбора анамнеза пациента, получения результатов анализов и диагностических процедур. Только в этом случае врач сможет поставить диагноз и выбрать эффективную тактику лечения.
Диагноз бронхиальной астмы считается точным, если в формулировке отображены все классификационные признаки. В частности, это касается формы болезни, фазы, ее степени тяжести. Если есть осложнения, то их также обязательно указывают.
Бронхиальная астма
Наиболее распространенным недугом органов дыхательной системы является хроническое заболевание бронхов, которое называется астмой. Характерный признак этой болезни – воспаление дыхательных путей, что влечет за собой их гиперреактивность.
Характерные симптомы БА – непродуктивный сухой кашель и одышка. При клиническом диагнозе «бронхиальная астма» важно не допустить приступа удушья, который развивается по причине бронхоспазма и сужения дыхательных путей.
Астматический приступ чаще всего развивается в ночное время. Его начало можно заподозрить по появлению одышки, кашля, хрипоты и свистящих звуков во время дыхания. Как правило, он протекает по-разному, может пройти через несколько минут или несколько дней.
Важность правильной формулировки диагноза БА
Формулировка диагноза при бронхиальной астме составляется четко и грамотно. Это требование стоит соблюдать по нескольким причинам.
- Во-первых, от правильности диагноза зависит правильность выбора курса лечения. Только при корректном лечении уменьшается риск развития тяжелой стадии болезни.
- Во-вторых, врач изучает данные анамнеза и результаты клинических обследований пациента. При формулировании точного диагноза врач отделяет бронхиальную астму от других заболеваний со схожей симптоматикой.
- В-третьих, заполнение документации с четкой формулировкой диагнозов дает возможность вести статистику заболеваний и смертности.
- Заполняя документацию, врачам необходимо учитывать, что четкие сведения о болезни необходимы для решения финансовых вопросов страховой медицины. От диагноза зависит объем бесплатной медицинской помощи.
- Понятно расписанный диагноз с указанием всех подробностей течения болезни необходим, если пациент переходит в другой стационар или желает проконсультироваться у другого врача.
Также не стоит забывать о том, что четкий диагноз в амбулаторной карте или истории болезни является показателем качественной работы врача.
Критерии классификации

При бронхиальной астме в формулировке диагноза указываются такие характеристики, как форма болезни, ее стадия, фаза и осложнения. Необходимость классификации объясняется тем, что данное хроническое заболевание может протекать по-разному, и в зависимости от этого выбираются методы лечения.
Как и при любой другой болезни, при постановке диагноза пациентам с заболеваниями дыхательных путей врачи пользуются документом МКБ. В этой классификации отдельные виды БА выделяются, исходя из двух критериев:
- природа происхождения;
- тяжесть протекания.
Многие опытные специалисты считают недостаточным такое деление, поэтому стараются применять иной подход к классификации недуга. Особое внимание уделяют таким пунктам:
- степень тяжести болезни до лечения;
- реакция организма на проводимую терапию;
- контроль течения болезни: есть ли шансы добиться ремиссии или уменьшить число приступов;
- есть ли связь между особенностями течения БА и ее причинами;
- по какой причине развиваются осложнения.
Этиологическая классификация болезни

Чтобы лечение было максимально эффективным, важно выявить истинную причину развития недуга. Например, если устранить провоцирующие факторы аллергической астмы, то удастся добиться стойкой ремиссии.
В зависимости от причины возникновения выделяют три формы болезни:
- Аллергическая БА. Как правило, причиной приступа и частого сухого кашля является внешний раздражитель, например, пищевой или респираторный аллерген. Зачастую приходится сталкиваться с воздействием нескольких раздражителей. К числу летучих аллергенов можно отнести бытовую пыль, растительную пыльцу, табачный дым, частички кожи животных и прочее. Вначале развивается аллергический ринит, трахеит, синусит или ларингит. Позже на фоне этих заболеваний появляется бронхиальная астма.
- При развитии инфекционно-зависимой формы болезни под воздействием болезнетворных микроорганизмов изменяется проходимость бронхов. Больного тревожат такие симптомы, как сухой кашель, одышка, приступы удушья. Спровоцировать развитие болезни могут грибки, бактерии и вирусы. Они же становятся причиной часто повторяющихся обострений.
- Астма смешанного течения. В таком случае дыхательные просветы сужаются не только при взаимодействии с аллергеном, но и под воздействием внешних факторов. Зачастую недуг смешанного течения развивается из-за плохой экологии, неблагоприятных климатических условий, а также на фоне воздействия химических раздражителей, пагубных привычек и стрессов.
Рассматривая примеры формулировки диагноза бронхиальной астмы, нужно заметить, что при необходимости выделяют особые формы заболевания смешанного генеза:
- профессиональная БА возникает при контакте с определенными химическими веществами на рабочем месте. По причине гиперреактивности бронхов у человека развиваются частый кашель и приступы удушья. В группу риска входят люди, работающие в библиотеках, парикмахерских, зоомагазинах, аптеках, хлебопекарнях и др.;
- БА физического напряжения. В этом случае бронхоспазм происходит при физической работе или после нее. Можно точно определить эту проблему, если исключить другие причины. Многие специалисты считают, что этот фактор не является причиной развития самой болезни, он только провоцирует возникновение симптомов БА.
Классификация по тяжести течения

Для назначения эффективного лечения врач должен установить степень тяжести недуга. Это делается после выявления причины патологических изменений в бронхах.
Когда диагностируют астму, в диагнозе обязательно указывают степень тяжести. Чтобы дать характеристику, врач оценивает определенные параметры:
- Частота приступов днем и ночью.
- Особенности течения и длительность приступа.
- Влияние обострений БА на качество жизни пациента.
- Показатели внешнего дыхания.
В результате проведения такой оценки определяют тип течения заболевания:
- интермиттирующая БА – приступы могут происходить днем примерно раз в неделю, а ночью – максимум два раза в месяц. Обострение заболевания длится недолго, при этом симптомы могут не беспокоить на протяжении нескольких месяцев или лет;
- персистирующая БА бывает легкой, средней степени тяжести или тяжелой. Для болезни характерны частые приступы, возникающие в любое время суток. Обострения длятся долго, при этом ухудшается эмоциональное и физическое состояние больного. Двигательная активность и сон также нарушены.
Уровень контроля заболевания
Для выбора подходящей методики лечения и ее корректировки врач должен принимать во внимание реакцию организма пациента на терапию, применявшуюся ранее.
Если медицинские препараты были подобраны правильно, то у пациентов с заболеванием средней тяжести и тяжелым течением отмечается улучшение показателей внешнего дыхания.
По уровню контроля БА бывает:
- хорошо контролируемой;
- частично контролируемой;
- неконтролируемой.
В случае если заболевание не поддается контролю, и симптомы прогрессируют, врач обязан определить, по какой причине это происходит. Для этого пересматриваются такие факторы:
- изменился ли образ жизни больного;
- устранен ли аллерген;
- выполняет ли пациент врачебные рекомендации;
- ограничено ли влияние провоцирующих факторов (чрезмерные физические нагрузки, грязный воздух, курение);
- учащались ли приступы при инфекционных заболеваниях;
- есть ли обострение какой-либо болезни хронического течения.
Особые формы бронхиальной астмы

В отдельную категорию, которая не попадает в классификацию, специалисты относят кашлевую форму заболевания. По-другому ее называют скрытой формой.
Характерным симптомом является сухой или влажный кашель, который также может быть симптомом других заболеваний дыхательных путей. По этой причине недуг тяжело распознать на ранней стадии развития.
В медицине также существует такое понятие, как аспириновая астма. Она обнаруживается у астматиков в 6% случаях. Патогенез данной формы заболевания полностью не изучен, известно только, что оно связано с непереносимостью ацетилсалициловой кислоты и салицилатов.
Фазы течения

Исходя из того, как часто проявляются симптомы гиперреактивности бронхов и с какой периодичностью происходят приступы, БА подразделяют на такие фазы:
- обострение болезни;
- ремиссия (она считается стойкой, если произошло исчезновение симптомов минимум на два года)
В зависимости от наличия осложнений, БА может быть осложненной или неосложненной.
Обоснования для постановки диагноза при астме

Диагноз «бронхиальная астма» на догоспитальном этапе ставится на основании жалоб пациента и анамнеза болезни. Обоснование для диагноза дают результаты клинических анализов и диагностических обследований, проводимых при подозрениях на развитие бронхиальной астмы.
Если обнаруживаются такие симптомы астмы, как приступы удушья, одышка, кашель, хрипы и свисты при дыхании, то это будет поводом для направления пациента к специалисту узкого профиля – пульмонологу.
Так как заболевание может протекать с разными сопутствующими симптомами, не обойтись без консультации аллерголога, гастроэнтеролога и кардиолога. Только при проведении комплексной диагностики диагноз «бронхиальная астма» может быть подтвержден.
Одним из проверенных методов выявления болезни является процедура спирометрии. При ее проведении можно обнаружить нарушения функций органов дыхания. Во внимание принимается тот факт, что при БА сужаются бронхиальные просветы, из-за чего нарушается поступление воздуха в легкие. В результатах спирометрии описываются важные параметры, которые дают возможность пульмонологу поставить точный диагноз. Особое внимание специалист обращает на объем форсированного выдоха и на форсированную жизненную емкость легких.
Немаловажным моментом в диагностике заболевания является простукивание грудной клетки. Выполняя такие действия, пульмонолог может услышать высокие звуки. Это говорит о том, что легкие астматика переполнены воздухом. Кроме того, поводом для постановки предварительного диагноза считается наличие хрипов при вдохе и выдохе. Но только опытный специалист сможет их классифицировать.
В перечень диагностических процедур может входить рентгенография бронхов. Она назначается, если у доктора имеются сомнения по поводу правильной постановки диагноза. Посредством проведения рентгенографии грудной клетки можно увидеть патологические изменения в бронхах и легких. В некоторых случаях достаточно пройти флюорографию.
Подтвердить развитие бронхиальной астмы также можно результатами анализов крови, мочи и мокроты, выводящейся во время приступа кашля. Подтвердить предварительный диагноз поможет факт наличия в крови антител типа IgE. Чтобы результаты исследований были максимально точными, накануне пациенту необходимо воздержаться от употребления алкоголя и приема лекарств.
Если возникает необходимость пройти дополнительное обследование и сдать анализы после посещения врача, то это нужно сделать в кратчайшие сроки. В худшем случае клиническая картина будет смазана. Быстрое диагностирование бронхиальной астмы увеличивает шансы на скорейшее выздоровление.
Схема формулировки диагноза бронхиальной астмы

Все врачи придерживаются общего правила формулировки диагноза «бронхиальная астма». В обязательном порядке указывается форма недуга, степень тяжести, фаза и наличие определенных осложнений, если они выявлены.
Пример правильной формулировки диагноза бронхиальной астмы выглядит так:
- бронхиальная астма атопической формы, средняя тяжесть, фаза затихающего обострения. Сопутствующий диагноз: рецидивирующая крапивница;
- бронхиальная астма инфекционно-зависимой формы, течение тяжелое, фаза обострения. Осложнения: гнойный бронхит, эмфизема легких, 2 степень легочной недостаточности.
Также можно встретить такую формулировку:
- аллергическая бронхиальная астма, поддается частичному контролю, находится в стадии обострения. Дополнительно – ринит легкого течения, конъюнктивит;
- эндогенная бронхиальная астма, неконтролируемая, в стадии тяжелого обострения. Фоновый диагноз: неэрозивная форма гастроэзофагеальной рефлюксной болезни.
В заключение
Точно поставить клинический диагноз бронхиальной астмы только на основании жалоб пациента невозможно. Многие симптомы могут указывать на развитие других недугов дыхательной системы.
Например, тяжелое дыхание, кашель и хрипы могут прослушиваться при бронхите, а симптомы воспаления также выявляются и при пневмонии. Чтобы сделать правильные выводы, врач назначает дополнительные методы обследования, дающие возможность поставить диагноз методом исключения других болезней.
7 мая 20191463,2 тыс.
Бронхиальная астма является хроническим воспалительным заболеванием дыхательных путей. Распространенность патологии составляет более 300 млн. случаев (по данным ВОЗ). В зависимости от страны, болезнью страдают от 1-18% населения.
В чем причина?
Бронхиальная астма — заболевание гетерогенное, так как имеет различные механизмы возникновения на молекулярно-клеточном уровне. В зависимости от причины развития патологии астма
делится на несколько разновидностей: аллергическую, неаллергическую, с поздним началом, ассоциированную с ожирением и т. д. На сегодняшний день не имеется
полной классификации фенотипов заболевания, так как ученые продолжают обнаруживать новые причины возникновения бронхиальной астмы.
Существуют следующие факторы, способствующие развитию заболевания:
1. Наличие у ближайших родственников астмы или других аллергопатологий (особенно у родителей пациента).
2. Наличие у пациента атопического дерматита или аллергического ринита.
3. Наличие в анамнезе симптомов дыхательных заболеваний (возникших в детстве и сохранившихся в более зрелом возрасте).
Отличительные признаки заболевания
Заподозрить бронхиальную астму можно по таким симптомам, как:
- свистящие хрипы при дыхании, возможно дистанционное свистящее дыхание (пациент и его родные слышат свист во время вдоха-выдоха)
- одышка, тяжелое дыхание
- стеснение в груди (сдавливание грудной клетки, чувство нехватки воздуха)
- сухой приступообразный кашель (может отделяться мокрота)
- ограничение скорости потока воздуха при выдохе
Помимо указанных симптомов бронхиальную астму можно определить по некоторым особенностям течения патологии. Так, симптомы астмы непостоянны и могут исчезать самостоятельно (например,
при устранении аллергенов из окружающей среды) или после проведенного лечения. Проявления бронхиальной астмы циклически повторяются (раз в день / неделю
/ месяц / год). При этом у многих пациентов симптомы заболевания появляются в одно и то же время.
Обострения часто возникают во время физических нагрузок — подъема по лестнице, бега, а также плача или смеха. Но появление кашля, одышки,
свистящих хрипов само по себе не может быть основанием для постановки диагноза, так как данное состояние может быть проявлением других
заболеваний дыхательной системы. Акцент необходимо делать на времени и месте появления этих симптомов и реакции на проводимую терапию.
С одной стороны, обострения бронхиальной астмы могут спонтанно проходить сами, после чего симптомы болезни могут отсутствовать неделями и месяцами. С другой стороны — астма является серьезным заболеванием, представляющим витальную угрозу для пациента и ухудшающим его социальную жизнь. Поэтому важна качественная и своевременная диагностика.
Как ставится диагноз?
Диагностика бронхиальной астмы включает в себя:
- исследование истории заболевания
- физикальный осмотр
- оценка функции внешнего дыхания — тест с бронхолитиком, ингаляционный провокационный тест, тест с физической нагрузкой
- оценка дневника пикфлоуметрии
- аллергологическое тестирование — кожные пробы, определение специфических IgE
Для оценки внешнего дыхания в клинических условиях обычно используется метод спирометрии. В домашних условиях пациент может применить метод пикфлоуметрии (измерение пиковой скорости выдыхаемого воздуха).
Постановка диагноза «бронхиальная астма» — сложный процесс, требующий тщательного сбора анамнеза. К тому же, существует ряд диагностических сложностей: пациент не всегда
обращается к специалисту при первых симптомах, на осмотре могут не выявиться какие-то характерные признаки и т. д. Фактически построение диагноза
основывается на рассказе самого пациента, что не всегда объективно.
Дополнительно могут использоваться функциональные методы исследования дыхания. Для подтверждения диагноза и исключения других патологий применяются рентгенологические и эндоскопические методы — КТ, бронхоскопия, гастроскопия и др.
Отметим особенности, которые подтверждают диагноз «бронхиальная астма»:
1. Наличие более чем одного симптома (особенно это касается взрослого населения).
2. Пик проявлений приходится на ночь и раннее утро.
3. Симптомы различаются по длительности и интенсивности.
Проявления появляются под влиянием определенных факторов:
- вирусных инфекций дыхательных путей
- физических нагрузок
- аллергенов
- перемены погоды
- раздражающих веществ — выхлопных газов, табачного дыма и т. д.
Особенности, опровергающие диагноз «бронхиальная астма»:
1. Наличие только одного симптома (например, изолированный кашель).
2. Хроническая продукция мокроты.
3. Одышка, сопровождающаяся головокружениями, бредом, ощущением покалывания.
4. Боли в районе груди.
5. Одышка с шумным вдохом, вызванная физической нагрузкой.
Таким образом, установить диагноз бронхиальной астмы под силу только квалифицированному специалисту. Доктор проводит тщательную дифференциальную диагностику, чтобы исключить заболевания, которые могут проявляться схожей симптоматикой.

Бронхиальная астма – это хроническое неинфекционное заболевание дыхательных путей воспалительного характера. Приступ бронхиальной астмы часто развивается после предвестников и характеризуется коротким резким вдохом и шумным длительным выдохом. Обычно он сопровождается кашлем с вязкой мокротой и громкими свистящими хрипами. Методы диагностики включают оценку данных спирометрии, пикфлоуметрии, аллергопроб, клинических и иммунологических анализов крови. В лечении используются аэрозольные бета-адреномиметики, м-холинолитики, АСИТ, при тяжелых формах заболевания применяются глюкокортикостероиды.
Общие сведения
За последние два десятка лет заболеваемость бронхиальной астмой (БА) выросла, и на сегодняшний день в мире около 300 миллионов астматиков. Это одно из самых распространенных хронических заболеваний, которому подверженные все люди, вне зависимости от пола и возраста. Смертность среди больных бронхиальной астмой достаточно высока. Тот факт, что в последние двадцать лет заболеваемость бронхиальной астмой у детей постоянно растет, делает бронхиальную астму не просто болезнью, а социальной проблемой, на борьбу с которой направляется максимум сил. Несмотря на сложность, бронхиальная астма хорошо поддается лечению, благодаря которому можно добиться стойкой и длительной ремиссии. Постоянный контроль над своим состоянием позволяет пациентам полностью предотвратить наступление приступов удушья, снизить или исключить прием препаратов для купирования приступов, а так же вести активный образ жизни. Это помогает поддержать функции легких и полностью исключить риск осложнений.
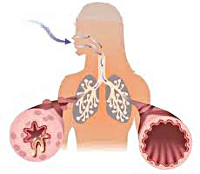
Бронхиальная астма
Причины
Наиболее опасными провоцирующими факторами для развития бронхиальной астмы являются экзогенные аллергены, лабораторные тесты на которые подтверждают высокий уровень чувствительности у больных БА и у лиц, которые входят в группу риска. Самыми распространенными аллергенами являются бытовые аллергены – это домашняя и книжная пыль, корм для аквариумных рыбок и перхоть животных, аллергены растительного происхождения и пищевые аллергены, которые еще называют нутритивными. У 20-40% больных бронхиальной астмой выявляется сходная реакция на лекарственные препараты, а у 2% болезнь получена вследствие работы на вредном производстве или же, например, в парфюмерных магазинах.
Инфекционные факторы тоже являются важным звеном в этиопатогенезе бронхиальной астмы, так как микроорганизмы, продукты их жизнедеятельности могут выступать в качестве аллергенов, вызывая сенсибилизацию организма. Кроме того, постоянный контакт с инфекцией поддерживает воспалительный процесс бронхиального дерева в активной фазе, что повышает чувствительность организма к экзогенным аллергенам. Так называемые гаптенные аллергены, то есть аллергены небелковой структуры, попадая в организм человека и связываясь его белками так же провоцируют аллергические приступы и увеличивают вероятность возникновения БА. Такие факторы, как переохлаждение, отягощенная наследственность и стрессовые состояния тоже занимают одно из важных мест в этиологии бронхиальной астмы.
Патогенез
Хронические воспалительные процессы в органах дыхания ведут к их гиперактивности, в результате которой при контакте с аллергенами или раздражителями, мгновенно развивается обструкция бронхов, что ограничивает скорость потока воздуха и вызывает удушье. Приступы удушья наблюдаются с разной периодичностью, но даже в стадии ремиссии воспалительный процесс в дыхательных путях сохраняется. В основе нарушения проходимости потока воздуха, при бронхиальной астме лежат следующие компоненты: обструкция дыхательных путей из-за спазмов гладкой мускулатуры бронхов или вследствие отека их слизистой оболочки; закупорка бронхов секретом подслизистых желез дыхательных путей из-за их гиперфункции; замещение мышечной ткани бронхов на соединительную при длительном течении заболевания, из-за чего возникают склеротические изменения в стенке бронхов.
В основе изменений бронхов лежит сенсибилизация организма, когда при аллергических реакциях немедленного типа, протекающих в виде анафилаксий, вырабатываются антитела, а при повторной встрече с аллергеном происходит мгновенное высвобождение гистамина, что и приводит к отеку слизистой бронхов и к гиперсекреции желез. Иммунокомплексные аллергические реакции и реакции замедленной чувствительности протекают аналогично, но с менее выраженными симптомами. Повышенное количество ионов кальция в крови человека в последнее время тоже рассматривается как предрасполагающий фактор, так как избыток кальция может провоцировать спазмы, в том числе и спазмы мускулатуры бронхов.
При патологоанатомическом исследовании умерших во время приступа удушья отмечается полная или частичная закупорка бронхов вязкой густой слизью и эмфизематозное расширение легких из-за затрудненного выдоха. Микроскопия тканей чаще всего имеет сходную картину – это утолщенный мышечный слой, гипертрофированные бронхиальные железы, инфильтративные стенки бронхов с десквамацией эпителия.
Классификация
БА подразделяется по этиологии, тяжести течения, уровню контроля и другим параметрам. По происхождению выделяют аллергическую (в т. ч. профессиональную БА), неаллергическую (в т. ч. аспириновую БА), неуточненную, смешанную бронхиальную астму. По степени тяжести различают следующие формы БА:
- Интермиттирующая (эпизодическая). Симптомы возникают реже одного раза в неделю, обострения редкие и короткие.
- Персистирующая (постоянного течения). Делится на 3 степени:
- легкая — симптомы возникают от 1 раза в неделю до 1 раза в месяц
- средняя — частота приступов ежедневная
- тяжелая — симптомы сохраняются практически постоянно.
В течении астмы выделяют обострения и ремиссию (нестабильную или стабильную). По возможности контроля над пристпуами БА может быть контролируемой, частично контролируемой и неконтролируемой. Полный диагноз пациента с бронхиальной астмой включает в себя все вышеперечисленные характеристики. Например, «Бронхиальная астма неаллергического происхождения, интермиттирующая, контролируемая, в стадии стабильной ремиссии».
Симптомы бронхиальной астмы
Приступ удушья при бронхиальной астме делится на три периода: период предвестников, период разгара и период обратного развития. Период предвестников наиболее выражен у пациентов с инфекционно-аллергической природой БА, он проявляется вазомоторными реакциями со стороны органов носоглотки (обильные водянистые выделения, непрекращающееся чихание). Второй период (он может начаться внезапно) характеризуется ощущением стесненности в грудной клетке, которое не позволяет дышать свободно. Вдох становится резким и коротким, а выдох наоборот продолжительным и шумным. Дыхание сопровождается громкими свистящими хрипами, появляется кашель с вязкой, трудно отхаркиваемой мокротой, что делает дыхание аритмичным.
Во время приступа положение пациента вынужденное, обычно он старается принять сидячее положение с наклоненным вперед корпусом, и найти точку опоры или опирается локтями в колени. Лицо становится одутловатым, а во время выдоха шейные вены набухают. В зависимости от тяжести приступа можно наблюдать участие мышц, которые помогают преодолеть сопротивление на выдохе. В периоде обратного развития начинается постепенное отхождение мокроты, количество хрипов уменьшается, и приступ удушья постепенно угасает.
Проявления, при которых можно заподозрить наличие бронхиальной астмы.
- высокотональные свистящие хрипы при выдохе, особенно у детей.
- повторяющиеся эпизоды свистящих хрипов, затрудненного дыхания, чувства стеснения в грудной клетке и кашель, усиливающийся в ночной время.
- сезонность ухудшений самочувствия со стороны органов дыхания
- наличие экземы, аллергических заболеваний в анамнезе.
- ухудшение или возникновение симптоматики при контакте с аллергенами, приеме препаратов, при контакте с дымом, при резких изменениях температуры окружающей среды, ОРЗ, физических нагрузках и эмоциональных напряжениях.
- частые простудные заболевания «спускающиеся» в нижние отделы дыхательных путей.
- улучшение состояние после приема антигистаминных и противоастматических препаратов.
Осложнения
В зависимости от тяжести и интенсивности приступов удушья бронхиальная астма может осложняться эмфиземой легких и последующим присоединением вторичной сердечно-легочной недостаточности. Передозировка бета-адреностимуляторов или быстрое снижение дозировки глюкокортикостероидов, а так же контакт с массивной дозой аллергена могут привести к возникновению астматического статуса, когда приступы удушья идут один за другим и их практически невозможно купировать. Астматический статус может закончиться летальным исходом.
Диагностика
Диагноз обычно ставится клиницистом-пульмонологом на основании жалоб и наличия характерной симптоматики. Все остальные методы исследования направлены на установление степени тяжести и этиологии заболевания. При перкуссии звук ясный коробочный из-за гипервоздушности легких, подвижность легких резко ограничена, а их границы смещены вниз. При аускультации над легкими прослушивается везикулярное дыхание, ослабленное с удлиненным выдохом и с большим количеством сухих свистящих хрипов. Из-за увеличения легких в объеме, точка абсолютной тупости сердца уменьшается, тоны сердца приглушенные с акцентом второго тона над легочной артерией. Из инструментальных исследований проводится:
- Спирометрия. Спирография помогает оценить степень обструкции бронхов, выяснить вариабельность и обратимость обструкции, а так же подтвердить диагноз. При БА форсированный выдох после ингаляции бронхолитиком за 1 секунду увеличивается на 12% (200мл) и более. Но для получения более точной информации спирометрию следует проводить несколько раз.
- Пикфлоуметрия. Измерение пиковой активности выдоха (ПСВ) позволяет проводить мониторинг состояния пациента, сравнивая показатели с полученными ранее. Увеличение ПСВ после ингаляции бронхолитика на 20% и более от ПСВ до ингаляции четко свидетельствует о наличии бронхиальной астмы.
Дополнительная диагностика включает в себя проведение тестов с аллергенами, ЭКГ, бронхоскопию и рентгенографию легких. Лабораторные исследования крови имеют большое значение в подтверждении аллергической природы бронхиальной астмы, а так же для мониторинга эффективности лечения.
- Анализа крови. Изменения в ОАК — эозинофилия и незначительное повышение СОЭ — определяются только в период обострения. Оценка газового состава крови необходима во время приступа для оценки тяжести ДН. Биохимический анализ крови не является основным методом диагностики, так как изменения носят общий характер и подобные исследования назначаются для мониторинга состояния пациента в период обострения.
- Общий анализ мокроты. При микроскопии в мокроте можно обнаружить большое количество эозинофилов, кристаллы Шарко-Лейдена (блестящие прозрачные кристаллы, образующиеся после разрушения эозинофилов и имеющие форму ромбов или октаэдров), спирали Куршмана (образуются из-за мелких спастических сокращений бронхов и выглядят как слепки прозрачной слизи в форме спиралей). Нейтральные лейкоциты можно обнаружить у пациентов с инфекционно-зависимой бронхиальной астмой в стадии активного воспалительного процесса. Так же отмечено выделение телец Креола во время приступа – это округлые образования, состоящие из эпителиальных клеток.
- Исследование иммунного статуса. При бронхиальной астме количество и активность Т-супрессоров резко снижается, а количество иммуноглобулинов в крови увеличивается. Использование тестов для определения количества иммуноглобулинов Е важно в том случае, если нет возможности провести аллергологические тесты.
Лечение бронхиальной астмы
Поскольку бронхиальная астма является хроническим заболеванием вне зависимости от частоты приступов, то основополагающим моментом в терапии является исключение контакта с возможными аллергенами, соблюдение элиминационных диет и рациональное трудоустройство. Если же удается выявить аллерген, то специфическая гипосенсибилизирующая терапия помогает снизить реакцию организма на него.
Для купирования приступов удушья применяют бета-адреномиметики в форме аэрозоля, для того чтобы быстро увеличить просвет бронхов и улучшить отток мокроты. Это фенотерола гидробромид, сальбутамол, орципреналин. Доза в каждом случае подбирается индивидуально. Так же хорошо купируют приступы препараты группы м-холинолитиков – аэрозоли ипратропия бромида и его комбинации с фенотеролом.
Ксантиновые производные пользуются среди больных бронхиальной астмой большой популярностью. Они назначаются для предотвращения приступов удушья в виде таблетированных форм пролонгированного действия. В последние несколько лет препараты, которые препятствуют дегрануляции тучных клеток, дают положительный эффект при лечении бронхиальной астмы. Это кетотифен, кромогликат натрия и антагонисты ионов кальция.
При лечении тяжелых форм БА подключают гормональную терапию, в глюкокортикостероидах нуждается почти четверть пациентов, 15-20 мг Преднизолона принимают в утренние часы вместе с антацидными препаратами, которые защищают слизистую желудка. В условиях стационара гормональные препараты мог?