Что такое атеросклероз венечных артерий сердца
Атеросклероз венечных артерий опасен своими осложнениями и симптомами. Если вовремя не обратиться за помощью и не пройти курс лечения, болезнь может закончиться летальным исходом. Лечение выбирается в зависимости от степени пораженности, и может быть как медикаментозным, так и операционным.
Поражение аорты
Атеросклероз аорты — заболевание сердечно-сосудистой системы, для которой характерно поражение сосудов. Оно происходит из-за отложения холестериновых бляшек на внутренней поверхности стенки и может развиваться в любом отделе кровеносной системы. Обычно оно поражает область дуги, которая соединят грудной и восходящий отдел. Болезнь делят на 2 группы: стенозирующую и нестенозирующую. Для первой характерны отложения на стенах артерий, для второй — на стенках сосудов.
Нестенозирующий вид диагностируют, когда липидные отложения распространены по всей длине сосуда и оставляют свободным более половины диаметра кровотока. Стенозирующий тип атеросклероза наблюдается, когда бляшками закрыта большая часть просвета внутри сосуда. Это приводит к сокращению кровотока, сужению и закупорке артерии, может спровоцировать развитие ишемии и некроза тканей.
Что такое венечные артерии
Коронарное кровообращение — это движение крови по миокардическим сосудам. По ним к сердцу поступает насыщенная кислородом (артериальная) кровь. Второе название коронарных артерий — венечные, от слова oronalis (лат.) или корона. Венечные сосуды отходят от корня восходящей аорты над аортальным клапаном в разные стороны и окружают сердце подобно венцу. Восходящий участок начинается от клапана, а заканчивается — плече-головным столбом.
Причины болезни
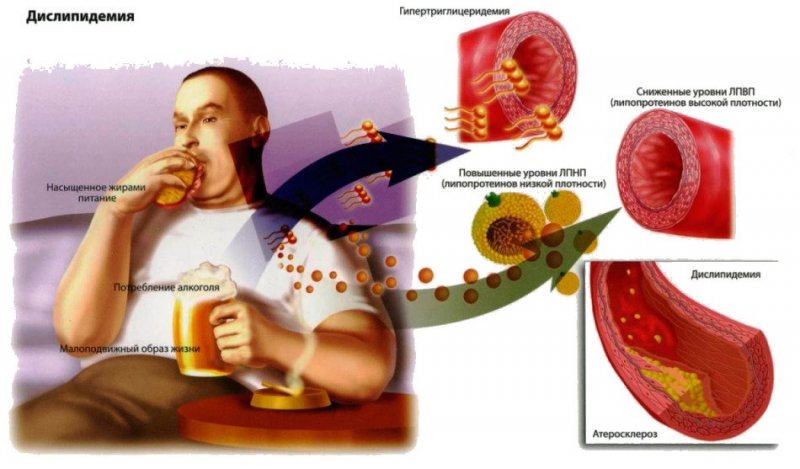
Атеросклерозом венечных артерий (латинское название — coronariis arteriarum atherosclerosis) обычно страдают люди старше 45 лет. К основной причине заболеваний медики относят пониженное содержание «хорошего» холестерина. Остальные причины развития болезни делят на три группы.
К первой относят вредные привычки или причины устранимые:
- Употребление пищи с повышенным содержанием жиров;
- Гиподинамию;
- Употребление газированных напитков;
- Курение и употребление алкоголя.
Вторая группа включает причины, которые признаются частично устранимыми:
- Артериальная гипертония;
- Ожирение;
- Болезни инфекционного характера;
- Диабет;
- Интоксикация организма;
- Дислипидемия.

К неустранимым причинам относят:
- Возраст;
- Наследственность.
К неустранимым факторам также относят пол пациента: по данным статистики заболеванию больше подвержены мужчины.
Симптомы болезни
Проявление симптомов атеросклероза зависит от его локализации. Однако существует ряд симптомов, общих для заболевания.
Это:
- Отдышка;
- Слабость;
- Обмороки;
- Головокружения и сильная головная боль;
- Шум или звон в ушах;
- Сердцебиение;
- Тошнота;
- Ухудшение концентрации внимания и памяти;
- Изменение голоса;
- Резкое повышение или понижение АД;
- Серый или другой неестественный цвет кожи;
- Затрудненное дыхание или глотание.

Атеросклероз аорты характеризуется давящей болью в грудной клетке, отдающей в левую руку или спину, верхнюю часть живота.
Опасные осложнения
Болезнь начинается с появления микроскопических трещин в стенках сосудов. Постепенно они забиваются жировыми отложениями, которые приводят к зарастанию просвета. Сужение диаметра артерий постепенно уменьшает кровоток, что понижает снабжение тканей кислородом и питательными элементами.
Опасность болезни и в осложнениях: артериальной гипертонии, почечной недостаточности, аневризме и тромбозе артерий. Уменьшение прочности стенок сосудов приводит к атрофии клеток и мышц. Расслаивающаяся аневризма аорты — это угроза для жизни человека. Если происходит ее разрыв, то от внутреннего кровотечения человек может погибнуть за несколько часов.
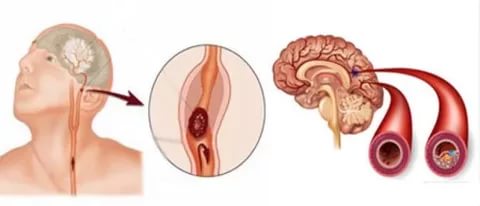
Атеросклероз ветвей дуги кровеносного сосуда провоцирует развитие стенокардии и геморрагического инсульта. Стенозирующий атеросклероз приводит к нарушению кровообращения в конечностях, что вызывает острые боли и ощущение холодных ног, патологию пульсации в бедрах. Закончиться это может гангреной и ампутацией.

Тромбоэмболия мезентериальных сосудов — закупорка крупных или мелких сосудов тромбом или эмблом, которые могут вызывать инфаркт кишечной стенки, миокарда и мозга, или стенокардию. Сокращение живых ответвлений и сужение просвета сосудов приводит к развитию ишемии миокарда.
Диагностические меры и лечение болезни
Диагностика атеросклероза
Диагностику болезни проводят в несколько этапов:
- Осмотр;
- Составление истории;
- Инструментальное и лабораторное исследование.
Врач осматривает пациента и записывает жалобы, устанавливает признаки заболевания. На первом этапе делают кардиограмму сердца и анализ крови на холестерин, триглицериды и липопротеиды. ЭКГ необходимо для оценки состояния сердечной мышцы. Исследование сосудов проводится с помощью аортографии и ангиографии. По результатам обследования устанавливается степень поражения сосудов, аневризма и присутствие кальциноза.

Обследование коронарных артерий проводят при помощи коронарографии. При проведении УЗИ выявляют:
- Качество движения крови по сосудам;
- Степень поражения артериальных просветов;
- Наличие тромбов и бляшек;
- Наличие аневризм.
Скорость кровотока измеряют методом реовазографии.
Методы лечения
Существует два способа лечения болезни: хирургический и медикаментозный. В лекарствах выделяют 5 групп, которые различаются воздействием на организм:
- Статины понижают уровень холестерина в крови;
- Никотиновая кислота повышает содержание липопротеидов высокой плотности и понижает уровень триглицеридов;
- Секвестранты желчной кислоты способствуют выведению холестерина;
- Фибраты сокращают количество вырабатываемых триглицеридов и ускоряют их вывод из крови;
- Бета-блокаторы снимают болевые ощущения, давление и чувство дискомфорта в груди.
Операбельное вмешательство назначают при угрозе жизни пациента. Проводят его несколькими способами:
- При помощи ангиопластики, которая восстанавливает диаметр артерий;
- Наложение жгута для возвращения нормального кровотока;
- При аневризме с атеросклерозом проводят удаление и замену пораженного участка протезом;
- При разрыве аневризмы назначают срочную операцию.
Вспомогательные методы лечения — средства народной медицины. К ним относят чеснок с медом для понижения давления и укрепления стенок сосудов, богатый витаминами свекольный и огуречный сок, настой шиповника.
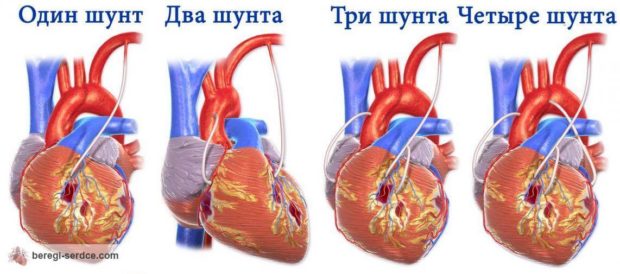
Шунтирование сердца
Операция по шунтированию — это вживление искусственного сосуда, который будет обеспечивать нормальный кровоток на пораженном участке. В зависимости от количества пораженных артерий проводят одиночное, двойное или тройное шунтирование. После операции пациента помещают в реанимационное отделение для восстановления дыхания и давления. Срок пребывания в реанимации — от 10 до 12 дней. Затем больного переводят в центр реабилитации. Шунты необходимо менять каждые 8 лет.
Жизнь после шунтирования
После выписки из больницы пациенты направляются на восстановительное лечение. В него входят физиопроцедуры, курс лечебной гимнастики, прогулки и занятия на велотренажере. К обычной жизни пациенты возвращаются через 1-2 месяца после операции, но имеют ряд ограничений:
- Работа не должна быть связана с большими физическими или эмоциональными нагрузками;
- Следует избегать стрессов;
- Необходимо отказаться от курения, алкоголя, крепких и газированных напитков;
- Необходимо привести вес в норму;
- Необходимо придерживаться постоянной диеты.
Для поддержания здоровья нужно выполнять ежедневный комплекс упражнений без резких движений и быстрого темпа. Запрещено поднимать тяжести и заниматься работой, которая требует напряжения плечевого пояса. Также следует следовать назначениям врача и принимать медикаменты в установленное время. Выполнение этих условий поможет продлить работу шунтов и избежать нового развития болезни.
Кардиохирурги о шунтировании
Шунтирование продолжается около 3 часов. После АКШ состояние пациента обычно резко улучшается: нормализация кровотока приводит к нейтрализации стенокардических приступов и выравнивает АД. Пациент быстрее возвращается к нормальному образу жизни, имеет меньше ограничений и потребляет меньше лекарств. Один из важных результатов операции — сокращение риска инфаркта миокарда и риска внезапной остановки сердца.
Осложнения после шунтирования редки. Связано это с тем, что хирургическое вмешательство дает большую нагрузку на организм. Иногда это приводит к инфарктам, тромбозам или инсультам. Часто появление осложнений провоцируют сами пациенты. Они внушают себе страх перед смертью, безнадежность, бесполезность процедуры и зацикливаются на продолжении болезни. Если наблюдается подобное состояние, то человеку назначают курс реабилитации у психолога.
Профилактика заболевания
Атеросклероз артерий легко предотвратить и излечить на начальной стадии. Для этого нужно лишь придерживаться нескольких правил:
- Регулярно заниматься физическими упражнениями;
- Много гулять;
- Отказаться от вредных привычек.

Полезно плавание и велопрогулки, йога, танцы и различные виды гимнастик. Для предотвращения болезни в день достаточно уделять 15-30 минут на занятия. Еще один важный момент — комфортный психологический климат. Стрессы, эмоциональное перенапряжение, усталость и волнение приводят к резкому ухудшению самочувствия.
Правильное питание
Для предотвращения заболевания вен и в период восстановления после операции врачи рекомендуют исключить из рациона:
- Соленую и жирную пищу;
- Продукты, содержащие трансжиры;
- Яйца;
- Рафинированный сахар;
- Крепкие и газированные напитки.
Питание нужно разнообразить свежими фруктами и овощами, нежирными молочными продуктами, рыбой и птицей, сортами цельнозернового хлеба.

Атеросклероз венечных артерий — заболевание опасное, и при неправильном лечении или несвоевременном обращении к врачу способно привести к летальному исходу. Нарушенное кровообращение провоцирует развитие гипертонии и острой сердечной недостаточности, ишемии, стенокардии. Диагностика болезни состоит из нескольких этапов и включает в себя ЭКГ и УЗИ, исследование сосудов и сосудного просвета. Чтобы вылечить болезнь, одних медикаментов недостаточно: лечение состоит из перемены образа жизни, физических нагрузок и диеты, которой необходимо придерживаться постоянно. При соблюдении всех условий пациенты быстро возвращаются к нормальному образу жизни и живут долгие годы.
 Что такое атеросклероз коронарных сосудов, механизм образования
Что такое атеросклероз коронарных сосудов, механизм образования
Атеросклероз коронарных сосудов (атеросклероз венечных сосудов) — это хроническое заболевание, которое характеризуется образованием липидных бляшек в артериях сердца. Процесс образования бляшек связан с чрезмерным количеством «плохих» жиров в организме — холестеринов липопротеидов низкой плотности, которые, накапливаясь, оседают в стенках артерий. Отложения холестерина наслаиваются, увеличиваются в размере, постепенно сужают просвет сосудов. И, соответственно, чем хуже кровоснабжается орган, тем больше страдает его функция — наступает ишемия тканей (недостаточность кислорода и питательных веществ, которые поступают с кровью). Таким образом, атеросклероз может развиться в любых крупных и средних артериях: в грудной и брюшной аорте, в почечных артериях, в мозговых артериях, в сосудах нижних конечностей. Однако наиболее распространённым, клинически значимым и жизнеугрожающим является поражение коронарных сосудов, которое проявляется стенокардией напряжения и инфарктом миокарда. Более того, если кровоток в почечных или брюшных сосудах более-менее неизменен, то в венечных артериях он постоянно изменяется вследствие физических нагрузок или эмоциональных колебаний, что даёт дополнительную нагрузку. Атеросклеротическое поражение и прогрессирующая недостаточность кровотока в сердце называется ишемической болезнью сердца.
Атеросклероза коронарных артерий классификация
В зависимости от степени сужения артерий, существуют следующие виды атеросклероза:
- нестенозирующий (просвет сосуда сужен менее чем на 50%, не проявляется клинически);
- стенозирующий (просвет сосуда сужен более чем на 50%, есть клинические проявления).
Важно понимать, что, по сути, эта классификация не имеет клинической важности, так как пациенты чаще всего обращаются к врачу за помощью уже с выраженной симптоматикой ишемической болезни сердца, то есть, со стенозирующим атеросклерозом. Также следует отметить, что подобный диагноз можно поставить только после инструментальных исследований, при непосредственной визуализации бляшки.
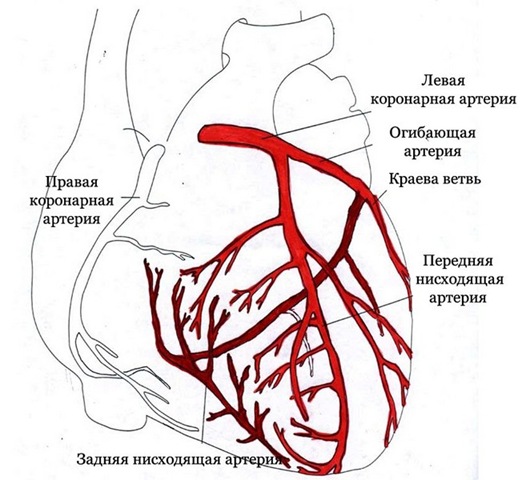
В зависимости от артерий и их разветвлений, которые поддаются атеросклеротическим изменениям, выделяют анатомическую классификацию:
- атеросклероз ствола левой коронарной артерии;
- атеросклероз передней межжелудочковой ветви левой коронарной артерии;
- атеросклероз огибающей ветви левой коронарной артерии;
- атеросклероз правой коронарной артерии.
За распространённостью атеросклероза различают:
- локализированный (верхней, средней, нижней части сосуда);
- диффузный.
Причины атеросклероза, факторы риска
Однозначная причина атеросклероза не установлена, однако существует прямая зависимость между заболеванием, смертностью от ишемической болезни сердца и повышением уровня холестерина. Так, клинически важным считается повышение уровня общего холестерина более 5ммоль/л и липопротеинов низкой плотности более 3ммоль/л.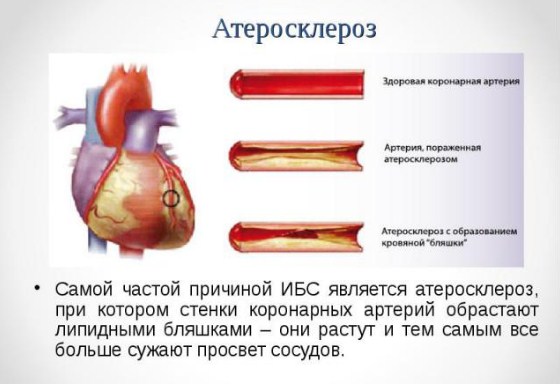
Немаловажно наличие факторов сердечно-сосудистого риска, которые в совокупности с дислипидемией приводят к развитию ишемической болезни сердца вследствие атеросклероза коронарных сосудов. Наиболее значимые факторы риска представлены ниже.
Те, что не модифицируются:
- пожилой возраст (мужчины старше 55 лет, женщины старше 65 лет);
- мужской пол;
- отягощённый семейный анамнез (наличие в семье родственника с диагностированным атеросклерозом в возрасте до 55 у мужчин, до 65 у женщин).
Те, что модифицируются:
- курение;
- ожирение;
- гиподинамия;
- артериальная гипертензия;
- сахарный диабет;
- дислипидемия (повышение липопротеинов низкой плотности на фоне снижения липопротеинов высокой плотности);
- употребление алкоголя.
Симптомы атеросклероза коронарных артерий
Атеросклероз — это тихий убийца. Заболевание долгое время может проходить бессимптомно. Да, могут быть приступы головной боли, быстрая утомляемость, но, обычно, люди игнорируют эту симптоматику. Более выраженные проявления атеросклероза развиваются тогда, когда просвет сосудов сужен атеросклеротической бляшкой больше чем на 50%. Тут клиника может быть самой разнообразной: от незначительного покалывания в области сердца, до развития инфаркта миокарда. Наиболее частое проявление атеросклероза — это стенокардия напряжения. Вот список самых типичных её проявлений:
- возникновение острой жгучей боли за грудиной;
- боль в некоторых случаях распространяется в область руки, плеча, лопатки, нижней челюсти слева, эпигастрия;
- возникновение боли во время физических нагрузок (быстрой ходьбы, подъёма по лестнице, бега);
- длительность приступа до 5 минут, но не более 15 минут;
- боль купируется приёмом нитроглицерина.
Признаки инфаркта миокарда при атеросклерозе:
- резкая боль за грудиной жгучего, сжимающего характера, но, в отличие от стенокардии, более интенсивная, мучительная;
- боль имеет более широкую иррадиацию;
- боль длится 20-30 минут;
- боль не проходит после приёма нитроглицерина.
Диагностика атеросклероза коронарных артерий
Лабораторная и инструментальная диагностика атеросклероза ставит перед врачом следующие цели:
- » выявление атеросклеротических изменений в виде бляшек;
- » локализация атеросклеротических бляшек, их распространённость;
- » степень стеноза (сужения) или окклюзии (полного закрытия просвета) поражённых сосудов;
- » оценка нарушения функции сердца;
- » наличие факторов риска (особенно, повышение уровня холестерина).
Лабораторная диагностика атеросклероза КА включает в себя:
- Липидограмму (уровень общего холестерина, липопротеидов низкой и высокой плотности, триглицеридов). Данные цифры косвенно указывают на повышенный риск наличия атеросклероза, и, соответственно, повышенный сердечно-сосудистый риск.
- Биохимический анализ на глюкозу крови.
- Инструментальные неинвазивные методы диагностики атеросклероза КА
- Электрокардиография.
- Рентгенография органов грудной полости (позволяет провести дифференциальную диагностику с другими сердечно-сосудистыми заболеваниями, определяет наличие кальцинатов в аорте).
- Толщина комплекса интима-медиа (увеличение показателя свидетельствует о наличии атеросклеротической бляшки в просвете сонных артерий).
- Мультиспиральная компьютерная томография (визуализация кальцификатов в коронарных артериях, что свидетельствует о завершающей стадии развития атеросклеротической бляшки).
- Магнитно-резонансная томография (визуализация просвета коронарных артерий,менее информативный метод, нежели инвазивные методы, используется при отсутствии клиники ишемической болезни сердца).
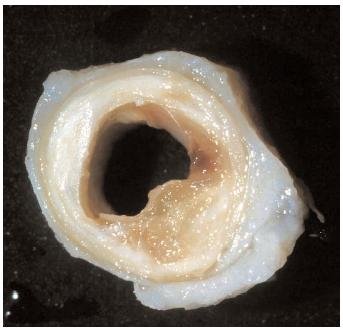
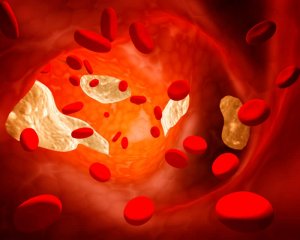
Вот так выглядит сосуд, поражённый атеросклерозом
Инструментальные инвазивные методы диагностики:
- Рентгенконтрастная коронарография (золотой стандарт, основной метод подтверждения диагноза. При введении контраста визуализируется сужение просвета сосуда или его окклюзия. Исследование степени стеноза коронарных артерий и оценки для хирургического вмешательства.
- Внутрисосудистое ультразвуковое исследование (используют для оценки размера, структуры бляшки в коронарных артериях).
- Рентгенконтрастная вентрикулокоронарография (оценка качества имплантации стента).
Контроль атеросклероза с помощью гаджетов
На сегодняшний день существует множество девайсов, способных измерять показатели крови в домашних условиях. Все мы знаем о глюкометрах, которые измеряют уровень сахара в крови, являясь особо ценными для людей с диабетом; об экспресс-тестах для определения количества гемоглобина при анемиях. А вот для больных кардиологического профиля с атеросклерозом, либо для людей, которые придерживаются диеты и контролируют поступающее количество жиров, разработан портативный многофункциональный анализатор крови, который кроме вышесказанных показателей, определяет уровень общего холестерина, липопротеинов низкой плотности и триглицеридов. Но технологии «одомашнивания» лабораторий не останавливаются, к примеру, инженеры из Корнеллского университета в США изобрели смарт-карту и создали приложение, которые позволяют измерять уровень холестерина со смартфона, используя для этого такие биологические жидкости как кровь, слюну, пот. В комплектацию этого девайса входят смарт-карта, которая крепится к камере смартфона и тест-полоски. Смарт-карта имеет встроенную вспышку, которая равномерно освещает тест полоску, что вставляется в прибор.
Приложение, установленное на телефон, калибрует насыщенность и степень изменения цвета на полосках и трансформирует данную информацию в виде результата на экран смартфона. Разработчики утверждают, что данный девайс с высокой точностью определяет уровень холестерина, запрашивая на это минимум усилий и времени — всего лишь за 1 минуту. Таким образом, подобный гаджет положительно повлияет на профилактику атеросклероза, раннюю его диагностику и контроль лечения — проверить уровень холестерина может каждый, лёжа на диване.
Лечение атеросклероза коронарных артерий
Атеросклероз — это заболевание, которое можно предотвратить или отстрочить время его появления. Этого легко можно добиться, если придерживаться простых методов профилактики, а также лечения атеросклероза:
- активно контролировать и минимизировать факторы риска;
- прогнозировать и контролировать атеросклеротические бляшки, вовремя реагировать на их отрыв;
- качественное и своевременное хирургическое вмешательство.
Немедикаментозное лечение
Хирургическое лечение и медикаментозные препараты это, конечно, хорошо, но если человек не изменит свой образ жизни, не скорректирует свой рацион питания, то никакие таблетки ему не помогут. Модификация образа жизни состоит из следующих позиций:
- Диеты. Она направлена на то, чтобы снизить уровень холестерина в крови и скорректировать массу тела.
- Не курить. Обязательное условие для того, чтобы лечебные манипуляции были эффективны.
- Отказ от алкоголя. Обязательный фактор, который должен модифицироваться.
- Минимизация стрессовых ситуаций и эмоциональных потрясений.
- Нормализация ритма жизни.
Диета при атеросклерозе.
Стоит отметить, атеросклероз возникает из-за того, что в организме нарушается обмен жиров. Это, в свою очередь, приводит к тому, что в крови повышается уровень холестерина, повышается вероятность развития инфаркта миокарда, ишемической болезни сердца. Известно, снижение общего холестерина и «плохих» его фракций сопровождается значительным снижением вероятности того, что у вас разовьётся сердечно-сосудистое заболевание, которое при худшем сценарии может привести к смерти. Наиболее доступный способ коррекции жирового обмена — диетотерапия.
Принципы диетотерапии:
- Снижение общей энергетической ценности суточного рациона. Следует учесть, что низкокалорийная диета должна подбираться индивидуально, — резкое и нерациональное ограничение калоража у больных атеросклерозом и ИБС считается опасным. Оптимальное количество употребляемых калорий в сутки — 2 тыс.
- Ограничение жиров на 20-25% от суточного рациона. Снизив количество жиров в своём рационе, вы автоматически снижаете содержание холестерина в крови — это доказанный факт.
- Ограничивайте поступление в организм насыщенных жирных кислот. Врачам известно, что наиболее вредные жиры — это жиры животного происхождения. Вот несколько продуктов, которые обладают наибольшим количеством этих жиров: говяжий, свининой жир, маргарин, сливочное масло.
- Увеличение мононенасыщенных и полиненасыщенных жирных кислот. Этот вид жиров полезнее, чем те, о которых мы писали выше. Вы можете найти мононенасыщенные и полиненасыщенные жиры в таких продуктах: птице, рыбе, арахисовом масле, оливковом масле и подсолнечном. Рекомендуемое увеличение ненасыщенных жирных кислот — 15-20% от суточного рациона.
- Изменение соотношения простых и сложных углеводов. Важно ограничиться от легкоусвояемых углеводов (мучные изделия, сахар, кофе, варенье) и увеличить количество сложно усвояемых (овощи, зелень, несладкие фрукты). Полезно добавление в рацион овощей с большим количеством клетчатки, грубых волокон (сырые морковь, свёкла, капуста, а также зелень). Эти продукты нормализуют работу кишечника, обеспечивают длительное ощущение сытости.
- Ограничение продуктов, богатых на холестерин. К таким продуктам относятся: сливочное масло, жирные сорта мяса (свинина, баранина) птицы и рыбы, яичный желток, креветки, консервированная печень трески.
Дозированные физические нагрузки
Лечебная физкультура эффективно справляется с рядом проблем, характерных для атеросклероза и ИБС: повышает стойкость сердечной мышцы к физическим нагрузкам, положительно влияет на тонус сосудов и нормализует давление, активизирует холестериновый обмен. Адекватное время динамических упражнений — 30-40 минут 1 раз в день.
Виды физических нагрузок:
- ходьба на протяжении небольшого периода времени (15-20 минут) — её ещё называют дозированной; со временем можно увеличивать длительность ходьбы до 40 минут;
- занятия на велотренажёре (продолжительность — до 20 минут, кратность — 3 раза в неделю);
- лёгкая или лечебная гимнастика (базовый набор упражнений, который стоит повторять три раза в неделю на протяжении 40 минут);
- лечебный маcсаж
Медикаментозное лечение
Если же нет результатов от методов, которые мы описали выше, то приходится прибегать к медикаментозным методам лечения. Лучше всего снижают холестерин гиполипидемические препараты. Список препаратов этой группы находится ниже в таблице.
| Класс препаратов | Название препаратов | Эффект, механизм действия | Дозы | Противопоказания |
| Статины | Аторвастатин, Симвастатин, Розувастатин | Снижение общего холестерина, снижение липопротеинов низкой плотности | Аторвастатин(10-80мг/сутки); Симвастатин(20-80мг/сутки) | Тяжёлая острая или хроническая болезнь печени |
| Секвестранты желчных кислот | Холестирамин | Снижение липопротеидов низкой плотности | Холестирамин (2-4г 2р/сутки) | Триглицериды >4.5 ммоль/л |
| Пролонгированные формы никотиновой кислоты | Никотиновая кислота | Снижение липопротеинов низкой плотности, повышение липопротеидов высокой плотности, снижение триглицеридов | Никотиновая кислота (1-1.5 мг/сутки) | Хронические заболевания печени, подагра |
| Фенофибрат | Фенофибрат | Повышение липопротеинов высокой плотности | Фенофибрат (100 мг 2р/сутки) | Почечная недостаточность, заболевания печени |

Нужно заметить, что в схему лечения входят следующие пункты. Первое — это адекватная коррекция артериального давления, второе — это контроль уровня глюкозы, третье — антиагрегантная терапия, если у пациента поставлен диагноз — ишемическая болезнь сердца.
Хирургическое лечение
На самом деле, методы хирургического лечения атеросклероза применяются довольно редко и только при самом злокачественном варианте развития заболевания. Обязательное условие проведения операции: сужения просвета сосуда более чем на 70%, нестабильная стенокардия, инфаркт миокарда. Реваскуляризация миокарда — это вид хирургического вмешательства, который способствует тому, чтобы восстановить правильный кровоток. На объём и метод хирургического вмешательства при атеросклерозе также влияет массивность поражения сердечной мышцы и расположение повреждённого участка.
Методы коронарной реваскуляризации:
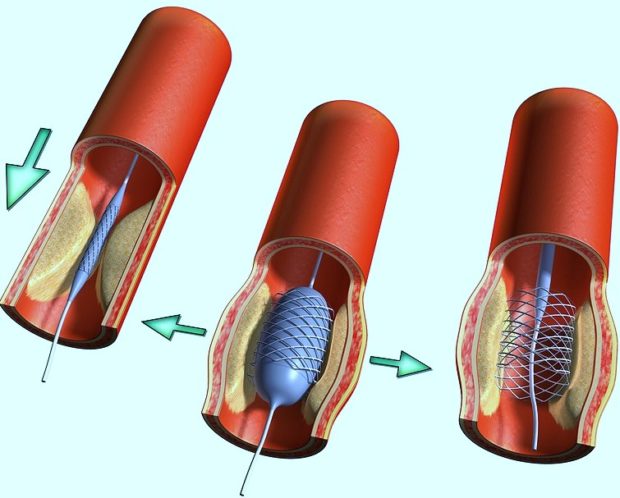
- Транслюминальная коронарная ангиопластика. Операция заключается во введении специального балончика в артерию, вследствие чего сосуд расширяется и кровоток восстанавливается.
- Аорто-коронарное шунтирование. во время данной операции создаётся дополнительный «обходной» сосуд, который соединяет артерию выше и ниже места сужения атеросклеротической бляшкой, тем самым восстанавливая кровоснабжение.
Атеросклероз видео
Новые материалы по этой тематике:
- —
- —
- —
- —
- —
- —
- —
Старые материалы по этой тематике:
- —
- —
- —
- —
- —
- —
- —