Атеросклероз реферат по патологической физиологии
Атеросклерозом называют хроническое заболевание, причиной которого является нарушение липидно-белкового обмена. Возникает оно при отложении на внутренних стенках сосудов мышечно-эластического или эластического вида липидов и последующем разрастании соединительной ткани. Прогрессирование процесса приводит к формированию атеросклеротической бляшки.
Патологическая анатомия и морфогенез атеросклероза
Патогенез атеросклероза — это совокупность процессов, вызвавших заболевание, и определяющих ход его течения и исход. При атеросклерозе этиология и патогенез всегда анализируются вместе.
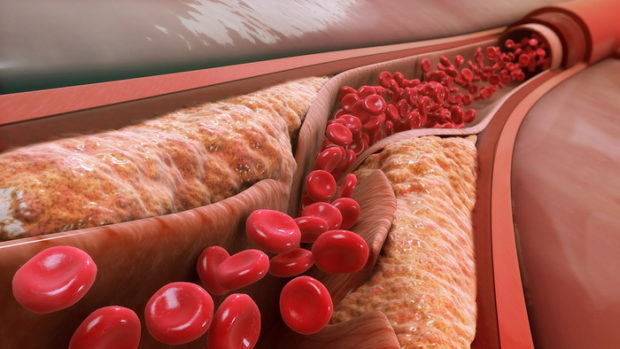
Арогенез болезни основан на взаимодействии факторов, ведущих к образованию липидных образований. Со временем они перерастают в фиброзные бляшки и формируют осложненные атеросклеротические отложения.
Дополнительно выделяют в атеросклерозе патофизиологию, которая объясняет появление, развитие и результат изменений состояния кровеносных сосудов.
В процессе образования болезни большую роль играют такие анатомические заболевания и патологии, как:
- сахарный диабет;
- нарушение липидного обмена;
- ожирение;
- артериальная гипертония.
 Схему атеросклеротической модели можно представить как сложный физический процесс, начинающийся с отложения на внутреннем слое артерий липопротеидов и лейкоцитов. Затем наступает период разрастания тканей через интенсивное деление клеток с их последующей гибелью, образования и преобразования межклеточного вещества.
Схему атеросклеротической модели можно представить как сложный физический процесс, начинающийся с отложения на внутреннем слое артерий липопротеидов и лейкоцитов. Затем наступает период разрастания тканей через интенсивное деление клеток с их последующей гибелью, образования и преобразования межклеточного вещества.
Клинико-морфологические формы болезни
Медики выделяют 6 основных форм болезни, которые различаются местом локализации патологии, осложнениями и возможным исходом. К ним относят атеросклероз:
- почек;
- кишечника;
- аорты;
- нижних конечностей;
- головного мозга (цереброваскулярное заболевание);
- венечных артерий сердца.
Каждая из форм подвержена двояким изменениям. При медленном сужении артерии может развиться хроническая недостаточность кровоснабжения и ишемическая патология, к которой относят дистрофию и атрофию паренхимы, а также диффузный или мелкоочаговый склероз стромы.

При внезапной закупорке сосуда тромбом или эмболом возникает окклюзия. Она приводит к острой недостаточности кровоснабжения в пораженной области, к возникновению некроза, инфаркта или гангрены (в зависимости от локации). Иногда глубокие атероматозные язвы становятся причиной развития аневризмы — выпирания части стенки артерии, приводящее к ее разрыву и внутреннему кровоизлиянию.
Возможные осложнения
Опасным последствием образования осложненной атеросклеротической бляшки является формирование пристеночного тромба, ограничивающего движение крови, а также кровоизлияние внутри бляшки. При остром тромбозе высок риск развития инфаркта, эмболии тромботическими и атероматозными массами, аневризмы сосуда. Также часто болезнь сопровождается артериальным кровотечением при разъедании сосудистых стенок атероматозной язвой.
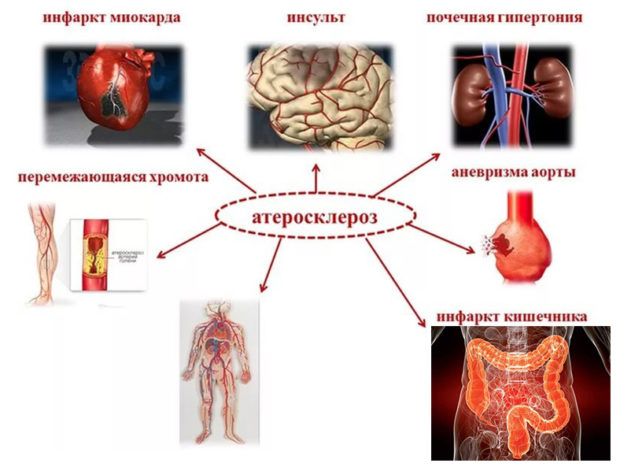
К осложнениям заболевания относят и:
- ишемическую болезнь;
- инфаркт миокарда;
- нарушение мозгового кровообращения, в т.ч. и острое;
- гангрену;
- транзиторно-ишемическую атаку.
Атеросклероз может стать причиной хронической почечной недостаточности, инсульта, комы и летального исхода.
Липидный обмен и его нарушения
Липидный метаболизм состоит из:
- разделения, переваривания и всасывания жиров, поступающих в желудочно-кишечный тракт с пищей;
- перемещения жиров хиломикронами;
- обмена триацилглицеролов, холестерола и фосфолипидов;
- взаимопревращений жирных кислот и кетоновых тел;
- липогенеза и липолиза;
- диссимиляции жирных кислот.
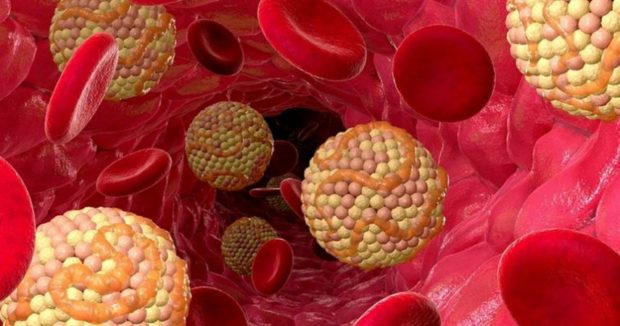
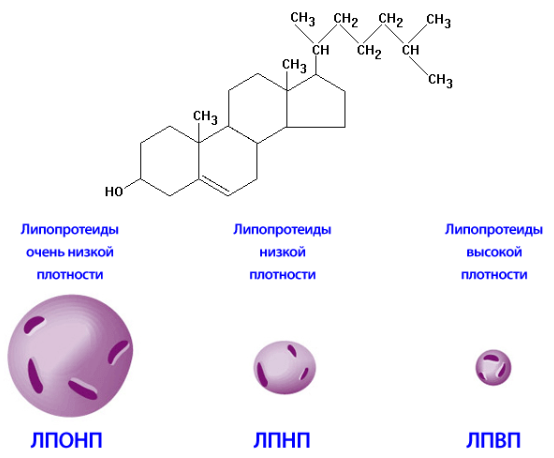
Причинами патологии липидного обмена становятся экзогенные и эндогенные факторы. Первые связывают с тем, что более 90% объема жиров представляют триглицериды, поступающие в организм вместе с пищей. К эндогенным факторам относят синтез клетками печени липопротеинов очень низкой плотности из триглицеридов и эндогенного холестерина.
При нарушенном обмене в крови резко повышается объем плохого холестерина и триглицеридов. А наличие высокого уровня общего холестерина в плазме крови становится причиной быстрого развития ишемической болезни сердца.
Виды липидов
В плазме крови липиды или жиры присутствуют в виде холестерина и его эфиров, фосфолипидов и триглицеридов.
Фосфолипиды относятся к сложным жирам. Они содержат остатки фосфорной кислоты и разные химические группы атомов. Они являются основными липидными компонентами клеточной мембраны и поставщиками важной фосфорной кислоты.
Триглицериды и поступают в организм вместе с едой, и синтезируются клетками печени. Они представляют собой энергетический запас для человека, и при нехватке ресурсов начинается их расщепление на воду, глицерин и энергию. В крови человека триглицериды находятся в составе липопротеинов, и при избыточном количестве оседают на стенках сосудов.
Холестерин
К органическим жироподобным соединениям относят холестерин. Он не растворяется в воде, жирах и органических соединениях. За 24 часа в организм вместе с едой поступает примерно 25-35% холестерина, а остальное количество синтезируется клетками органов пищеварения. Большое количество холестерина содержится в клетках печени и головного мозга, в клеточных мембранах и в эритроцитах.
Формула холестерина и его виды
Холестерин принимает участие в:
- обеспечение устойчивости клеточных мембран;
- синтезе витамина Д;
- производстве гормонов и желчных кислот;
- нормальной работе иммунной системы.
Врачи подразделяют холестерин на хороший и плохой, связанный с липопротеинами низкой и очень низкой плотности. При повышенном содержании плотной холестерин начинает откладываться на внутренних стенках кровеносных сосудов, что приводит к развитию атеросклероза и требует срочной лекарственной терапии.
Виды бляшек
С развитием болезни у человека на смену друг другу приходят несколько типов атеросклеротических бляшек. Первыми появляются жировые желтоватые или серо-желтые пятна, которые в дальнейшем образуют полоски. За ними следуют фиброзные бляшки, имеющие округлую или овальную форму. Они отличаются плотной структурой и беловатым цветом. Фиброзные бляшки выступают над внутренней поверхностью сосуда, и содержат липиды. Когда они сливаются, то внутренняя поверхность сосуда становится бугристой, а просвет артерии сужается.

Осложненные поражения появляются при преобладании внутри бляшки распада липидно-белковых соединений и образовании атероматозного детрита. Атероматозная патология провоцирует разложение поверхности бляшки с последующим кровоизлиянием в нее, а также формирование пристеночного тромба. Последней фазой становится кальциноз или обызвествление фиброзной бляшки.
Стабильные и нестабильные бляшки
Стабильность атеросклеротической бляшки зависит от ее размера, формы, строения. Стабильные развиваются медленно и не подвержены разрушению, т.к. в их составе много коллагена (фибриллярного белка, обеспечивающего ее прочность и эластичность).
Нестабильные бляшки содержат больше липидов, поэтому могут распадаться. Если ее часть закупоривает просвет сосуда, то это приводит к нарушению кровообращения. А если закупорка сосудов произошла в головном мозге, то это может вызвать инсульт.
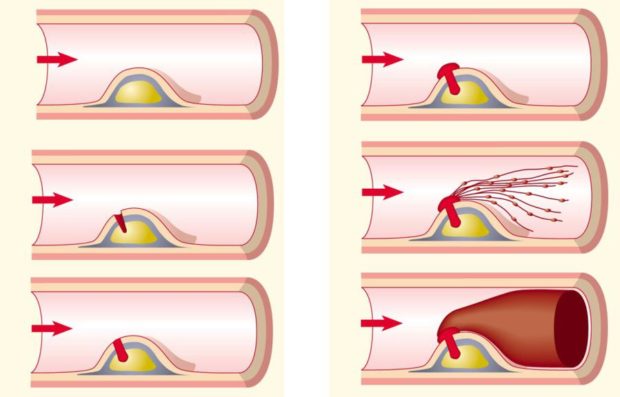
Механизм формирования бляшки
Процесс образования атеросклеротической бляшки проходит в 3 этапа. Сначала на стенках сосудов образуются липидные пятна, затем — фиброзные бляшки, которые и переходят в осложненные атеросклеротические отложения.
Липоидоз
На начальной стадии болезни на внутреннем слое артерии появляются липидные пятна. Обычно их размер не превышает 1,5 мм. Пятна содержат большое количество пенистых клеток с липидами и Т-лимфоцитами, а также немного макрофагов и гладкомышечных клеток. Со временем пятна разрастаются и образуют липидные полоски, чуть возвышающиеся над слоем эндотелия.
При липоидозе большинство холестерина находится внутри клеток. Процессу формирования липидных пятен предшествует повреждение внутреннего однослойного пласта клеток из-за:
- механического фактора (сильный поток крови);
- артериальной гипертонии или гипертензии;
- роста атерогенного липопротеина;
- хронического недостатка в тканях кислорода.
Липидные пятна в кровеносных сосудах могут появляться уже у детей в возрасте 10 лет, в сердечных артериях — в возрасте 12-15 лет, а в сосудах мозга после 35 лет.
Липосклероз
Образование фиброзных бляшек с центральным липидным ядром начинается с развитием липоидоза. На скоплении липидных пятен образуется соединительная ткань, которая быстро разрастается. На начальном этапе в новой ткани содержится много макрофагов, пенистых и гладкомышечных клеток, эластичных волокон, коллагена и Т-лимфоцитов. Одновременно в соединительной ткани формируются новые кровеносные сосуды, отличающиеся повышенной проницаемостью и склонностью к разрывам и микротромбам.
Появление осложненной бляшки
Первые две стадии атерогенеза завершаются образованием неосложненной атеросклеротической бляшки. Затем объем клеточных элементов уменьшается, начинается утолщение коллагеновых волокон и развитие фиброзной «желтой» бляшки. Она может быть мягкой и эластичной, если соединительная ткань тонкая, и легко повреждается при высоком кровяном давлении. Так появляется осложненная атеросклеротическая бляшка.

Если внешняя оболочка плотная, то она меньше подвержена разрывам и повреждению. Такая бляшка называется «белой» и часто становится причиной закупорки сосуда или формирования пристеночного тромба.
Стадия формирования осложненной бляшки при развивающемся атероматозном процессе характеризуется:
- повышением размера липидного ядра на более, чем 30% от общего объема;
- кровоизлиянием в бляшку;
- уменьшением размера фиброзной капсулы;
- разрушением поверхности бляшки с формированием на ней трещин, атероматозных язв.
На последнем этапе атеросклероза на поверхности бляшки откладываются соли кальция, а стадию называют атерокальцинозом.
Атеросклероз — это заболевание, для которого характерно отложение холестериновых бляшек на стенках сосудов. Процесс этот происходит в несколько стадий, называемых липоидозом, липосклерозом и формированием осложненных отложений. Медики выделяют несколько видов бляшек, которые различаются стабильностью, составом и плотностью. Болезнь развивается из-за избытка в организме холестерина, который поступает вместе с пищей и вырабатывается клетками печени одновременно. Также на развитие атеросклероза влияет нарушенный липидный обмен и такие патологии, как сахарный диабет, ожирение или гипертония. При несвоевременном или неправильном лечении болезнь может привести к острой сердечной недостаточности, инсульту, ишемии, гангрене и летальному исходу.
Август 22, 2018
Нет комментариев
Атеросклероз — это медленно прогрессирующее заболевание, поражающее крупные и средние артерии мышечного типа и крупные артерии эластического типа, характеризующееся избыточным отложением белково-липидных масс в интиме сосудов, пролиферацией гладкомышечных клеток и увеличением объема внеклеточного матрикса.

Этиология
Факторы риска атеросклероза можно подразделить на две группы: неустранимые и устранимые.
Неустранимые факторы риска:
• возраст (старше 40 лет у мужчин и 55 лет у женщин);
• мужской пол;
• наследственная предрасположенность: отягощенный семейный анамнез (раннее возникновение атеросклероза у близких родственников).
Устранимые (потенциально контролируемые) факторы риска:
• курение;
• дислипидемия — нарушение липидного профиля крови;
• гиподинамия (пониженная физическая активность);
• избыточная масса тела и ожирение;
• эндокринные нарушения, включая сахарный диабет;
• артериальная гипертензия;
• гомоцистеинемия;
• постменопаузальный дефицит эстрогенов у женщин;
• нейрогенные нарушения (психоэмоциональный стресс).
Такие факторы риска, как сахарный диабет или артериальная гипертензия, можно условно считать устранимыми по той причине, что при правильном лечении данных заболеваний наступает компенсация нарушенных функций, и их роль в развитии атеросклероза становится минимальной.
Рассмотрим отдельные факторы риска атеросклероза более подробно.
Возрастной фактор атеросклероза
Известно, что риск атеросклероза увеличивается с возрастом. Для мужчин это возраст старше 40 лет, для женщин — 50—55 лет. В молодом возрасте в стенке сосудов присутствуют в значительном количестве легко утилизируемые фосфолипиды, хорошо деполимеризующиеся кислые мукополисахариды (в частности, гиалуроновая кислота), склеропротеины (коллаген).
Все эти вещества принимают активное участие в обмене веществ, что обеспечивает сосудистой стенке эластичность и способность быстро реагировать на различные изменения. С возрастом уменьшается количество фосфолипидов, среди кислых мукополисахаридов увеличивается доля хондроитинеульфатов, способствующих утолщению стенки сосудов.
В среднем слое накапливается хромотропное вещество мукоидной природы, увеличивается количество склеропротеинов. Коллаген становится плохо экстрагируемым. Повышается чувствительность эндотелия к механическим воздействиям, наблюдается расширение субэндотелиального слоя.
В интиме сосудов появляются особые мышечные клетки, для которых характерно расположение миофибрилл по периферии цитоплазмы. В таких клетках накапливаются белковые соединения.
Кроме того, изменения липидного профиля крови (дислипидемия), которые рассматриваются как отдельный фактор риска, также чаще начинают развиваться именно в старшем возрасте.
Однако возрастной фактор и связанные с ним изменения в структуре и функции стенки артерий, а также изменения липидного спектра крови нельзя считать главными этиологическими факторами атеросклероза. Они лишь предрасполагают к его развитию.
Наследственная предрасположенность
Наследственные факторы могут оказывать влияние на развитие атеросклероза в результате генетически обусловленных изменений активности ряда ферментных систем. В частности, это подтверждается экспериментами, при которых атеросклероз пытались вызвать у животных путем скармливания им холестерина в больших количествах.
У крыс данный патологический процесс не развивается, т. к. ферментная активность стенок сосудов у них очень высока. У кроликов, напротив, происходит очень стремительное накопление холестерина в стенке артерий. Однако здесь необходимо подчеркнуть, что речь в данном случае идет не об атеросклерозе, а лишь о нарушении липидного обмена, приводящего к избыточному отложению холестерина.
Наследственная природа атеросклероза также подтверждается существованием такого заболевания, как эссенциалъная семейная гиперхолестеринемия (семейный ксантоматоз), при котором имеется врожденный генетически обусловленный дефект ферментных систем, ответственных за обмен холестерина. В этом случае у ряда членов одной семьи, начиная уже с детского возраста, развивается быстро прогрессирующий тяжелейший атеросклероз.
Курение
Среди устранимых факторов риска курение табака (никотинозависимость) следует поставить на первое место. Так, даже при умеренном потреблении никотина (до 15 сигарет в день) риск атеросклеротического поражения сосудов становится в два раза выше.
Гиподинамия
Недостаточная физическая активность, которая превратилась в одну из серьезнейших проблем человечества. B современном мире, выступает в качестве отдельного фактора риска атеросклероза. Дефицит физической нагрузки влечет за собой изменения обмена веществ, в том числе метаболизма липидов, которые играют важную роль в патогенезе данного заболевания.
Избыточная масса тела и ожирение
Многочисленные клинические наблюдения указывают на то, что атеросклероз «шагает рука об руку с ожирением». Связь двух этих состояний иллюстрируют следующим положением: атеросклероз может развиться и без ожирения, но нет ожирения без атеросклероза. При ожирении, как правило, повышается уровень триацилглицеридов в крови.
Появляются и другие изменения в липидном спектре крови, способствующие развитию атеросклероза. Однако следует отметить, что избыточная масса тела и ожирение приводят к подобным изменениям со стороны липидного обмена лишь по достижении определенного возраста.
Эндокринные нарушения
Нарушение функции желез внутренней секреции оказывает значительное влияние на патогенез атеросклеротического процесса. Так, при сахарном диабете атеросклероз начинает прогрессировать более интенсивно. Это связано, в частности, с тем, что недостаточность инсулина приводит к усилению синтеза эндогенного холестерина.
Важную роль в развитии атеросклероза играет также гипофункция щитовидной железы. Известно, что тиреоидные гормоны повышают активность липолиза. При дефиците этих гормонов может возникнуть торможение липолиза, что повлечет за собой нарушение липидного метаболизма в целом и, как следствие, развитие дислипидемии.
Нарушения жирового обмена могут быть вызваны дисфункцией и других эндокринных органов: гипофиза, половых желез и т. д.
Нейрогенные нарушения (психоэмоциональный стресс)
В развитии атеросклероза данный фактор играет очень важную роль. Атеросклероз в настоящее время с полным основанием рассматривается в ряду так называемых болезней цивилизации — условно выделяемой группы заболеваний, широко распространившихся в мире в XX в. и в начале XXI в. и связанных с возрастанием темпа жизни, обусловливающим частое возникновение психоэмоционального стресса.
Согласно данным статистики Всемирной организации здравоохранения, в странах с высоким уровнем промышленного производства атеросклероз становится причиной смерти в несколько раз чаще, чем в странах с развивающейся экономикой. Это объясняется тем, что на фоне научно-технического прогресса нагрузка на нервную систему лиц, непосредственно занятых в различных сферах полезной деятельности, существенно возрастает.
Многочисленные экспериментальные и клинические исследования подтверждают роль коркового невроза в возникновении и последующем развитии атеросклеротического процесса.
Отмечается также, что атеросклероз в большей степени распространен среди жителей городов, чем жителей сельской местности, а также среди людей, занятых умственным трудом, нежели физическим.
Одним из механизмов, за счет которых нейрогенные нарушения оказывают влияние на состояние сосудистой стенки, служит нарушение трофики стенки сосудов, возникающее в результате длительного нейрогенного спазма vasa vasorum — мелких сосудов, кровоснабжающих стенку артерий. Указанный механизм также может усиливаться за счет воздействия избытка катехоламинов, что характерно для стрессовых ситуаций. В результате указанных влияний нарушаются обменные процессы в сосудистой стенке, что создает предпосылки для развития атеросклеротического процесса.
Что касается таких факторов риска, как артериальная гипертензия, дислипидемия, постменопаузальный дефицит эстрогенов и гомоцитеинемия, то они играют непосредственную роль в патогенезе атеросклероза, в связи с чем и будут рассмотрены в следующем подразделе.
Патогенез
Предрасполагающие механизмы
По современным представлениям, развитие атеросклероза обусловлено сочетанием двух основных процессов, способствующих нарушению нормального обмена липидов и белков в стенке артерий:
• альтерация (повреждение) стенки артерий и последующее длительно существующее воспаление;
• дислипидемия — изменение липидного профиля крови.
Альтерация
Альтерация стенки артерий может быть результатом воздействия следующих факторов:
• артериальная гипертензия, при которой в местах бифуркации стенка артерий испытывает хронически повышенное напряжение сдвига, в результате чего постоянно происходит десквамация эндотелия;
• курение, способствующее спазму сосудов, агрегации тромбоцитов, а также усиленной выработке цитокинов, поддерживающих воспаление;
• инфекционные агенты, такие как Chlamydia Pneumoniae и Cytomegalovirus, относящийся к семейству Herpesviridae, — данные микроорганизмы способны оказывать прямой цитопатичеекий эффект, а также усиливать агрегацию тромбоцитов и инициировать иммунный ответ, результатом которого является повреждение эндотелия;
• гомоцистеинемия (повышенный уровень аминокислоты гомоцистеина в крови) служит фактором, способствующим избыточному образованию свободных радикалов кислорода, которые также повреждают сосудистую стенку; кроме того, гомоцистеин усиливает окисление липопротеинов низкой плотности и пролиферацию гладкомышечных клеток сосудов. Для поддержания нормального уровня гомоцистеина в крови требуются витамины Bg, В12 и фолиевая кислота, которые участвуют в утилизации данной аминокислоты. Повреждение эндотелия артерий рассматривается в настоящее время как пусковой фактор в развитии атеросклероза.
Дислипидемия
Дислипидемия — изменение липидного профиля крови, характеризующееся повышением уровня общего холестерина, липопротеинов низкой плотности (ЛПНП), липопротеинов очень низкой плотности (ЛПОНП), снижением уровня липопротеинов высокой плотности (ЛПВП). Холестерин и другие липидные метаболиты, будучи гидрофобными веществами, могут транспортироваться с кровью только при условии образования специальных транспортных систем — липопротеинов, которые содержат в своей структуре белки, обеспечивающие растворимость в воде.
Существует несколько видов липопротеинов:
• ЛПНП — транспортируют холестерин из печени в ткани и стенку сосудов;
• ЛПОНП — транспортируют триглицериды, фосфолипиды и холестерин из печени в ткани, содержат меньше холестерина, чем ЛПНП;
• АПВП — транспортируют холестерин из стенки сосудов и тканей в печень.
При рассмотрении патогенеза атеросклероза липопротеины принято подразделять на две группы: атерогенные, т. е. способствующие развитию атеросклероза (ЛПНП и в меньшей степени ЛПОНП) и ан-тиатерогенные (ЛПВП).
Однако следует иметь в виду, что липопротеины проявляют свойства атерогенности/антиатерогенности при изменении их нормального уровня в крови и, самое главное, лишь на фоне альтерации и воспалительного процесса в стенке артерий.
В клинической практике наиболее доступный индекс, отражающий состояние липидного профиля, — это уровень общего холестерина. В норме он составляет 3,9-5,2 ммоль/л. Пациенты, у которых концентрация общего холестерина составляет 5,2-6,76 ммоль/л, составляют «группу с умеренным риском» развития атеросклероза; гиперхолестеринемия (свыше 6,76 ммоль/л) свидетельствует о высоком риске.
Эстрогены оказывают нормализующее влияние на эстроген-фосфо-лицетиновый индекс, предупреждая развитие дислипидемии у женщин фертильного возраста. У женщин в период постменопаузы и у мужчин данный защитный механизм отсутствует.
Механизмы атеросклеротического повреждения сосудов
Прежде всего, необходимо отметить, что транспорт холестерина в сосудистую стенку и фагоцитоз его избытков макрофагами — это нормальный процесс. Однако в обычных условиях макрофаги захватывают ограниченное количество холестерина и затем покидают стенку артерии.
При развитии атеросклероза ЛПНП подвергаются перекисному окислению с участием активных форм кислорода, превращаясь в «модифицированные» ЛПНП, которые способны накапливаться в макрофагах в больших количествах. В результате образуются так называемые пенистые клетки. В дальнейшем пенистые клетки разрушаются. При этом выходящие из них липидно-белковые массы накапливаются в субэндотелиальном слое артерии. Липиды откладываются как внутри клеток (макрофагов и гладкомышечных клеток), так и в межклеточном пространстве.
С другой стороны, активированные тромбоцит макрофаги и клетки, входящие в состав сосудистой стенки, выделяют факторы, которые стимулируют миграцию гладкомышечных клеток в интиму.
Активированные макрофаги также выделяют цитокины, способствующие миграции Т-клеток и моноцитов в интиму, а также стимулирующие продукцию факторов роста (вызывают пролиферацию гладкомышечных клеток) и синтез активных форм кислорода (окисляют ЛПНП). Гладкомышечные клетки начинают пролиферировать и вырабатывать коллаген, составляющий основу соединительнотканной капсулы атеросклеротической бляшки.
Стадии атеросклероза
1. Долипидная стадия. Характеризуется альтерацией и воспалением в стенке артерий и развитием дислипидемии. Однако видимые морфологические признаки атеросклероза отсутствуют.
2. Липоидоз. В интиме откладываются липидно-белковые массы, начинается склеротический процесс.
3. Липосклероз. Формируется атеросклеротическая бляшка: продолжается накопление липидно-белковых масс с одновременным развитием соединительной ткани.
4. Атероматоз. На этой стадии бляшка представляет собой плотную соединительнотканную капсулу, заполненную детритом, представляющим собой продукт распада липидов и белков.
5. Атерокалъциноз. Происходит отложение солей кальция в бляшке.
6. Атероматозная язва. Оболочка бляшки становится очень тонкой, бляшка изъязвляется, а ее содержимое попадает в кровоток.
Исходы атеросклероза
1. Стеноз артерии.
2. Разрыв или поверхностная эрозия атеросклеротической бляшки, создающие условия для развития тромбоза (наиболее частый механизм возникновения острого инфаркта миокарда).
3. Уменьшение прочности сосудистой стенки, служащее причиной развития аневризм с риском их последующего разрыва.
4. Распад атеросклеротической бляшки, сопровождающийся отрывом небольших фрагментов, которые, таким образом, превращаются в эмболы. Последние с током крови переносятся в артерии более мелкого калибра и, закупоривая их, вызывают ишемию тканей.
Роль атеросклероза в патологии сердечно-сосудистой системы
При атеросклерозе чаще всего поражаются следующие артерии (приведены в порядке убывания частоты):
• брюшная аорта;
• коронарные артерии;
• подколенная и бедренная артерии;
• грудная аорта;
• внутренняя сонная артерия;
• мозговые артерии (особенно виллизиев круг).
Атеросклероз служит наиболее частой причиной следующих патологических состояний:
• острый инфаркт миокарда (в 95 % случаев);
• острое нарушение мозгового кровообращения (инфаркт мозга);
• окклюзия артерий брыжейки;
• гангрена нижних конечностей;
• разрыв аневризм.
В первых четырех пунктах указаны состояния, при которых атеросклероз является причиной локального утолщения стенки сосудов, в результате чего уменьшается их просвет и, как следствие, проходимость, что ведет к развитию ишемии. Другой механизм ишемии связан с тем, что атеросклероз нередко инициирует образование тромбов.
Загрузка…


