Золотой стандарт диагностики коронарного атеросклероза
А. ЭхоКГ.
Б. Коронароангиография.
В.
ЭКГ.
Г.
Позитронная эмиссионная томография.
Д.
Стресс-ЭхоКГ.
30.
Наиболее чувствительным методом
диагностики атеросклеротического
поражения грудной аорты считается:
А Чреспищеводная ЭхоКГ.
Б. Рентгенография органов грудной
клетки.
В. Трансторакальная ЭхоКГ.
Г. Компьютерная томография.
Д. Позитронная эмиссионная томография.
31. ЭКГ- признаками стабильной стенокардии
не являются:
А) депрессия сегмента ST
Б) инверсия зубца Т
В) впервые возникшая полная блокада
левой ножки пучка Гиса
Г) подъем сегмента ST
32. К стабильной стенокардии напряжения
относятся клинические формы стенокардии:
А) ранняя постинфарктная стенокардия
Б) впервые возникшая стенокардия
В) стенокардия напряжения III ФК
Г) вариантная стенокардия
33. «Золотой» стандарт диагностики
стабильной стенокардии напряжения:
А) ЭКГ
Б) ЭХО КГ
В) проба с дозированной физической
нагрузкой
Г) коронароангиография
34.Эквиваленты стенокардии:
А) одышка
Б) резкая утомляемость
В) сердцебиение при физической нагрузке
Г) одышка и резкая утомляемость при
физической нагрузке
35. В какой ситуации
возникает боль при III функциональном
классе стенокардии напряжения:
А) в покое
Б) при подъеме на один пролет и прохождении
пешком расстояния 300-400 метров
В) при ходьбе по ровной местности и
подъеме на 1 пролет
Г) при значительных физических нагрузках
36. ЭКГ-критерии переднего
распространенного Q-образующсго
ИМ в остром периоде:
A. Подъем сегмента STв отведениях II,
III,
aVF.
Б. Подъем сегмента STв отведениях II,
III,
aVF
и депрессия сегмента SТ
вотведениях I,
AVL,
V
1-4.
B. Подъем сегмента STв отведениях I,
AVL,
V
1-4.
Г. Депрессия сегмента ST
в отведениях I,
AVL,
V4-6.
Д. Подъем сегмента ST
в отведениях I,
AVL,
V
1-4
и депрессия сегмента ST
в отведениях II,
III,
aVF.
37. ЭКГ-критерии нижнего
Q-образующего
ИМ в остром периоде:
A. Подъем сегмента ST
в отведениях II,
III,
aVF
Б. Подъем сегмента STв отведениях II,
III,
aVF
и депрессия сегмента STвотведениях I,
AVL,
V1-4
B. Подъем сегмента STвотведениях I,
аVL,
V1-4.
Г. Депрессия сегмента STeотведениях I,
аVL.
V4-6.
Д. Подъем ceгмента
ST
в отведениях I,
AVL,
V1-4
и депрессия сегмента ST
в отведениях II,
III,
aVF.
38. Диагностическое значение при подозрении на им имеет увеличение мв-кфк на:
A. 20 %
Б. 50 %
B. 75 %
Г. 100 %.
Д. Не имеет диагностического значения.
39. Диагностическое значение
при подозрении на инфаркт миокардаимеет увеличение
тропонинов Т и I
на:
A. 20 %.
Б. 50 %.
B. 75 %.
Г. 100 %.
Д. Не имеет диагностического значения
40. Диагностическое значение
при подозрении на ИМ имеет увеличение
АСТ на:
A. 20 %.
Б. 50 %.
B. 75 %.
Г. 100 %.
Д. Не имеет диагностического значения.
41.
Риск тромбоэмболических осложнений
возрастает:
А – вегетаций с
высокой плотностью
Б – локализации
вегетаций на аортальном клапане
В – с увеличением
размера вегетаций более 1 см
Г – быстрой
деструкции клапана
Д – стафилококковой
этиологии
42
. К сосудистым осложнениям относиться:
А – микотическая
аневризма
Б – пятна Рота
В – узелки Ослера
Г – ревматоидный
фактор
Д – гломерулонефрит
43.
В отношении ИЭ справедливы следующие
утверждения, кроме одного:
А – заболевают
чаще мужчины
Б – при первичном
ИЭ чаще поражается аортальный клапан
В – при вторичном
ИЭ чаще поражается митральный клапан
Г – лечение начинают
с умеренных доз антибактериальных
средств в сочетании с глюкокортикостероидами
Д – для подострого
ИЭ более характерны иммунологические
проявления
44.
Для ИЭ характерны следующие лабораторный
показатель:
А – эритроцитоз
Б – бактериурия
В – лейкоцитоз
Г – тромбоцитоз
Д – повышение
титра комплемента
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
 Обычно атеросклероз ассоциируется с наличием бляшек в сосудах сердца, нижних конечностей, сонной артерии. Однако не каждый, кто следит за своим здоровьем, знает о субклиническом атеросклерозе – заболевании, коварство которого заключается в отсутствии клинических проявлений. Подробнее об особенностях этого коварного недуга рассказывает главный врач ФГБУ «НМИЦ профилактической медицины», д.м.н. Наталья Евгеньевна Гаврилова.
Обычно атеросклероз ассоциируется с наличием бляшек в сосудах сердца, нижних конечностей, сонной артерии. Однако не каждый, кто следит за своим здоровьем, знает о субклиническом атеросклерозе – заболевании, коварство которого заключается в отсутствии клинических проявлений. Подробнее об особенностях этого коварного недуга рассказывает главный врач ФГБУ «НМИЦ профилактической медицины», д.м.н. Наталья Евгеньевна Гаврилова.
В ЗЕРКАЛЕ СТАТИСТИКИ
Считается, что среди большого числа людей, подверженных невысокому риску сердечно-сосудистых заболеваний, может возникнуть гораздо больше случаев заболевания, нежели у меньшинства, входящего в группу высокого риска. Так, доля населения с низким и средним сердечно-сосудистым риском составляет порядка 75%, а доля населения с высоким сердечно-сосудистым риском — всего 25%. Уже в 1995 году было установлено, что 68% случаев инфаркта миокарда развивается при поражениях коронарных артерий менее 50%. Лишь в 18% случаев инфаркт миокарда развивается при поражениях коронарных артерий от 50 до 70%, и лишь в 14% — при поражениях, превышающих более 70%.
Такая неутешительная статистика обусловлена развитием у больных субклинического атеросклероза (атеросклеротического поражения сосудистого русла), который долгое время протекает без каких-либо симптомов и достаточно высоко распространен у пациентов в возрасте старше 50 лет. Как показало исследование Cardiovascular Health Study, проводившееся в США в 1989-1992 годах, 36% женщин и почти 40% мужчин имеют поражения сосудов. Эти данные были подтверждены и Фармингемским исследованием сердца, посвященное причинам изучения причин атеросклероза и длившимся почти 65 лет. Согласно данным этого исследования, атеросклеротическое поражение сосудов также имеют около 40% мужчин и женщин.
СКРЫТАЯ ОПАСНОСТЬ
Субклинический атеросклероз – это патологический процесс, который опасен, прежде всего, отсутствием каких-либо симптомов на протяжении длительного периода времени, что откладывает время обращения больного к врачу. При этом формирование атеросклеротических бляшек находится в начальной стадии, а сужение сосудов не достигает значимых изменений. Заболевание не всегда прогрессирует постепенно и может внезапно проявить себя развитием инфаркта миокарда, острым нарушением мозгового кровообращения или даже привести к внезапной смерти.
Но даже если заболевание и не проявляется столь остро, оно тем не менее поражает несколько сосудистых бассейнов, а отдаленный прогноз его развития, как правило, неблагополучный. Поэтому важную роль играет ранняя диагностика субклинического атеросклероза и своевременная оценка сердечно-сосудистого риска. Однако использование современных неинвазивных методов диагностики этого заболевания позволит на ранних этапах выявлять пациентов высокого сердечно-сосудистого риска и более эффективно подходить к вопросам первичной сердечно-сосудистой профилактики.
КАК ОЦЕНИТЬ СКРЫТУЮ УГРОЗУ
Для выявления субклинического атеросклероза мы используем дуплексное сканирование брахиоцефальных артерий, а не компьютерную томографию. Эти подходы соответствуют европейским рекомендациям 2016 года, а в 2017 году мы включили их и в свои собственные рекомендации как обладающие дополнительной ценностью при оценке сердечно-сосудистого риска.
В диагностике субклинического атеросклероза важно и такое исследование, как оценка лодыжечно-плечевого индекса (ЛПИ). Это достаточно новый и надежный метод определения сужения артерий В зависимости от итогового уровня показателя у больного можно выявить наличие или установить отсутствие периферической артериальной окклюзионной болезни.
«Золотым стандартом диагностики» коронарного атеросклероза считается коронарография. При том, что это инвазивный и дорогостоящий метод, в 40% случаев, проводя исследование, мы видим непораженные коронарные артерии.
В нашем Центре был предложен интегрированный параметр, позволяющий неинвазивно оценить степень развития субклинического атеросклероза. Он включает в себя оценку различных показателей: пол, наличие атеросклеротических бляшек и различные биохимические факторы крови, которые участвуют в процессе развития атеросклероза (уровень триглицеридов, глюкозы, фибриногена, высоко чувствительного С-реактивного белка, уровень адипонектина).
Каждому параметру мы присваиваем определенное количество баллов и индивидуально для каждого пациента, на основе его персональных показателей, рассчитываем результат. Критерии оценки таковы: результат до 4 баллов говорит об отсутствии коронарного поражения, и мы рекомендуем пациенту динамическое наблюдение. От 5 до 8 баллов — это так называемая «серая зона». В этом случае мы с высокой степенью вероятности можем заподозрить наличие у пациента субклинического поражения, и это требует пристального внимания, проведения дополнительных методов неинвазивного обследования и более тщательного динамического наблюдения пациента. Если же показатель биомаркера равен или превышает 9 баллов, мы можем говорить о наличии выраженного поражения коронарных артерий. Такому пациенту необходимо рекомендовать прохождение коронарографии, по результатам которой будет принято клиническое решение.
 Что такое атеросклероз коронарных сосудов, механизм образования
Что такое атеросклероз коронарных сосудов, механизм образования
Атеросклероз коронарных сосудов (атеросклероз венечных сосудов) — это хроническое заболевание, которое характеризуется образованием липидных бляшек в артериях сердца. Процесс образования бляшек связан с чрезмерным количеством «плохих» жиров в организме — холестеринов липопротеидов низкой плотности, которые, накапливаясь, оседают в стенках артерий. Отложения холестерина наслаиваются, увеличиваются в размере, постепенно сужают просвет сосудов. И, соответственно, чем хуже кровоснабжается орган, тем больше страдает его функция — наступает ишемия тканей (недостаточность кислорода и питательных веществ, которые поступают с кровью). Таким образом, атеросклероз может развиться в любых крупных и средних артериях: в грудной и брюшной аорте, в почечных артериях, в мозговых артериях, в сосудах нижних конечностей. Однако наиболее распространённым, клинически значимым и жизнеугрожающим является поражение коронарных сосудов, которое проявляется стенокардией напряжения и инфарктом миокарда. Более того, если кровоток в почечных или брюшных сосудах более-менее неизменен, то в венечных артериях он постоянно изменяется вследствие физических нагрузок или эмоциональных колебаний, что даёт дополнительную нагрузку. Атеросклеротическое поражение и прогрессирующая недостаточность кровотока в сердце называется ишемической болезнью сердца.
Атеросклероза коронарных артерий классификация
В зависимости от степени сужения артерий, существуют следующие виды атеросклероза:
- нестенозирующий (просвет сосуда сужен менее чем на 50%, не проявляется клинически);
- стенозирующий (просвет сосуда сужен более чем на 50%, есть клинические проявления).
Важно понимать, что, по сути, эта классификация не имеет клинической важности, так как пациенты чаще всего обращаются к врачу за помощью уже с выраженной симптоматикой ишемической болезни сердца, то есть, со стенозирующим атеросклерозом. Также следует отметить, что подобный диагноз можно поставить только после инструментальных исследований, при непосредственной визуализации бляшки.
В зависимости от артерий и их разветвлений, которые поддаются атеросклеротическим изменениям, выделяют анатомическую классификацию:
- атеросклероз ствола левой коронарной артерии;
- атеросклероз передней межжелудочковой ветви левой коронарной артерии;
- атеросклероз огибающей ветви левой коронарной артерии;
- атеросклероз правой коронарной артерии.
За распространённостью атеросклероза различают:
- локализированный (верхней, средней, нижней части сосуда);
- диффузный.
Причины атеросклероза, факторы риска
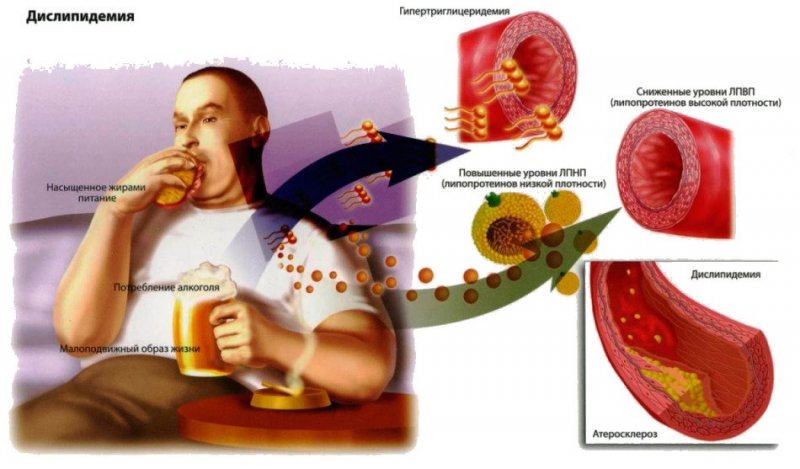
Однозначная причина атеросклероза не установлена, однако существует прямая зависимость между заболеванием, смертностью от ишемической болезни сердца и повышением уровня холестерина. Так, клинически важным считается повышение уровня общего холестерина более 5ммоль/л и липопротеинов низкой плотности более 3ммоль/л.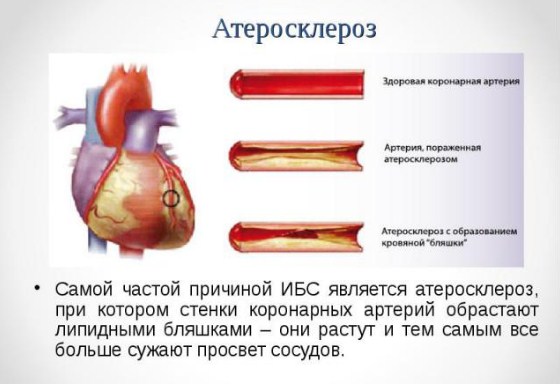
Немаловажно наличие факторов сердечно-сосудистого риска, которые в совокупности с дислипидемией приводят к развитию ишемической болезни сердца вследствие атеросклероза коронарных сосудов. Наиболее значимые факторы риска представлены ниже.
Те, что не модифицируются:
- пожилой возраст (мужчины старше 55 лет, женщины старше 65 лет);
- мужской пол;
- отягощённый семейный анамнез (наличие в семье родственника с диагностированным атеросклерозом в возрасте до 55 у мужчин, до 65 у женщин).
Те, что модифицируются:
- курение;
- ожирение;
- гиподинамия;
- артериальная гипертензия;
- сахарный диабет;
- дислипидемия (повышение липопротеинов низкой плотности на фоне снижения липопротеинов высокой плотности);
- употребление алкоголя.
Симптомы атеросклероза коронарных артерий
Атеросклероз — это тихий убийца. Заболевание долгое время может проходить бессимптомно. Да, могут быть приступы головной боли, быстрая утомляемость, но, обычно, люди игнорируют эту симптоматику. Более выраженные проявления атеросклероза развиваются тогда, когда просвет сосудов сужен атеросклеротической бляшкой больше чем на 50%. Тут клиника может быть самой разнообразной: от незначительного покалывания в области сердца, до развития инфаркта миокарда. Наиболее частое проявление атеросклероза — это стенокардия напряжения. Вот список самых типичных её проявлений:
- возникновение острой жгучей боли за грудиной;
- боль в некоторых случаях распространяется в область руки, плеча, лопатки, нижней челюсти слева, эпигастрия;
- возникновение боли во время физических нагрузок (быстрой ходьбы, подъёма по лестнице, бега);
- длительность приступа до 5 минут, но не более 15 минут;
- боль купируется приёмом нитроглицерина.
Признаки инфаркта миокарда при атеросклерозе:
- резкая боль за грудиной жгучего, сжимающего характера, но, в отличие от стенокардии, более интенсивная, мучительная;
- боль имеет более широкую иррадиацию;
- боль длится 20-30 минут;
- боль не проходит после приёма нитроглицерина.
Диагностика атеросклероза коронарных артерий
Лабораторная и инструментальная диагностика атеросклероза ставит перед врачом следующие цели:
- » выявление атеросклеротических изменений в виде бляшек;
- » локализация атеросклеротических бляшек, их распространённость;
- » степень стеноза (сужения) или окклюзии (полного закрытия просвета) поражённых сосудов;
- » оценка нарушения функции сердца;
- » наличие факторов риска (особенно, повышение уровня холестерина).
Лабораторная диагностика атеросклероза КА включает в себя:
- Липидограмму (уровень общего холестерина, липопротеидов низкой и высокой плотности, триглицеридов). Данные цифры косвенно указывают на повышенный риск наличия атеросклероза, и, соответственно, повышенный сердечно-сосудистый риск.
- Биохимический анализ на глюкозу крови.
- Инструментальные неинвазивные методы диагностики атеросклероза КА
- Электрокардиография.
- Рентгенография органов грудной полости (позволяет провести дифференциальную диагностику с другими сердечно-сосудистыми заболеваниями, определяет наличие кальцинатов в аорте).
- Толщина комплекса интима-медиа (увеличение показателя свидетельствует о наличии атеросклеротической бляшки в просвете сонных артерий).
- Мультиспиральная компьютерная томография (визуализация кальцификатов в коронарных артериях, что свидетельствует о завершающей стадии развития атеросклеротической бляшки).
- Магнитно-резонансная томография (визуализация просвета коронарных артерий,менее информативный метод, нежели инвазивные методы, используется при отсутствии клиники ишемической болезни сердца).
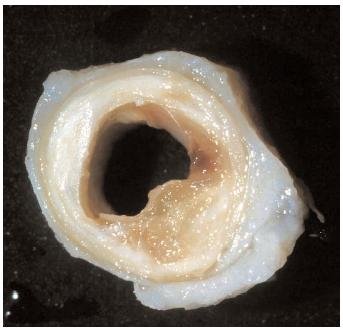
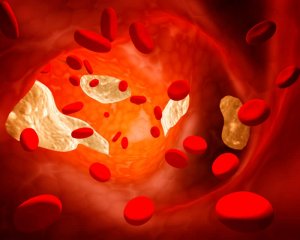
Вот так выглядит сосуд, поражённый атеросклерозом
Инструментальные инвазивные методы диагностики:
- Рентгенконтрастная коронарография (золотой стандарт, основной метод подтверждения диагноза. При введении контраста визуализируется сужение просвета сосуда или его окклюзия. Исследование степени стеноза коронарных артерий и оценки для хирургического вмешательства.
- Внутрисосудистое ультразвуковое исследование (используют для оценки размера, структуры бляшки в коронарных артериях).
- Рентгенконтрастная вентрикулокоронарография (оценка качества имплантации стента).
Контроль атеросклероза с помощью гаджетов
На сегодняшний день существует множество девайсов, способных измерять показатели крови в домашних условиях. Все мы знаем о глюкометрах, которые измеряют уровень сахара в крови, являясь особо ценными для людей с диабетом; об экспресс-тестах для определения количества гемоглобина при анемиях. А вот для больных кардиологического профиля с атеросклерозом, либо для людей, которые придерживаются диеты и контролируют поступающее количество жиров, разработан портативный многофункциональный анализатор крови, который кроме вышесказанных показателей, определяет уровень общего холестерина, липопротеинов низкой плотности и триглицеридов. Но технологии «одомашнивания» лабораторий не останавливаются, к примеру, инженеры из Корнеллского университета в США изобрели смарт-карту и создали приложение, которые позволяют измерять уровень холестерина со смартфона, используя для этого такие биологические жидкости как кровь, слюну, пот. В комплектацию этого девайса входят смарт-карта, которая крепится к камере смартфона и тест-полоски. Смарт-карта имеет встроенную вспышку, которая равномерно освещает тест полоску, что вставляется в прибор.
Приложение, установленное на телефон, калибрует насыщенность и степень изменения цвета на полосках и трансформирует данную информацию в виде результата на экран смартфона. Разработчики утверждают, что данный девайс с высокой точностью определяет уровень холестерина, запрашивая на это минимум усилий и времени — всего лишь за 1 минуту. Таким образом, подобный гаджет положительно повлияет на профилактику атеросклероза, раннюю его диагностику и контроль лечения — проверить уровень холестерина может каждый, лёжа на диване.
Лечение атеросклероза коронарных артерий
Атеросклероз — это заболевание, которое можно предотвратить или отстрочить время его появления. Этого легко можно добиться, если придерживаться простых методов профилактики, а также лечения атеросклероза:
- активно контролировать и минимизировать факторы риска;
- прогнозировать и контролировать атеросклеротические бляшки, вовремя реагировать на их отрыв;
- качественное и своевременное хирургическое вмешательство.
Немедикаментозное лечение
Хирургическое лечение и медикаментозные препараты это, конечно, хорошо, но если человек не изменит свой образ жизни, не скорректирует свой рацион питания, то никакие таблетки ему не помогут. Модификация образа жизни состоит из следующих позиций:
- Диеты. Она направлена на то, чтобы снизить уровень холестерина в крови и скорректировать массу тела.
- Не курить. Обязательное условие для того, чтобы лечебные манипуляции были эффективны.
- Отказ от алкоголя. Обязательный фактор, который должен модифицироваться.
- Минимизация стрессовых ситуаций и эмоциональных потрясений.
- Нормализация ритма жизни.
Диета при атеросклерозе.
Стоит отметить, атеросклероз возникает из-за того, что в организме нарушается обмен жиров. Это, в свою очередь, приводит к тому, что в крови повышается уровень холестерина, повышается вероятность развития инфаркта миокарда, ишемической болезни сердца. Известно, снижение общего холестерина и «плохих» его фракций сопровождается значительным снижением вероятности того, что у вас разовьётся сердечно-сосудистое заболевание, которое при худшем сценарии может привести к смерти. Наиболее доступный способ коррекции жирового обмена — диетотерапия.
Принципы диетотерапии:
- Снижение общей энергетической ценности суточного рациона. Следует учесть, что низкокалорийная диета должна подбираться индивидуально, — резкое и нерациональное ограничение калоража у больных атеросклерозом и ИБС считается опасным. Оптимальное количество употребляемых калорий в сутки — 2 тыс.
- Ограничение жиров на 20-25% от суточного рациона. Снизив количество жиров в своём рационе, вы автоматически снижаете содержание холестерина в крови — это доказанный факт.
- Ограничивайте поступление в организм насыщенных жирных кислот. Врачам известно, что наиболее вредные жиры — это жиры животного происхождения. Вот несколько продуктов, которые обладают наибольшим количеством этих жиров: говяжий, свининой жир, маргарин, сливочное масло.
- Увеличение мононенасыщенных и полиненасыщенных жирных кислот. Этот вид жиров полезнее, чем те, о которых мы писали выше. Вы можете найти мононенасыщенные и полиненасыщенные жиры в таких продуктах: птице, рыбе, арахисовом масле, оливковом масле и подсолнечном. Рекомендуемое увеличение ненасыщенных жирных кислот — 15-20% от суточного рациона.
- Изменение соотношения простых и сложных углеводов. Важно ограничиться от легкоусвояемых углеводов (мучные изделия, сахар, кофе, варенье) и увеличить количество сложно усвояемых (овощи, зелень, несладкие фрукты). Полезно добавление в рацион овощей с большим количеством клетчатки, грубых волокон (сырые морковь, свёкла, капуста, а также зелень). Эти продукты нормализуют работу кишечника, обеспечивают длительное ощущение сытости.
- Ограничение продуктов, богатых на холестерин. К таким продуктам относятся: сливочное масло, жирные сорта мяса (свинина, баранина) птицы и рыбы, яичный желток, креветки, консервированная печень трески.
Дозированные физические нагрузки
Лечебная физкультура эффективно справляется с рядом проблем, характерных для атеросклероза и ИБС: повышает стойкость сердечной мышцы к физическим нагрузкам, положительно влияет на тонус сосудов и нормализует давление, активизирует холестериновый обмен. Адекватное время динамических упражнений — 30-40 минут 1 раз в день.
Виды физических нагрузок:
- ходьба на протяжении небольшого периода времени (15-20 минут) — её ещё называют дозированной; со временем можно увеличивать длительность ходьбы до 40 минут;
- занятия на велотренажёре (продолжительность — до 20 минут, кратность — 3 раза в неделю);
- лёгкая или лечебная гимнастика (базовый набор упражнений, который стоит повторять три раза в неделю на протяжении 40 минут);
- лечебный маcсаж
Медикаментозное лечение
Если же нет результатов от методов, которые мы описали выше, то приходится прибегать к медикаментозным методам лечения. Лучше всего снижают холестерин гиполипидемические препараты. Список препаратов этой группы находится ниже в таблице.
| Класс препаратов | Название препаратов | Эффект, механизм действия | Дозы | Противопоказания |
| Статины | Аторвастатин, Симвастатин, Розувастатин | Снижение общего холестерина, снижение липопротеинов низкой плотности | Аторвастатин(10-80мг/сутки); Симвастатин(20-80мг/сутки) | Тяжёлая острая или хроническая болезнь печени |
| Секвестранты желчных кислот | Холестирамин | Снижение липопротеидов низкой плотности | Холестирамин (2-4г 2р/сутки) | Триглицериды >4.5 ммоль/л |
| Пролонгированные формы никотиновой кислоты | Никотиновая кислота | Снижение липопротеинов низкой плотности, повышение липопротеидов высокой плотности, снижение триглицеридов | Никотиновая кислота (1-1.5 мг/сутки) | Хронические заболевания печени, подагра |
| Фенофибрат | Фенофибрат | Повышение липопротеинов высокой плотности | Фенофибрат (100 мг 2р/сутки) | Почечная недостаточность, заболевания печени |

Нужно заметить, что в схему лечения входят следующие пункты. Первое — это адекватная коррекция артериального давления, второе — это контроль уровня глюкозы, третье — антиагрегантная терапия, если у пациента поставлен диагноз — ишемическая болезнь сердца.
Хирургическое лечение
На самом деле, методы хирургического лечения атеросклероза применяются довольно редко и только при самом злокачественном варианте развития заболевания. Обязательное условие проведения операции: сужения просвета сосуда более чем на 70%, нестабильная стенокардия, инфаркт миокарда. Реваскуляризация миокарда — это вид хирургического вмешательства, который способствует тому, чтобы восстановить правильный кровоток. На объём и метод хирургического вмешательства при атеросклерозе также влияет массивность поражения сердечной мышцы и расположение повреждённого участка.
Методы коронарной реваскуляризации:
- Транслюминальная коронарная ангиопластика. Операция заключается во введении специального балончика в артерию, вследствие чего сосуд расширяется и кровоток восстанавливается.
- Аорто-коронарное шунтирование. во время данной операции создаётся дополнительный «обходной» сосуд, который соединяет артерию выше и ниже места сужения атеросклеротической бляшкой, тем самым восстанавливая кровоснабжение.
Атеросклероз видео
Новые материалы по этой тематике:
- —
- —
- —
- —
- —
- —
- —
Старые материалы по этой тематике:
- —
- —
- —
- —
- —
- —
- —