Желтая слизь при бронхите
Во время диагностического обследования при подозрении на бронхит пациенты сдают на анализ не только мочу и кровь, но и бронхиальную мокроту.
Эта субстанция обильно выделяется при воспалении бронхов и выводит патогенные микробы, спровоцировавшие кашель.
Мокрота при бронхите исследуется для определения этиологии кашля, что позволяет подобрать наиболее адекватную схему лечения.
Мокрота и ее функции
Воспалительный процесс в бронхах всегда сопровождается выделением большого количества слизи, называемой мокротой. Интересно узнать о функциях мокроты в дыхательных путях человека.
- В норме бронхиальный секрет выделяется в небольшом количестве и выполняет функцию защиты дыхательных трубочек – бронхов – от инородных тел, попадающих в респираторную систему. Это не только взвешенные в воздухе частицы пыли или дыма, но и многочисленные микробы, способные инфицировать организм.
- Секрет регулярно обновляется и, чтобы не скапливаться в просвете бронхов, постоянно продвигается вверх по трахее.
- Продвижение его вверх обеспечивают реснички особого внутреннего слоя дыхательных путей – реснитчатого эпителия.
- Бронхиальный секрет поднимается к надгортаннику – эластичному хрящу, отделяющему вход в гортань от входа в пищевод, там происходит заглатывание слизи, совершенно не замечаемое человеком.
- В норме секрет не должен выходить наружу, но при бронхите мокрота бывает такой обильной, что во время кашля ее приходится отхаркивать и выплевывать.
- Чем гуще бронхиальная слизь, тем сложнее ресничкам продвигать ее вверх по трахее, поэтому при бронхите часто бывает, что не отходит мокрота. Тогда человек совершает откашливающее движение – и она отхаркивается.
Главная функция бронхиального секрета – защита дыхательных путей и очищение их от патогенных частиц, проникающих извне.
Причины появления мокроты при бронхите

Появление обильной бронхиальной слизи обусловлено попаданием в дыхательные пути вредоносных агентов (бактерий, вирусов, грибков) или аллергенов.
Инфекция, оказавшись в благоприятной среде, начинает активно размножаться, вызывая воспалительный процесс в месте своего пребывания.
Дыхательная система реагирует на это усиленной выработкой слизи, которая захватывает патогенных микробов или вирусы и эвакуирует их из организма. Этим можно объяснить наличие кашля с мокротой, который отмечается при остром бронхите.
При нормальной работе иммунной системы организм может справиться с кашлем за 5-7 дней при соблюдении условий для быстрого выздоровления дома (умеренная температура воздуха, не сухой воздух в помещении, обильное теплое питье).
Если кашель не приносит облегчения, а выделяемая слизь приобретает необычную окраску или появляются гнойные включения, требуется медикаментозная терапия.
Особенности мокроты при бронхите

Благодаря многолетнему клиническому опыту врачи могут определить стадию течения и степень тяжести бронхита по цвету мокроты.
По этому же параметру можно предположить этиологические (причинные) факторы развития воспаления в бронхах:
- при остром бронхите бронхиальный секрет (мокрота) обычно представляет собой вязкую белесую полупрозрачную слизь, которая со временем может приобрести желтоватый оттенок, говорящий о бактериальной инфекции;
- характер мокроты при хроническом бронхите схож с признаками отделяемого при начале острого процесса, но слизь при этом более прозрачная и комковатая;
- желтая окраска мокроты при остром и затяжном бронхите говорит о присутствии в ней особых иммунных клеток – нейтрофилов, которые обычно устремляются в инфекционные или аллергические очаги воспаления;
- желтоватая и коричневатая слизь отделяется из бронхов курильщиков, что обусловлено влиянием никотина и наличием хронической патологии;
- желтовато-зеленая и зеленая мокрота – верный признак бактериального генеза бронхита и его затяжного характера;
- красный цвет бронхиальной слизи придают красные кровяные тельца – эритроциты, этот признак считается опасным и неблагоприятным, так как может указывать на осложнения в виде туберкулеза или ТЭЛА (тромбоэмболии легочной артерии);
- коричневый оттенок слизи связан с распадом красных телец, что случается при токсическом поражении дыхательной системы и тяжелых формах бронхита.
Незначительные вкрапления красного или коричневого цвета в бронхиальном секрете могут появиться вследствие повреждения капилляров слизистых оболочек дыхательных путей, такое бывает при сухом надсадном кашле.
Изучение характеристик мокроты облегчает подбор наиболее подходящей схемы лечения бронхита.
Анализ мокроты
Лабораторное исследование (анализ) мокроты при бронхите позволяет оценить не только цвет, но и другие физико-химические и органолептические свойства этого секрета:
- запах – в норме выделяемая бронхами слизь не должна иметь запаха, его появление обычно говорит о генерализации воспалительного процесса, присоединении бактериальной инфекции, возникновении очагов нагноения;
- наличие примесей – об очагах нагноения говорят и примеси гноя в секретируемой бронхами слизи;
- консистенцию – вязкая, плохо отделяющаяся слизь характерна для начальных стадий течения бронхита, кашель с такой мокротой часто путают с сухим;
- текучесть – при нормальной текучести секрета он имеет желеобразную консистенцию и довольно легко отхаркивается, что говорит о его нормальной реологии.
Консистенция и текучесть объединяются в единое понятие, называющееся реологией мокроты. Чем лучше реологические свойства бронхиального секрета, тем легче он откашливается.
Кроме того, анализ позволяет установить наличие в слизи особых кровяных телец, например, нейтрофилов, указывающих на воспалительный процесс, или эозинофилов, подтверждающих аллергическую природу бронхита.
Методы выведения мокроты
Откашливание слизи приводит к освобождению просвета дыхательных путей, облегчению дыхания и выведению патологической флоры из организма.
Но для того чтобы слизь отходила, она должна иметь нормальную текучесть, а в начале бронхита мокрота, как правило, вязкая и трудно отделяющаяся.
Поэтому главная задача на начальном этапе лечения кашля – как улучшить отхождение вязкой мокроты при остром бронхите. В современной медицине для этой цели используется целый комплекс различных методов.
Медикаменты

Во многих случаях остановить кашель удается и без медикаментов. Но если специалист посчитает, что без них при бронхите не обойтись, то, скорее всего, назначит лекарства, разжижающие мокроту, или муколитики (препараты муколитического действия) на основе:
- бромгексина;
- ацетилцистеина;
- гвайфенезина;
- эрдостеина;
- амброксола и других.
Нередко параллельно с муколитическими лекарствами назначают отхаркивающие средства, помогающие эвакуировать мокроту из бронхов.
При наличии бронхообструкции (закупорки или сужения просвета бронхов из-за обилия секрета) целесообразно применение бронхорасширяющих аэрозолей с такими действующими веществами, как сальбутамол, ипратропия бромид, фенотерол и другие.
Препараты, подавляющие кашлевой рефлекс, или противокашлевые, при бронхите с обильной мокротой принимать запрещается.
Главное правило при медикаментозном лечении бронхита – не заниматься самолечением, а консультироваться с врачом по вопросам, что пить и как бороться с вязкой мокротой.
Ингаляции

Очень хороший эффект дают такие процедуры при бронхите, как ингаляции, которые помогают разжижать мокроту без побочных эффектов, чем выгодно отличаются от лекарств.
Ингаляции желательно делать при помощи специальных устройств для домашнего использования – небулайзеров.
Посредством этих аппаратов можно распылять как жидкие лекарственные средства муколитического действия, так и другие субстанции – минеральные воды, физиологические и содово-солевые растворы.
При отсутствии специального ингалятора многие используют домашние средства для испарения – заварочные чайники, небольшие кастрюльки. Больные считают, что делать это можно, если мокрота при бронхите не отходит.
Преимуществом таких подручных средств называют возможность использовать не только лекарства, но и отвары:
- ромашковый;
- чабрецовый;
- шалфейный.
Но у этого метода есть и очень серьезный недостаток – испаряется только горячее лечебное вещество. Это создает опасность получения ожога дыхательных путей или других участков тела по неосторожности.
Вот почему такие домашние ингаляции не рекомендуется делать детям.
Постуральный дренаж
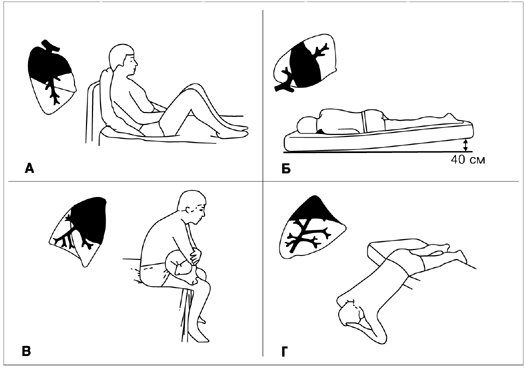
При бронхите часто бывает, что плохо отходит мокрота, даже невзирая на прием муколитиков. В таком случае может помочь так называемый постуральный, или позиционный, дренаж – специальная массажная методика, основанная на силе гравитации.
Пациент принимает горизонтальное положение таким образом, чтобы грудная клетка находилась выше головы. Этого можно добиться, если, например, человек свесится с дивана и упрется руками в пол.
Можно принимать и другие позы, вообще, полезно во время массажа периодически менять положение тела. Сам массаж выполняют на мышцах спины, не затрагивая позвоночник.
- Начинают с круговых разогревающих, поглаживающих движений продолжительностью до 5 минут.
- Затем постукивают пальцами по межреберным пространствам от поясницы до плечевого пояса – до 20 раз.
- Продолжают массаж легкими щипками от середины позвоночника к плечам.
- Захватывают участок кожи от поясницы и волнообразно перебирают кожу до плеч.
- Разглаживают кожу, плотно прижимая к спине ладони.
- Проводят диагональное растирание от позвоночника к лопаткам ребрами ладоней.
- После массажа человеку предлагают резко принять вертикальное положение или сесть и откашляться.
Техника массажа несложная, и ее стоит освоить членам семьи, где есть болеющие бронхитом.
Гимнастика

Специальные гимнастические упражнения также помогают усилить отхождение мокроты, что при бронхите бывает затруднительно. Гимнастика преследует цель быстрее очистить бронхи от вязкого секрета и увеличить объем легких.
Основное правило при занятиях лечебной физкультурой для бронхов – вдыхаем через нос, выдыхаем через рот. Другие варианты допускаются, если в описании упражнения для отхождения мокроты при лечении бронхита на этот счет имеется оговорка.
Полезно взять на заметку небольшой гимнастический комплекс педагога А. Н. Стрельниковой.
- Исходная позиция — слегка наклонить вперед туловище, свесив руки. Вдох – сделать более глубокий наклон вперед. Выдох – вернуться в исходную позицию. Повторить 8 раз.
- Исходное положение – стоя, руки согнуты в локтях и пальцами касаются плеч. Вдох – не отрывая пальцев от плеч, свести и соединить локти перед собой. Выдох – вернуться в исходную позицию. Сделать упражнение 15 раз.
- Глубокий вдох – наклониться вперед и на 10-15 секунд задержать дыхание. Выдох – выпрямиться. Повторить 8 раз.
Дыхательная гимнастика не требует специальных приспособлений или спортивных снарядов, поэтому ее можно делать, даже находясь на рабочем месте.
Народные средства

К рецептам народной медицины нельзя относиться как к альтернативе консервативного лечения, прописанного врачом. Но в качестве вспомогательных средств эти рецепты могут пригодиться.
Вот что пьют и едят сторонники народной медицины при бронхите с вязкой, трудно отходящей мокротой:
- сок алоэ, перемешанный с медом и растопленным сливочным маслом (с этим рецептом нужно быть осторожным – сок алоэ противопоказан при проблемах с печенью, почками, ЖКТ);
- кашицу из тушеного лук и чеснока (их берут в равных количествах, мелко нарезают, заливают небольшим количеством кипятка, тушат до полного размягчения, взбивают и добавляют мед по вкусу);
- сок редьки с медом – в крупном корнеплоде черной редьки вырезают глубокую ямку, наполняют ее медом и дают настояться;
- отвары из лекарственных растений – душицы, тимьяна (чабреца), мать-и-мачехи, ромашки, подорожника, березовых почек или листьев, мяты и других.
Готовить отвары или настои можно из одного компонента или из нескольких, произвольно смешав их и залив столовую ложку смеси 200 мл кипятка.
Профилактика бронхита
Большая часть бронхитов развивается из-за вдыхания воздуха, не соответствующего санитарным нормам, – слишком сухого или чрезмерно загрязненного.
При постоянном вдыхании сухого воздуха пересушиваются слизистые оболочки дыхательных путей, организм в целом обезвоживается, и возникает бронхит с вязкой, плохо отходящей мокротой.
Загрязненный воздух нередко служит причиной аллергического бронхита. Частые простуды, хронический насморк провоцируют кашель вирусного или бактериального генеза.
Чтобы не допускать воспаления в бронхах, следует избегать всех этих опасных факторов, укреплять иммунитет, вести здоровый и физически активный образ жизни.
Источник
Желтая мокрота — признак развития в дыхательной системе воспалительного процесса и повышения в плазме крови уровня лейкоцитов. У здорового человека слизистый секрет прозрачный. Изменение цвета экссудативного выделения (особенно при наличии симптомов ОРЗ) — повод для обращения к врачу-пульмонологу для диагностики основного заболевания и определения направления лечения.

Желтая мокрота
Что такое мокрота, и почему она может изменить цвет
Продуктивный (влажный) кашель свидетельствует о включении механизмов, способствующих очищению легких и бронхов от патогенных микроорганизмов, токсинов или частиц загрязненного воздуха (табачный дым, пыль). Организм обеспечивает выведение инфекции и токсичных веществ из дыхательной системы путем усиления секреции слизи (мокроты, флегмы), выделяемой железами бронхов и трахеи, и активизацией кашлевого рефлекса.
Мокрота приобретает желтый или желтовато-зеленый оттенок при наличии в ней примесей гноя, что свидетельствует о развитии воспаления, причиной которого является бактериальная инфекция. Ярко-желтый (канареечный) цвет флегмы обусловлен повышенным содержанием эозинофилов и наблюдается при эозинофильных инфильтративных процессах в легких или бронхиальной астме.
Выделение слизи желтого цвета может быть обусловлено и субъективными причинами. Табак и никотиновые смолы придают слизистому экссудату желто-ржавый оттенок. Употребление в пищу большого количества моркови или цитрусовых тоже может спровоцировать образование большого количества желтого экссудата.
Признаки физиологического и патологического кашля
Кашель является безусловным рефлексом, способствующим очищению дыхательных путей от скопившейся мокроты или инородных частиц, попавших с потоком вдыхаемого воздуха. В норме человек может кашлять в течение суток до 20 раз. Основными признаками физиологического кашля являются отсутствие:
- длительных приступов;
- хрипов, удушья;
- систематичности;
- симптомов заболевания.
Кашель, появляющийся по утрам, скорее всего вызван скоплением во время сна в дыхательных путях мокроты.
Патологический кашель появляется при развитии очагов воспаления, локализованных в дыхательной системе. При этом наблюдаются характерные для той или иной болезни симптомы, позволяющие диагностировать заболевание.
Основные характеристики патологического кашля:
- сила (от покашливания до надрывного кашля);
- длительность (острый, затяжной, хронический);
- тембр (отрывистый, лающий, звонкий, сиплый, беззвучный);
- наличие выделений (продуктивный, непродуктивный);
- характеристики флегмы (оттенок мокроты, ее вязкость, есть ли в ней сгустки крови или гной).
При диагностике патологического кашля учитывается время суток и сезон:
- утренний кашель характерен как для курильщиков, так и больных туберкулезом;
- вечерний кашель бывает при хроническом бронхите или пневмонии;
- ночной кашель может быть симптомом острого бронхита, аллергической реакции на пыль или заднего ринита;
- для весеннего и осеннего сезонов характерны аллергии (кашель, насморк, слезоточивость) на цветущие растения;
- зимой кашлевый синдром наблюдается при ОРЗ и сопровождается пиретической температурой, суставной ломотой и ринитом.

Виды мокроты
Диагностика кашля с желтой мокротой
Кашель с желтой мокротой — симптом многих заболеваний дыхательной системы. Для более точной диагностики врач должен осмотреть пациента, провести аускультацию при помощи стетоскопа или фонендоскопа, получить результаты анализов крови, мочи, мокроты. При необходимости может быть назначен рентген грудной клетки, спирометрия, бронхоскопия или компьютерная томография. При подозрении на бронхиальную астму (в т.ч. наследственную) врач может рекомендовать провести кожные пробы для выявления аллергенов.
При постановке диагноза специалист отмечает все симптомы, поскольку появление желтой флегмы сопровождает различные заболевания дыхательных путей. Только по совокупности признаков, при выявлении возбудителя и определении локализации воспалительного или дегенеративного процесса врач сможет точно диагностировать болезнь и назначить соответствующее лечение.
Кашель с мокротой желтого цвета появляется при пневмонии (воспалении легких). При этом наблюдается повышение температуры, она устойчиво держится на протяжении от 3 до 5 дней, после чего наступает период «мнимого благополучия», за которым следует обострение заболевания. Возбудителями воспалительного процесса, локализованного в сегментах легких, являются следующие патогенные микроорганизмы:
- клебсиеллы;
- золотистые стафилококки;
- гемолитические и зеленящие стрептококки и др.
При кашле отходит густая мокрота, желтый цвет которой обусловлен наличием в ней гноя, состоящего из:
- серозной жидкости;
- слизи;
- мертвых лейкоцитов;
- возбудителей инфекции.
В отличие от пневмонии, при бронхите воспалительный процесс локализован исключительно в бронхах.
При туберкулезе, возбудителем которого являются туберкулезные микобактерии (палочки Коха), желтый оттенок мокрота приобретает только на некоторых стадиях заболевания. Ранние этапы характеризуются белой или светло-желтой пигментацией экссудата, а при развитии кавернозных форм появляется кровохарканье. Врач может назначить дополнительные исследования, направленные на выявление возбудителя воспаления или патологических изменений тканей легких, при кашле без температуры, который длится более 3 недель, а также других симптомах туберкулеза:
- повышенная потливость;
- потеря аппетита;
- нарушения сна;
- резкое снижение веса и др.
При бронхоэктатической болезни тоже откашливается желтая слизь. Данное заболевание характеризуется появлением в бронхиальных альвеолярных структурах полых образований, которые заполняются гноем. Мокрота, отделяющаяся с кашлем, представляет собой многослойную структуру желтого цвета с вкраплениями крови. Для точной диагностики заболевания необходимо проведение ряда исследований, позволяющих исключить пневмонию или эмфизему.
Для синусита также характерно появление кашля с мокротой желтоватого оттенка, которая содержит гнойные выделения из воспаленных пазух.
Абсцесс легких — папулезное образование, которое локализовано в тканях бронхов или легких. При вскрытии папулы может развиться нагноение или гнойное расплавление легких, сопровождающиеся выделением больших объемов желтого экссудата с примесью свежей крови. Такое состояние приводит к дыхательной недостаточности и высокому риску летального исхода.
Мокрота с желтым оттенком может наблюдаться при развитии раковой опухоли, расположенной в центральных сегментах легких. Цвет экссудата обусловлен наличием в нем гноя и крови.
Диагностика заболевания, сопровождающегося кашлем с отделением желтой мокроты, должна проводиться врачом-пульмонологом. После сопоставления результатов исследований, анализов и осмотра врач поставит диагноз и определит направление лечения.
Самолечение может привести к появлению осложнений текущего заболевания и вызвать обострения хронических болезней. При кашле у ребенка необходимо обратиться за консультацией к врачу-педиатру.
Как вылечить кашель с желтой мокротой
При ОРВИ или бронхите врач может назначить препараты, которые обладают муколитическими или отхаркивающими свойствами. Медикаменты, относящиеся к таким фармакологическим группам, могут иметь как синтетическое, так и растительное происхождение.
Подобные лекарственные средства при продуктивном кашле назначаются следующим образом:
- отхаркивающие препараты рекомендуются при отделении жидкой или не слишком густой мокроты;
- муколитические средства назначают в том случае, если мокрота густая и вязкая, а ее отделение затруднено.
Медикаменты с отхаркивающими свойствами могут иметь разные механизмы действия:
Муколитические препараты подразделяются на:
- разжижающие бронхиальный секрет и повышающие эластичность мокроты (например, АЦЦ);
- ускоряющие выход экссудата из бронхов (Амброксол и Бромгексин);
- снижающие образование мокроты (М-холиноблокаторы и глюкокортикоиды).
Если лекарственное средство эффективно при купировании кашля у взрослого, это не означает, что этот препарат можно использовать в педиатрии. При выборе медикаментов для лечения детей нужна консультация врача-педиатра, поскольку отхаркивающие препараты рефлекторного действия могут вызвать у ребенка рвоту и угнетение дыхательной функции.
Источник


