Жалобы при облитерирующем атеросклерозе
Облитерирующий атеросклероз нижних конечностей — дегенеративный процесс в артериях, питающих ноги и приводящий к симптомам хронической ишемии и гангрене. В зависимости от локализации артериальных поражений выделяется несколько симптомокомплексов.
Сужение артерий атеросклеротическими бляшками резко изменяет кровоток. В области сужений происходит турбуленция кровотока, что способствует образованию тромба. Тромбоз артерии закрывает боковые ветви и может привести к развитию острой ишемии и гангрены.
Инновационный сосудистый центр на протяжении нескольких лет является лидером в России по лечению больных с критической ишемией и гангреной на фоне атеросклероза нижних конечностей. Ежегодно выполняется более 400 успешных вмешательств при тяжелом атеросклерозе нижних конечностей.
Жалобы и течение атеросклероза нижних конечностей
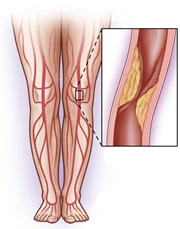
1. Ведущей жалобой при закупорке артерий является перемежающаяся хромота, проявляющаяся болями в икроножных мышцах, которые появляются при ходьбе и исчезают после кратковременного отдыха. Расстояние безболевой ходьбы постепенно или быстро уменьшается. При поражении крупных сосудов (брюшной аорты и подвздошных артерий) боли локализуются не только в голенях, но и в ягодичных мышцах, поясничной области и мышцах бедер. Перемежающаяся хромота усиливается при подъеме по лестнице или в гору. В запущенных случаях боль возникает в покое, заставляет пациента постоянно опускать ногу и лишает его сна.
2. Часто отмечается зябкость, повышенная чувствительность нижних конечностей к холоду, иногда чувство онемения в стопах. Отмечается резкое похолодание пораженной стопы и пальцев, по сравнению с противоположной ногой.
3. Одним из проявлений закупорки аорты является импотенция, обусловленная нарушением кровообращения в системе внутренних подвздошных артерий. Указанный симптом встречается у 50% больных.
Видимые симптомы
Кожные покровы ног в начальных стадиях заболевания становятся бледными. В более поздних стадиях кожа стоп и пальцев приобретает багрово синюшную окраску. Нарушение питания кожи ведет к выпадению волос, нарушению роста ногтей. При закупорке бедренно-подколенного сегмента оволосение обычно отсутствует на голени, при поражении аорто-подвздошной области зона облысения распространяется и на нижнюю треть бедра. В запущенных случаях появляются трофические язвы на стопах и пальцах, пальцы могут почернеть и начать разлагаться — присоединяется гангрена стопы. нижних сегментов пораженной ноги, сопровождающиеся отеком и багровой окраской стоп.
Течение сосудистого заболевания
Естественное течение этих заболеваний связано с прогрессирующим ухудшением. При атеросклерозе нарастание симптомов недостаточности кровообращения происходит медленно, но это справедливо лишь до тех пор, пока не произойдет острый тромбоз. При тромбозе клиническое течение может резко ухудшиться. Правильное лекарственное лечение значительно замедляет прогрессирование атеросклероза.
Течение эндартериита и диабетического поражения сосудов значительно драматичнее. При быстро развивающемся процессе спасти ногу, а часто и жизнь может только немедленное вмешательство в ход болезни высококвалифицированного сосудистого хирурга.
Классификация хронической артериальной недостаточности по Фонтену — Покровскому
1 стадия — пациент может пройти более 1000 метров до возникновения болей в мышцах ног
2 а стадия — боли, заставляющие остановиться появляются при прохождении более 200 метров.
2 б стадия — расстояние безболевой ходьбы менее 200 метров.
3 стадия — боли в ноге в покое, в горизонтальном положении.
4 стадия — некрозы и гангрена конечности.
Методы диагностики
Синдром Лериша — атеросклероз аорты и подвздошных артерий.
 Атеросклеротические бляшки суживают или перекрывают просвет крупных сосудов, а кровообращение в редуцированном виде осуществляется через мелкие боковые сосуды (коллатерали).
Атеросклеротические бляшки суживают или перекрывают просвет крупных сосудов, а кровообращение в редуцированном виде осуществляется через мелкие боковые сосуды (коллатерали).
Клинически синдром Лериша проявляется следующими симптомами:
- Высокая перемежающаяся хромота. Боли в бедрах, ягодицах и икроножных мышцах при ходьбе, вынуждающие останавливается через определенное расстояние, а в поздних стадиях постоянные боли в покое. Это связано с недостаточностью кровотока в области таза и бедер.
- Импотенция. Нарушение эрекции связано с прекращением кровотока по внутренним подвздошным артериям, которые отвечают за кровенаполнение пещеристых тел.
- Бледность кожных покровов стоп, ломкость ногтей и облысение голеней у мужчин. Причиной является резкое нарушение питания кожи
- Появление трофических язв на кончиках пальцев и стопе и развитие гангрены являются признаками полной декомпенсации кровотока в позних стадиях развития атеросклероза.
Синдром Лериша — опасное состояние. Показания к ампутации одной ноги возникают в 5% случаев в год. Через 10 лет после установления диагноза у 40% больных ампутированы обе конечности.
Лечение облитерирующего атеросклероза подвздошных артерий (синдрома Лериша) только хирургическое. У большинства пациентов в нашей клинике удается выполнить эндоваскулярную или гибридную операцию — ангиопластику и стентирование подвздошных артерий. Проходимость стентов составляет 88% в течение 5 лет и 76% в течение 10 лет. При использовании специальных эндопротезов результаты улучшаются до 96% в течении 5 лет. В сложных случаях, при полной закупорке подвздошных артерий приходится выполнять аорто-бедренное шунтирование, а у ослабленных пациентов перекрестное бедренное или подмышечно-бедренное шунтирование. Хирургическое лечение при атеросклерозе подвздошных артерий позволяет избежать ампутации в 95% случаев.
Облитерирующий атеросклероз бедренной и подколенной артерий
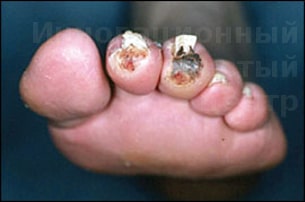 Атеросклероз поверхностной бедренной артерии приводит к появлению болей при ходьбе в икроножных мышцах. В зависимости от уровня недостаточности кровообращения болезнь делится на 4 стадии:
Атеросклероз поверхностной бедренной артерии приводит к появлению болей при ходьбе в икроножных мышцах. В зависимости от уровня недостаточности кровообращения болезнь делится на 4 стадии:
1. Безболевое расстояние ходьбы более 1000 метров. Требуется только лекарственное лечение атеросклероза и лечебная ходьба
2. Боль при ходьбе возникает при меньшем расстоянии (а) от 200 до 1000 метров, (б) менее 200 метров. В стадии 2а хирургическое лечение не показано, но в стадии 2б можно предложить восстановление кровотока, если человеку по роду занятий необходимо ходить больше.
3. В этой стадии появляются боли в ноге в покое и при ходьбе менее 50 метров. Нарушается сон. Эта стадия называется критической ишемией и требует вмешательства сосудистого хирурга, так как неминуемо приводит к ампутации ноги
4. К жалобам, характерным для 3 стадии прибавляются некрозы, трофические язвы или гангрена пальцев и стопы. Необходимо срочное вмешательство для спасения ноги от ампутации
Современная сосудистая хирургия в Инновационном сосудистом центре предполагает для лечения этого синдрома эндоваскулярных и открытых операций в зависимости от ситуации. Сосудистые вмешательства позволяют сохранить ногу в 90% случаев критической ишемии и гангрены на фоне облитерирующего атеросклероза бедренных и подколенных артерий.
Атеросклероз артерий голени и стопы
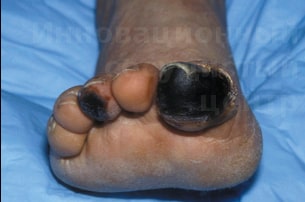 Атеросклероз артерий голени и стопы может быть изолированным, но чаще сочетается с облитерирующим атеросклерозом подвздошного и бедренно-подколенного сегмента, значительно осложняя течение заболевания и возможности восстановления кровотока. При данном виде атеросклеротического поражения гангрена развивается чаще и быстрее. Развитие критической ишемии на фоне поражений артерий голени и стопы требует безотлагательного хирургического вмешательства. Наиболее эффективным оказывается применение микрохирургического шунтирования аутовеной, которое позволяет в 85% случаев спасти ногу от ампутации. Эндоваскулярные методы менее эффективны, но их можно повторять.
Атеросклероз артерий голени и стопы может быть изолированным, но чаще сочетается с облитерирующим атеросклерозом подвздошного и бедренно-подколенного сегмента, значительно осложняя течение заболевания и возможности восстановления кровотока. При данном виде атеросклеротического поражения гангрена развивается чаще и быстрее. Развитие критической ишемии на фоне поражений артерий голени и стопы требует безотлагательного хирургического вмешательства. Наиболее эффективным оказывается применение микрохирургического шунтирования аутовеной, которое позволяет в 85% случаев спасти ногу от ампутации. Эндоваскулярные методы менее эффективны, но их можно повторять.
Ампутации должны проводиться лишь после исчерпания всех методов спасения конечности.
Лечебная ходьба при атеросклерозе
Главная жалоба больных с атеросклерозом нижних конечностей — невозможность ходить без боли и остановок. Атеросклеротическое поражение сосудов приводит к значительному нарушению кровообращения и появлению «перемежающейся хромоты» с болями в икрах. Поэтому основной задачей ангиолога при облитерирующем атеросклерозе является увеличение способности к ходьбе и устранение риска развития гангрены. Лекарственные препараты играют в этой задаче лишь вспомогательную роль. Для решения этой задачи мы и создали наш реабилитационный центр.
Лечебная ходьба — основа лечения атеросклероза нижних конечностей без явлений критической ишемии. Когда к нам приходит пациент и утверждает, что он может пройти лишь 100 метров — мы говорим ему, что это не так и он может пройти в пять раз больше. Боль и усталость в икрах при ходьбе вынуждает пациента остановиться и постоять несколько минут.
Почему помогает лечебная ходьба
 Рассмотрим процессы вынуждающие пациента останавливаться. Ходьба приводит к повышенной работе мышц голени и бедра, что повышает потребность их в кислороде и питательных веществах. В результате мышечной работы образуются кислые продукты обмена, так как недостаток кислорода не позволяет полностью переработать питательные вещества. Кислые продукты накапливаются в тканях и воздействуют на болевые рецепторы, а так же блокируют тканевую межклеточную жидкость не давая поступать новым питательным веществам для мышц. После того, как человек остановился, работа мышц прекращается и через некоторое время кислые продукты выводятся и боль проходит, можно идти дальше. Перемежающаяся хромота — основной признак поражения сосудов ног атеросклерозом. Мышечная нагрузка является самым лучшим стимулом для усиления кровотока, мы наблюдаем мощное развитие сосудов у спортсменов-силовиков, культуристов. Значит и при сосудистых поражениях можно предположить, что активная нагрузка (длительная ходьба) должна усиливать кровообращение и развитие окольных сосудов. Это предположение оказалось абсолютно верным. Но пародокс быстрой остановки при ходьбе не дает пациенту возможности тренировать сосуды. Где же выход из этой ситуации? Выход найден простой и очень эффективный. Это лечебная ходьба. Принцип ее такой — пациент начинает идти с обычной скоростью 4-5 км/час. Почувствовав первые признаки усталости скорость снижается до 2 км/ч. Через 2-3 минуты болевые ощущения отступают и пациент может идти с обычной скоростью 4-5 км/ч. Таким образом, он может пройти в 5-10 раз больше начального состояния. Если совершать ежедневные прогулки по 3 -5 км по принципу лечебной ходьбы, то пациент через 3 месяца настолько усилит кровоток в ногах, что сможет пройти обычным шагом без остановки 1-2 км. Такое лечение уступает по своей эффективности только хирургической восстановительной операции и превосходит любую лекарственную терапию.
Рассмотрим процессы вынуждающие пациента останавливаться. Ходьба приводит к повышенной работе мышц голени и бедра, что повышает потребность их в кислороде и питательных веществах. В результате мышечной работы образуются кислые продукты обмена, так как недостаток кислорода не позволяет полностью переработать питательные вещества. Кислые продукты накапливаются в тканях и воздействуют на болевые рецепторы, а так же блокируют тканевую межклеточную жидкость не давая поступать новым питательным веществам для мышц. После того, как человек остановился, работа мышц прекращается и через некоторое время кислые продукты выводятся и боль проходит, можно идти дальше. Перемежающаяся хромота — основной признак поражения сосудов ног атеросклерозом. Мышечная нагрузка является самым лучшим стимулом для усиления кровотока, мы наблюдаем мощное развитие сосудов у спортсменов-силовиков, культуристов. Значит и при сосудистых поражениях можно предположить, что активная нагрузка (длительная ходьба) должна усиливать кровообращение и развитие окольных сосудов. Это предположение оказалось абсолютно верным. Но пародокс быстрой остановки при ходьбе не дает пациенту возможности тренировать сосуды. Где же выход из этой ситуации? Выход найден простой и очень эффективный. Это лечебная ходьба. Принцип ее такой — пациент начинает идти с обычной скоростью 4-5 км/час. Почувствовав первые признаки усталости скорость снижается до 2 км/ч. Через 2-3 минуты болевые ощущения отступают и пациент может идти с обычной скоростью 4-5 км/ч. Таким образом, он может пройти в 5-10 раз больше начального состояния. Если совершать ежедневные прогулки по 3 -5 км по принципу лечебной ходьбы, то пациент через 3 месяца настолько усилит кровоток в ногах, что сможет пройти обычным шагом без остановки 1-2 км. Такое лечение уступает по своей эффективности только хирургической восстановительной операции и превосходит любую лекарственную терапию.
Мы учим ходить без боли

Облитерирующий атеросклероз артерий нижних конечностей. История болезни.
ПАСПОРТНАЯ ЧАСТЬ
1.Ф. И.О.: _____
2. Возраст: 61 год (20.12.38 г. р. )
3. Дата поступления: 1.09.99 г.
Дата курации: 13.10.99 г.
4. Место жительства: ______
5. Род занятий: пенсионер
ЖАЛОБЫ
На момент курации жалобы на боль в ногах в районе икроножных мышц во время ходьбы. Сердцебиение, одышка.
AN. MORBI.
Три года назад больной обратил внимание на то, что при быстрой ходьбе появлялась, а затем нарастала боль в ногах. По этому поводу обращался в районную поликлинику, где получал консервативную терапию. До начала этого года жалоб не было. В феврале появились боли той же локализации, после чего больной был доставлен в приемное отделение ГКБ №57.
AN. VITAE.
Рос и развивался нормально. Из перенесенных заболеваний отмечает детские инфекции, ОРВИ. С молодости страдал гастритом. В 1976 году поставлен диагноз инфекционно-аллергическая бронхиальная астма (на данный момент в стадии ремиссии). Страдает стенокардией, ИБС, гипертонией. Три года назад при обследовании была обнаружена язва 12 п. к., которая на сегодняшний день после консервативного лечения зарубцевалась. Туберкулез, сахарных диабет, гепатит, венерические болезни отрицает. Аллергоанамнез не отягощен. Из вредных привычек можно отметить курение с 20-ти летнего возраста (около Ѕ пачки в день), ограничений в алкоголе не было.
STATUS PRAESENS.
Общее состояние удовлетворительное, кожные покровы чистые, с сероватым оттенком, влажность, тургор тканей не изменен, видимые слизистые, кости, мышцы без особенностей. Телосложение нормальное. Щитовидная железа не видна, при пальпации безболезненна. Пальпируются две группы лимфатических узлов (до размеров горошины): паховые и переднешейные – подвижные, эластичные, безболезненные, кожа над ними не изменена.
КОСТНО-МЫШЕЧНАЯ СИСТЕМА.
Развитие мышц туловища и конечностей хорошее. Одноименные группы мышц развиты симметрично. Атрофии и гипертрофии мышц нет. Тонус сгибателей и разгибателей конечностей сохранен. Парезов и параличей нет. Мышечная сила выраженная, болезненность при пальпации отсутствует.
Костный скелет пропорциональный, симметрично развитый, телосложение правильное. Болезненность при пальпации грудины, трубчатых костей, позвоночника отсутствует. Конфигурация суставов не изменена. Припухлостей, отеков нет. Болезненности при пальпации суставов нет. Объем активных и пассивных движений в суставах сохранен.
СИСТЕМА ОРГАНОВ ДЫХАНИЯ.
При осмотре: грудная клетка нормостеническая, симметричная, симметрично участвует в акте дыхания, тип дыхания смешанный. ЧД – 19/мин. Пальпаторно грудная клетка резистентна, безболезненна, голосовое дрожание проводится симметрично на обеих половинах грудной клетки. При аускультации дыхание жесткое, единичные сухие хрипы. При сравнительной перкуссии определяется ясный легочный звук.
Топографическая перкуссия.
Верхняя граница лёгких справа слева
Высота стояния верхушек спереди 4 см от ключицы
Высота стояния верхушек сзади на уровне остистого отростка СVII
Ширина полей Кернинга 6 см
Нижняя граница лёгких
По около грудинной линии V межреберье —
По срединно-ключичной линии VI ребро —
По передней подмышечной линии VII ребро
По средней подмышечной линии VIII ребро
По задней подмышечной линии IX ребро
По лопаточной линии X ребро
По околопозвоночной линии остистый отросток Th XI
Дыхательная экскурсия нижнего края лёгких
По средней подмышечной линии 6см 6см
По лопаточной линии 4см 4см
СЕРДЕЧНО-СОСУДИСТАЯ СИСТЕМА
Пульс достаточного наполнения и напряжения, синхронный, ритмичный. Частота пульса 80 ударов/мин. Стенка артерии эластичная. Артериальное давление 150/90 мм рт. ст.
Пульсация на артериях стопы и подколенной артерии левой ноги отсутствует. Выпячивания в области сердца и крупных сосудов не наблюдается.
Верхушечный толчок локализован в V межреберье, ширина — 2 см, не резистентный. Сердечный толчок не определяется. Надчревная пульсация не наблюдается.
Границы относительной сердечной тупости:
Правая — на 1,5 см кнаружи от правого края грудины в IV межре —
берье.
Левая — на 1 см кнутри от линии Сlavicularis sinistra в V
межреберье.
Верхняя — III ребро на 1 см левее линии Parasternalis sinistra.
Границы абсолютной сердечной тупости:
Правая — левый край грудины.
Левая — 1,5 см кнутри от линии Сlavicularis sinistra в V
межреберье.
Верхняя — IV межреберье на 1 см левее линии Parasternalis si —
nistra.
Поперечник сосудистого пучка — 6 см во II межреберье.
Поперечник сердца — 12 см.
В каждой точке аускультации выслушиваются 2 тона. I тон лучше
выслушивается у верхушки, II — у основания. Тоны сердца ритмич —
ные, приглушенные. Акцентирования, патологических шумов, рас —
щеплений и раздвоений тонов нет.
СИСТЕМА ПИЩЕВАРЕНИЯ
Аппетит удовлетворительный. Акты жевания, глотания и прохожде —
ния пищи по пищеводу не нарушены. Отрыжки, изжоги, тошноты,
рвоты нет. Стул не изменен.
Язык, зев, миндалины, глотка без изменений. Слизистые чистые,
розовые, влажные.
Форма живота округлая. Перистальтика не нарушена. Живот участ —
вует в акте дыхания. Асцита нет.
При перкуссии передней брюшной стенки выслушивается тимпаничес —
кий звук, в области печени и селезенки — бедренный звук.
При поверхностной ориентировочной пальпации живот мягкий, спо —
койный, безболезненный. Симптомы раздражения брюшины отрица —
тельные. Напряжения мышц передней брюшной стенки не выявлено.
Диастаза прямых мышц живота нет. Пупочное кольцо не расширено.
Поверхностные опухоли и грыжи не пальпируются.
Результаты глубокой скользящей пальпации:
— сигмовидная кишка — пальпируется в виде цилиндра диаметром 2
см, безболезненная, смещаемая; поверхность ровная, гладкая;
твердой консистенции; неурчащая.
— слепая кишка — пальпируется в виде тяжа диаметром 2,5 см,
безболезненная, смещаемая; поверхность ровная, гладкая; консис —
тенция эластичная; неурчащая.
— поперечная ободочная кишка – пропальпировать не удалось.
— восходящая и нисходящая ободочные кишки — пальпируются в виде
цилиндра диаметром 2,5 см, безболезненные, смещаемые; поверх —
ность ровная, гладкая; консистенция эластичная; неурчащие.
Верхняя граница печени совпадает с нижней границей правого лег —
кого, нижняя проходит по правой реберной дуге. Размеры печени
по Курлову: 10, 9, 8 см. Нижний край печени пальпируется на 0,5
см ниже реберной дуги, эластичный, острый, безболезненный. По —
верхность ровная, гладкая.
Желчный пузырь не пальпируется. Пузырные симптомы отрицатель —
ные. Селезенка не пальпируется. Перкуторно: продольный размер —
8 см, поперечный — 4 см.
Аускультативно перистальтические шумы обычные.
МОЧЕВЫДЕЛИТЕЛЬНАЯ СИСТЕМА.
Суточный диурез около 1,5 литров. Видимых отеков нет. Почки и мочевой пузырь не пальпируются, пальпация точек проекции мочеточников безболезненна. Симптом поколачивания – отрицательный с обеих сторон. Дизурии нет.
НЕРВНО-ПСИХИЧЕСКИЙ СТАТУС.
Больной в сознании, контактен, адекватен, ориентирован в месте и во времени. Общемозговых и менингиальных симптомов нет.
STATUS LOCALIS.
Правая нижняя конечность: теплая, обычной окраски. Движения и чувствительность в полном объеме. Пульсация ослаблена на подколенной артерии и артерии стопы.
Левая нижняя конечность: теплая, обычной окраски. Движения и чувствительность в полном объеме. Пульсация на подколенной артерии и артерии стопы отсутствует.
На сонных артериях пульсация симметрична, шума нет.
Per rectum: патологических образований на высоте пальца нет, исследование безболезненно.
РЕДВАРИТЕЛЬНЫЙ ДИАГНОЗ.
На основании жалоб больного – боли в ногах при ходьбе; на основании данных анамнеза – первое появления аналогичных болей 3 года назад, а также на основании осмотра – ослабление пульсации на подколенной артерии и артерии стопы справа, отсутствие пульса на подколенной артерии и артерии стопы слева,
можно предположить у больного облитерирующий атеросклероз артерий нижних конечностей.
План ОБСЛЕДОВАНИЯ БОЛЬНОГО.
а) общий анализ крови
б) общий анализ мочи
в) ЭКГ
г) ЭхоКГ
д) ангиография
е) доплерография.
ДАННЫЕ ЛАБОРАТОРНЫХ И ИНСТРУМЕНТАЛЬНЫХ МЕТОДОВ.
Общий анализ крови 07.09.99 г.
Лейкоциты – 5,1*109/л
Палочкоядерные – 5 %
Сегментоядерные – 55 %
Эозинофилы – 1 %
Лимфоциты – 32%
Моноциты – 5 %
СОЭ – 4 мм/ч
Эритроциты – 4,26*109/л
Hb – 152 г/л
Тромбоциты – 260
Базофилы – 0
Общий анализ мочи. 10.09.99 г.
Цвет – желтая, прозрачная.
Относительная плотность – 1015
Реакция – кислая
Белок
Лейкоциты – 0-1
Сахар
Аортоартериография 12.10.99 г.
Критическое диффузное стенозирование ПБА до 90 %. Тотальная окклюзия ЛБА.
ЭКГ 13.09.99 г.
Заключение: синусовая тахикардия. Горизонтальное положение оси. Рубцовые изменения в задней диафрагмальной области.
ЭхоКГ 07.10.99 г.
Заключение: умеренная гипертрофия миокарда левого желудочка. Нарушение динамической функции по II типу.
КЛИНИЧЕСКИЙ ДИАГНОЗ
Основное заболевание: облитерирующий атеросклероз артерий нижних конечностей.
Осложнения: окклюзия бедренно-подколенной артерии слева.
Сопутствующие заболевания: ХИБС, стенокардия, гипертоническая болезнь, инфекционно-аллергическая бронхиальная астма, язва 12 п. к.
ОБОСНОВАНИЕ КЛИНИЧЕСКОГО ДИАГНОЗА
На основании жалоб больного на возникновение болей в ногах при ходьбе, инструментальных методов исследования ( ангиография ) можно судить о наличии у больного облитерирующего атеросклероза артерий нижних конечностей и окклюзии бедренно-подколенной артерии слева.
Дифференциальная диагностика проводится с:
1) хронической венозной недостаточностью – синюшность и пастозность голени, набухание подкожных вен, отеки;
2) рожистым воспалением – неравномерная гиперемия, выбухание кожи на пораженных участках;;
3) пояснично-крестцовый радикулит, седалищный неврит – асимметрия чувствительности, локализация болей в области иннервируемой данным нервом, гипотрофия мышц, изменение походки, симптомы натяжения.
4) артериальная недостаточность – бледность конечности, цианоз большого пальца стопы, атрофия мышц голеностопа.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Основой окклюзионных болезней артерий у большинства больных
является атеросклероз.
Факторы риска атеросклероза (этиология):
а) гипертензия
б) увеличение содержания липидов в сыворотке крови (повышение
ЛПHП и снижение ЛПВП)
в) курение
г) сахарный диабет
д) ожирение
е) принадлежность к мужскому полу
ж) наличие в семейном анамнезе случаев раннего атеросклероза
з) гиподинамия и старение
и) тип личности.
Патогенез и патологическая анатомия:
Гипертрофия мышечного слоя с гиалиновой дегенерацией в мелких
артериях мышечного типа и крупных сосудах. С возрастом возникает
фиброз и утолщение интимы с нарушением структуры эластических во —
локон. Развивается диффузная кальцификация с потерей эластичности
сосудистой стенки, что проявляется увеличением пульсового и систо —
лического давления. Возможно формирование тромбов, ведущих к эм —
болии. Характерно образование очаговых интрамуральных субинтималь —
ных утолщений. Атеросклеротическая бляшка состоит из скопления ли —
пидов, гладкомышечных клеток, соединительной ткани и гликозамино —
гликанов. Ранние атеросклеротические изменения: жировые полоски
( макрофаги, представленные моноцитами ) в дальнейшем превращаю —
щиеся в фиброзные бляшки.
Степень растяжения пораженных сосудов снижена, а скорость распро —
странения пульсовой волны увеличена.
Предложены две основные гипотезы, объясняющие патогенез атероскле —
роза: липидная гипотеза и гипотеза хронического повреждения эндо —
телия. Согласно липидной гипотезе, повышение содержания ЛПHП в
плазме способствует их проникновению в артериальную стенку и на —
коплению там. В стенке ЛПHП окисляются и привлекают моноциты. ЛПHП
обладают цитотоксическими свойствами к эндотелию.
Согласно гипотезе хронического повреждения эндотелия, такое повреж —
дение приводит к утрате эндотелия, адгезии и агрегации тромбоцитов,
хемотаксису моноцитов и Т-лимфоцитов. Из них высвобождается фактор
роста, вызывающий миграцию гладкомышечных клеток из медии в интиму.
Они размножаются и образуют фиброзные бляшки.
В течении ряда лет медленный рост бляшки может привести к стенозу
или полной закупорке сосуда. Содержимое бляшки приходит в контакт
с кровью из-за ее спонтанного растрескивания. Стимулируется обра —
зование тромбов, препятствующих кровотоку.
ЛЕЧЕHИЕ:
При лечении необходимо учитывать этиологию и патогенез заболева —
ния. Возможно как консервативное, так и оперативное лечение.
а) Консервативное лечение:
проводится на ранних стадиях заболевания
— Больной с перемежающейся хромотой должен ходить, если это воз —
можно, 60 мин/сут. При появлении неприятных ощущений больной дол —
жен постоять, пока не пройдет боль, после чего ходьбу нужно про —
должить. Такой способ лечения позволяет значительно увеличить то —
лерантность к ходьбе. Положительный эффект обусловлен как физи —
ческой тренировкой, так и развитием коллатерального кровообра —
щения вследствие повышенной потребности мышц в кислороде.
— Устранение спазма сосудов с помощью спазмолитиков ( но-шпа, ва —
зодилан ) и ганглиоблокаторов ( дипрофен, дикалин, гексоний ).
— снятие болей ( аналгетики, внутриартериальные блокады 1% раст —
вором новокаина эпидуральные блокады ).
— улучшение метаболических процессов в тканях ( витамины группы В,
никотиновая кислота, компламин; ингибиторы брадикининов — ангинин,
продектин, пармидин.
— нормализация процессов свертывания крови, адгезивной и агрега —
ционной функции тромбоцитов, улучшение реологических свойств крови
( антикоагулянты непрямого действия, при соответствующих показа —
ниях — гепарин, реополиглюкин, курантил, трентал, пентоксифиллин ).
— В комплексную терапию следует также включить десенсибилизирую —
щие средства ( димедрол, супрастин и др. ), при показаниях —
противовоспалительные средства ( антипиретики, антибиотики, кор —
тикостероиды ), седативные препараты ( седуксен, элениум ), фи —
зиотерапевтические прцедуры ( УВЧ-терапия, электрофорез ).
Целесообразно применение баротерапии. Этот своеобразный баромас —
саж создает эффект «механического периферического сердца», обес —
печивающего усиление ослабленной циркуляции крови, что является
необходимым условием нормализации патологически измененной тро —
фической функции тканей.
— Местное лечение:
компрессы с мазью Вишневского на участки с трофическими пораже —
ниями в течении 10 дней, 2-3 курса с интервалом 15-20 дней.
спирт-фурацилиновая повязка.
б) Оперативное лечение:
Показанием к выполнению реконструктивных операций является нали —
чие декомпенсации кровообращения в пораженной конечности. Вос —
становление магистрального кровотока достигается с помощью энд —
артериэктомии, шунтирования и протезирования.
Больным с сегментарными окклюзиями артерий, не превышающими по
протяженности 7-9 см, показана эндартериэктомия. Операция зак —
лючается в удалении измененной интимы вместе с атеросклероти —
ческими бляшками и тромбом. Предпочтение следует отдавать отк —
рытой эндартериэктомии. При этом способе производят продольную
артериотомию над облитерированным участком артерии и под конт —
ролем зрения удаляют измененную интиму с тромбом. Для предуп —
реждения сужения в просвет артерии вшивают заплату из стенки
вены или из синтетических тканей ( лавсан, дакрон ). При закры —
том способе имеется опасность повреждения инструментом наружных
слоев артериальной стенки. Эндартериэктомия противопоказана при
значительном распространении окклюзионного процесса, выражен —
ном кальцинозе сосудов. В этих случаях показано шунтирование
или резекция пораженного участка артерии с замещением его плас —
тическим материалом.
При облитерации артерии в бедренно-подколенном сегменте выпол —
няют бедренно-подколенное или бедренно-тибиальное шунтирование
сегментом большой подкожной вены. В качестве пластического ма —
териала может быть использована консервированная вена пупочного
канатика или синтетический протез. Показанием к операции на
аортально-подвздошной области служат инвалидизирующая переме —
жающая хромота или тяжелая ишемия, обусловленная сопутствующи —
ми поражениями дистальных артерий.
При атеросклеротических
поражениях брюшной аорты выполняют аортобедренное шунтирование
с использованием синтетического трансплантата или резекцию би —
фуркации аорты с протезированием.
В некоторых случаях ( при диффузном атеросклеротическом пора —
жении артерий ) весьма эффективна симпатэктомия, устраняющая
нейрогенную вазоконстрикцию.
Если, несмотря на проводимое лечение ишемия пораженной конеч —
ности нарастает, развивается гангрена, показана ампутация,
производить которую следует как можно дистальнее.
ЛЕЧЕНИЕ У ДАННОГО БОЛЬНОГО:
1. Режим – общий;
2. Энап – 10 мг, 2 раза в день;
3. Верапамил – 1 х 3 раза в день;
4. Дигоксин;
5. Гепарин, внутривенно;
6. Реополиглюкин – 400 ml, внутривенно
ДНЕВНИКИ
14.10.99.
Состояние больного удовлетворительное, жалоб нет. Пульсация на подколенной артерии и артерии стопы справа ослаблена. Слева не определяется. АД — 140/70, пульс-84. Дизурии нет, стул нормальный. Температура – 36,7 °С
18.10.99.
Состояние больного удовлетворительное, жалоб нет. Пульсация на подколенной артерии и артерии стопы справа ослаблена. Слева не определяется. АД — 140/70, пульс-84. Дизурии нет, стул нормальный. Температура – 36,7 °С
21.10.99.
Состояние больного удовлетворительное, появились жалобы на сухой кашель и на насморк.
Дыхание жесткое, еденичные сухие хрипы при аускультации. Отделяемое из носа прозрачное, не обильное. АД — 150/80, пульс-86. Пульсация на подколенной артерии и артерии стопы справа ослаблена. Слева не определяется.
ЭТАПНЫЙ ЭПИКРИЗ.
1938г. р. Поступил 1.9.99.в приемный покой ГКБ 57 c жалобами на боль в голенях при ходьбе. При осмотре: температура кожи на ногах не изменена, подвижность и чувствительность сохранены. Пульс ослаблен слева на бедренной и подколенной артериях. Предварительный диагноз — облитерирующий атеросклероз артерий нижних конечностей. Анализы мочи, крови – без паталогии. Была произведена ангиография, после которой был поставлен диагноз — окклюзия бедренно-подколенной артерии слева. Больному назначено консервативное лечение ( энап, реополиглюкин, дигоксин, гепарин, верапамил ). От операции отказался. Положительной динамики при лечении не наблюдалось. 22.10.99 г. выписан из больницы.
ИСПОЛЬЗОВАННАЯ ЛИТЕРАТУРА
1) Вишневский заболевания артерий конечностей
Москва: Медицина, 197с.
2) и др. Хирургические болезни.- Иваново: МИК,1998.-
336 с.
3) H. Патогенез и клиника атеросклероза
Ж. «Фельдшер и акушерка» 1984г, N1, с. 15-20.
4) , Стручков хирургия. Учебник.- М.:
Медицина, 198с.


