Ультразвуковая терапия при бронхиальной астме

Бронхиальная астма считается крайне тяжелой болезнью респираторного тракта. Для нормальной жизнедеятельности при астме необходимо медикаментозное лечение, соблюдение диеты и правильный образ жизни.
Физиотерапия при бронхиальной астме является одним из способов немедикаментозного, дополнительного лечения пациента. Применяется как во время обострения, так и в период ремиссии.
При приступе использование физиотерапевтических методов дает возможность купировать симптомы, нормализовать дыхание, избавиться от кашля.
Методы лечения бронхиальной астмы

Для лечения бронхиальной астмы применяют отхаркивающие и разжижающие мокроту средства. Кроме методов традиционной медицины, используют и народные средства — отвары и настои из лекарственных трав.
Также для лечения бронхиальной астмы, особенно ее аспириновой формы, используют не лекарственную терапию. Сюда относят различные методы физиолечения: электрофорез, УФ-облучение, индуктотермию и другие.
Также нелекарственными способами лечения бронхиальной астмы являются использование кислорода под высоким давлением, эфферентные методы. Все они могут применяться исключительно в медучреждении.
Показания для физиотерапии при астме
Использование физиотерапии при бронхиальной астме дает довольно хорошие результаты у всех категорий населения, независимо от пола и возраста. Как дополнительный метод лечения она применяется в комплексе с медикаментозной терапией, диетами и лечебной гимнастикой.
Процедуры оказывают благоприятное воздействие на органы дыхания. Их применение способствует нормализации кровообращения в сосудах бронхов, укреплению гладкой мускулатуры и расширению просвета органа.
Возможно назначение физиотерапии с лечебными целями для пациентов с заболеванием различной степени тяжести. Некоторые методы могут использоваться даже в период обострения. Процедуры назначаются врачом с учетом особенностей болезни и возраста пациента.
При легкой форме заболевания некоторые процедуры могут проводиться дома. При более сложном течении заболевания обязательно посещение физиотерапевтического кабинета либо стационарное лечение, так как нужен контроль специалиста и оборудование.
В лечебной гимнастике вид упражнений и другие нюансы обычно назначаются лечащим врачом исходя из вида заболевания, текущего состояния и индивидуальных особенностей организма пациента.
С развитием заболевания постепенно ухудшается выведение мокроты и поступление воздуха в легкие. Физиотерапевтические процедуры способствую отхождению слизи из бронхов, нормализации газообмена.
Физиотерапевтические процедуры назначают также в следующих случаях:
- воспалительные процессы в органах дыхания;
- механические повреждения слизистых оболочек.
Противопоказания

Имеются определенные ситуации, когда применение физиотерапии при бронхиальной астме запрещается. Исключается проведение процедур при обострении заболевания, во время приступа удушья.
Для купирования приступа могут использоваться определенные методики, направленные на снижение чувствительности слизистых оболочек бронхов. Физиотерапевтические процедуры исключаются при риске возникновения кровотечения.
При наличии злокачественных новообразований физиотерапия также не рекомендуется. Если опухоль находится в респираторном тракте, то процедуры категорически запрещены.
Также нежелательно проводить физиотерапевтические процедуры, если они вызывают болезненные ощущения. Нужно обратиться за дополнительной консультацией к специалисту и выяснить причину возникновения боли. При наличии гипертермии также временно исключается физиолечение.
Ряд заболеваний, при которых запрещено проведение физиотерапевтических процедур:
- миелодиспластический, гемолитический или геморрагический синдром;
- эпилептический симптом;
- острая сердечная, почечная, печеночная недостаточность.
Основные способы физиотерапии

Физические методы лечения являются одной из обязательных составляющих при терапии бронхиальной астмы. У больных атопической формой нормализуется деятельность вегетативной нервной системы, купируется спазм бронхов, смягчается симптоматика, уменьшается вязкость мокроты и ускоряется ее вывод из организма.
При этом применение физиотерапевтических методик повышает устойчивость слизистых оболочек дыхательных путей к воздействию внешних раздражителей. Чаще всего физиотерапию при бронхиальной астме применяют в период ремиссии.
При бронхиальной астме используются следующие методы:
- Баротерапия. Процедура основана на воздействии на тело человека давления. Уровень давления определяется лечащим врачом в зависимости от общего состояния пациента и стадии заболевания. Для процедуры применяют специальные аппараты – барокамеры.
- Дыхательная гимнастика – правильное выполнение определенных дыхательных упражнений способствует поступлению в легкие кислорода и улучшает газообмен. Больным с бронхиальной астмой нужно осторожно увеличивать интенсивность занятий, чтобы не спровоцировать приступ.
- Магнитная терапия. Процедура заключается в воздействии статических магнитных полей на пораженный орган. При этом у больного улучшается проходимость бронхов, нормализуется функция внешнего дыхания, укрепляется иммунная система.
- Процедуры с использованием воды. Одной из них является обтирание влажным полотенцем. С каждым разом температуру воды постепенно снижают. Обычно процедуры выполняются по утрам.
- Фонофорез и электрофорез назначаются для улучшения отведения мокроты из бронхов и восстановления нормального дыхания.
- Климатическое лечение используется для детей и взрослых. Заключается оно в лечении на курорте с целебным воздухом — в горах или возле моря.
Ингаляции

Ингаляции и аэрозольная терапия эффективны в период обострения заболевания. Если у пациента частые приступы, сопровождающиеся удушьем и кашлем, ингаляции назначаются для купирования процесса.
При бронхиальной астме ингаляционная физиотерапия особенно эффективна, когда для нее используются ультразвуковые небулайзеры. Ингаляторы обеспечивают попадание лекарственных средств в организм и их оседание на слизистых.
Выполнение процедур проводится с использованием средств традиционной и народной медицины. Препараты, которые могут применяться для ингаляций:
- прополис;
- холинолитики;
- спазмолитические средства;
- бронхолитики;
- гормоны.
При проведении процедуры активные вещества постепенно оседают в бронхах на слизистых оболочках, где всасываются в кровь. Их действующие вещества способствуют нормализации газообмена, улучшению поступления кислорода в организме.
После снятия спазма бронхов используют тепловлажные ингаляции, направленные на снижение количества мокроты и уменьшение воспаления.
Для этого используют изотонические растворы солей кальция, новокаина (при отсутствии индивидуальной непереносимости), отвары некоторых лекарственных трав.
Фото- и электрофорез
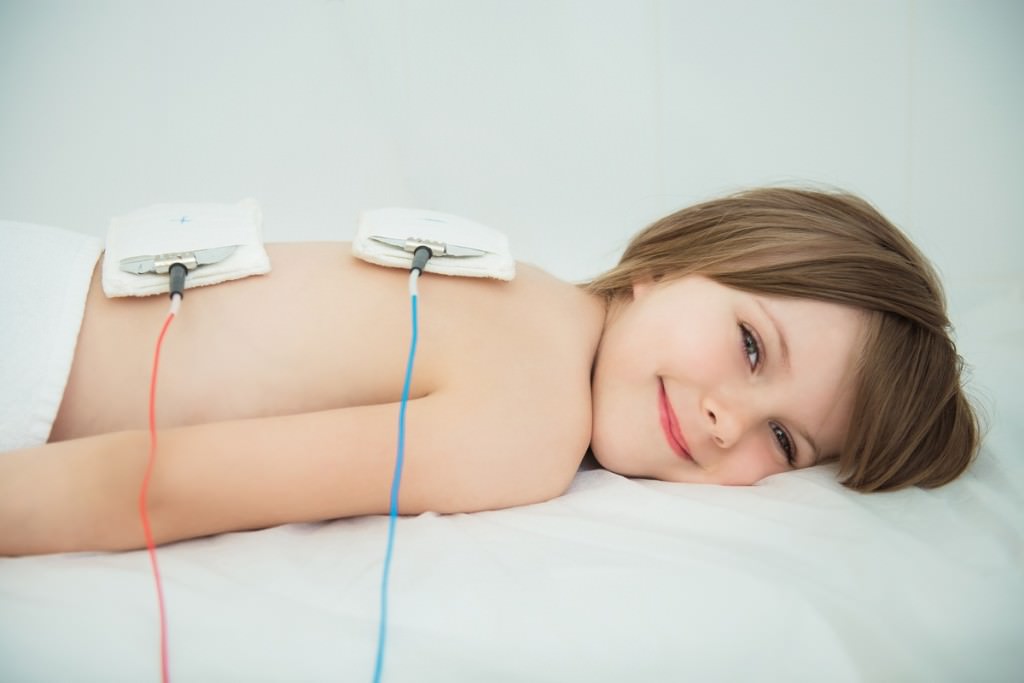
Физиопроцедуры при астме у пациентов разных возрастных категорий включают использование одних и тех же методов. Частота и длительной проведения терапии может отличаться в зависимости от возраста, стадии болезни и индивидуального состояния больного. Электрофорез способствует улучшению дренажной функции бронхов.
Для проведения процедуры между лопаток пациента закрепляют электроды с бронхорасширяющими лекарствами. Схожий эффект достигается при использовании фонофореза.
При этом на пораженный орган воздействуют ультразвуковые колебания. Направляют специальный аппарат паравертебрально, вдоль позвоночника. Альтернативный вариант – использование фонофореза в области между 5-м и 7-м ребром.
Фонофорез применяют в комплексе с:
- нанесением гидрокортизона на область грудной клетки;
- электрофорезом с кальцием;
- эндозональным электрофорезом;
- электросном;
- электроанальгезией;
При ремиссии заболевания используются для профилактических целей совместно с ультрафиолетовым облучением, что усиливает иммунитет, повышая устойчивость к инфекциям.
Массаж

Массаж грудной клетки при бронхиальной астме направлен на расслабление мышц бронхов. При этом глубина вдоха сильно увеличивается.
Процедура проводится между приступами заболевания, что существенно снижает длительность и частоту приступов. Применение массажей используется в профилактических целях для предотвращения эмфиземы легких, способствует общему укреплению организма больного.
Противопоказано применение массажа при:
- приступах астмы;
- ОРВИ с сильной лихорадкой;
- туберкулезе легких;
- механических повреждениях грудной клетки, воспалении легких либо серозной оболочки;
- наличии в области массажа ранок, фурункулов.
Баротерапия
Баротерапия заключается в создании условий с повышенным либо пониженным давлением. Проводится в специальной барокамере, снабженной множеством насосов.
При постепенном выкачивании или накачивании воздуха внутрь камеры, соответственно, повышается или понижается давление.
Существует несколько видов барокамер, рассчитанных на одного либо нескольких пациентов, каждый из которых находится в одинаковых условиях.
Кроме того, существуют специальные аппараты, которые воздействуют местно, то есть на определенный сустав или область тела. Процедура является дополнением к медикаментозному лечению. Время нахождения внутри барокамеры определяет лечащий врач.
При снижении давления внутри капсулы в клетках и тканях активизируется процесс поглощения кислорода, что улучшает метаболизм. То же касается и слизистых бронхов. Постепенно прекращается воспалительный процесс, восстанавливаются ткани.
Если давление в капсуле при проведении физиотерапевтических процедур повышается, это способствует выведению токсинов из крови.
Дыхательная гимнастика

Метод основан на улучшении снабжения легких кислородом и постепенном выведении углекислого газа. Это обеспечивается за счет улучшения проходимости бронхов.
Несколько методов:
- Каждый день дышать свежим воздухом хотя бы 15-20 минут.
- Правильно распределять воздух на вдохе и выдохе. При этом нужно делать вдох как можно медленнее и глубже, постепенно приподнимая плечи, затем быстро выдохнуть одновременно с опусканием плеч.
- Следующий вариант: глубоко вдохнуть, быстро подняв и сомкнув над головой руки, затем медленно выдохнуть, опуская конечности.
Водные процедуры

Во время ремиссии заболевания желательно применять водные процедуры. К наиболее простым способам относят растирание холодной водой при помощи полотенца.
В начале процедуры движения делают медленно, затем темп увеличивается. Первое время процедуру проводят теплой жидкостью, каждый последующий раз постепенно снижая температуру. Такой метод способствует укреплению иммунитета, улучшает работу сосудов, а также благотворно воздействует на нервную систему.
Другой способ заключается в поочередном окунании рук и ног в емкости с водой разных температур. Так, ноги опускаются в таз с температурой на 2-3 градуса выше, чем руки.
Это способствует расширению просвета кровеносных сосудов, улучшению кровообращения и ускорению выведения аллергенов из организма. Желательно после проведения процедуры принять антигистаминное средство.
Эффективность физиотерапии при астме

Физиотерапия при бронхиальной астме является довольно эффективным методом купирования и профилактики приступов удушья. Особенно хорошо с этим справляются ингаляции бронхорасширяющими препаратами.
Остальные процедуры по большей части используются для общего укрепления организма, в профилактических целях, для снижения вероятности возникновения приступа. При обострении заболевания также используют физиотерапевтические процедуры для снижения нагрузки на дыхательную систему, облегчения симптоматики и улучшения общего состояния больного.
В заключение
Комплексное лечение бронхиальной астмы не обходится без изменения рациона, медикаментозных препаратов и нелекарственных способов лечения.
При этом используются различные методы, направленные на улучшение общего состояния больного, снижение чувствительности слизистой оболочки бронхов к воздействию внешних факторов и ослабление влияния заболевания на организм.
Использование комплексного подхода значительно снижает вероятность обострения заболевания, а при его возникновении сильно уменьшает интенсивность проявлений.
Источник
УЗИ ингаляторы для лечения астмы
Медицинской промышленностью выпускается большое количество индивидуальных ультразвуковых ингаляторов. Многих больных астмой интересует вопрос: что представляют из себя эти устройства и как их можно использовать для лечения астмы? Ультразвуковой ингалятор — это прибор, позволяющий распылять лекарственные препараты в виде мелкого аэрозоля, который при вдыхании проникает в самые труднодоступные участки легких. Если вы помните, диаметр мелких бронхов, где развивается воспалительный процесс, составляет всего 1-2 мм. Поэтому только очень мелкие частицы лекарственного препарата ( размером 5-10 микрон) могут проникнуть в эти отделы дыхательных путей и оказать свое лечебное воздействие. К тому же поверхность воспаленной слизистой оболочки бронхиального дерева составляет 5-10 кв.м., и для эффективного воздействия необходим объем лекарственного препарата не менее 10-30 мл. Только ультразвуковой ингалятор за 10-15 мин работы способен развить такую производительность и оказать мощное лечебное воздействие на дыхательные пути. По сравнению с обычными методами, терапия с помощью ультразвуковых ингаляторов позволяет значительно повысить эффективность лечения бронхиальной астмы. В отличие от приема большого количества лекарств внутрь, часто вызывающих аллергические, токсические и метаболические расстройства, лекарственные аэрозоли действуют преимущественно местно, в патологическом очаге, что позволяет сократить количество препарата, повысить его эффективность и уменьшить вероятность осложнений медикаментозной терапии. Ультразвуковые ингаляции оказывают положительное воздействие и на сопутствующие астме заболевания: аллергическую риносинусопатию, хронический ринит, хронический фарингит и ларингит, грибковые поражения верхних дыхательных путей.
Продолжительность курсового лечения бронхиальной астмы и схемы ингаляций могут быть различными. Наиболее эффективной является комплексная ингаляционная терапия, основу которой составляет последовательное введение лекарственных аэрозолей в 3 этапа:
На 1 этапе для улучшения проходимости дыхательных путей, профилактики бронхоспастических реакций на последующее введение аэрозолей и более глубокого их проникновения ингалируются бронхорасширяющие препараты или смеси.
На 2 этапе ингалируются отхаркивающие средства: щелочные смеси, сборы лекарственных трав, минеральная вода, позволяющие очистить дыхательные пути от мокроты.
На 3 этапе ингалируются противовоспалительные, антиаллергические и антисептические смеси, позволяющие уменьшить воспаление и воздействовать на вторичную инфекцию. Режим проведения ингаляций заключается в последовательном введении 1, 2 и 3 растворов до полного их объема. Оптимальный объем каждого раствора составляет 10-20 мл в зависимости от типа ингалятора.
Продолжительность курсового лечения по такой схеме составляет 2-3 месяца. Лечение проводится преимущественно в периоды обострений заболевания,а также профилактически в периоды острых респираторных инфекций.
Пример составления ингаляционной программы для больного, получающего бронхорасширяющий и противовоспалительный аэрозоли (например, вентолин и флексотид):
а) за 10 мин до инглаяций вдохнуть 1-2 инг. доз вентолина;
б) отхаркивающая щелочная смесь — 10-15 мл на ингаляцию; дополнительно в отхаркивающую смесь можно добавить раствор антисептика;
в) флексотид — назначенное врачом количество инг. доз препарата.
В тяжелых случаях заболевания с помощью ультразвукового ингалятора можно вводить в дыхательные пути гормональные препараты и противоаллергические средства, что позволяет уменьшить количество принимаемых лекарственных препаратов в виде таблеток и капельниц. Однако пациентам с тяжелым течением бронхиальной астмы не следует самостоятельно пытаться проводить ингаляционное лечение с помощью ультразвуковых ингаляторов, так как при неправильном их применении состояние их может ухудшиться, вплоть до развития тяжелого приступа удушья. Поэтому, если вы хотите получить от ингаляционной терапии не вред, а пользу — запомните совет: ЕСЛИ ИНГАЛЯЦИЯ НА УЗИ ВЫЗЫВАЕТ У ВАС ЗАТРУДНЕНИЕ ДЫХАНИЯ, ОБРАТИТЕСЬ ЗА ПОМОЩЬЮ К СПЕЦИАЛИСТУ!
Источник

Бронхиальная астма является воспалительным заболеванием дыхательных путей, характеризующимся хроническим течением, связанным с повышенной реактивностью бронхов. Распространенность этой патологии на сегодняшний день составляет приблизительно 5-6 %, каждый год она является причиной 0.5 % смертей. Заболеваемость астмой растет ежегодно во всем мире, особенно среди лиц детского возраста. О том, что представляет собой это заболевание, по каким причинам оно возникает, и каковы симптомы, а также об особенностях диагностики и лечения бронхиальной астмы (в частности, о методах физиолечения) мы и расскажем в этой статье.
Почему и как развивается болезнь

Повышенная реактивность (или гиперреактивность) бронхов, как правило, возникает в ответ на попадание в организм того или иного аллергена – развивается реакция гиперчувствительности I типа. Спровоцировать развитие приступа заболевания могут:
- пыльца цветов и иных растений;
- домашняя пыль (а точнее, клещи, находящиеся в ней);
- плесень, шерсть домашних животных;
- продукты питания;
- бытовая химия и косметика;
- лекарственные препараты;
- производственные вредности;
- инфекции;
- активное и пассивное курение.
Несомненно, играют роль и неблагоприятная экологическая обстановка, и наследственный фактор, и психосоциальные условия.
Итак, аллерген попадает в организм и вызывает в нем целый каскад биохимических реакций, в результате которых стенка бронхов спазмируется, слизистая их отекает и выделяет большое количество секрета, а просвет существенно сужается. Эти изменения и вызывают ряд симптомов, характерных для бронхиальной астмы.
Симптомы

Бронхиальная астма протекает приступообразно – периодически, на ранних стадиях болезни. После непосредственного контакта с аллергеном возникают характерные приступы, сопровождающиеся внезапно возникшей одышкой, влажными свистящими хрипами, которые слышны на расстоянии, затрудненным выдохом, ощущением заложенности в грудной клетке. Завершается приступ кашлем с отхождением густой вязкой «стекловидной» мокроты.
При длительном течении болезни в бронхах развиваются воспалительные изменения, и приступы возникают чаще даже без связи с аллергеном, а под воздействием каких-либо провоцирующих факторов – резкого запаха, холодного воздуха, физической нагрузки, вдыхания дыма сигарет, а также на фоне вирусных инфекционных заболеваний.
В период ремиссии симптоматика болезни минимальная либо же полностью отсутствует.
В зависимости от частоты возникновения приступов удушья различают 4 стадии бронхиальной астмы:
- I – интермиттирующая (приступы удушья возникают реже, чем 1 раз в 7 дней, исключительно после контакта с аллергеном; ночные – 2 раза в месяц или реже; обострения заболевания кратковременные, без труда купируются; показатели функции дыхания в пределах нормы (ОФВ1 ≥ 80% от должного значения, вариабельность ОФВ1 < 20%));
- II – легкая персистирующая (приступы одышки возникают чаще, чем 1 раз в 7 дней, но реже, чем 1 раз в день; ночные приступы – чаще 2-х раз в месяц; ОФВ1 больше либо равен 80% нормы, вариабельность его менее либо равна 30%);
- III – средней тяжести персистирующая бронхиальная астма (приступы возникают каждый день, ночные – чаще 1 раза в неделю; обострения болезни нарушают активность больного и его сон, он нуждается в ежедневном приеме бронхорасширяющих препаратов; ОФВ1 составляет от 60 до 80% от нормы, вариабельность ОФВ1 более 30%);
- IV – тяжелая персистирующая (симптомы болезни возникают ежедневно по нескольку раз в день; ночные симптомы чаще 1 раза в 7 дней; частые обострения болезни, во время которых значительно ограничивается физическая активность больного; ОФВ1 60% и менее от нормальных значений, вариабельность его составляет более 30%).
Характер течения астмы зависит от возраста, в котором она дебютировала. Если болезнь проявилась в раннем детском возрасте, то в период полового созревания большинства больных она вступает в стадию спонтанной устойчивой ремиссии и не беспокоит больного в течение многих лет или даже всю жизнь. Для лиц, которые заболели, будучи в молодом или среднем возрасте, возможны несколько вариантов: у трети их может наступить спонтанная ремиссия, еще у 30 % болезнь протекает с постоянными чередованиями периодов обострения и ремиссии, однако характеризуется средней степенью тяжести, а в последних 30 % случаев она протекает тяжело, неуклонно прогрессирует и в короткий срок приводит к тяжелым осложнениям.
Принципы диагностики
 Спирометрия — важный диагностический метод, позволяющий выявить у пациента обструкцию дыхательных путей и оценить ее выраженность.
Спирометрия — важный диагностический метод, позволяющий выявить у пациента обструкцию дыхательных путей и оценить ее выраженность.
Врач заподозрит наличие у больного бронхиальной астмы еще на этапе сбора жалоб, данных анамнеза жизни и заболевания (его при подозрении на эту патологию собирают очень подробно, чтобы сформировать полноценную ее картину; также для этих целей разработаны специальные опросники).
Подтвердят опасения врача данные объективного статуса больного, а именно аускультации (выслушивания) легких: будут обнаружены свистящие влажные хрипы (непосредственно во время приступа они слышны не только через фонендоскоп, но и на расстоянии от больного), а также удлиненная фаза выдоха. В периоде ремиссии эти признаки могут не определяться, к тому же интенсивность хрипов снижается или же они вовсе отсутствуют в случае выраженной закупорки (обструкции) просвета бронхов.
Кроме того, на коже больного могут быть обнаружены признаки аллергического дерматита или другие проявления аллергии.
Дополнительными методами исследования, позволяющими подтвердить или опровергнуть диагноз «бронхиальная астма», являются:
- спирометрия (это основной и наиболее информативный метод диагностики этого заболевания; именно он позволяет зарегистрировать показатели ОФВ1 (и их вариабельность), характеризующие стадию патологического процесса; кроме того, при его помощи определяют обратимость процесса в бронхах – сначала делают просто спирометрию, фиксируют ее результаты, а затем дают больному препарат, расширяющий бронхи, и повторяют исследование; если результаты его улучшились на 20 % и более, это свидетельствует именно о наличии у больного бронхиальной астмы, а если практически не изменились, это говорит в пользу другой патологии легких, именуемой ХОЗЛ);
- плетизмография (позволяет выявить повышение сопротивления дыхательных путей, имеющее место при бронхиальной обструкции);
- пикфлуометрия (метод самоконтроля, позволяющий больному самостоятельно отслеживать показатели функции дыхания (а именно пиковую скорость выдоха) и на основании результатов делать выводы о провоцирующих приступ факторах и эффективности проводимой терапии; для этого используют специальный прибор – пикфлуометр);
- исследование уровня газов крови (помогает обнаружить нарушение газового баланса крови, связанное с заболеванием – снижение содержания в ней кислорода (гипоксемия) и повышение – углекислого газа (гиперкапния));
- исследование бронхиальной реактивности (чувствительности бронхов к воздействию провоцирующих факторов; проводится в случаях характерных жалоб больного в сочетании с нормальными показателями функции дыхания);
- оценка аллергического статуса (как правило, проводят кожные пробы с аллергенами или же определяют IgE в сыворотке крови);
- исследование мокроты под микроскопом (в ней определяются спирали Куршмана (мокрота из нижних дыхательных путей, принявшая их форму) и кристаллы Шарко-Лейдена, а также слепки бронхиол, скопления эпителия, бактерии и повышенное содержание нейтрофилов и эозинофилов);
- общий анализ крови (в нем может быть обнаружена эозинофилия (более 5 % этих клеток)).
Принципы лечения
Полностью избавиться от бронхиальной астмы на сегодняшний день, увы, невозможно. Однако если больной соблюдает все рекомендации врача и получает адекватную терапию, состояние его значительно улучшается и зачастую наступает устойчивая ремиссия. То есть смыслом лечения является поддержание удовлетворительного качества жизни больного.
Этиологическое лечение
Суть его сводится к устранению воздействия на организм всех возможных аллергенов. Особенно эффективны эти мероприятия на ранней стадии болезни – прекращение контакта с веществами, провоцирующими приступ, может привести даже к стойкой ремиссии.
Больному следует осуществить следующие действия:
- ограничить возможные контакты с пыльцой растений (вероятно, даже уезжать с постоянного места жительства в другой регион на период цветения растения, вызывающего аллергическую реакцию);
- убрать из жилья ковры и мягкие игрушки, книги держать в закрытых шкафах, ежедневно мыть полы, вытирать пыль;
- производить регулярную смену постельного белья;
- не заводить домашних животных;
- исключить из пищевого рациона продукты – потенциальные или ранее выявленные аллергены;
- сменить место работы (если имеется аллергия на какие-либо производственные вещества).
Медикаментозное лечение
Препараты каких групп будут назначены больному врачом, зависит непосредственно от стадии и особенностей течения его заболевания. Они могут вводиться в организм различными путями – ингаляционно, путем инъекций/инфузий (в народе – капельниц) или в форме таблеток через рот.
Базисная терапия
 Существует такое понятие, как базисная терапия БА. Препараты, которые применяются при этом, оказывают непосредственное воздействие на слизистую бронхов, устраняя патологические изменения их. Они должны применяться на постоянной основе – не курсами, а постоянно, долгосрочно, часто и пожизненно. Именно эти препараты позволяют контролировать течение БА, не допуская ее прогрессирования.
Существует такое понятие, как базисная терапия БА. Препараты, которые применяются при этом, оказывают непосредственное воздействие на слизистую бронхов, устраняя патологические изменения их. Они должны применяться на постоянной основе – не курсами, а постоянно, долгосрочно, часто и пожизненно. Именно эти препараты позволяют контролировать течение БА, не допуская ее прогрессирования.
Такими медикаментами являются:
- препараты выбора – ингаляционные глюкокортикоиды (беклометазон, флутиказон, будезонид и другие);
- системные глюкокортикоиды (метилпреднизолон, преднизолон);
- бронхолитики длительного действия (ингаляционные бета2-агонисты (формотерол, сальметерол) и ксантины (теофиллин, аминофиллин и прочие));
- кромоны (основными из них являются кромогликат натрия, недокромил натрия);
- модификаторы лейкотриенов (монтелукаст, зафирлукаст).
Симптоматическое лечение
С целью устранения симптомов обострения БА используют препараты так сказать «скорой помощи», главными среди которых являются бета2-агонисты короткого действия (сальбутамол, фенотерол) и холинолитики короткого действия (ипратропия бромид), а также их комбинации. Они используются больным в начале приступа удушья для его купирования.
Также с целью снижения гиперреактивности организма применяют антигистаминные препараты – лоратадин, цетиризин, терфенадин и другие.
Физиотерапия
Физические методы лечения являются незаменимым компонентом терапии БА. При атопической форме болезни они нормализуют деятельность парасимпатической нервной системы, уменьшают проявления бронхоспазма, разжижают и ускоряют выделение мокроты, повышают устойчивость организма к воздействию аллергенов.
При приступе БА больному рекомендованы:
- эуфиллин, атропин, алупент в виде 10-минутных ультразвуковых аэрозольных ингаляций; курс – 10 ингаляций;
- магнитотерапия высокоинтенсивная импульсная (применяют аппараты «АМТ2 АГС» или «АМИТ-01»; воздействие проводят по 10 минут, лечебный курс состоит из 6-8 сеансов);
- диадинамотерапия (в течение 2 минут воздействуют двухполупериодным током, после чего 2-3 минуты – модулированным; затем меняют полярность и повторяют лечение; курс состоит из 5-6 сеансов);
- инфракрасная лазеротерапия (контактная сканирующая методика; воздействуют лазером на область 3-10-го грудных позвонков по бокам позвоночника, а также по срединной линии на уровне средней трети грудины и в области надпочечников; продолжается сеанс 10-12 минут, курс состоит из 10 процедур);
- ДМВ-терапия на зону надпочечников (длительность – 10-12 минут, частота – 1 раз в сутки, курс – 10 сеансов);
- транскраниальная электростимуляция (электроды располагают в области затылка и лба; длительность сеанса – 20 минут, кратность проведения – 1 раз в сутки, в курс включены 10 воздействий);
- массаж воротниковой зоны и грудной клетки (применяют приемы поглаживания, растирания, разминания, а также сдавление в период выдоха больного его грудной клетки; вибрационные воздействия противопоказаны; осуществляют массаж утром и вечером, курс – 12 процедур).
В период между приступами применяют:
- ингаляции аэрозолей эуфиллина, папаверина (ингаляции проводят по 10 минут, частота – каждый день, курс – 10 сеансов);
- аэроионотерапия;
- ультрафонофорез эуфиллина (длительность манипуляции равна 10-12 минутам, проводят их 1 раз в сутки курсом из 12 воздействий);
- низкоинтенсивная магнитотерапия (применяют аппарат «Полимаг-01», частота манипуляций – 1 раз в сутки по 20 минут, курс – 12 сеансов);
- индуктотермия области селезенки и надпочечников (применяют аппарат «ИКВ-4», индуктотермию осуществляют ежесуточно по 12-15 минут, терапевтический курс – 12 процедур);
- электростимуляция (воздействуют на зону мышц диафрагмы и диафрагмального нерва, а также межреберных мышц; применяют аппараты «Амплипульс» и «Эль Эскулап МедТеКо»);
- электрофорез кальция через нос (сеанс продолжается от 6 до 12-15 минут, проводят его ежесуточно, лечебный курс состоит из 3-5 воздействий);
- электрофорез эуфиллина или адреналина (применяют общую методику с частотой каждый день по 20 минут, терапевтический курс – 10 сеансов);
- УФО (доза составляет 2 биодозы; облучение проводят ежесуточно, курс – 12 воздействий);
- гипокситерапия (проводят 1 раз в сутки по полчаса-часу, терапевтический курс – 15-

