Туберкулез при бронхиальной астме
ТУБЕРКУЛЕЗ И БРОНХИАЛЬНАЯ АСТМА
Туберкулез развивается при бронхиальной астме чаще, чем больные туберкулезом заболевают бронхиальной астмой. При длительном течении туберкулеза легких, особенно у лиц пожилого возраста, могут развиваться хронический бронхит, диффузный фиброз легких с бронхоэктазами, в которых может активироваться неспецифическая инфекция, вызывающая сенсибилизацию организма. У таких больных бронхиальная астма не имеет классической формы с выраженными приступами удушья. Доминирующим симптомом в этих случаях может быть астмоидный бронхит; периодически могут возникать приступы затрудненного дыхания, сопровождающиеся появлением большого количества сухих «свистящих» хрипов в легких. В области туберкулезных поражений легких выслушиваются влажные хрипы. Туберкулезный процесс у этих больных обычно большой протяженности с выраженной интоксикацией, с бацилловыделением и к моменту выявления астмоидного бронхита — с уже выраженной эмфиземой легких. Рентгенологически у них определяются метатуберкулезные, фиброзно-склеротические и цирротические изменения, деформация легочного рисунка, бронхоэктазы и буллезные, полостные образования. При бронхоскопии выявляется неспецифический эндобронхит. Эозинофилия в крови наблюдается реже и менее выражена, чем при бронхиальной астме.
При исследовании внешнего дыхания определяются значительное уменьшение жизненной емкости легких и увеличение остаточного объема, увеличение минутного объема дыхания и снижение мощности выдоха.
После функциональных проб с эуфиллином или эфедрином показатели внешнего дыхания улучшаются незначительно, так как они обусловлены органическими причинами. Лечение этой категории больных необходимо проводить противотуберкулезными препаратами и антибиотиками широкого спектра действия. Переносимость препаратов обычно хорошая. Терапию астмоидного бронхита рекомендуется проводить теофедрином, ингаляциями солутана, вливаниями эуфиллина в течение 2—3 нед, ангигистаминными препаратами.
Туберкулиновая чувствительность при астмоидном бронхите выражены обычно слабо, гиперергических реакций не наблюдается. В крови и в мокроте отмечается эозинофилия. Бронхиальная проходимость, по данным пневмотахометрии, резко нарушена только при обострении бронхиальной астмы. Минутный объем дыхания резко увеличен. Газовый состав крови изменяется только в период обострения бронхиальной астмы.
Легочный туберкулез, развившийся у больных бронхиальной астмой, постоянно принимающих с лечебной целью большие дозы кортикостероидных гормонов, отличается тяжестью течения, распространенностью и наклонностью к распаду легочной ткани.
Лечение туберкулеза должно проводиться длительным приемом противотуберкулезных препаратов, которые больные бронхиальной астмой переносят обычно хорошо. В отдельных случаях возможно и хирургическое лечение туберкулеза в виде сегментарных резекций. После излечения туберкулеза приступы бронхиальной астмы могут продолжаться.
Лечение бронхиальной астмы при сопутствующем туберкулезе должно проводиться общепринятыми методами, за исключением кортикостероидной терапии, которая показана только в исключительно тяжелых случаях бронхиальной астмы. Курс должен быть недлительным и обязательно сопровождаться приемом противотуберкулезных препаратов для предупреждения генерализации туберкулеза.
В случае неактивных туберкулезных изменений в легких у больных бронхиальной астмой, вынужденных постоянно принимать кортикостероидные препараты, необходимо 1 — 2 раза в год проводить курсы химиопрофилактики изониазидом и ПАСК в течение 1 1/2 — 2 мес. Этих больных необходимо периодически обследовать рентгенологически.
 Ф.В. Шебанов
Ф.В. Шебанов
Туберкулез развивается при бронхиальной астме чаще, чем больные туберкулезом заболевают бронхиальной астмой. При длительном течении туберкулеза легких, особенно у лиц пожилого возраста, могут развиваться хронический бронхит, диффузный фиброз легких с бронхоэктазами, в которых может активироваться неспецифическая инфекция, вызывающая сенсибилизацию организма.
У таких больных бронхиальная астма не имеет классической формы с выраженными приступами удушья. Доминирующим симптомом в этих случаях может быть астмоидный бронхит; периодически могут возникать приступы затрудненного дыхания, сопровождающиеся появлением большого количества сухих «свистящих» хрипов в легких. В области туберкулезных поражений легких выслушиваются влажные хрипы. Туберкулезный процесс у этих больных обычно большой протяженности с выраженной интоксикацией, с бацилловыделением и к моменту выявления астмоидного бронхита — с уже выраженной эмфиземой легких. Рентгенологически у них определяются метатуберкулезные, фиброзно-склеротические и цирротические изменения, деформация легочного рисунка, бронхоэктазы и буллезные, полостные образования. При бронхоскопии выявляется неспецифический эндобронхит. Эозинофилия в крови наблюдается реже и менее выражена, чем при бронхиальной астме.
При исследовании внешнего дыхания определяются значительное уменьшение жизненной емкости легких и увеличение остаточного объема, увеличение минутного объема дыхания и снижение мощности выдоха. После функциональных проб с эуфиллином или эфедрином показатели внешнего дыхания улучшаются незначительно, так как они обусловлены органическими причинами. Лечение этой категории больных необходимо проводить противотуберкулезными препаратами и антибиотиками широкого спектра действия. Переносимость препаратов обычно хорошая. Терапию астмоидного бронхита рекомендуется проводить теофедрином, ингаляциями солутана, вливаниями эуфиллина в течение 2 — 3 недель, антигистаминными препаратами.
Туберкулиновая чувствительность при астмоидном бронхите выражены обычно слабо, гиперергических реакций не наблюдается. В крови и в мокроте отмечается эозинофилия. Бронхиальная проходимость, по данным пневмотахометрии, резко нарушена только при обострении бронхиальной астмы. Минутный объем дыхания резко увеличен. Газовый состав крови изменяется только в период обострения бронхиальной астмы.
Легочный туберкулез, развившийся у больных бронхиальной астмой, постоянно принимающих с лечебной целью большие дозы кортикостероидных гормонов, отличается тяжестью течения, распространенностью и наклонностью к распаду легочной ткани.
Лечение туберкулеза должно проводиться длительным приемом противотуберкулезных препаратов, которые больные бронхиальной астмой переносят обычно хорошо. В отдельных случаях возможно и хирургическое лечение туберкулеза в виде сегментарных резекций. После излечения туберкулеза приступы бронхиальной астмы могут продолжаться.
Лечение бронхиальной астмы при сопутствующем туберкулезе должно проводиться общепринятыми методами, за исключением кортикостероидной терапии, которая показана только в исключительно тяжелых случаях бронхиальной астмы. Курс должен быть недлительным и обязательно сопровождаться приемом противотуберкулезных препаратов для предупреждения генерализации туберкулеза.
В случае неактивных туберкулезных изменений в легких у больных бронхиальной астмой, вынужденных постоянно принимать кортикостероидные препараты, необходимо 1 — 2 раза в год проводить курсы химиопрофилактики изониазидом и ПАСК в течение 1,5 — 2 мес. Этих больных необходимо периодически обследовать рентгенологически.
1982
Астма – это заболевание, которое все чаще встречается как среди детей, так и взрослых. Однако, несмотря на, казалось бы, однозначные признаки, мы не можем сами ставить себе диагноз. Это происходит потому, что симптомы похожие на типичные проявления астмы может давать совершенно другая болезнь.
Симптомы астмы
Диагноз астмы ставится на основании появления характерных симптомов и подтверждения изменений в легких при помощи специальных исследований, например, спирометрии. Некоторыесимптомы астмы появляются, прежде чем происходят изменения в легких.
Развитие астмы…
Наиболее распространенные симптомы астмы:
- приступы одышки, ощущающиеся как чувство стеснения в груди;
- затрудненное дыхание;
- сухой, приступообразный кашель, особенно ночью и по утрам.
За исключением указанных выше, бронхиальную астму часто сопровождают симптомами других аллергических заболеваний, в том числе и аллергического ринита.
Правильный диагноз может поставить только врач-специалист, который после анализа наших симптомов, а также при помощи каких-либо исследований посчитает, что имеет дело действительно с типичной астмойили другим заболеванием. Астму часто путают с болезнями, которые были включены в дальнейшей части статьи.
Хроническая обструктивная болезнь легких
Именно с этим заболеванием чаще всего путают астму. Оба очень похожи (особенно в начале). Хроническая обструктивная болезнь легких развивается постепенно, повреждает всю дыхательную систему, что приводит к ее отказу.
Сначала появляются кашель с мокротой, проблемы с дыханием, одышка. Выявить болезнь на ранней стадии, когда ее единственным симптомом является кашель, позволяет спирометрическое исследование. Стоит добавить, что ХОБЛ чаще болеют курильщики.
Аллергия
Аллергия – это ещё не астма, но она легко может к ней привести. Симптомыаллергических реакций часто бывают очень похожи на астматические приступы. Однако, путаница обоих случаев опасна, так как препараты от астмы бывают достаточно сильными и примененные без правильного диагноза могут принести больше вреда, чем пользы.
С другой стороны, промедление с введением противоастматического препарата, когда доходит до приступа удушья, угрожает смертью. Поэтому необходимо правильно выявить причины плохого самочувствия.
Как аллергия приводит к астме
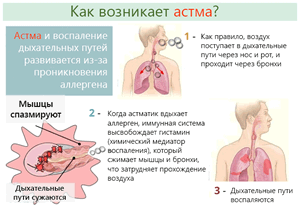
В основании астмы и аллергии лежит врожденная особенность организма, называемая атопией. Это неправильный ответ иммунной системы против часто встречающихся веществ, находящимся в окружающей среде.
В основании аллергической астмы лежит сложный процесс, в который вовлечены многие клетки иммунной системы и выделяемые ими вещества. Роль иммунных клеток – это защита организма от опасных канцерогенов и патогенных микроорганизмов. Иногда, к сожалению, некоторые вполне безобидные вещества неправильно распознаются организмом и рассматриваются как непрошеные гости.
Контакт с сенсибилизирующим веществом, то есть аллергеном, вызывает выработку антител класса IgE через специальные клетки иммунной системы. Во время следующего контакта с аллергеном специальные клетки, называемые мастоцитами, выделяют так медиаторы воспаления, например, гистамины, протеолитические ферменты или цистеинил лейкотриены.
Эти соединения вызывают симптомы, такие как отек слизистой оболочки носа, насморк, изменения кожи или покраснение конъюнктивы, а у чувствительных людей также острый и хронический бронхит, возникающий в результате сокращение бронхов. Это проявляется шумами в легких при дыхании, чувством стеснения в груди и кашлем.
Через некоторое время, как правило, спустя 6-8 часов, это может привести к развитию так называемой поздней реакции. В этой фазе клетки иммунной системы, в основном мастоциты и базофилы, производят другие вещества – хемокины и цитокины, которые «притягивают» к бронхам клетки воспаления – эозинофилы.
Каскад реакций вызывает воспаление в бронхах, являющийся причиной их гиперактивности. Если имеется постоянная реакция на аллерген и воспалительный процесс сохраняется длительное время, то происходит развитие астмы.
Туберкулез
Одним из симптомов туберкулеза является кашель. Чаще всего это кашель с выделениями. Может также появиться одышка. Эти два симптома, идущие с ним рука об руку, могут быть неправильно истолкованы, как симптомы астмы. Однако, несмотря на то, что туберкулез может быть изначально спутан с астмой, после проведения подробных исследований удается развеять эти сомнения.
При подозрении на туберкулез проводится рентген грудной клетки и исследование откашливаемых выделений. Результаты этих исследований должны быть достоверными и позволят поставить правильный диагноз.
Другие, кроме перечисленных симптомов, которые могут возникнуть при туберкулезе, а при астме очень редко, это: отсутствие аппетита, ведущее к потере массы тела, потливость в ночное время, частое беспричинное повышение температуры, чувство слабости.
Рак легких
Редко, но случается, что рак легких путают с астмой. Рак легких на ранней стадии, протекает почти бессимптомно. Симптомы появляются только на более продвинутых стадиях.
К числу первых можно отнести кашель. Потом может появиться одышка и боль в области грудной клетки. Эти симптомы, вместе взятые, могут быть ошибочно приняты в качестве симптомов астмы. Однако, дальнейшая диагностика позволяет избежать постановки неправильного диагноза.
Актуальность
проблемы
У 75% больных астмой
выявляются остаточные посттуберкулезные
изменения в бронхолегочной системе.
Наличие выраженных обменных расстройств
при бронхиальной астме, обусловленных
длительностью и тяжестью астмы, различных
сопутствующих, фоновых, ятрогенных
заболеваний и осложнений в совокупности
с недостаточностью контролируемой
иммуносупрессивной терапии могут
провоцировать и существенно ускорять
процесс реактивации туберкулеза. Поэтому
терапевты и пульмонологи, наблюдающие
больных бронхиальной астмой, особенно,
если те имеют в легких остаточные
посттуберкулезные изменения (кальцинаты,
фиброз, плевральные спайки и т.д.) должны
контролировать проведение флюорографии
легких не только 1 раз в год, но и чаще
по клиническим показаниям при длительном
некомпенсированном обострении
бронхиальной астмы.
Эпидемиология и
особенности выявления сочетанной
патологии
среди всех больных
с сочетанием бронхиальной астмы и
туберкулеза преобладают мужчины в
возрасте старше 50 лет (64%);
у данной группы
больных в 4 раза чаще встречается
поливалентная лекарственная аллергия;
60% больных страдали
БА от 5-20 лет:
у 12% во время
астматического статуса имела место
клиническая смерть;
у 30% — потеря
сознания;
многие больные
неоднократно госпитализировались в
реанимационные отделения;
89% больных принимали
глюкокортикостероиды до 20 лет.
Эпидемиология и
особенности выявления сочетанной
патологии
Все больные до
поступления в противотуьеркулезный
стационар длительно лечились и почти
постоянно нуждались в приеме бронхолитиков,
антигистаминных препаратов, периодически
им назначали антибиотики и сульфаниламидные
препараты.
Более чем у половины
больных при ретроспективном анализе
рентгенограмм можно было заподозрить
активный туберкулез
При длительном
течении бронхиальной астмы сходство
симптоматики маскировало признаки
активного туберкулеза, а в ряде случаев
туберкулез можно было рассматривать
как фоновое, а не основное заболевание.
У 74% больных
туберкулез выявлялся при очередном
обращении пациента за медицинской
помощью по поводу очередного обострения
БА.
Тактика лечения
больных с сочетанной патологией
При БА легкой
степени лечение туберкулеза можно
начинать с обычных схем. Надо помнить
о возможных более частых побочных
реакциях, особенно на аминогликозиды
(стрептомицин, канамицин) и капреомицин.
В дальнейшем лечение корригируют с
учетом переносимости препаратов и
лекарственной чувствительности МБТ.
При БА средней и
тяжелой степени в сочетании с туберкулезом
методика лечения основывается на
принципе этапности, учитывающем
инволюцию обоих заболеваний:
1 этап – 2 недели
– проведение интенсивной терапии,
направленной на купирование приступов
удушья.
2 этап (1-3 мес) –
снижают дозы препаратов, расширяют
режим, включают немедикаментозные
методы (ЛФК, физио-, иглорефлексотерапию),
психотерапевтическое лечение, эфферентные
методы лечения (плазмаферез, гемосорбцию,
энтеросорбцию). В этот период подключается
этиотропное лечение туберкулеза
3 этап (адаптация
и долечивание) – 6-8 мес, заканчивается
к концу 1-го года наблюдения.
4 этап (реабилитация)
– в течение нескольких лет.
Результаты лечения
больных с сочетанной патологией
Клиническое
излечение – 30%
Значительное
улучшение с сохранением бактериовыделения
– 18%
прогрессирование
и смерть – у 10% больных
Основные причины
низкой эффективности лечения больных
туберкулезом в сочетании с БА
позднее выявление
туберкулеза, симптомы которого ошибочно
расценивались как неэффективность
лечения БА, в связи с чем увеличивали
дозы бронхолитиков и ГКС;
неадекватная
терапия БА – подключение ПТП с первых
дней, что утяжеляло течение БА из-за
дополнительной аллергической нагрузки;
развитие побочных
эффектов ПТП;
ЛУ МБТ (8%).
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Сочетание туберкулёза и Хронических Неспецифических Заболеваний Легких существенно затрудняет диагностику и лечение, увеличивает вероятность инвалидизации пациентов. Известно, что рецидивы туберкулёза на фоне ХНЗЛ протекают торпидно и сопровождаются развитием выраженного фиброза. Частые обострения Хронических Неспецифических Заболеваний Лёгких могут быть масками ранней фазы реактивации туберкулёза.
Хронический обструктивный бронхит (ХОБ)
Заболевание, характеризующееся хроническим диффузным неаллергическим воспалением бронхов, ведущее к прогрессирующему нарушению лёгочной вентиляции и газообмена по обструктивному типу и проявляющееся кашлем, одышкой и выделением мокроты, не связанными с поражением других органов и систем. Его неотъемлемое свойство — прогрессирование процесса от обострения к обострению. Перестройка эпителия дыхательных путей у таких больных приводит к нарушению мукоцилиарного клиренса, то есть нарушению нормальной санации дыхательных путей. Это снижает естественную резистентность к аэрогенным инфекциям. Неспецифическая флора, — фактор прогрессирования ХОБ, приводящий к микробной сенсибилизации организма, снижающий иммунные силы. Характерный признак ХОБ — хронический кашель — приводит к позднему обращению пациента к фтизиатру. В большинстве случаев больные ХОБ — курильщики. Известно, что табачный дым воздействует не только на человека, но и на микобактерии, учащая случаи их мутаций с образованием форм, устойчивых к медикаментозным препаратам.
Течение туберкулёза у больных ХОБ протекает менее благоприятно и требует в порядке первичного обследования исследовать мокроту на наличие нетуберкулёзной микрофлоры с определением её устойчивости к антибиотикам, а также исследовать функцию внешнего дыхания (спирограмма и кривая поток-объём) с оценкой обратимости бронхообструктивного синдрома (тест-ингаляция бронхолитика при наличии обструкции).
Лечение
- Базисным бронхолитиком при лечении ХОБ с 1995 г. во всём мире признан ипратропиума бромид (атровент) в виде дозированного аэрозоля или раствора для ингаляций, проводимых 3-4 раза/день в течение нескольких месяцев. При тяжёлой обструкции рекомендуют беротек в ингаляциях по 2 дозы 3 раза/день, по мере улучшения бронхиальной проходимости лучше перейти на более безопасный атровент.
- Крайне тяжёлую обструкцию можно облегчить курсами ингаляционных стероидов в течение 1-2 мес. Предпочтение следует отдать ингакорту или фликсотиду. В этот период контроль за специфической химиотерапией должен быть особенно строгим. Одновременно необходимы адекватная муколитическая терапия: фитопрепарат «Бронхикум», бромгексин, амброксол, N-ацетилцистеин (АЦЦ, флуимуцил) и обучение пациента рациональному отхаркиванию.
- Антибактериальные препараты лучше назначать, исходя из вида и чувствительности высеянного возбудителя. Среди антибиотиков широкого спектра действия сначала лучше использовать препараты пенициллинового ряда, аминопенициллины (особенно активированные, типа аугментина). Препаратами выбора считают макролиды, особенно новые — ровамицин, сумамед, фромилид (кларитромицин). Если назначают эритромицин, таблетки должны быть в облатках. Эффективны могут быть пневмотропные фторхинолоны (офлоксацин, ципрофлоксацин, ломефлоксацин).
- Больным туберкулёзом не следует назначать аминогликозиды широкого спектра действия и другие препараты с выраженным влиянием на VIII пару черепных нервов, нефро- и нейротоксичные препараты.
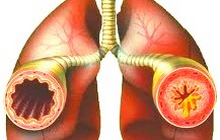
Бронхиальная астма
В соответствии с глобальной стратегией ВОЗ по бронхиальной астме , эту нозологию определяют как хроническое воспалительное заболевание дыхательных путей, связанное с гиперреактивностью бронхов, бронхиальной обструкцией и респираторными симптомами. Ведущую роль в воспалительной реакции играют эозинофилы. Бронхообструктивный синдром при астме обусловлен острым бронхоспазмом, отёком стенки бронха, формированием слизистых пробок и перестройкой стенки бронха. Решающее значение имеет атопия — предрасположенность к развитию IgE-зависимого ответа на воздействие факторов окружающей среды, аллергенов. Атопия — наиболее достоверный предрасполагающий к астме фактор.
Лечение больных с персистирующими формами бронхиальной астмы и туберкулёзом на начальном этапе лучше проводить в стационаре, поскольку назначение туберкулостатиков может изменить фармакокинетику бронхорасширяющих препаратов (теофиллина, стероидов) и потребовать коррекции доз.
У этих больных выше вероятность формирования аллергических реакций на туберкулостатики и препараты патогенетического действия. В целом же химиотерапию туберкулёза проводят без особенностей, с акцентом на сотрудничество и контроль за приёмом препаратов при назначении стероидов.
Современный подход к лечению бронхиальной астмы строится на ступенчатой терапии, в соответствии с глобальной стратегией лечения и профилактики бронхиальной астмы (Global Initiative For Asthma, GINA).
Первая ступень, или интермиттирующая астма, проявляется симптомами реже 1 раза в неделю. Обострения заболевания короткие (от нескольких часов до нескольких дней), а ночные симптомы (приступы кашля, хрипов или удушья) 2 раза в месяц или реже. Характерны отсутствие симптомов и нормальная функция лёгких между обострениями. Пик объёмной скорости выдоха (ПОС) или объём форсированного выдоха за 1 секунду (ОФВ,) обычно не менее 80% от должных, а их суточные колебания не превышают 20%.
Препараты для экстренного оказания помощи — ингаляционные b 2-агонисты короткого действия, назначаемые только по необходимости. Некоторые больные с успехом используют атровент. Ингаляционные b 2-агонисты короткого действия или кромоны (интал, тайлед) рекомендуют перед нагрузкой.
Вторая ступень, или лёгкая персистирующая астма, проявляет себя 1 раз в неделю или чаще, но реже 1 раза/день. Обострения заболевания могут нарушать активность и сон. Ночные симптомы астмы возникают чаще 2 раз в месяц. ПОС или ОФВ1 80% должных, а суточные колебания находятся в пределах 20-30%.
Противовоспалительные препараты (кромоны или малые дозы ингаляционных стероидов) назначают курсами по несколько месяцев. Возможно добавление бронходилататоров пролонгированного действия (особенно при ночных симптомах) и атровента. Ингаляционные b 2-агонисты короткого действия пациент может использовать при необходимости, но частота их использования становится индикатором эффективности базисной противовоспалительной терапии.
Третья ступень, или персистирующая астма средней тяжести, проявляет себя ежедневно. Обострения нарушают активность и сон. Ночные симптомы возникают чаще 1 раза в неделю. Больные испытывают потребность в ежедневном приёме b 2-агонистов короткого действия. ПОС или ОФВ1 в пределах 60-80% нормы, а их суточные колебания превышают 30%.
Больным необходима ежедневная превентивная терапия ингаляционными стероидами и бронходилататорами пролонгированного действия (особенно при ночных симптомах). Следует отметить наличие отечественного ингаляционного стероида будесонида. Применяют комбинированные бронхолитики (сочетание b 2-миметиков с кромонами — дитек, интал-плюс). Возможна постоянная терапия кромонами или пролонгированными формами теофиллина.
Четвёртая ступень, или тяжёлая персистирующая астма, проявляется постоянной симптоматикой и частыми обострениями. Физическая активность ограничена проявлениями бронхиальной астмы. ПОС или ОФВ1 60% нормы, а их суточные колебания превышают 30%.
Необходимо длительное превентивное лечение — курсы пероральных глюкокортикоидов с переходом на высокие дозы ингаляционных стероидов и бронхолитические препараты длительного действия. При тяжёлых приступах применяют внутривенные капельные инфузии эуфиллина. Уместно заметить, что соотношение доз между таблетированными и инъекционными формами стероидов составляет 1:2-1:3, при переводе на приём внутрь дозу соответственно уменьшают ввиду более высокой концентрации в крови активного вещества.
Эмфизема формируется как вследствие бронхита и бронхиальной астмы, так и при хроническом течении туберкулёза. Адекватная терапия неспецифической и специфической патологии предупреждает и замедляет формирование пневмосклероза и эмфиземы, приводящих к формированию хронической лёгочной недостаточности и ЛСН. Тяжесть сопутствующих ХНЗЛ может стать серьёзной проблемой при выборе хирургической тактики лечения. При выраженной эмфиземе хирургический коллапс (торакопластика) не применяют.
Бактериологический контроль мокроты на наличие М. tuberculosis у больных с ХНЗЛ не менее 2 раз в год и рентгенологическое исследование в период обострения — надёжные методы раннего выявления туберкулёза в этой группе пациентов.

