Тошнота при бронхиальной астме
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
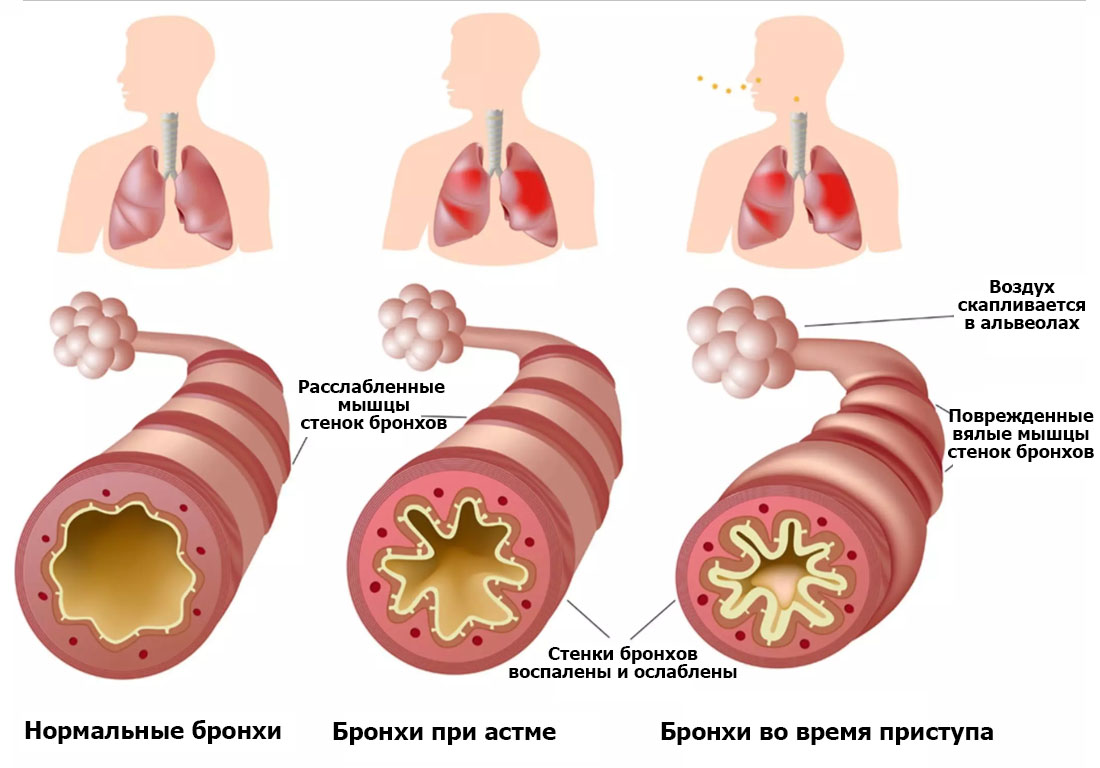
Бронхиальная астма, это заболевание, характеризующееся нарушением нормальной работы бронхов и периодическими удушениями, оно очень тесно связано с аллергией и изменением регулирования иммунного ответа организма. В основе бронхиальной астмы лежит воспаление слизистой оболочки бронх и это воспаление, как правило, носит аллергический характер (бывают исключения, но они не часты – в подавляющем количестве случаев это заболевание имеет именно аллергический характер).
Причиной аллергического воспаления выступают всевозможные аллергены (пух, перья, пыльца растений, перхоть и др.), в том числе и те, что имеются в воздухе, именно в этой связи астма рассматривается как заболевание аллергическое, и его лечением занимаются специалисты – аллергологи и дерматологи. Если человек заболел бронхиальной астмой, то даже в период отсутствия проявлений каких-то симптомов и приступов удушения, в бронхах всё-равно наблюдаются признаки аллергического воспаления. Именно поэтому о бронхиальной астме говорят как о хроническом заболевании, основное лечение которого должно быть направлено на борьбу с воспалением – являться противовоспалительным.
Типичные симптомы бронхиальной астмы
Типичными симптомами этой болезни являются свистящее дыхание, изредка даже слышимое на расстоянии; непродуктивный кашель; постоянная одышка во время физической нагрузки или просто возникающая ни с чего отдышка различной интенсивности; приступы удушья с ощущением нехватки кислорода; ночные удушения, вызванные затруднением поступления в лёгкие воздуха. Есть и другие признаки астмы, но они уже выявляются при обследовании.
Обычно бронхиальная астма сопровождается внезапными приступами учащения дыхания, трудностью выдоха и вздутием грудной клетки из-за того, что лёгкие не в состоянии выдавить оттуда весь воздух, что ведёт к его задерживанию в бронхах. Свистящее дыхание часто слышится даже на расстоянии. При этой форме типичен ночной кашель, а из-за него и нарушения сна. Приступы могут длиться от нескольких минут до многих часов, проходя сами собой, тогда обструкция постепенно стихает, но и в периоды между приступами может сохраняться затруднение в дыхании.
Если приступ тянется слишком долго, то он может перетечь в астматический статус – самое сложное проявление бронхиальной астмы с дыхательной недостаточностью и посинением. Основная трудность проявляется в скоплении в бронхах густой мокроты; в конце приступов она отходит в виде слепков.
Основные принципы лечения бронхиальной астмы
Главными принципами лечения этого заболевания являются постоянное проведение противовоспалительных мероприятий и лечения, которое сокращает число хронических симптомов и предупреждает возможные обострения болезни. Противовоспалительное лечение осуществляют на основе ступенчатого подхода, с применением различных препаратов, среди которых наиболее эффективными являются лекарства базисного противоспалительного долгосрочного лечения – глюкокортикостероиды, предпочтительно ингаляционные.
Ступенчатый подход к базисной терапии этого заболевания предполагает разный объём и интенсивность терапевтического лечения и ответной реакцией на него. Для лечения и профилактики бронхиальной астмы назначают различные лекарственные препараты, применяемые в аэрозолях, таблетках, инъекциях и проч., однако, всё же желательно свести приём лекарств к минимуму, назначение их строго индивидуально и должно проводиться квалифицированным специалистом. Самолечение противоастматическими средствами без медицинского наблюдения может оказаться нерезультативным и спровоцировать осложнения астмы.
Основной задачей при лечении бронхиальной астмы является не только ликвидация приступов удушья, но и по возможности выявление первопричины заболевания и установление факторов, которые вызывают приступы, ведь очень часто болезнь поддерживается очагом инфекции и требует специализированного лечения. При выявлении аллергена неинфекционной природы необходимо попытаться полностью исключить контакты с ним, вплоть до перемены места работы и даже жительства.
Перед применением необходимо проконсультироваться со специалистом.
По всем вопросам, связанным с функционированием сайта, Вы можете связаться по E-mail: Адрес электронной почты Редакции: abc@tiensmed.ru или по телефону: +7 (495) 665-82-37
Первая
помощь при рвоте:
1.
Срочно вызвать врача, до прихода врача
оказать первую помощь
2.
Усадить больного (если больной в
бессознательном состоянии, его следует
положить на бок для предупреждения
аспирации рвотных масс). Надеть на
больного клеенчатый фартук.
3.
Подставить к ногам таз или ведро.
4.
Придерживать при рвоте голову больного,
положив ему ладонь на лоб
5.
После рвоты дать больному прополоскать
рот и вытереть ему лицо полотенцем
6.
Оставить рвотные массы в тазу до прихода
врача
Первая
помощь при бронхиальной астме.
БА
характеризуется периодически возникающими
приступами удушья вследствие спазма
бронхов и отека их слизистой. Приступ
возникает внезапно в любое время суток,
проявляется затруднением дыхания
(преимущественно выдоха), появлением
свистящих хрипов, слышимых на расстоянии;
положение больного вынужденное (сидит
или стоит, опираясь руками о подоконник,
кровать), дыхание учащенное, с кашлем,
отделением вязкой стекловидной трудно
отходящей мокроты.
1. При
легких приступах БА:
прием внутрь таблетированных форм
бронхолитиков: эуфиллин 0,15; бриканил
0,0025; сальбутамол 0,004; теофедрин
2.
При приступах средней тяжести БА:
а)
раствор эуфиллина 2,4% — 10 мл в/в
б)
раствор эфедрина 5% 0,5-1 мл или раствор
адреналина 0,1% 0,3-1 мл в/в или п/к
в)
раствор атропина 0,1% 0,5-1 мл в/в или п/к
г)
раствор димедрола 1% 1-2 мл или раствор
супрастина 2% — 2 мл в/в или в/м
д)
ингаляции увлажненного кислорода,
щелочные ингаляции
3. При
тяжелых, затяжных приступах БА
добавить следующие препараты:
а)
преднизолон 1-3 мг/кг массы тела в/в или
дексаметазон, гидрокортизон в эквивалентных
дозах
б)
инфузионная терапия: физиологический
раствор 400-1200 мл с эуфиллином и ГКС в/в
капельно
NB!
Как правило, больные уже знают, какой
из препаратов лучше всего устраняет у
них приступ БА.
Первая
помощь при сердечной астме.
Сердечная
астма —
приступ удушья, угрожающий жизни
больного. Чаще является осложнением
ИМ, АГ, атеросклеротического кардиосклероза,
пороков сердца. Важнейший симптом:
приступообразная одышка с преобладанием
шумного удлиненного вдоха. Неотложная
терапия должна быть направлена
на понижение
возбудимости дыхательного центра и
разгрузку малого круга кровообращения:
1.
Больному придать возвышенное положение.
Необходим максимальный покой.
Транспортировка запрещена, первая
помощь осуществляется на месте.
2.
Морфин 1 мл 1% раствора или 2% пантопона п/к
(уменьшает приток крови к сердцу и застой
в легких за счет понижения возбудимости
сосудодвигательных центров, оказывает
общее успокаивающее действие на
больного) в
сочетании с 0,5 мл 0,1 % раствора
атропина (предотвращает рвоту, возникающую
у многих больных от морфина, и снимает
спазм мускулатуры бронхов).
NB!
При выраженной тахикардии вместо
атропина лучше ввести пипольфен, димедрол
или супрастин 1 мл в/м). При низком
артериальном давлении вместо морфина
п/к вводят 1 мл 2 % раствора промедола и
одновременно кордиамин
(камфору, кофеин).
3.
При отеке легких с целью разгрузки МКК
можно применить кровопускание.
4.
Наложить жгуты на конечности, сдавив
вены, но не артерии (пульс должен
пальпироваться) на полчаса. Снимать
жгуты надо не сразу, а поочередно с
перерывом в несколько минут, чтобы
избежать резкого возрастания притока
крови к сердцу. Противопоказания к
наложению жгутов: отечность конечностей,
тромбофлебит, геморрагический диатез,
приступ стенокардии или инфаркт миокарда
(может усилиться спазм венечных артерий
сердца), коллапс.
5. Если
пульс не реже 60 в минуту и больной не
получает препаратов наперстянки в/в
медленно 0,5—1 мл 0,05 % раствора
строфантина (1 мл 0,06 % раствора
коргликона) с 20 мл 40 % раствора глюкозы. В
одном шприце со строфантином в большинстве
случаев целесообразно ввести 0,24 г
эуфиллина (0,5 мл строфантина, 10 мл 2,4 %
раствора эуфиллина и 10 мл 40 % раствора
глюкозы): снимает
спазм бронхов, снижает давление в
легочной артерии и в большом круге
кровообращения, стимулирует сердечную
мышцу, расширяет венечные артерии,
обладает выраженным мочегонным эффектом.
6.
Если вызвать врача нельзя, а купировать
приступ не удается, требуется немедленная
госпитализация, осуществляемая по всем
правилам перевозки больного инфарктом
миокарда, но с приподнятым головным
концом носилок.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Заболевание бронхиальной астмой характеризуется хроническим воспалительным процессом в дыхательных путях. Для пациентов основным признаком астмы является одышка. У здоровых людей при вдохе в бронхах нет спазмов, у астматиков при вдохе реакция бронхов повышена. При бронхиальной астме характерен определенный тип одышки, который для врача является основной причиной, позволяющей определить бронхиальную астму.
Какой может быть одышка при астме
Типы одышки при астме:
- Экспираторный – короткий вдох, затрудненный выдох. Патогенез возникновения кроется в сужении просвета бронхиол, спазме гладкой мускулатуры.
- Инспираторный – проблемы с нормальным вдыханием воздуха. Возникает по причине сужения просвета крупных бронхов, трахеи.
Экспираторную одышку при бронхиальной астме можно встретить чаще, чем инспираторную. Последний тип обычно возникает при сердечных нарушениях, плеврите, альвеолите, проблемах с диафрагмой. Одышка бывает и смешанного типа.
Симптомы астматической отдышки

Прежде чем рассмотреть виды, необходимо понимать, что такое одышка. При бронхиальной астме, одышка сопровождается резкой нехваткой воздуха. У больного возникает скованность в области грудной клетки, и он не может сделать полноценный вдох.
Одышка определяется как увеличение числа дыхательных движений. При таком заболевании дыхательных движений свыше 18 в минуту. Отметим, что норма составляет 16, при этом в обязательном порядке увеличивается глубина вдоха.
Одышка при бронхиальной астме возникает на фоне нарушения работы бронхолегочной системы, а основная причина развития скрывается в гиперреактивности бронхов. В этот момент у больного повышается чувствительность дыхательной системы к раздражению.
Процессы гиперреактивности:
- Мышцы бронхиального дерева начинают спазмироваться, тем самым это приводит к сужению проходов.
- У больного развивается в момент раздражения дыхательной системы отек, поэтому затрудняется не только вдох, но и выдох.
- Для одышки при астме характерно выделение большого количества слизи, тем самым она перекрывает бронхиальные ходы.
В медицинской практике существует определенная классификация одышки, которая возникает при таком заболевании.
Основная классификация:
- Брадипноэ возникает при пониженной возбудимости, непосредственно дыхательного центра. У больного наблюдается непроизвольное сокращение дыхания, примерно от 10-12 циклов в минуту.
- Олигопноэ сопровождается резким угнетением дыхательного центра. Поэтому в этом случае возникает резкое и поверхностное дыхание.
- Гиперпноэ возникает глубокое и частое дыхание.
- Самый безобидный вид одышки – тахипноэ, означает, что у человека учащенное поверхностное дыхание. Отметим, что при тахипноэ не происходит нарушение ритма дыхательных движений.
При бронхиальной астме разные типы одышки, каждая из которой имеет свои особенности.

Инспираторная одышка характеризуется осложнением при вдохе. Основная причина возникновения заключается в сужении просвета трахеи, а также крупных бронхов. Часто такая одышка говорит о наличии сердечно-сосудистых заболеваний.
Одышка инспираторного типа обостряется как днем, так и ночью
Характер одышки при бронхиальной астме инспираторного типа: в отличие от иных видов, она может обостряться не только в период дневного отдыха, но и ночью. Приступ возникает в том случае, если больной находится в горизонтальном положении.
Как только возникают первые признаки инспираторной одышки, больному необходимо принять вертикальное положение, это поможет снять приступ и облегчить работу легких.
При бронхиальной астме возникает такой вид одышки, как экспираторная. В этом случае у больного возникают трудности на выдохе. Экспираторная одышка, характеризуется скоплением в бронхах мокроты, тем самым возникает отек на слизистой оболочке.
Явный признак экспираторной одышки при бронхиальной астме – появление во время выдоха свиста.
Смешанная одышка самый тяжелый вид, так как у больного возникают трудности не только с выдохом, но и вдохом. Характер одышки: проявляется в шумном дыхании, возникают признаки первого и второго вида. Отметим, что если возникает удушье, необходимо немедленно вызвать бригаду скорой помощи, так как самостоятельно справиться с данным признаком в домашних условиях невозможно.

Иногда поставить диагноз бронхиальная астма мешают ряд иных заболеваний, которые сопровождаются подобными симптомами. В некоторых случаях доктор может поставит диагноз после беседы с пациентом и обсуждения характера одышки, которая его беспокоит. Существуют и другие сопровождающие заболевание, которые появляются до одышки. Рассмотрим эти нюансы:
- Кашель во время сна
- Наличие свистящих хрипов
- Реакция организма на аллергены
- Влияние физической нагрузки на органы дыхания
- Эффективность лечения препаратами, снимающими спазм
Если у вас есть один из вышеперечисленных моментов, то это повод обратится к специалисту, который назначит диагностику заболевания.
- Приступообразная форма (острое и быстрое не прогнозируемое начало).
- Нарушение дыхания при выдохе. От напряжения диафрагмы появляется боль внизу грудины.
- Начинается кашель, чувство заложенности и невозможности прокашляться.
- Сильная и острая головная боль, которая может доходить до помутнения сознания. Это происходит в результате недостаточного снабжения головного мозга кислородом.
- Тошнота, наступающая приступообразно. Рвоты при этом нет.
- Потемнение в глазах, инвертация цветов (белый становится зеленым), нарушение восприятия объектов.
- Иногда появляются высыпания на коже.
- Болезненные ощущения проходят после приема препаратов, расслабляющих стенки бронхов (бронхомиметики).
На начальных стадиях развития болезни таких признаков может не быть. Иногда даже отмечаться кашлевая форма этого заболевания, при которой одышка может не проявляться несколько лет. Она чаще встречается у детей. Но может отмечаться и у взрослых. Без лечения кашлевая форма переходит в настоящую полноценную бронхиальную астму.
Если появляются выше указанные симптомы, и они проявляются не раз, а периодически повторяются, усиливаясь, нужно обратиться к врачу-пульмонологу. Здесь важно правильно рассказать о переживаемых ощущениях.
- Отмечаются ли приступы кашля ночью.
- Слышны ли свистящие хрипы.
- Ухудшается ли состояние при контакте с аллергенами.
- Сильнее ли ухудшается состояние при физических нагрузках.
- Проходит ли приступ после приема противоастматических медикаментов.
Если хоть один из ответов утвердительный, есть подозрение на заболевание бронхиальной астмой. Если лечение будет проводиться адекватно, то через некоторое время приступы одышки станут проявляться все реже. Исчезнут головные боли и тошнота, а учащенное сердцебиение будет отмечаться только во время физической активности.
Диагностика
Одышка возникает и при других заболеваниях. Чтобы определить, что патологическое состояние спровоцировано именно бронхиальной астмой, врач задает ряд вопросов:
- присутствует ли кашель ночью;
- прослушиваются ли свистящие хрипы;
- ухудшается ли состояние при контакте с аллергенами;
- усиливается ли недомогание при физическом напряжении;
- проходит ли патологическое состояние после приема противоастматических медикаментов.

Если хотя бы на один вопрос ответ положительный, есть основания заподозрить, что у пациента бронхиальная астма. Доктор назначает более точную диагностику:
- сбор анамнеза;
- взятие аллергических проб, определение IgE;
- изучение мокроты под микроскопом;
- выявление изменений функций внешнего дыхания;
- клинический осмотр;
- рентгенография и компьютерная томография;
- тесты с бронходилататорами;
- взятие кожных проб для определения аллергена.
Только после проведенных диагностических мероприятий врач ставит диагноз «бронхиальная астма» и назначает эффективное лечение.
Методы лечения
Комплексная терапия включает в себя:
- Ингаляции: расширяют в короткое время просветы бронхов, снимают спазм, нормализуют дыхательный процесс. Процедура способна уменьшить количество приступов.
- Терапия, нацеленная на снижение восприимчивости бронхов к внешним раздражителям.
- Прием комбинированных медикаментов, глюкокортикоидов в тандеме с антагонистами.
- Применение опиоидов для подавления тяжелых приступов. При гипоксии назначается кислородное лечение.
- Дополнительно делают дыхательную гимнастику, совершают длительные прогулки, соблюдают диету.
Любые медикаменты используются только после консультации с врачом. Лишь он способен подобрать лекарство с подходящим механизмом воздействия. Бесконтрольный прием препаратов приводит к неблагоприятным последствиям, усугубляет состояние больного.

Почему важно обратиться к врачу
Нельзя заниматься самолечением при бронхиальной астме. Это может привести к тяжелым осложнениям и необратимым последствиям вплоть до летального исхода. Если появилась одышка, нужно записаться на прием к пульмонологу. Он проведет обследования и направит при необходимости к врачам смежных специальностей:
- кардиологу;
- аллергологу;
- гастроэнтерологу;
- эндокринологу.
Полностью избавиться от бронхиальной астмы нельзя, но приступы можно контролировать. Очень важно не запускать патологическое состояние и регулярно посещать пульмонолога.
Народная медицина
Для лечения инспираторной одышки при астме в качестве вспомогательного метода можно использовать следующий народный рецепт:
- смешать чабрец, ежевику, пустырник, ясменник, сушеницу (в пропорции 2:5:4:4:3);
- сбор залить кипящей водой;
- настоять 40 минут;
- принимать в течение дня вместо чая.
 Чабрец
Чабрец
Лечить экспираторную одышку при астме можно таким народным методом:
- четыре столовые ложки листьев клюквы залить 0,7 литрами кипятка;
- оставить на три часа;
- процедить, добавить чайную ложку меда;
- выпить в течение дня.
Любой нетрадиционный способ лечения согласовывается со специалистом. Это поможет избежать нежелательных последствий. Например, аллергических проявлений на коже.
Прогноз
При атопической бронхиальной астме первой или второй стадии, если аллерген определен, и контакт с ним прекращен, наступает стойкая ремиссия. Больной становится нетрудоспособным только в стадии обострения. Летальные исходы при этом происходят редко. Полностью теряется трудоспособность при затянувшемся характере патологического состояния, если к астме присоединяется хронический бронхит и другие осложнения.
Инфекционно-аллергическая астма протекает сложнее. Стадии ремиссии наблюдаются редко. При тяжелом характере недуга и присоединении осложнений прогноз неблагоприятный. Пациенту ставят группу инвалидности, уже спустя два-три года после возникновения заболевания. При астматическом статусе все может закончиться смертью.
Профилактика развития одышки
Для того чтобы уменьшить частоту появления одышки, пациенту необходимо изменить образ жизни. Ряд профилактических мер способен улучшить состояние больного. Врачи рекомендуют:
- Постоянно фиксировать и анализировать обстоятельства возникновения одышки и избегать воздействия провоцирующих факторов.
- Астматики должны уметь пользоваться пикфлоуметром. Он позволяет четко выявить затрудненный выдох при астме.
- Исключить контакт с аллергенами.
- Избегать воздействия резких запахов и табачного дыма.
- Принимать лекарственные препараты строго по назначению врача.
- Проходить регулярные профилактические осмотры для оценки состояния дыхательной и сердечно-сосудистой системы.
- Соблюдать диету.
- Лечиться в санаториях и профилакториях.
Соблюдение этих правил позволяет свести к минимуму проявления одышки и дают больному шанс на нормальную жизнь.
Опасность одышки
Одышка не представляет угрозу здоровью или жизни, так как является лишь проявлением заболевания. Симптом легко устранить медикаментозными средствами. Бить тревогу необходимо, когда одышка усиливается и вызывает приступы удушья на фоне производимых терапевтических мероприятий. Это указывает на то, что патологическое состояние переходит в астматический статус, представляющий опасность для жизни.

Кандидата медицинских наук. Заведующий отделением пульмонологии.
Уважаемые посетители, прежде чем использовать мои советы – сдайте анализы и проконсультируйтесь с врачом!
Загрузка…