Субтотальная резекция желудка анемия
Впервые сообщили об анемии, наблюдавшейся после гастрэктомии, Деганелло и Моинигэн. В обоих случаях гастрэктомия была произведена по поводу рака желудка.
В начале 20-х годов прошлого столетия появилось много сообщений об анемии, развивающейся вслед за удалением желудка или части его. Интересно, что большинство авторов находило у своих больных гиперхромную анемию и именовало ее Anaemia perniciosa. Но следует отметить, что эта «злокачественная» анемия не поддавалась лечению препаратами печени. Кроме того, со временем она из гиперхромной становилась гипохромной.
В 30-х годах появляется большое число сообщений о развитии вслед за операциями на желудке случаев гипохромной анемии. Так, в 1929 г. появилась работа Гордон-Тейлора, Уитби и др. Они наблюдали после операции по Бильрот II гипохромную анемию в 44% случаев. И эти, и последующие авторы подтверждали факт появления анемии после резекции желудка.
По данным Петри и Енсениуса, из 96 собак с резекцией желудка у 86 развилась гипохромная анемия. Из 30 оперированных свиней гипохромное малокровие наблюдалось у 16. Анемия была, более тяжелой при резекции привратника и дна желудка, чем при резекции только привратника. У экспериментальных животных беременность ухудшала течение малокровия.
Многие авторы не наблюдали малокровия или «значительного» малокровия у человека после резекции желудка. Так, А. Е. Петрова в 100 случаях резекции желудка не видела уменьшения количества эритроцитов ниже 3,5 млн. и гемоглобина ниже 60%.
Все зависит от того, какие цифры эритроцитов и гемоглобина данный автор считает признаком малокровия. Не подлежит сомнению, что приведенные выше цифры 3,5 млн. для эритроцитов и 60% для гемоглобина являются показателями малокровия. Поэтому необходимо иметь более четкую, объективную характеристику состояния системы крови после тотальной или частичной резекции желудка, в частности при язвенной болезни.
Эти анемии зависят, конечно, не от оперативного вмешательства как такового, не от резекции того или иного органа, а именно от резекции желудка.
В. А. Шаак резецировал у подопытных животных — кроликов, собак — целые конечности. Животное теряло большую часть костного мозга. Развивалась анемия, но через 3-4 недели убыль восстанавливалась полностью. Содержание гемоглобина падало параллельно количеству эритроцитов, а восстанавливалось более медленно.
Следует отметить, что анемия после резекции не обязательна и чаще встречается у женщин, чем у мужчин. По данным Лингара, она наступает у 15% оперированных мужчин и 43% женщин.
Преобладание анемии у женщин наблюдается в возрастных группах до 45-50 лет. В более старшем возрасте эта разница сглаживается.
Лингар обследовал для контроля 100 неоперированных больных язвенной болезнью и 146 лиц с этой же болезнью после частичной резекции желудка (в более или менее отдаленном прошлом). Средний процент гемоглобина у оперированных мужчин был равен 97 (в контроле 104%), у женщин — 84 (в контроле 95%). Количество эритроцитов в среднем у оперированных мужчин 4,85 млн. (в контроле 5,09), у женщин 4,55 млн. (в контроле 4,81).
Таким образом, у оперированных имеются более низкие показатели. У женщин это выражено резче, чем у мужчин. У большинства больных анемией цветной показатель был меньше 1, падая до 0,54-0,55 (анемия гипохромная).
Содержание железа сыворотки также снижено. У всех женщин оно даже чрезвычайно низко.
Следует указать, что сравнительно высокий процент анемии после резекции желудка, приводимый Лингаром, объясняется тем, что он больными анемией считает всех имеющих процент гемоглобина меньше среднего, полученного у неоперированных больных язвенной болезнью (т. е. ниже 80%). Кроме того, годы его наблюдений — это первые послевоенные годы, когда норвежцы питались недостаточно.
Многими исследователями изучено влияние удаления желудка на состав крови у животных (собаки, свиньи). Экспериментаторы пытались воспроизвести у собак, свиней злокачественное малокровие, но вызвать гиперхромную анемию типа Аддисон-Бирмера никому не удалось.
Г. А. Алексеев описывает случай «типичной пернициозной анемии», развившейся у женщины 26 лет через 5 лет после операции искусственного пищевода с выключением желудка из пищеварительного процесса.
Феррата считает, что это случаи истинной болезни Аддисон-Бирмера. Оперативное вмешательство только выявило предрасположение этих больных к заболеванию.
В последнее время А. И. Гольдберг показала, что через 2-5 лет после тотальной резекции желудка могут развиваться и анемии с мегалобластическим кроветворением.
В последнее время А. А. Багдасаров, П. М. Альперин, М. Я. Аншевиц, Р. И. Родина сообщили о результатах изучения кроветворной системы у 70 больных, подвергшихся резекции желудка. Анемия развилась у 49 из 70 человек. В большинстве случаев это имело место через 3-5 лет после операции, но в отдельных случаях наблюдалось и через 1-3 года. Пострезекционные анемии чаще носят гипохромный железодефицитный характер, но могут быть, особенно в позднем периоде, гиперхромными и даже мегалобластическими (последнее наступает после того, как будут исчерпаны резервы витамина В12).
Симптомы. После резекции желудка, как и при гастроэнтерогенной железодефицитной анемии, костный мозг активен в отношении эритропоэза, но характерно замедленное созревание красных кровяных телец.
По Лингару, в этих случаях наблюдается микро- и анизоцитоз эритроцитов. Эритроциты уменьшены в диаметре и особенно в толщине. В результате уменьшен их объем.
Со стороны количества лейкоцитов и лейкоцитарной формулы, так же как со стороны тромбоцитопоэза, у оперированных больных существенных изменений не отмечалось.
Итак, при резекции желудка мы нередко встречаем случаи гипохромной микроцитарной анемии, более частой и более выраженной у женщин, вероятно, в связи с дисфункцией яичников.
Нередко оперированные жалуются на тошноту, боли под ложечкой. Несмотря на полноценное, калорийное питание, они не прибавляют в весе. Часты неврастенические жалобы. Больные с частичной гастрэктомией обычно имеют ахилию.
В патогенезе анемии при резекции желудка участвуют многие факторы. Имеет значение быстрое продвижение пищи в двенадцатиперстную кишку, что влечет за собой недостаточное всасывание железа из желудка. Увеличена потеря железа, нарушается его всасывание. Всосавшееся железо недостаточно используется организмом. Нарушается усвоение витамина В12 и фолиевой кислоты.
Лечение. Необходимо применение железа, лучше парентерально в виде вливаний препарата ферковен (по 5 мл медленно в вену). Одновременно назначают пищу, богатую витаминами, и инъекции витамина В12 (дозировка его должна быть индивидуальной в зависимости от характера анемии).
При выраженном мегалобластическом кроветворении терапия та же, что при болезни Аддисона-Бирмера.
Женский журнал www.BlackPantera.ru:
М. Тушинский
 Резекция желудка – это оперативное вмешательство на органе, направленное на удаление пораженной патологическим процессом его части с дальнейшим формированием анастомоза. Это соединение отдельных частей ЖКТ, то есть 12–типерстной кишки и культи органа для восстановления пищеварительной функции организма.
Резекция желудка – это оперативное вмешательство на органе, направленное на удаление пораженной патологическим процессом его части с дальнейшим формированием анастомоза. Это соединение отдельных частей ЖКТ, то есть 12–типерстной кишки и культи органа для восстановления пищеварительной функции организма.
Субтотальная резекция желудка предусматривает удаление 4/5 органа, то есть до 80% его площади. Данная операция относится к числу радикальных вмешательств и применяется только в тех случаях, когда консервативное лечение не имело успеха.
Показания и противопоказания
Как к любой операции, так и к субтотальной резекции, требуются определенные показания, которые могут быть абсолютными или относительными. К абсолютным показаниям для хирургического лечения на органе ЖКТ являются:
- объемный процесс злокачественного характера;
- язвы желудка, имеющие хроническое течение с опасностью перехода в раковый процесс;
- стеноз привратника в фазе декомпенсации.

Относительные показания включают в себя следующие состояния организма:
- значительное увеличение массы тела, то есть ожирение 3 степени;
- стеноз привратника в фазе субкомпенсации или компенсации;
- некоторые множественные доброкачественные образования желудка (полипоз);
- хронические язвы при отсутствии эффекта от терапевтического лечения в течение 2-3 месяцев.
Несмотря на то, что данный вид лечения является тяжелым для организма, при злокачественных образованиях он спасает жизнь пациенту.
Но не всем пациентам проводится данный вид оперативного лечения. Противопоказаниями для проведения резекции желудка являются:
- метастазирование в лимфоузлы и соседние органы на фоне раковой опухоли желудка;
- тяжелое общее соматическое состояние пациента;
- туберкулез легких в открытой форме;
- хроническая почечная и печеночная недостаточность, в фазе декомпенсации;
- наличие асцита, то есть жидкости в брюшной полости;
- тяжелое течение инсулинозависимого сахарного диабета.
В любом случае, показания и противопоказания к оперативному вмешательству по поводу резекции органа, определяются специалистом в индивидуальном порядке.
Виды резекции желудка
Вид операции зависит от области поражения органа, а так же от планируемого объема удаляемого желудка. Это может быть:
-
 экономная резекция – удаление от 30% до 50% органа;
экономная резекция – удаление от 30% до 50% органа; - обширная резекция – удаление до 2/3 части желудка;
- субтотальная резекция – удаление до 4/5 органа;
- тотальная резекция – удаление до 90% объема желудка.
В зависимости от удаляемого отдела органа, иссечение желудка выполняется в следующем виде:
- дистальная резекция, то есть идет удаление выходного отдела органа;
- проксимальная резекция, то есть удаляется входной или кардиальный отдел желудка;
- срединная резекция, то есть подлежит удалению тело органа, но сохраняются его входная и выходная части;
- частичная резекция, то есть удалению подлежит только патологический очаг в желудке.
При дистальной субтотальной резекции желудка происходит удаление практически всего органа. Эта операция является самой радикальной, при которой в верхней части желудка остается только короткая культя длиной до 4 см.
Классическим и щадящим вариантом, при дистальной резекции желудка, является удаление трети объема нижнего отдела органа.
Подготовка к операции
Для успешного проведения операции необходимым условием является правильная подготовка пациента к ее проведению, которая состоит из 2 этапов. Это коррекция режима дня и питания, а так же проведение лабораторных и инструментальных исследований.
Перед операцией на желудке пациенту необходимо провести следующие мероприятия:
- по возможности снизить массу тела, если имеет место лишний вес;
- за несколько дней до операции (3 или 5) перейти на щадящую диету в рационе питания с исключением продуктов, стимулирующих газообразование в кишечнике (капуста, бобовые, ржаной хлеб), жирной говядины, баранины или свинины, а так же рыбы, кондитерских изделий, алкогольных и газированных напитков;
- за сутки до операции прекращается прием любой пищи, допускается только употребление воды в небольшом количестве;
- накануне и с утра перед операцией проводятся 2 очистительные клизмы с обычной теплой водой;
- прекращается прием лекарственных препаратов, особенно содержащих ацетилсалициловую кислоту, которая может спровоцировать во время операции кровотечение;
- перед операцией проводится обязательное отсасывание содержимого желудка через специальный зонд.

Кроме этих мероприятий, пациент проходит лабораторное и инструментальное обследование, включающее в себя:
- данные веса и роста пациента;
- общий анализ крови;
- общий анализ мочи;
- по показаниям биохимический анализ крови;
- определение группы крови и свертывающей системы;
- ЭКГ;
- фиброгастроскопия;
- флюорография легких;
- заключение окулиста, ЛОР – врача, стоматолога, терапевта после осмотра пациента.
В зависимости от диагноза патологического процесса, специалистом могут быть назначены дополнительные анализы или исследования.
Анестезия и ход операции
Как правило, гастрэктомия – это операция, которая чаще всего выполняется методом лапароскопии с проведением внутривенной анестезии. Полостная операция, по поводу резекции желудка открытым методом с использованием интубационного наркоза, применяется значительно реже.
Такой вид операции тяжелее переносится пациентами и имеет более продолжительный восстановительный период реабилитации.
Оперативное вмешательство предполагает выполнение следующих этапов резекции органа:
- пациент укладывается на операционный стол на спину с подложенным ниже лопаток валиком, после чего проводится анестезия;
-
 в брюшной стенке делаются от 4 до 5 коротких разрезов, куда помещаются хирургические инструменты, а так же через дополнительную трубку закачивается углекислый газ для большей доступности к оперируемому органу;
в брюшной стенке делаются от 4 до 5 коротких разрезов, куда помещаются хирургические инструменты, а так же через дополнительную трубку закачивается углекислый газ для большей доступности к оперируемому органу; - сальник, покрывающий желудок, убирается, а крупные кровеносные сосуды (артерии) пережимаются, перевязываются и пересекаются;
- часть желудка, подлежащая удалению, иссекается;
- проводится формирование гастродуоденоанастомоза, соединяющего оставшуюся часть желудка с тонкой кишкой;
- участки органов, подвергшихся иссечению, обрабатываются и прошиваются.
Продолжительность операции зависит от выполняемого объема резекции. При субтотальном удалении органа вмешательство длится около 1 – 1,5 часов. Если у пациента выражена жировая прослойка, то время операции может увеличиваться до 3–4 часов.
Если субтотальное удаление органа выполняется открытым методом, то линия разреза идет от пищевода к большой кривизне желудка между связками: желудочно – селезеночной и желудочно – ободочной.
Так как операция по поводу субтотальной резекции органа, является сложным и для хирурга и для пациента, возможны различные осложнения, как во время проведения операции, так и в послеоперационном периоде.
Осложнения и последствия резекции желудка
Иногда, в ходе операции могут возникнуть следующие осложнения:
- кровотечения различной интенсивности;
- тромбофлебит;
- инфекционное заражение операционного поля;
- шоковые реакции организма.
В более позднем восстановительном послеоперационном периоде возможны следующие осложнения:
- появление свищей;
- нарушение анастомоза;
- развитие демпинг – синдрома – быстрая эвакуация частично переваренной пищи в тонкий кишечник, что приводит к появлению резкой слабости, учащенному сердцебиению, головокружению с развитием иногда обморочного состояния;
- развитие рецидивов язвенной болезни или злокачественных опухолей;
- значительное снижение веса пациента;
- развитие железодефицитной анемии.

Реабилитационный период
Если операция прошла удачно и без всяких осложнений, пациенту через 2–3 дня разрешается сидеть на кровати, а через 3–5 дней вставать и понемногу ходить. Рекомендовано обязательное ношение бандажа в течение одного-двух месяцев после операции, а так же прием ферментных препаратов для лучшего пищеварения.
Подлежат обязательному исключению физические нагрузки, езда в общественном транспорте, а так же прием водных процедур в виде ванны или купание в открытых водоемах. Постепенно, по рекомендации врача ЛФК, вводятся регулярные занятия лечебной гимнастикой. Через полгода после операции показано санаторно – курортное лечение.
Полезное видео
Каковы результаты после операции можно узнать, прослушав отзыв пациентки.
Питание, диета после резекции желудка
Но главным моментом в послеоперационном периоде является лечебное питание, рекомендованное специалистом, так как оно способствует быстрому восстановлению здоровья и правильному функционированию пищеварительной системы организма.
Сразу после операции в течение 1–2 дней пациенту назначаются внутривенные вливания питательных растворов. А в желудок вводится зонд, который остается в нем до двух суток. Через него осуществляется отсасывание содержимого желудка и введение питательных растворов. Спустя трое суток, пациенту разрешается прием отвара шиповника или компота по 20 – 30 мл до 6 раз в день.
 Постепенно проводится переход на протертую пищу в полужидком состоянии. Это супы пюре на овощных бульонах, жидкие каши, пюре из диетического мяса и рыбы. Кулинарная обработка продуктов должна осуществляться только на пару, методом тушения или варки.
Постепенно проводится переход на протертую пищу в полужидком состоянии. Это супы пюре на овощных бульонах, жидкие каши, пюре из диетического мяса и рыбы. Кулинарная обработка продуктов должна осуществляться только на пару, методом тушения или варки.
Прием пищи должен осуществляться малыми порциями и дробно, через равные промежутки времени до 7 раз в день. Подлежат полному исключению из рациона питания следующие продукты:
- копченые и консервированные продукты;
- жареные блюда;
- кондитерские изделия;
- цветные газированные, алкогольные и тонизирующие напитки;
- маринованные и соленые овощи;
- жирная говядина, свинина, баранина;
- жирная сельдь, горбуша, сазан.
Строгое соблюдение диетического питания способствует более быстрой реабилитации организма и восстановлению здоровья.
Средние цены на резекцию и отзывы пациентов
Оперативное вмешательство по поводу резекции желудка, как в экстренных, так и в плановых случаях проводится в условиях государственных лечебных учреждениях бесплатно. Частные клиники, в зависимости от квалификации врачей, наличия современного оборудования и широкого спектра лекарственных препаратов, резекцию желудка лапароскопически проводят платно.
Цены, в зависимости от региона России или в Москве, колеблются в широком диапазоне, начиная 20 тыс. рублей и до 250 тыс. рублей. Такая стоимость операции зависит от ее вида и клиники, в которой она проводится.

По отзывам больных, перенесших субтотальную резекцию, жить без желудка трудно, но можно. Со временем, полностью восстанавливается пищеварение, но диету в рационе питания приходится обязательно соблюдать.
В зависимости от вида патологического процесса прогноз для жизни после операции, положительный. Даже при онкологическом заболевании, своевременно проведенное хирургическое вмешательство, в комплексе с последующей химиотерапией, дают шанс пациенту не только на жизнь, но и на хорошее ее качество.
верпутой внутрь просвета. Поскольку
при любом способе наложения
гастроэнтероанастомоза наиболее
слабыми местами являются углы,
целесообразнее шов по малой кривизне
повернуть на 90° и наложить
его таким образом, чтобы он приходился
на середину анастомоза. Швы-держалки,
маркирующие оба конца гастроэнтероанастомоза,
накладываются так, чтобысерединапередней и задней стенки желудка
прикреплялась ими при способе
Billroth
IIк тощей кишке, а при способеBillroth 1к двенадцатиперстной кишке. Посередине
между двумя держалками накладывается
матрацный серо-серозный узловатый шов,
в который захватываются обе стороны
продольного шва желудка, после чего он
прикрепляется к тощей кишке(рис.
5-207).Дальше операцию продолжают
обычным путем.
Эта техника операции была модифицированаКип.Ему удалось в результате этой
модификации избежать вворачивания
внутрь краев желудочной стенки по малой
кривизне. Он предложил соответственно
линии ступенчатой резекции рассекать
в форме Lсеро-мускулярный
‘слой желудка, затем с помощью аппарата
НЖКА-60 в три этапа рассекать и сшивать
слизистую. Над ней атравматиче-скими
швами соединяют серо-мускулярный слой
передней и задней стенки желудка. С
помощью однослойного шва накладывается
анастомоз между трубкой культи желудка
и двенадцатиперстной кишкой. Затем это
место покрывается сальником, который
приклеивается к линии швов с помощью
синтетического клея гистоакрила.
При субтотальной резекции желудка
производят удаление 4/5этого органа, почти 80%.Субтотальной резекцией называют и
такие вмешательства, при которых
удаляется несколько ббльшая часть
желудка, чем при типичной резекции
2/3его объема, но все-таки меньшая,
чем при тотальной гастрэктомии, т. е.
остается 10—30%верхнего
отдела желудка.
Простая субтотальная резекция желудка(или трубковидная резекция) производится
при высоко сидящих язвах малой кривизны.
От типичной резекции эта операции
отличается только своей протяженностью.
По обеим кривизнам желудка скелетирование
проводится выше, по малой кривизне
—вверх от язвы до интактной стенки
желудка. Резекция желудка и восстановление
непрерывности желудочно-кишечного
тракта производится так же, как это
было описано выше. Если непрерывность
приходится восстанавливать на большом
участке, то прибегают скорее к операции
по способу Billroth
II,а не Billroth
1.Край отверстия, сделанного в
брыжейке поперечноободочной кишки,
фиксируют не к высоко расположенной
маленькой культе желудка, а к подтянутой
петле тощей кишки
Расширенная субтотальная резекция
желудка —типичный
вид вмешательства при операбиль-ном
раке желудка. От простой субтотальной
резекции она отличается лишь тем, что
примерно 4/5 желудка
удаляют блоком вместе с
— большим и малым сальником и проходящей
в них цепью лимфатических узлов малой
и большой кривизны,
— парапилорическими лимфатическими
узлами,—паракардиальными
лимфатическими узлами,—лимфатическими узлами в
печеночно-две-надцаТиперстной связке,
—лимфатическими
узлами под головкой поджелудочной
железы,
— лимфатическими узлами, окружающими
чревный ствол и его ветви.
Wangensteen,кроме того,
предлагает в каждом отдельном случае
удалять:
— селезенку вместе
с лимфатическими узлами, расположенными
в ее воротах,
— хвост поджелудочной
железы и окружающие его лимфатические
узлы.
При субтотальной резекции остается
совсем небольшой участок желудка,
величиной в 1-2поперечных
пальца, но по сравнению с тотальной
резекцией, это представляет огромное
преимущество:
— культя желудка имеет серозную оболочку
что дает возможность надежного ее
сшивания,
— благодаря сохранению участка
слизистой, а значит и секреции желудочного
сока, больной в ходе дальнейшей жизни
менее подвержен опасности развития
кахексии, анемии, энтероколита и пр.,
которые могут развиться при гастрэктомии
в результате ахилии.
Субтотальная резекция желудка может
быть надежно выполнена из верхнего
срединного или левостороннего
парамедиального разреза. В случае
технических затруднений удаляется
мечевидный отросток, что улучшает
доступ к кардиаль-ной части желудка.
Если в ходе операции выясняется, что
радикальное удаление злокачественной
опухоли возможно только с помощью
тотальной гастрэктомии, которую
невозможно произвести из лапа-ротомического
разреза, то продолжить операцию можно
двумя путями.
Согласно первому лапаротомическая
рана закрывается, больного поворачивают
на правый бок и производят обычную
левостороннюю тора-колапаротомию в
VIIмежреберье. Однако при необходимости,
лапароторакотомия может быть произведена
у больного, лежащего на спине.
Ла-паротомический разрез из верхнего
его конца под прямым углом продолжают
влево, рассекают реберную другу и в
VIмежреберье продолжают разрез, до
левой средней подмышечной линии рассекая
грудные и межреберные мышцы, а затем и
диафрагму. Однако это не обеспечивает
такого широкого доступа, как стандартная
лапароторакотомия в левом
VIIмежреберье, проведенная при
положении больного на правом боку.
Основной этап вмешательства начинается
с отделения большого сальника от
taenia omentalis поперечноободочной
кишки, что производится несколькими
движениями ножниц. Тем самым вскрывается
сумка сальника, достигается хороший
доступ к задней поверхности желудка,
после чего пальпируется кардиальная
область и участок над поджелудочной
железой, в результате же принимается
решение относительно того, какая должна
быть произведена операция. Если в
области аорты или в другом месте
пальпируются неудалимые твердые
лимфатические узлы, то от радикального
вмешательства приходится отказаться,
но паллиативная резекция;— если можно
—все-таки производится.
Двенадцатиперстная кишка рассекается
под привратником. Культя ее погружается
обычным способом.
За этим следуетсамая важная часть
операции: как можно более тщательное
удаление лимфатической сети желудка.Нужно стремиться, во-первых, к тому,
чтобы удалить как можно более
распространенный участок лимфатической
системы, а во-вторых, в то же время
стараться перерезать как можно меньше
лимфатических путей ивесь комплекс
лимфатических сосудов и узлов удалять.
вместе с желудком, одним блоком.
Препаровка производится снизу вверх.
Сначала по способу- Kocherмобилизуется двенадцатиперстная кишка
и головка поджелудочной железы. Лежащие
за ними лимфатические узлы извлекаются
из забрюшинного пространства. Продвигаясь
вверх, с одной стороны достигают
парапи-лорических, а с другой
—лимфатических узлов, проходящих
в печеночно-двенадцатиперстной связке.
Последние вместе с окружающей их жировой
тканью вылущиваются так, чтобы проходящий
в связке общий желчный проток, печеночная
артерия и воротная вена оказались
совершенно оголенными.
Мобилизацию желудка продолжают
постепенно снизу вверх, как можно дальше
от желудка и как можно ближе к печени
отсекая малый сальник(рис.
5-208).Тем самым перед хирургом
открывается забрюшинное пространство
в той его части, что расположена над
поджелудочной железой. Становится
видимой и пульсирующая аорта.
По верхнему краю поджелудочной железы
разрезается в поперечном направлении
задняя париетальная брюшина. Вместе с
отпрепарованными до этого места
лимфатическими узлами справа налево
вылущивается жировая ткань, ее отделяют
при этом от общей печеночной артерии,
чревного ствола и селезеночной артерии.
Между лигатурами рассекаются ветви
общей печеночной артерии, идущие к
желудку: правая желудочная и
желудочно-двенадцатиперстная артерии.
Желудок вместе с лежащими на нем малым
и большим сальником и отпрепарованным
до этого места лимфатической сетью
поворачивают влево. При этом напрягается
поджелудочно-желудочная складка, в
которой проходит левая желудоч-
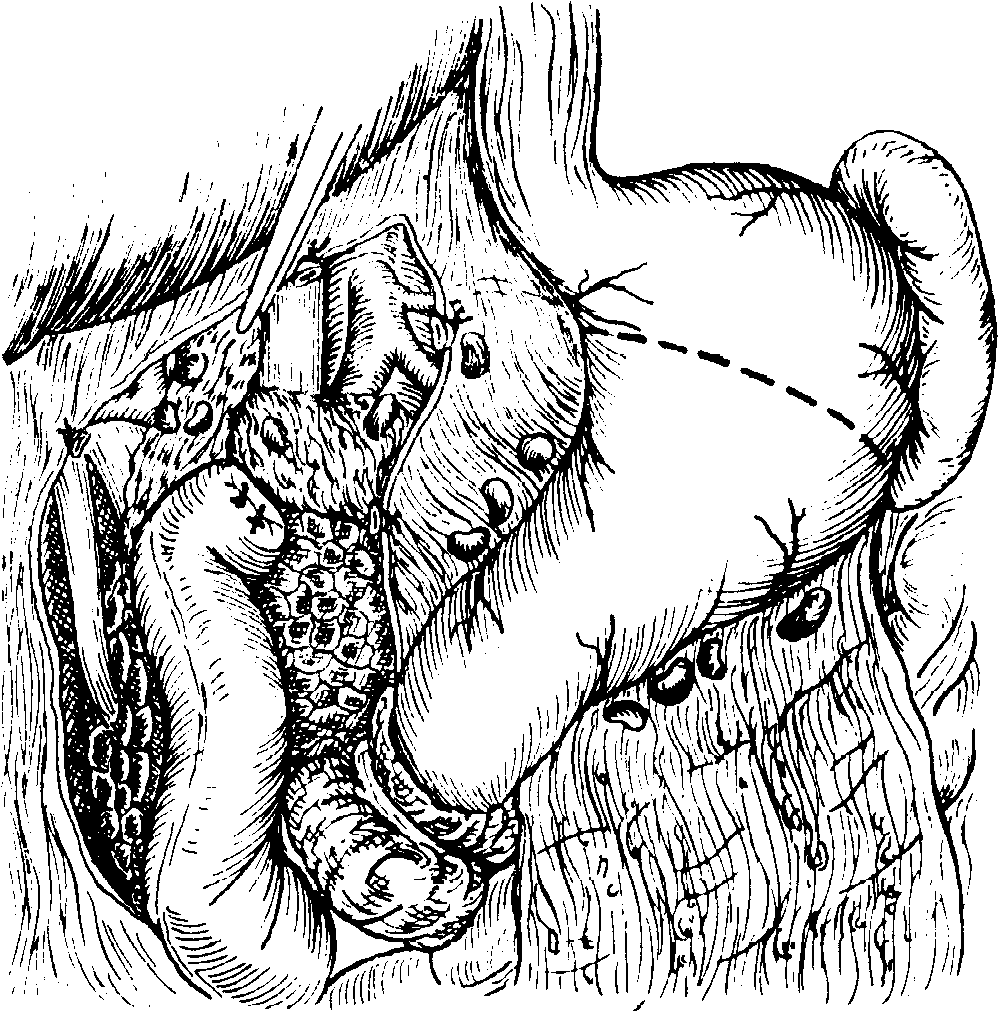
Рис.
5-208.
Расширенная субтотальная резекция
желудка, 1.
Резекция блоком четырех пятых частей
желудка вместе с принадлежащей ему
лимфатической сетью

Рис.
5-209.
Расширенная субтотальная резекция
желудка, II.
Обнажение левой желудочной артерии у
места ее от-хождения от чревного ствола
ная артерия, окруженная, как правило,
твердыми опухолевыми лимфатическими
узлами. Этот сосудистый тяж обходят
диссектором как можно ближе к центру,
по возможности —у места
его выхода из чревного ствола(рис.
5-209)и после перевязки рассекают.
Центральную культю желательно перевязать
дважды. В результате лимфатические
узлы, окружающие левую желудочную
артерию, остаются на желудке и удаляются
вместе с ним.
Соседние файлы в папке 0912
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #


