Стенокардия при атеросклерозе нижних конечностей


Кардиолог
Высшее образование:
Кардиолог
Кубанский государственный медицинский университет (КубГМУ, КубГМА, КубГМИ)
Уровень образования — Специалист
1993-1999
Дополнительное образование:
«Кардиология», «Курс по магнитно-резонансной томографии сердечно-сосудистой системы»
НИИ кардиологии им. А.Л. Мясникова
«Курс по функциональной диагностике»
НЦССХ им. А. Н. Бакулева
«Курс по клинической фармакологии»
Российская медицинская академия последипломного образования
«Экстренная кардиология»
Кантональный госпиталь Женевы, Женева (Швейцария)
«Курс по терапии»
Российского государственного медицинского института Росздрава
Контакты: baranova@cardioplanet.ru
Нередко в медицинской карте пациента диагноз «атеросклероз» соседствует с диагнозом «стенокардия». Сердечники «со стажем» прекрасно понимают, что это значит. А для тех, у кого проблемы с сердцем возникли недавно, такое сочетание иногда звучит странно: как связан повышенный уровень холестерина в крови с изматывающими болями за грудиной? В заботе о здоровье они пытаются выяснить, чем отличается стенокардия от атеросклероза и отчего эти патологии нередко проявляются одновременно.
Суть и последствия атеросклероза
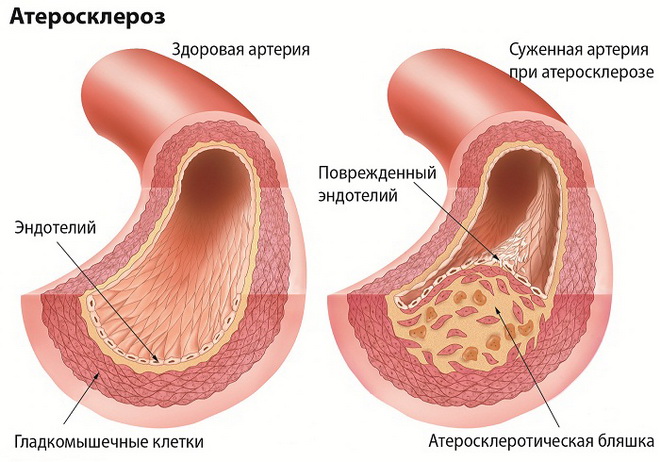
Атеросклероз – распространенная патология, вызванная отложением жироподобных веществ на внутренней оболочке крупных и средних кровеносных сосудов и прорастанием в их стенки соединительной ткани. Атеросклероз проявляется:
- суживанием прохода артерий;
- повышением плотности стенок сосудов;
- снижением эластичности артерий;
- аневризмой (выпячиванием) сосудов.
Большую роль в развитии атеросклероза играет дисбаланс концентрации липопротеидов в крови, одни из которых «доставляют» холестерин к стенкам сосудов, другие этому процессу препятствуют. Вызвать подобную диспропорцию может продолжительное употребление пищи с избыточным содержанием животных жиров. Прогрессированию атеросклероза способствуют:
- повышенное давление;
- чрезмерная масса тела;
- гиподинамия;
- табакокурение.
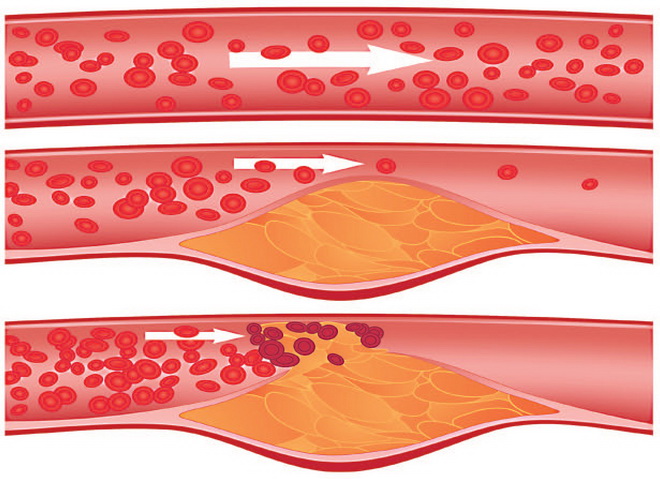
Изначальные проявления атеросклероза – жировые пятна на стенках аорты, обычно в грудном отделе. Некоторые из них со временем рассасываются. Оставшиеся пятна жира разрастаются, постепенно превращаясь в выпуклые бляшки. Со временем бляшки уплотняются и уменьшают проход сосуда (стеноз), порой перекрывая его полностью.
Пораженные сосуды могут травмироваться липидным отложением и разорваться. В этом случае кровоизлияние приподнимет бляшку, еще более сужая проход артерии. Если достаточного количества крови не получает сама атеросклеротическая бляшка, ее содержимое может частично подвергнуться некрозу, образовав кашицеподобный детрит. При множественных некрозах развивается атероматоз.
Иногда из-за дефицита крови поверхность холестериновой бляшки покрывается язвами, способствуя слущиванию внутренней поверхности (эндотелия) пораженного сосуда. Тромбоциты крови, «игнорирующие» неповрежденную часть стенки артерии, оседают в зоне без эндотелия, провоцируя тромбообразование и увеличивая сужение сосуда.
Симптоматика атеросклероза зависит от локализации холестериновых отложений. Поражение венечных артерий ведет к развитию ишемии сердца, которая проявляется аритмиями, нарушениями сердечной проводимости, стенокардией, инфарктом. Атероматоз и выраженный атеросклероз аорты нередко способствует развитию ее аневризмы с признаками сдавливания соседних органов. Со временем может произойти расслоение и разрыв аорты.
Возможные последствия атеросклероза других сосудов:
- головного мозга – изменения личности, инсульт;
- брюшной полости – тромбоз, некроз участка кишки (кишечная непроходимость);
- почек – тромбоз или стеноз;
- нижних конечностей – окклюзия, облитерация.
Специфика стенокардии
Стенокардия, она же грудная жаба, – не отдельная патология, это признак ишемии, возникновение которой чаще всего провоцирует прогрессирующий атеросклероз сердечных артерий. Если коронарные сосуды поражены холестериновыми бляшками, при психоэмоциональных или физических перегрузках сердце испытывает дефицит кислорода. Со временем ишемия способна вызвать развитие грудной жабы и инфаркта.
Стенокардия обычно сопровождается приступами выраженных болей и сдавливанием в районе сердца. Возникновение или усиление болевого синдрома обычно вызывает физическая нагрузка. Нередко боль иррадиирует в левую часть тела и в шею, значительно реже – в нижнюю челюсть, верхний отдел живота, правую часть тела. Приступ стенокардической боли длится от одной до 15 минут, начинается внезапно, чаще во время ходьбы, при движении по лестнице, после переедания. Обычно боль прекращается после снижения или полного устранения нагрузки. Помогает прием Нитроглицерина.
На развитие грудной жабы влияют многие факторы. К неустранимым относят:
- пол;
- возраст;
- наследственную предрасположенность.

Факторы риска, поддающиеся воздействию:
- табакокурение, особенно на фоне высокого уровня холестерола в крови;
- диабет;
- психоэмоциональные перегрузки;
- гиподинамия;
- гипертензия;
- высокая свертываемость крови.
Различают несколько видов стенокардии:
- Напряжения:
- стабильная – зависит от величины нагрузки, делится на четыре класса;
- нестабильная – взаимосвязь между нагрузкой и симптомами отсутствует;
- прогрессирующая – приступам характерно нарастание;
- Покоя:
- вазоспастическая (Принцметалла, вариантная) – спазм сосудов при отсутствии поражения сердечных артерий или при поражении одного сосуда. Боли не зависят от физической нагрузки, проявляются чаще ночью. Между приступами пациент ощущает себя хорошо;
- Х-форма – спазм мелких сосудов (капилляров, артериол). Присуща невротикам, чаще – женщинам.
Атеросклероз отличается от стенокардии ровно настолько, насколько причина отличается от следствия.
Ишемическая стенокардия на фоне атеросклероза
Наблюдая за пациентами с ишемией, необходимо выяснить, насколько симптоматика заболевания соответствует тяжести атеросклероза. Связь между изменениями в артериях, снабжающих кровью сердце, и выраженностью симптомов патологии заметна не всегда. Данные коронароангиографических исследований показывают: развитие атеросклероза сердечных артерий обычно выражается:
- учащением стенокардических приступов;
- возрастание выраженности и длительности стенокардических болей;
- понижением способности переносить физические нагрузки.
Развитие ишемии обычно определяется скоростью роста холестериновых бляшек. У одних атеросклероз проявляется в весьма преклонные годы – это следствие естественных процессов старения. У больных, обладающих несколькими факторами риска прогрессирования ишемии, холестериновые бляшки формируются в более молодом возрасте. И скорость развития атеросклероза у них значительно выше.
Установлено: при 75% сужении (стенозе) диаметра одного или нескольких сосудов сердца возрастание кровотока по ним при физической нагрузке невозможно. Если сужение артерии сердца превысило 80% от диаметра прохода, возрастания кровотока по ней не произойдет даже в состоянии покоя. Это обязательно спровоцирует развитие ишемии.
На симптоматику ишемии влияют:
- тяжесть атеросклеротических поражений;
- близость пораженных атеросклерозом сосудов к сердцу;
- площадь сердца, снабжаемая кровью посредством пораженных сосудов.
Чаще болевой синдром локализуется в центре груди, реже – в левой части (плечо, ключица, лопатка). Они могут проявляться только в месте возникновения, но способны иррадиировать в левые конечности, нижнюю челюсть, шею. Длительность болевых ощущений зависит от интенсивности психоэмоциональной или физической нагрузки. Обычно они продолжаются до пяти минут, но могут сохраняться до устранения вызвавших их нагрузок. Проходят сами или после приема Нитроглицерина.
Иногда стенокардия исчезает надолго, даже на несколько лет. Объясняется это компенсацией кровотока по коллатералям – обходным путям. Если атеросклероз сердечных сосудов развивается быстро, коллатерали сформироваться не успевают. Боли в таком случае могут возникать без нагрузок и по ночам. Появление подобных болей свидетельствует о прогрессирующей форме стенокардии. При поражении сосудов задней поверхности сердечной мышцы может появляться боль в верхнем отделе живота, как при патологиях ЖКТ. Обычно это происходит после переедания.
Иногда даже при значительных атеросклеротических нарушениях артерий сердца патология себя не проявляет (безболевая ишемия). В отличие от любой другой формы ишемической болезни, состояние не заставляет пациента насторожиться при перегрузках сердечной мышцы. Латентное течение патологии иногда приводит к скрытому течению инфаркта и внезапной смерти. Безболевая ишемическая болезнь протекает изолированно или в сочетании с классической стенокардией.
Диагностика
При диагностировании атеросклероза и ишемии сердечной мышцы применяют лабораторные методы исследования, позволяющие определить концентрацию в крови:
- общего холестерола;
- «хорошего» холестерола (ЛПВП);
- «плохого» холестерола (ЛПНП);
- триглицеридов (ТГ);
- гемоглобина;
- сахара;
- ферментов аланинаминотрансферазы и аспарагинаминотрансферазы.
Инструментальное диагностирование предусматривает проведение:
- ЭКГ;
- ЭхоКГ;
- нагрузочных проб (тредмио-тест, велоэргометрия);
- коронарографии.
Для диагностики безболевой ишемии и вазоспастической стенокардии показан суточный мониторинг ЭКГ. Загрудинные боли иногда сопутствуют не только грудной жабе, но и другим патологиям. Кроме того, подобные боли иногда провоцируются несколькими причинами одновременно. Под грудную жабу нередко маскируются:
- инфаркт;
- патологии ЖКТ;
- нарушения в области позвоночного столба и грудной клетки;
- легочные болезни.
Для точной постановки диагноза необходима дифференцированная диагностика.
Терапия
При сочетании стенокардии и атеросклероза пытаются устранить причину обеих патологий – высокий уровень холестерола в крови. До проявления фиброзных поражений рост холестериновых бляшек можно предотвратить, соблюдая диету, ограничивающую употребление животных жиров и простых углеводов. Следует употреблять в пищу жиры растительного происхождения.
Если при соблюдении диеты атеросклероз продолжает развиваться, показано медикаментозное лечение. При монотерапии используется никотиновая кислота, понижающая концентрацию триглицеридов и холестерола в крови. Дальнейшее лечение сочетается с терапией ишемии. Если нет противопоказаний, всем пациентам со стенокардией рекомендованы:
- бета-адреноблокаторы (Атенолол, Бисапролол);
- антиагреганты (Клопидогрел, Ацетилсалициловая кислота);
- препараты группы статинов (Симвастатин, Аторвастатин);
- ингибиторы ангиотензинпревращающего фермента (Эналаприл, Лизиноприл).
Антиишемическое лечение призвано понизить выраженность и периодичность стенокардических приступов и предусматривает применение:
- антагонистов кальция (Дилтиазем, Верапамил);
- нитратов (Кардикет, Олигард);
- цитопротекторов (Предуктал).
Радикальная терапия атеросклероза показана при серьезном стенозе, закупорке или аневризме крупных сосудов сердца. Если патологическая бляшка локализована в районе устья артерии, обычно удаляют именно ее (эндартериэктомия). При стенозе суженный участок сосуда расширяют при помощи баллончика (баллонная дилатация, чрескожная ангиопластика).
При невозможности чрескожного вмешательства проводят аортокоронарное шунтирование (АКШ). Это хирургическое вмешательство, восстанавливающее ток крови в сосудах сердца путем обхода стенозированного места посредством шунтов. Оперативное вмешательство показано при тяжелой форме стенокардии, выраженном стенозе магистральных артерий сердца и их крупных ответвлений. У четверти больных, перенесших АКШ, через10 лет стенокардия возвращается. При подобных обстоятельствах возможна повторная операция.
Профилактика
В основе мер по предупреждению развития атеросклероза и ишемии сердца лежит здоровый образ жизни, предусматривающий:
- организацию оптимального режима труда и отдыха;
- регулярные занятия физкультурой;
- отказ от вредных привычек;
- ограничение употребления животных жиров и продуктов, содержащих большое количество холестерина;
- контроль за массой тела.
При выраженной симптоматике атеросклероза (прежде всего – при ишемической болезни сердца) у сравнительно молодых пациентов с плохой наследственностью прогноз течения сочетанной стенокардии весьма неблагоприятный – и в плане работоспособности, и в плане качества жизни. Усугубляют ситуацию сопутствующие заболевания, в частности – сахарный диабет и гипертония.
Атеросклероз — это системное поражение артерий крупного и среднего калибра, сопровождающееся накоплением липидов, разрастанием фиброзных волокон, дисфункцией эндотелия сосудистой стенки и приводящее к местным и общим расстройствам гемодинамики. Атеросклероз может являться патоморфологической основой ИБС, ишемического инсульта, облитерирующего поражения нижних конечностей, хронической окклюзии мезентериальных сосудов и др. Диагностический алгоритм включает определение уровня липидов крови, выполнение УЗИ сердца и сосудов, ангиографических исследований. При атеросклерозе проводится медикаментозная терапия, диетотерапия, при необходимости — реваскуляризирующие хирургические вмешательства.
Общие сведения
Атеросклероз – поражение артерий, сопровождающееся холестериновыми отложениями во внутренних оболочках сосудов, сужением их просвета и нарушением питания кровоснабжаемого органа. Атеросклероз сосудов сердца проявляется главным образом приступами стенокардии. Ведет к развитию ишемической болезни сердца (ИБС), инфаркта миокарда, кардиосклероза, аневризмы сосудов. Атеросклероз может привести к инвалидизации и преждевременной смерти.
При атеросклерозе происходит поражение артерий среднего и крупного калибра, эластического (крупные артерии, аорта) и мышечно-эластического (смешанного: сонные, артерии головного мозга и сердца) типов. Поэтому атеросклероз является наиболее частой причиной инфаркта миокарда, ИБС, мозгового инсульта, нарушений кровообращения нижних конечностей, брюшной аорты, мезентериальных и почечных артерий.
В последние годы заболеваемость атеросклерозом приобрела угрожающие масштабы, опередив по риску развития потери работоспособности, инвалидизации и смертности такие причины как травмы, инфекционные и онкологические заболевания. С наибольшей частотой атеросклероз поражает мужчин старше 45-50 лет (в 3-4 раза чаще, чем женщин), но встречается у пациентов более молодого возраста.
Атеросклероз
Причины атеросклероза
Факторы, влияющие на развитие атеросклероза, разделяются на три группы: неустранимые, устранимые и потенциально устранимые. К неустранимым факторам относятся те, которые нельзя исключить с помощью волевого или медицинского воздействия. В их число входят:
- Возраст. С возрастом риск развития атеросклероза возрастает. Атеросклеротические изменения сосудов в той или иной мере наблюдаются у всех людей после 40-50 лет.
- Пол. У мужчин развитие атеросклероза происходит на десять лет раньше и превышает показатель заболеваемости атеросклерозом среди женщин в 4 раза. После 50-55 лет уровень заболеваемости атеросклерозом среди женщин и мужчин выравнивается. Это объясняется снижением продукции эстрогенов и их защитной функции у женщин в период менопаузы.
- Отягощенная семейная наследственность. Нередко атеросклероз развивается у пациентов, чьи родственники страдают этой болезнью. Доказано, что наследственность по атеросклерозу способствует раннему (до 50 лет) развитию заболевания, в то время как после 50 лет генетические факторы не оказывают ведущей роли в его развитии.
Устранимыми факторами атеросклероза считаются те, которые могут быть исключены самим человеком посредством изменения привычного образа жизни. К ним относятся:
- Курение. Его влияние на развитие атеросклероза объясняется отрицательным воздействием никотина и смол на сосуды. Многолетнее курение в несколько раз увеличивает риск гиперлипидемии, артериальной гипертензии, ИБС.
- Несбалансированное питание. Употребление в пищу большого количества жиров животного происхождения ускоряет развитие атеросклеротических изменений сосудов.
- Гиподинамия. Ведение малоподвижного образа жизни способствует нарушению жирового обмена и развитию ожирения, сахарного диабета, атеросклероза сосудов.
К потенциально и частично устранимым факторам риска относят те хронические нарушения и заболевания, которые возможно скорректировать посредством назначенного лечения. Они включают:
- Артериальную гипертонию. На фоне повышенного артериального давления создаются условия для повышенного пропитывания сосудистой стенки жирами, что способствует формированию атеросклеротической бляшки. С другой стороны, снижение эластичности артерий при атеросклерозе способствует поддержанию повышенного кровяного давления.
- Дислипидемию. Нарушение жирового обмена в организме, проявляющееся повышенным содержанием холестерина, триглицеридов и липопротеидов, играет ведущую роль в развитии атеросклероза.
- Ожирение и сахарный диабет. Повышают вероятность атеросклероза в 5-7 раз. Это объясняется нарушением жирового обмена, лежащего в основе данных заболеваний и являющегося пусковым механизмом атеросклеротического поражения сосудов.
- Инфекции и интоксикации. Инфекционные и токсические агенты оказывают повреждающее воздействие на сосудистые стенки, способствуя их атеросклеротическим изменениям.
Есть мнения, что в развитии атеросклероза играют роль инфекционные агенты (вирус простого герпеса, цитомегаловирус, хламидийная инфекция и др.), наследственные заболевания, сопровождающиеся повышением уровня холестерина, мутации клеток сосудистых стенок и т. д.
Знание факторов, способствующих развитию атеросклероза, особенно важно для его профилактики, т. к. влияние устранимых и потенциально устранимых обстоятельств можно ослабить или совсем исключить. Устранение неблагоприятных факторов позволяет существенно замедлить и облегчить развитие атеросклероза.
Патогенез
При атеросклерозе происходит системное поражение артерий в результате нарушений липидного и белкового обмена в стенках сосудов. Нарушения обмена характеризуются изменением соотношения между холестерином, фосфолипидами и протеинами, а также избыточным образованием β-липопротеидов. Считается, что в своем развитии атеросклероз проходит несколько стадий:
- I cтадия – липидного (или жирового) пятна. Для отложения жиров в сосудистой стенке существенную роль играют микроповреждения стенок артерий и локальное замедление кровотока. Наиболее подвержены атеросклерозированию участки разветвлений сосудов. Сосудистая стенка разрыхляется и отекает. Ферменты артериальной стенки стремятся растворить липиды и защитить ее целостность. Когда защитные механизмы истощаются, на этих участках образуются сложные комплексы соединений, состоящие из липидов (преимущественно холестерина), белков и происходит их отложение в интиме (внутренней оболочке) артерий. Продолжительность стадии липидного пятна различна. Такие жировые пятна видимы только под микроскопом, их можно обнаружить даже у грудных детей.
- II стадия – липосклероза. Характеризуется разрастанием в участках жировых отложений молодой соединительной ткани. Постепенно идет формирование атеросклеротической (или атероматозной) бляшки, состоящей из жиров и соединительнотканных волокон. На данном этапе атеросклеротические бляшки еще жидкие и могут быть подвергнуты растворению. С другой стороны, они представляют опасность, т. к. их рыхлая поверхность может разрываться, а фрагменты бляшек – закупоривать просвет артерий. Стенка сосуда в месте прикрепления атероматозной бляшки теряет свою эластичность, трескается и изъязвляется, приводя к образованию тромбов, также являющихся источником потенциальной опасности.
- III стадия – атерокальциноза. Дальнейшее формирование бляшки связано с ее уплотнением и отложением в ней солей кальция. Атеросклеротическая бляшка может вести себя стабильно или постепенно расти, деформируя и сужая просвет артерии, вызывая прогрессирующее хроническое нарушение кровоснабжения питаемого пораженной артерией органа. При этом высока вероятность острой закупорки (окклюзии) просвета сосуда тромбом или фрагментами распавшейся атеросклеротической бляшки с развитием участка инфаркта (некроза) или гангрены в кровоснабжаемой артерией конечности или органе.
Симптомы атеросклероза
При атеросклерозе чаще страдают грудной и брюшной отделы аорты, коронарные, мезентериальные, почечные сосуды, а также артерии нижних конечностей и головного мозга. В развитии атеросклероза различают доклинический (бессимптомный) и клинический периоды. В бессимптомном периоде в крови обнаруживается повышенное содержание β-липопротеидов или холестерина при отсутствии симптомов заболевания. Клинически атеросклероз начинает себя проявлять, когда происходит сужение артериального просвета на 50% и более. В течении клинического периода выделяют три стадии: ишемическую, тромбонекротическую и фиброзную.
- В стадии ишемии развивается недостаточность кровоснабжения того или иного органа (например, ишемия миокарда вследствие атеросклероза коронарных сосудов проявляется стенокардией).
- В тромбонекротической стадии присоединяется тромбоз измененных артерий — атеротромбоз (так, течение атеросклероза коронарных сосудов может осложниться инфарктом миокарда).
- На стадии фиброзных изменений происходит разрастание соединительной ткани в плохо кровоснабжаемых органах (так, атеросклероз коронарных артерий приводит к развитию атеросклеротического кардиосклероза).
Клинические симптомы атеросклероза зависят от вида пораженных артерий. Проявлением атеросклероза коронарных сосудов служат стенокардия, инфаркт миокарда и кардиосклероз, последовательно отражающие стадии недостаточности кровообращения сердца.
Течение атеросклероза аорты длительное и долгое время бессимптомное, даже в тяжелых формах. Клинически атеросклероз грудной аорты проявляется аорталгией – давящими или жгучими болями за грудиной, иррадиирующими в руки, спину, шею, верх живота. В отличие от болей при стенокардии аорталгия может длиться по несколько часов и дней, периодически ослабевая или усиливаясь. Снижение эластичности стенок аорты вызывает усиление работы сердца, приводя к гипертрофии миокарда левого желудочка.
Атеросклероз брюшной аорты проявляется болями в области живота различной локализации, метеоризмом, запорами. При атеросклерозе бифуркации брюшной аорты наблюдается онемение и похолодание ног, отек и гиперемия стоп, некрозы и язвы пальцев ног, перемежающаяся хромота.
Проявлениями атеросклероза мезентериальных артерий служат приступы «брюшной жабы» и нарушение пищеварительной функции вследствие недостаточности кровоснабжения кишечника. У пациентов отмечается появление резких болей спустя несколько часов после еды. Боли локализуются в области пупка или верхних отделах живота. Продолжительность болевого приступа от нескольких минут до 1-3 часов, иногда болевой синдром купируется приемом нитроглицерина. Появляются вздутие живота, отрыжка, запор, сердцебиение, повышение артериального давления. Позднее присоединяются зловонные поносы с фрагментами непереваренной пищи и неусвоенным жиром.
Атеросклероз почечных артерий ведет к развитию вазоренальной симптоматической артериальной гипертензии. В моче определяются эритроциты, белок, цилиндры. При одностороннем атеросклеротическом поражении артерий отмечается медленное прогрессирование гипертонии, сопровождающееся стойкими изменениями в моче и стойко высокими цифрами АД. Двустороннее поражение почечных артерий вызывает злокачественную артериальную гипертонию.
При атеросклерозе сосудов головного мозга отмечается снижение памяти, умственной и физической работоспособности, внимания, интеллекта, головокружение, нарушения сна. В случаях выраженного атеросклероза сосудов мозга изменяется поведение и психика пациента. Атеросклероз артерий мозга может осложняться острым нарушением мозгового кровообращения, тромбозами, кровоизлияниями.
Проявлениями облитерирующего атеросклероза артерий нижних конечностей служат слабость и боли в икроножных мышцах голени, онемение и зябкость ног. Характерно развитие синдрома «перемежающейся хромоты» (боли в икроножных мышцах возникают при ходьбе и стихают в покое). Отмечаются похолодание, бледность конечностей, трофические нарушения (шелушение и сухость кожи, развитие трофических язв и сухой гангрены).
Осложнения атеросклероза
Осложнениями атеросклероза служат хроническая или острая сосудистая недостаточность кровоснабжаемого органа. Развитие хронической сосудистой недостаточности связано с постепенным сужением (стенозом) просвета артерии атеросклеротическими изменениями – стенозирующим атеросклерозом. Хроническая недостаточность кровоснабжения органа или его части ведет к ишемии, гипоксии, дистрофическим и атрофическим изменениям, разрастанию соединительной ткани и развитию мелкоочагового склероза.
К возникновению острой сосудистой недостаточности приводит острая закупорка сосудов тромбом или эмболом, что проявляется клиникой острой ишемии и инфаркта органов. В ряде случаев может происходить разрыв аневризмы артерии с летальным исходом.
Диагностика атеросклероза
Первоначальные данные за атеросклероз устанавливаются путем выяснения жалоб пациента и факторов риска. Рекомендована консультация кардиолога. При общем осмотре выявляются признаки атеросклеротического поражения сосудов внутренних органов: отеки, трофические нарушения, снижение веса, множественные жировики на теле и др. Аускультация сосудов сердца, аорты выявляет систолические шумы. За атеросклероз свидетельствуют изменение пульсации артерий, повышение АД и т. д.
Данные лабораторных исследований указывают на повышенный уровень холестерина крови, липопротеидов низкой плотности, триглицеридов. Рентгенологически на аортографии выявляются признаки атеросклероза аорты: ее удлинение, уплотнение, кальциноз, расширение в брюшном или грудном отделах, наличие аневризм. Состояние коронарных артерий определяют путем проведения коронарографии.

КТ-ангиография дуги аорты. Атеросклероз сосудов дуги аорты. Атеросклеротическая бляшка
Нарушения кровотока по другим артериям определяется проведением ангиографии – контрастной рентгенографии сосудов. При атеросклерозе артерий нижних конечностей по данным ангиографии регистрируется их облитерация. С помощью УЗДГ сосудов почек выявляется атеросклероз почечных артерий и соответственные нарушения функции почек.
Методы ультразвуковой диагностики артерий сердца, нижних конечностей, аорты, сонных артерий регистрируют снижение магистрального кровотока по ним, наличие атероматозных бляшек и тромбов в просветах сосудов. Снижение кровотока может быть диагностировано при помощи реовазографии нижних конечностей.
Лечение атеросклероза
При лечении атеросклероза придерживаются следующих принципов:
- ограничение поступающего в организм холестерина и уменьшение его синтеза клетками тканей;
- усиление выведения холестерина и его метаболитов из организма;
- использование заместительной терапии эстрогенами у женщин в менопаузу;
- воздействие на инфекционных возбудителей.
Ограничение поступающего с пищей холестерина производится назначением диеты, исключающей холестеринсодержащие продукты.
Для медикаментозного лечения атеросклероза используют следующие группы препаратов:
- Никотиновая кислота и ее производные – эффективно снижают содержание триглицеридов и холестерина в крови, повышают содержание липопротеидов высокой плотности, обладающих антиатерогенными свойствами. Назначение препаратов никотиновой кислоты противопоказано пациентам, страдающим заболеваниями печени.
- Фибраты (клофибрат) — снижают синтез в организме собственных жиров. Также могут вызывать нарушения в работе печени и развитие желчнокаменной болезни.
- Секвестранты желчных кислот (холестирамин, колестипол) – связывают и выводят желчные кислоты из кишечника, понижая тем самым количество жиров и холестерина в клетках. При их применении могут отмечаться запоры и метеоризм.
- Препараты группы статинов (ловастатин, симвастатин, правастатин) – наиболее эффективны для снижения холестерина, т. к. уменьшают его производство в самом организме. Применяют статины на ночь, т. к. ночью синтез холестерина усиливается. Могут приводить к нарушениям в работе печени.
Проведение хирургического лечения при атеросклерозе показано в случаях высокой угрозы или развития окклюзии артерии бляшкой или тромбом. На артериях проводятся как открытые операции (эндартеректомия), так и эндоваскулярные — с дилатацией артерии при помощи баллонных катетеров и установкой стента в месте сужения артерии, препятствующего закупорке сосуда.
При выраженном атеросклерозе сосудов сердца, угрожающем развитием инфаркта миокарда, проводят операцию аортокоронарного шунтирования.
Прогноз и профилактика атеросклероза
Во многом прогноз атеросклероза определяется поведением и образом жизни самого пациента. Устранение возможных факторов риска и активная медикаментозная терапия позволяют задержать развитие атеросклероза и добиться улучшения в состоянии пациента. При развитии острых расстройств кровообращения с образованием очагов некроза в органах прогноз ухудшается.
С целью предупреждение атеросклероза необходим отказ от курения, исключение стрессового фактора, переход на нежирную и бедную холестерином пищу, систематическая физическая активность соразмерно возможностям и возрасту, нормализация веса. Целесообразно включение в рацион продуктов, содержащих клетчатку, растительных жиров (льняного и оливкового масел), растворяющих холестериновые отложения. Прогрессирование атеросклероза можно замедлить приемом холестеринснижающих лекарственных препаратов.


