Сосудистый центр бурденко москва атеросклероз сосудов нижних конечностей
Хроническими облитерирующими (стенозирующими) заболеваниями артерий нижних конечностей (НК) страдает около 5% населения земного шара.
Атеросклероз и сахарный диабет — две основные причины возникновения болезни.
Начальные стадии заболевания зачастую носят бессимптомный или малосимптомный характер.
Клинические проявления поздних стадий заболевания, такие как, боли в нижних конечностях при ходьбе,
появление трофических язв и гангрены, синдром диабетической стопы
развиваются при резком нарушении кровоснабжения нижних конечностей и могут приводить
к необратимым последствиям, вплоть до ампутации нижней конечности.
С появлением современных технологий и материалов эндоваскулярные (внутрисосудистые) операции
«ангиопластика и стентирование» смогли решить ранее
неразрешимые задачи. Появилась возможность восстанавливать кровоток практически в любой артерии,
кровоснабжающей нижнюю конечность с бесспорными преимуществами.
Преимущества эндоваскулярных операций на сосудах / артериях нижних конечностей при сахарном диабете и атеросклерозе:
- Отсутствие разрезов и швов
(операция проводится через прокол лучевой или бедренной артерии); - Отсутствие наркоза;
- Отсутствие послеоперационной реабилитации.
Отделение рентген-хирургических методов диагностики и лечения Главного Военного Клинического Госпиталя имени Н.Н. Бурденко
осуществляет профессиональную деятельность в области эндоваскулярной медицины с 1967 года.
В течение всего периода работы отделение развивалось в соответствии с мировыми достижениями медицины и приобрело большой опыт
в эндоваскулярном лечении самых сложных заболеваний артерий нижних конечностей при сахарном диабете и атеросклерозе.
Подробнее о заболеваниях читайте в разделе «Энциклопедия пациента», статьи:
«Хронические облитерирующие заболевания артерий нижних конечностей» и
«Лечение диабетической стопы».
Прием ведут:

Иванов Алексей Викторович, к.м.н.
Врач — сосудистый хирург, флеболог.
В сферу компетенций входит вся патология периферических вен, таких как варикозная болезнь, посттромбофлебитическая болезнь, флеботромбозы глубоких вен, артериовенозные мальформации. Владеет как методиками инструментальной диагностики данной патологии (ультразвуковое дуплексное сканирование вен и артерий, флебография), так и всем спектром малоинвазивных хирургических и терапевтических методик.
Неоднократно проходил стажировки в Франции, Португалии, Германии. Участник Российских и зарубежных съездов.
Гайдуков Алексей Владимирович
Заведующий отделением рентгенохирургических методов диагностики и лечения сосудов. В специальности более 15 лет. Активный практик.
Владеет всем спектром эндоваскулярных операций у кардиологических больных, в том числе наиболее сложных: стентирование ствола левой коронарной артерии, установка аортального клапана при критическом стенозе, стентирование коронарных артерий при остром коронарном синдроме. В отделении рутинно проводятся эндоваскулярные вмешательства на сонных, почечных артериях, артериях нижних конечностях, в том числе и при «синдроме диабетической стопы». Освоено эндопротезирование аневризм брюшной аорты стент-графтами Endurant(США) и Ella (Чешская республика). В последнее время, успешно внедрил в клинику современные малоинвазивные эмболизационные методики лечения миомы матки, аденомы простаты, и других доброкачественных гиперпластических патологий.
Активное участие во всех значимых европейских и отечественных съездах, наряду с владением английским языком, позволяет доктору быть в курсе самых последних тенденций и особенностей сложной и постоянно развивающейся специальности.
- Общая информация о варикозной болезни
- Стадии заболевания
- Диагностика
- Лечение
- Стоимость лечения
Общая информация о варикозной болезни
Варикозная болезнь является заболеванием характерным только для человека (homo sapiense).
Связано это с тем, что большую часть времени человек проводит в вертикальном положении.
Как и у любого другого органа, кровоснабжение нижних конечностей осуществляется при помощи артериальной системы
(артерии доставляют к тканям питательные вещества и кислород),
отводятся же уже продукты жизнедеятельности при помощи венозной и в меньшей степени лимфатической системой.
При этом если по артериям ток крови обеспечивается мощным насосом — сердцем, то отток по венам осуществляется опосредованно за счет
«подпора» артериальной крови, а также за счет специальных приспособительных механизмов.
Что в условиях особенностей физических законов, в частности гравитации, создает возможность развития варикозной болезни и как следствия симптомов хронической
венозной недостаточности.
В основном, к механизмам улучшающим отток венозной крови нижних конечностей относят клапанный аппарат, а также наличие так называемой
«мышечной помпы». Под мышечной помпой подразумевают наличие в мышцах голеней специальных веретенообразных синусов.
При этом в расслабленном состоянии они заполняются венозной кровью, в то время как при движении происходит их резкое опорожнение за счет сокращение окружающих мышц.
Клапанный аппарат в норме обеспечивает полное перекрытие просвета вены и «пропускает» венозную кровь только в одном направлении — к сердцу.
Патологические изменения именно этого механизма, наряду с особенностями конституции в большинстве случаев и приводят к развитию варикозной болезни.
Так, например, генетические особенности строения клапанного аппарата (малое количество клапанов или их деформация), а также особенности строения стенки
(нарушения баланса между эластическими и коллагеновыми волокнами) приводит к развитию заболевания уже в юношеском возрасте.
У других пациентов болезнь формируется позже, на фоне возникновения физических нагрузок или конституциональных особенностей (увеличение массы тела).
Стадии заболевания
В настоящее время выделяют четыре основных стадии заболевания:
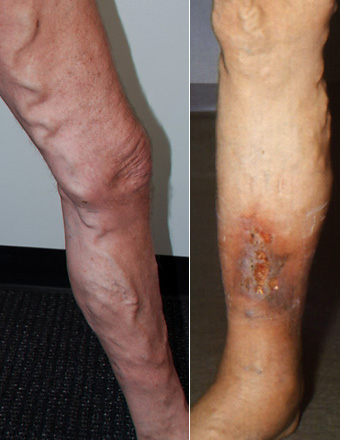 Варикозная болезнь. Стадии 2 и 4
Варикозная болезнь. Стадии 2 и 4
1. При первой стадии имеет место наличие отдельных варикозных вен,
наличие патологического вертикального венозного рефлюкса по стволам подкожных вен, однако каких либо жалоб пациент не предъявляет.
В данном случае венозный отток компенсаторно осуществляется за счет глубоких вен.
2. При второй стадии, застойные явления в системе подкожных вен приводят к резкому нарушению оттока, при этом глубокая венозная система
не справляется, что приводит в «выходу» лишней жидкости в виде жидкости (собственно формирование периодических отеков)
в наиболее дистальных отделов нижних конечностей, т.е. стопа и нижняя треть голеней.
3. При третьей стадии патологические изменения затрагивают уже глубокие вены — нарушается функция клапанов, формируется высокое венозное давление.
Все это приводит к формированию стойких отеков. При этом в данных условия подкожная клетчатка и кожа страдают в наибольшей степени.
Появляется пигментация (потемнение) кожи и индурация (рубцевание) клетчатки в типичных местах.
4. В стадии четыре формируются наиболее тяжелые изменения в виде появление трофических язв в области ранее измененной кожи и подкожной клетчатки.
В данных местах регенеративные механизмы резко снижены и любое повреждение кожи заживает крайне медленно, а трофические язвы имеют рецидивирующий характер,
трудно поддаются лечению и крайне болезненны.
Диагностика
На современно этапе развития флебологии для полноценной постановки диагноза и выработки наиболее оптимальной тактики лечения достаточно физикального осмотра опытного флеболога с
обязательным проведением ультразвукового дуплексного сканирования.
Сканирование позволяет оценить все особенности строения венозной системы, зоны формирования и распространения патологических рефлюксов
(другими словами выявляются зоны пораженных вен), а также зоны дренирования рефлюкса. В обязательном порядке учитывается состояние глубокой венозной системы.
Так перенесенный ранее тромбоз глубоких вен также сопровождается появлением варикозных подкожных вен, формированием отеков и трофических изменений,
в то время как лечебная тактика может значительно отличатся.
Особое внимание уделяется тому факту, что проводить УЗ–обследование и заниматься дальнейшим лечением должен один специалист.
Само ультразвуковое исследование это оператор–зависимый метод.
Особенности полученной пространственной УЗ–картины крайне сложно передать другому специалисту по средством написанного заключения и тем более по сложно
по заключению планировать план оперативного лечения. В большинстве случаев УЗ–исследование у другого специалиста отображает, применительно к варикозной болезни, факт наличия проблемы,
но не способы ее решения.
Лечение
Суть лечения варикозной болезни заключается в устранении патологического вертикального (по стволам и притокам) и
горизонтального (по несостоятельным перфорантным венам)
сброса в системе подкожных вен. К сожалению, практически всегда, поражение венозного клапанного аппарата и собственно венозной стенки носит
физический характер и лечение терапевтическими методами не эффективно. Рекламируемые флеботонические препарата в лучшем случае несколько тормозят прогрессирование
заболевания и частично купируют его симптомы, в то время как радикально помочь, можно только устранив кровоток по измененным венам. Ношение компрессионного трикотажа
крайне необходимо и эффективно, однако только во время его использования. При этом варикозно измененные вены сдавливаются, что фактически исключает их из кровотока.
Однако это также не радикальное лечение болезни, и также приводит к постепенному ее прогрессированию.
Раньше под оперативным лечением подразумевалось оперативное удаление стволов и притоков варикозно расширенных вен.
Данный метод требовал длительной госпитализации, не менее длительного реабилитационного периода, а также нередко сопровождался сопутствующими оперативной
травме осложнениями в виде нейропатий, лимфатических отеков. Отдельно стоял вопрос об эстетической составляющей, так как большинство пациентов с 1-й и 2-й стадией
варикозной болезни соглашаются на оперативное лечение в надежде устранить косметический дефект. В то время как последствия традиционной операции нередко не оправдывают их ожиданий.
В настоящий момент доступность методов УЗ-визуализации сосудов, а также развитие медицинских технологий привело к значительному пересмотру
подходов в лечении варикозной болезни. Устранение венозного сброса по магистральным подкожным венам достигается не за счет травматического удаления,
а за счет повреждения (термического или химического) внутренней стенки измененной вены с последующим ее «склеиванием» и склерозированием.
Наиболее распространенными методами воздействия являются три методики:
1. Эндовазальная лазерная коагуляция (ЭВЛК)
ЭВЛК — эндовазальная лазерная коагуляция стволов подкожных вен.
Суть методики заключается в том, что под ультразвуковым контролем производится
пункция несостоятельного ствола подкожной вены на голени или бедре, после чего через пункционное отверстие до паха (до места впадения ствола подкожной вены в общую бедренную вену)
«проводится» специальный опто-волоконный световод. Далее, после местного обезболивания, производится медленное его извлечение с одномоментной подачей лазерных
импульсов на кончике световода. Лазерное излучение оказывает термическое воздействие на внутреннюю стенку подкожной вены и как следствие к ее облитерации.
Как правило данная методика дополняется одномоментной или отсроченной минифлебэктомией или склерозированием варикозно расширенных притоков по методике foam-form.
После процедуры в обязательном порядке показано ношение компрессионного трикотажа в течении 2-4 недель. Данная методика в большинстве случаев не требует госпитализации,
характеризуется минимальным реабилитационным периодом, а также отличается хорошим косметическим эффектом, относительно низкой стоимостью.
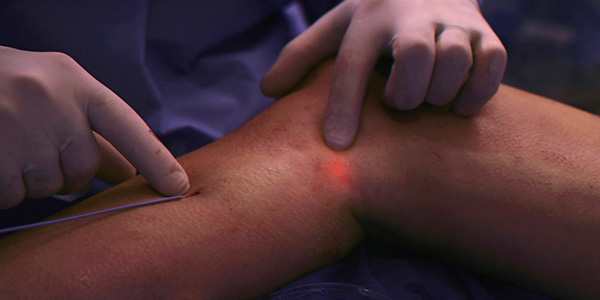 Эндовазальная лазерная коагуляция (ЭВЛК)
Эндовазальная лазерная коагуляция (ЭВЛК)
2. Радиочастотная облитерация подкожных вен (РЧО)
РЧО — радиочастотная облитерация подкожных вен. Технически практически полностью соответствует предыдущей методике, с тем отличием что термическое
воздействие осуществляется за счет специального электрода вырабатывающего волны высокой частоты. Из особенностей нужно отметить меньшую болезненность
в области операционного воздействия при более высокой стоимости процедуры.
3. Флебосклерооблитерация
Флебосклерооблитерация. В настоящее время наиболее популярная методика, характеризующаяся общей доступностью, атравматичностью, практически отсутствующим
реабилитационным периодом, а также хорошим косметическим и функциональным результатом. После проведения УЗ картирования, пункционно, в пораженные вены
вводится специальный препарат в виде пены, который вызывает повреждение и как следствие облитерацию варикозно измененный вен.
После процедуры показано также ношение компрессионного трикотажа в течение 1-2 недель.
Данная методика применима практически в любой стадии заболевания, однако требует динамического наблюдения за пациентом.
При «запущеных» формах требуется несколько процедур для стойкого лечебного эффекта.
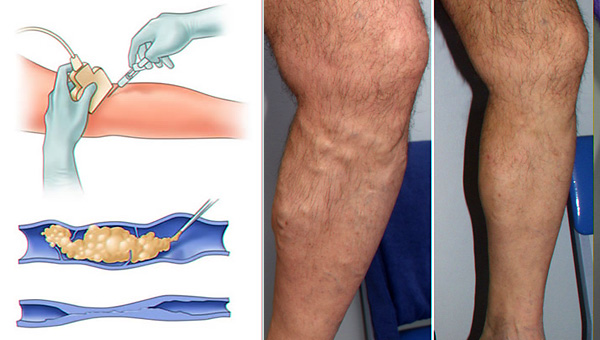 Флебосклерооблитерация
Флебосклерооблитерация
Стоимость лечения
Стоимость лечения варикоза в Центре сердечно-сосудистой хирургии Госпиталя Н. Н. Бурденко зависит от многих факторов: выбранного метода,
состояния кровеносной системы, степени поражения тканей и т.д…
Ознакомиться с перечнем прилагаемых методов и их особенностями можно в разделе сайта «Услуги», в разделе
Лечение варикозной болезни
Ознакомиться с базовой стоимостью услуг можно в разделе Цены.
Для более подробного ознакомления с процедурами и их стоимостями рекомендуем обратиться за консультацией к специалистам Центра.
Общая информация
Хроническими облитерирующими заболеваниями артерий нижних конечностей страдает около 5% населения земного шара.
Причиной, в подавляющем большинстве случаев, является атеросклеротическое поражение магистральных артерий нижних конечностей.
Основными факторами риска в настоящее время считаются:
- курение;
- повышение уровня холестерина крови;
- возраст;
- наличие сопутствующего сахарного диабета.
Основной жалобой при поражении артерий нижних конечностей является «перемежающая хромота», ограничивающая свободное передвижение пациента.
Постановка диагноза сосудистым хирургом осуществляется в ходе физикального осмотра, сбора анамнеза, проведения
ультразвуковой допплерографии и в большинстве случаев не представляет затруднений.
Больным с легкой формой хронической артериальной ишемией нижних конечностей (соответствует выше 200 метров безболевой ходьбы средним шагом или 1-2А степени по классификации А.В. Покровского)
предлагается консервативное лечение, отказ от курения, регулярно проводить дозированную ходьбу с обязательным динамическим наблюдением у специалиста.
У больных с более тяжелой степенью заболевания (безболевая ходьба менее 100 метров, боли в покое или наличие трофических язв/гангрен стоп)
показано обследование —
КТ/МР ангиография артерий нижних конечностей, рентгенконтрастная ангиография с целью изыскания возможности реваскуляризации конечности.
В данной ситуации откладывать оперативное лечение не целесообразно, так как при прогрессировании гангрены стопы даже выполненная реваскуляризация
не всегда позволяет рассчитывать на спасение конечности.
Методы лечения
Длительное время облитерирующие заболевания артерий нижних конечностей при атеросклерозе и сахарном диабете в поздних стадиях крайне слабо
поддавались лечению, поскольку основная причина заболевания — перекрытие просвета артерии,
питающей ту или иную часть нижней конечности, не могла быть устранена.
Существовавшие методы хирургического лечения далеко не всегда могли полностью восстановить кровоток и имели ряд осложнений.
Методы лечения тяжелых форм ишемии конечности бывают традиционными хирургическими (протезирование артерий, шунтирующие операции) и
эндоваскулярными.
С появлением современных технологий и материалов, эндоваскулярные вмешательства, как операции «первого этапа» все более приобретают свою актуальность.
Это происходит потому, что они имеют ряд значительных преимуществ перед традиционными (открытыми) хирургическими вмешательствами:
- Низкая травматичность. Отсутствие проводниковой или общей анестезии, минимальная операционная травма и как следствие отсутствие
реабилитационного периода значительно снижают риск как общих сердечно-сосудистых так и местных осложнений. - Высокая эффективность. Даже при многоуровневых и протяженных окклюзионно-стенотических поражениях, а также дистальных формах
(особенно характерно для больных с сахарным диабетом) эффективно внутри сосудистых операций по данным разных источников достигает 80-95%
(в зависимости от опыта специалистов и клиники в общем). - «Пластичность» методики. Процедуры в одной или в нескольких зонах можно проводить неоднократно, что значительно повышает отдаленную сохранность конечности.
Проведение неудачной или непродолжительно эффективной эндоваскулярной процедуры в большинстве случаев не ухудшает исходную ситуацию и
не исключает проведение традиционной хирургической или сочетанной (так называемой, гибридной) операций.
Огромным минусом данной методики является высокая стоимость расходного материала и оборудования. Так, например, для больных с заболеванием артерий
нижних конечностей квоты для бесплатного лечения представлены крайне небольшим объемом или зачастую полностью отсутствуют, в то время как потребность в них крайне высока.
Технически эндоваскулярнеое лечение артерий нижних конечностей не отличается от коронарного стентирования и заключается в прохождении зоны
сужения или окклюзии специальной струной-проводником. После чего по проводнику в производится доставка и раздувание баллона.
При удовлетворительном результате и восстановлении просвета артерии процедура заканчивается, при неудовлетворительном
(атеросклеротическия бляшка не отдавливается и препятствует кровоток) сосуд армируется специальным сетчатым стентом.
Отличие от коронарных вмешательствах заключается в инструментах (больший диаметр стентов и баллонов, а также их длинна)
и особенностях методики и ведения пациентов.


