Скачать буклет бронхиальная астма
Бронхиальная
астма (БА)
– это хроническое воспалительное
заболевание дыхательных путей,
сопровождающееся гиперреактивностью
бронхов и формированием распространенной
вариабельной обструкцией бронхиального
дерева, которая обратима – спонтанно
или под влиянием лечения, и приводит к
повторяющимся эпизодам одышки (удушья),
чувству тяжести или стесненности в
груди, кашля и свистящих хрипов, особенно
ночью или ранним утром.
БА
– хроническое персистирующее
воспалительное заболевание дыхательных
путей вне зависимости от тяжести
течения;воспалительный
процесс приводит к гиперреактивности
бронхов
и бронхиальной обструкции;по
форме бронхиальной обструкции выделяют
следующие её варианты:
— острая
бронхиальная обструкция вследствие
спазма гладких мышц;
— подострая
бронхиальная обструкция вследствие
отека слизистой оболочки дыхательных
путей;
— хроническая
обтурационная или склеротическая
бронхиальная обструкция вследствие
образования вязкого секрета или
ремоделирования стенки бронха;
течение
БА может проявляться приступами удушья
или быть бесприступным (дыхательный
дискомфорт) на фоне наследственной
предрасположенности к аллергическим
заболеваниям;воспалительная
концепция природы БА лежит в основе её
лечения и профилактики.
Этиология
Развитие БА связано
с воздействием внешних и внутренних
средовых факторов.
Внутренние
факторы, предрасполагающие к развитию
БА:
генетическая
предрасположенность;атопия;
гиперреактивность
дыхательных путей;пол;
расовая
(этническая) принадлежность.
Внешние факторы
причинные или сенсибилизирующие,
способствующие появлению заболевания:
Домашние
аллергены:
домашняя
пыль;аллергены
животных;аллергены
тараканов;грибы.
Внешние
аллергены:
пыльца;
грибы.
Профессиональные
(сенсибилизаторы):
курение:
— активное;
— пассивное.
Воздушные
полютанты:
внешние
полютанты;полютанты
помещений;респираторные
инфекции;паразитарные
инфекции.
Диета и лекарства
Ожирение.
Внешние факторы,
вызывающие обострение БА и / или являющиеся
причиной сохранения симптомов (триггеры):
домашние
и внешние аллергены;полютанты
помещений
и внешние воздушные полютанты;респираторные
инфекции;физические
нагрузки и гипервентиляция;изменение
погодных условий;пища,
пищевые добавки, лекарства;чрезмерные
эмоциональные нагрузки;курение
(активное и пассивное);ирританты
(домашние аэрозоли, запахи краски).
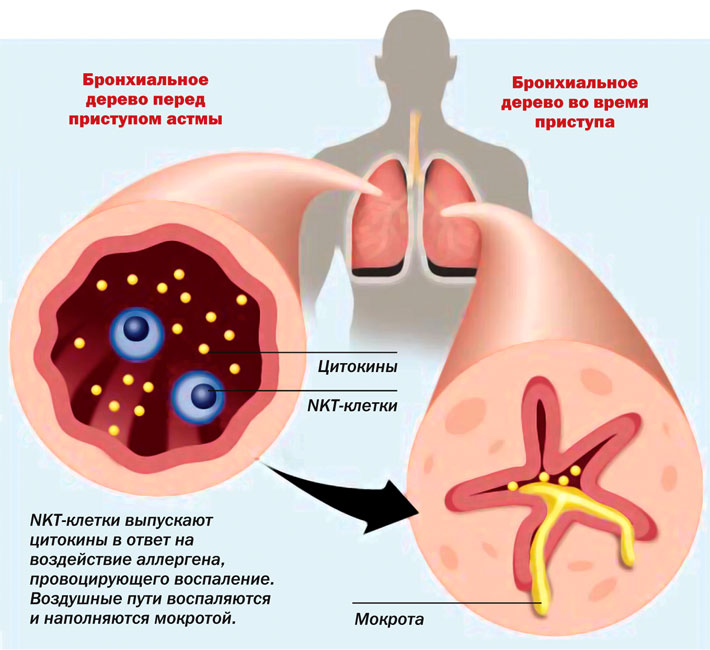
Патогенез
В
основе патогенеза БА лежит хроническое
воспаление дыхательных путей, которое
носит персистирующее течение вне
зависимости от степени тяжести заболевания
и приводит к гиперреактивности бронхов.
В воспалительном процессе принимают
участие многие клетки, в первую очередь
— лимфоциты, эозинофилы и тучные клетки.
Хроническое
воспаление при аллергической
БА развивается
под воздействием комбинации различных
медиаторов, высвобождающихся в результате
IgE
— обусловленных аллергических реакций.
Основные
патофизиологические механизмы
формирования аллергической БА:
Генетически
обусловленные нарушения регуляторных
механизмов иммунного ответа с развитием
сенсибилизации организма. Ключевую
роль в сенсибилизации играют СД4
+ Т–лимфоциты.
Под воздействием аллергенных стимулов
происходит активация и пролиферация
Th2
– клеток
с последующим выделением ими таких
цитокинов, как интерлейкины (IL)
4,5,6,10,13, стимулирующих гиперпродукцию
IgE
В – лимфоцитами, связывающихся с
рецепторами, расположенными на мембранах
тучных клеток дыхательных путей.При
повторном контакте с аллергеном
возникает немедленная реакция:
взаимодействие антигена с IgE
– антигеном на тучных клетках с
последующей дегрануляцией этих клеток
и выделением пресинтезированных
медиаторов
(гистамин, серотонин, хемотаксические
факторы, гепарин, ферменты) и вновь
образованных (фактор активации
тромбоцитов, лейкотриены С4
, Д4
, Е4
, тромбоксан,
простагландины Е2
, F2α
, D2
, D4),
вызывающие развитие аллергического
ответа
(ранняя фаза аллергической реакции),
что проявляется нарушением бронхиальной
проходимости. Бронхоспазм при раннем
иммунном ответе ликвидируется β2
– агонистами и может быть предотвращен
ингаляцией кромогликата и недокромиланатрия.
Секретируемые
тучными клетками хемокины вызывают
приток из периферической крови
гранулоцитов, эозинофилов, моноцитов,
Т- лимфоцитов к месту проникновения
аллергена. В связи с этим через 6- 8 часов
развивается поздняя
фаза аллергической реакции,
при которой преобладает клеточная
инфильтрация. Активация вторичных
эффекторных клеток (клеток крови) также
сопровождается выделением медиаторов,
цитокинов и активных форм кислорода,
которые вызывают отек слизистой оболочки
дыхательных путей, стимулируют секрецию
слизи, повреждают бронхиальный эпителий
и, в свою очередь, стимулируют тучные
клетки и базофилы. Формируется механизм
положительной обратной связи. Для
лечения на этой поздней стадии необходимы
кортикостероиды и превентивное
назначение кромогликата или недокромила.
В основе
развития неаллергической БА лежит
неспецифицеская не иммунологическая
реакция высвобождения медиаторов
(патохимическая стадия) с последующими
клиническими проявлениями БА
(патофизиологическая стадия).
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Медицина / Патология / Патология (статья)
Статья |
9-12-2013, 20:22
|
 Бронхиальная астмаБронхиальная астма – хроническое воспалительное заболевание с преимущественным поражением бронхов, которое проявляется приступами удушья, отдышкой (в большинстве случаев с затруднением выдоха) и кашлем. Бронхиальная астма – очень распространенное заболевание, которым страдают примерно 300 миллионов человек в мире.
Бронхиальная астмаБронхиальная астма – хроническое воспалительное заболевание с преимущественным поражением бронхов, которое проявляется приступами удушья, отдышкой (в большинстве случаев с затруднением выдоха) и кашлем. Бронхиальная астма – очень распространенное заболевание, которым страдают примерно 300 миллионов человек в мире.
В основе заболевание лежит утолщение, отек и спазм стенок бронхов, а также чрезмерная секреция вязкого бронхиального секрета, который затрудняет прохождение воздуха по дыхательным путям. Во время приступа бронхиальной астмы в легкие поступает меньше воздуха, его прохождение усложняется во время выдоха, что приводит к ощущению скованности в грудной клетке, влечет к приступу удушья и возникновению хрипов.
Бронхиальная астма является хроническим заболеванием, течение которого можно контролировать. Лечение бронхиальной астмы должно быть непрерывным, не следует отменять его самостоятельно, даже если Ваше самочувствие удовлетворительное! Помните, что у Вас не возникнет зависимости от препаратов даже в случае их приема на протяжение многих лет!
При условии правильного лечения бронхиальной астмы:
- Нет необходимости в регулярном применении препаратов, которые расширяют бронхи (сальбутамол, венталин, атровент, беротек, беродуал и др.), то есть течение заболевания можно контролировать.
- Нет необходимости в госпитализации.
- Нет ограничений физической активности – пациент ведет полноценную жизнь, даже может заниматься спортом, женщины с бронхиальной астмой могут рожать.
При неправильном лечении бронхиальной астмы:
- Периодически возникает потребность в применении бронходилататоров во время возникновения приступов бронхиальной астмы, причем эта потребность постоянно возрастает.
- Есть ограничения физической активности (в тяжелых случаях назначают группу инвалидности).
Точные причины возникновения бронхиальной астмы не установлены, однако существует целый перечень факторов, которые могут вызывать бронхоспазм. Вы должны знать, какие из них могут вызвать приступы именно у Вас. Среди них могут быть:
- Шерсть животных, перья птиц. Не держите дома домашних животных и птиц.
- Сигаретный дым. Не курите и не позволяйте курить в Вашем присутствии.
- Сильные и резкие запахи. Не пользуйтесь гигиеническими средствами, которые имеют выраженный парфюмерный запах.
- Профессиональные факторы, например контакт с аэрозолями, химическими веществами, лаками и красками.
- Домашняя пыль. В Вашем помещении не должно быть ковров. Поскольку пыль накапливается в одеялах и простынях, их нужно часто стирать в очень горячей воде. Целесообразно на подушки и матрацы специальные пыленепроницаемые чехлы. Во время уборки следует пользоваться марлевой маской.
- Некоторые лекарственные средства, например ацетилсалициловая кислота, бета-адреноблокаторы.
- Некоторые продукты и пищевые добавки: натрия глутамат, консерванты, морепродукты, орехи.
- Инфекционные заболевания, особенно острые респираторные респираторные вирусные инфекции. Посоветуйтесь с врачом по поводу ежегодной вакцинации против гриппа.
- Тяжелые физические нагрузки, особенно в холодную погоду.
- Эмоциональная перегрузка.
Чаще всего для лечения бронхиальной астмы назначают аэрозольные и порошковые ингаляторы. Больным бронхиальной астмой назначают две группы ингаляторов:
- Профилактические препараты для ежедневного применения с целью предупреждения приступов бронхиальной астмы: ингаляционные глюкокортикостероиды (флутиказон, будесонид, бекламетазон), кромоны (кромогликат и недокромил). Эти лекарственные средства действуют на основные патогенетические механизмы бронхиальной астмы – воспаление и повышенную чувствительность дыхательных путей. Если Вы по назначению врача пользуетесь гормональным ингалятором, после ингаляции следует обязательно прополоскать ротовую полость и горло водой или слабым раствором соды. Это предупреждает развитие грибковой инфекции: стоматита, ангины. Не используйте препараты этой группы для купирования приступа бронхиальной астмы!
- Препараты, которые расширяют бронхи (сальбутамол, фенотерол, салметерол, формотерол, ипратропия бромид, тиотропия бромид). Большинство из них начинают действовать через 1-2 минуты, поэтому их можно применять для прекращения приступа бронхиальной астмы.
Помните, что для эффективного использования ингалятора следует придерживаться следующих правил:
- Снимите колпачок ингалятора и на протяжение 2-3 секунд энергично встряхивайте ингалятор. Во время ингаляции дно баллончика должно быть направлено к верху.
- Встаньте. Немного наклоните голову назад. Откройте рот.
- Медленно сделайте глубокий вдох.
- Обхватите мундштук губами. Начинайте вдыхать одновременно с резким нажимом на верхнюю часть ингалятора. Продолжайте вдох на протяжении 5-7 секунд.
- Закройте рот, задержите дыхание на 10 секунд. После этого осторожно выдохните воздух через нос. При необходимости в еще одной ингаляции сделайте ее через 1 минуту.
- При возможности пользуйтесь спейсером. Это специальный резервуар, который облегчает использование ингалятора (аэрозоль сначала подается в спейсер, а потом вдыхается через мундштук или лицевую маску).
Для лучшего контроля течения бронхиальной астмы пользуйтесь пикфлоуметром и ведите специальный дневник для записи показателей пикфлоуметрии. Пикфлоуметр – это специальный прибор, который позволяет измерять скорость воздушного потока во время выдоха. Пикфлоуметрия позволяет подобрать индивидуальную схему лечения, контролировать Ваше состояние и эффективность лечения. Обязательно покажите Вашему врачу результаты пикфлоуметрии во время планового визита или в случае госпитализации.
Для правильного использования пикфлоуметра следует придерживаться следующей последовательности:
- Установите указатель устройства до конца вниз (на нулевую отметку).
- Встаньте. Сделайте глубокий вдох открытым ртом. Держите пикфлоуметр в одной руке, не размещайте пальцы на цифровой шкале.
- Обхватите мундштук губами, выдохните как можно сильнее и быстрее. Во время выдоха показатель поднимется вверх и остановиться.
- Запишите число, возле которого остановился указатель, на специальном графике. Установите показатель пикфлоуметра на нулевой отметке и повторите измерение еще два раза. Отметьте наилучший из трех показателей. Повторяйте процедуру не менее двух раз в день – утром и вечером.
Самопомощь в случае приступа бронхиальной астмы:
- Прекратите физические нагрузки, сядьте.
- При возможности прекратите контакт с фактором, который спровоцировал приступ, откройте окно для обеспечения доступа свежего воздуха.
- Воспользуйтесь ингалятором с препаратом, который расширяет бронхи. Максимальное количество ингаляций и возможность самостоятельно приннимать преднизалон в таблетках во время приступа целесообразно обсудить с врачом.
- Оставайтесь в покое на протяжение 1 часа.
Немедленно обратитесь за медицинской помощью в случае:
- Сохранения или увеличения выраженности симптомов после двух ингаляций препарата, который расширяет бронхи.
- Усиление отдышки, кашля и появления чувства скованности в грудной клетке.
- Затруднение речи (возможность проговаривать некоторые слова, а не предложения).
- Сонливость или спутанное сознание.
- Посинение ногтей или губ.
- Очень частый пульс (более 100 ударов в минуту).
- Втягивание кожи в межреберных промежутках и возле шеи во время вдоха.
Всегда носите с собой ингалятор с препаратом, который расширяет бронхи, и следите за тем, чтобы он был полным!
Уважаемый посетитель, Вы зашли на сайт как незарегистрированный пользователь.
Мы рекомендуем Вам зарегистрироваться либо войти на сайт под своим именем.
От года к году четко прослеживается тенденция: бронхиальная астма у детей набирает обороты. В середине 2000-х годов по разным оценкам ей болели 5-10 % детей во всем мире. Сейчас эта цифра выросла до 10-15 %. Причем детская астма – это не то же самое, что взрослая. Поэтому советуем всем мамам прочитать нашу памятку об особенностях бронхиальной астмы у ребенка.
Сразу оговоримся: лечение астмы – большая тема для отдельного разговора, о ней расскажем в другой раз. Сегодня на повестке дня причины бронхиальной астмы у детей, ее диагностика и меры профилактики.
Почему дети болеют бронхиальной астмой
Как правило, из-за аллергии. Именно она вызывает самую распространенную среди детей атопическую, или аллергическую астму. Ее основные причины: пыль, шерсть, пыльца и другие аллергены. Ребенок вдыхает их, бронхи в его легких рефлекторно сужаются, это и приводит к проблемам с дыханием.
В отдельных случаях приступы бронхиальной астмы случаются, если малыш что-то не то съел. Это связано с тем, что аллергия часто бывает перекрестной: и на воздушные, и на пищевые аллергены. Например, на березу и ольху, и одновременно на яблоки, груши, персики и сливы. Избегаем аллергичные продукты – снижаем вероятность приступа бронхиальной астмы у ребенка. Подробнее о профилактике чуть ниже.
Другой вид бронхиальной астмы – инфекционно-зависимая. Ее приступы появляются, когда в дыхательные пути ребенка попадают возбудители инфекций: вирусы, бактерии или грибки. Например, возбудители бронхита. Однако у детей редко встречается инфекционно-зависимая форма заболевания, поэтому чаще под «бронхиальной астмой у ребенка» подразумевается ее аллергический вид.
А есть ли астма: симптомы у детей
Чем младше малыш, тем сложнее понять, болеет ли он бронхиальной астмой. Даже если у него есть какие-то проблемы с дыханием, он не всегда может описать это и иногда просто не обращает на это внимания.
Сложностей добавляет тот факт, что у малышей до пяти лет гладкая мускулатура бронхов еще не до конца развита, а их просвет еще узкий. Поэтому бронхи не так явно реагируют на астматический приступ. В итоге бронхиальная астма часто проявляется у детей не дыхательным спазмом или прерывистыми вздохами, а отеком слизистой и выделением большого количества мокроты.
Из-за этого детскую астму по симптомам часто путают с бронхитом или ОРВИ. Причем не только родители, но даже доктора. В чем опасность такого заблуждения? В том, что астма может развиваться у ребенка с самого рождения, а родители узнают об этом только через несколько лет. И, разумеется, все это время заболевание никак не лечили.
Чек-лист, который поможет маме определить, болеет ли ребенок астмой или нет:
- Кашляет сухо, приступами, причем приступы кашля возникают и усиливаются резкими скачками, ночью или утром сразу после сна
- Дышит со свистом
- Со стороны видно, что ребенку трудно дышать в течение длительного промежутка времени
- Часто жалуется на то, что «давит в груди»
- Кашляет и задыхается после того, как погладил кошку или та просто прошла мимо
- Кашляет и задыхается, когда добирается до запыленных книг или пыльных углов
- Не кашляет на улице зимой, но кашляет и задыхается в период цветения растений, с весны до осени
- Кашляет и задыхается после активных игр и сильного возбуждения
Как выглядит приступ бронхиальной астмы у детей
Сначала ребенок начинает кашлять. У него может потечь из носа, а на коже высыпать крапивница. Из-за суженных бронхов малыш дышит неровно, быстро вдыхает и с трудом выдыхает. Будто ловит ртом воздух. Часто во время приступа слышны хрип и свист при дыхании. Иногда синеют губы и бледнеет кожа.
Первые мамины действия, если начался приступ
1. Посадить ребенка на стул и наклонить его тело вперед. Так, чтобы локти опирались на колени.
2. Дать малышу подышать свежим и чистым воздухом. Зимой следить за тем, чтобы комната не превратилась в холодильник, а в сезон цветения помнить об аллергенах на улице. Учитывая, что у ребенка приступ бронхиальной астмы, имеет смысл проветривать комнату через приточную вентиляцию с хорошими фильтрами.
3. Снять бронхиальный спазм лекарством с помощью ингалятора. В первый раз лучше прочитать инструкцию к нему. Противоастматических препаратов много, и какой из них «зарядить» в ингалятор – вопрос открытый. Обсудим его в следующий раз.
4. Набрать теплую воду (ближе к горячей) в тазик и сделать ребенку ванночки для рук и ног. Это тоже поможет при приступе бронхиальной астмы.
5. Приступ никак не прекращается? Вызвать скорую.
И самое главное: быть спокойной. Разговаривать с малышом ласково, занять его чем-нибудь интересным. Если мама начнет паниковать, ребенок тоже испугается. А страх – лучший друг астмы, от него бронхоспазм может стать еще сильнее.
Профилактика бронхиальной астмы у детей
Профилактические меры делятся на первичные, вторичные и третичные. В соответствии с тем, на каком этапе заболевания их принимать.
Первичная профилактика нужна для того, чтобы не допустить развития заболевания у малыша. Меры первичной профилактики настолько же элементарны, насколько и важны:
- Маме лучше кормить ребенка грудным молоком. Грудное вскармливание – отличная профилактика хрипов и свистов при дыхании.
- Некурящим мамам – не начинать, курящим – бросать. Доказано: от табачного дыма ребенок чаще хрипит и свистит при дыхании. Причем этот эффект отмечается, даже если мама курила во время беременности.
Вторичная профилактика для детей, у которых еще нет бронхиальной астмы, но доктор уже выявил у них астмаподобные симптомы. Эти дети попадают в группу риска, если:
- В семье кто-то болеет бронхиальной астмой
Риск бронхиальной астмы: до 50 %
- У малыша выявлены и другие аллергические заболевания: например, атопический дерматит или аллергический ринит
Риск бронхиальной астмы: 10-20 %
- Анализ показал общий уровень иммуноглобулина IgE более 30 МЕ/мл и наличие специфических иммуноглобулинов (к молочным, яичным белкам и воздушным аллергенам)
Риск бронхиальной астмы: до 70 % (особенно если у ребенка дерматит или ринит)
Цель вторичной профилактики – вычеркнуть ребенка из группы риска и не допустить развития астмы. Сама профилактика предполагает длительную (до 18 месяцев) превентивную терапию особыми лекарственными средствами. Расписывать их не имеет смысла, их назначает исключительно врач. Поэтому в этом случае маме лучше воздержаться от самостоятельного лечения ребенка. Практика показывает, что правильная терапия снижает частоту приступов вдвое: с 40 % до 20 %.
Также ко вторичной профилактике бронхиальной астмы у детей можно отнести аллергенспецифическую иммунотерапию (АСИТ). О ней мы писали в статье про аллергию на пыль у ребенка.
Наконец, третичная профилактика для детей, которые уже болеют бронхиальной астмой. Ее цель – чтобы ребенок пил меньше лекарств. Суть третичной профилактики в том, чтобы больной ребенок как можно меньше контактировал с опасными факторами, которые могут вызвать приступ бронхиальной астмы. Меньше контактов с ними – ниже вероятность приступов.
Некоторые советы по третичной профилактике бронхиальной астмы у детей:
- Избавиться от пыли в квартире
- Протравить тараканов в доме: это очень важно для уменьшения аллергической чувствительности
- В идеале убрать всех животных из дома, в крайнем случае не пускать их в детскую и основную жилую комнату
- Не курить рядом с ребенком
- Часто проветривать квартиру, обязательно очищая воздух от воздушных аллергенов
- На время ремонта вывезти ребенка из квартиры и не возвращать, пока в ней остается строительная пыль
- Исключить из диеты аллергичные продукты: какие именно, подскажет аллерголог
- Полностью исключить нестероидные противовоспалительные средства (аспирин, ибупрофен, диклофенак, нимесулид и т.д.)
- Детям от 5 лет с хрипящим или свистящим дыханием обязательно записаться к пульмонологу. Он должен назначить профилактические процедуры (спирометрию, пробы с бронхолитиком и физической нагрузкой, пикфлоуметрию)
Важно: все, что написано в этой статье, это общая информация. Она может помочь родителям вовремя заметить симптомы бронхиальной астмы у детей и без лишней паники принять первые профилактические меры. Но все действия в любом случае обязательно нужно согласовать с врачом! Важно выбрать хорошего специалиста: в том числе по рекомендациям в интернете и советам людей, которые столкнулись с той же проблемой
Summary
Article Name
Бронхиальная астма у детей: маме на заметку
Description
От года к году четко прослеживается тенденция: бронхиальная астма у детей набирает обороты. Советуем мамам прочитать памятку об особенностях бронхиальной астмы у ребенка.
Author
Tion.ru
Publisher Name
Tion.ru
Publisher Logo
Подпишись на наш Instagram и будь в курсе
самых интересных новостей и акций!