Симптом атеросклероза мезентериальных артерий лихорадка слабость
Атеросклероз – это хроническое заболевание кровеносных сосудов. Характеризуется образованием атеросклеротических бляшек на стенках. Происходит это вследствие износа, повреждения сосудов, нарушения жирового обмена или повышенного уровня холестерина в крови. Поражаются сосуды среднего и крупного диаметра.
На сосудистых стенках образуются жировые бляшки, просвет уменьшается. Сосуды твердеют, теряют гибкость, что влечёт за собой ухудшение доставки необходимого объёма крови к органу. Нарушается кровообращение.
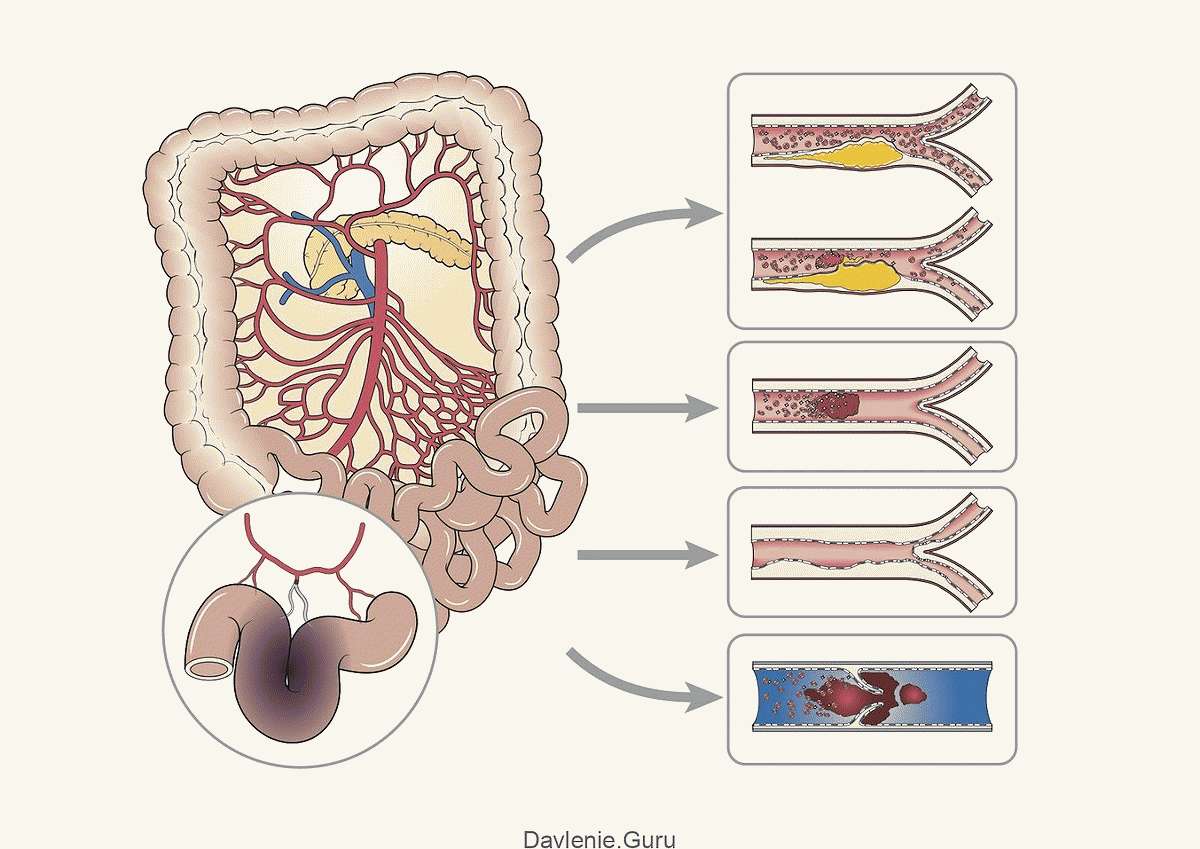
Атеросклероз зачастую локализуется в мезентериальных сосудах.
Мезентериальные или брыжеечные сосуды отходят от брюшного отдела аорты. Название происходит от слова «мезентерий», что значит брыжейка или складка брюшины, закрепляющая внутренние органы в брюшной полости. Брыжеечные сосуды снабжают кровью все отделы кишечника.
Классификация
По МКБ-10 заболевание атеросклероз мезентериальных артерий имеет следующие коды:
- I70 Атеросклероз;
- I70.8 Атеросклероз других артерий;
- K55 Сосудистые болезни кишечника.
Атеросклероз разделяют по происхождению и по течению.
По происхождению:
- Гемодинамический. Вызванный различными нарушениями кровообращения.
- Метаболический. Спровоцированный нарушениями обмена веществ.
- Смешанный.
По течению:
- Медленно прогрессирующий. Встречается чаще всего.
- Ремиттирующий. Повторные ослабления симптомов заболевания.
- Острый.
- Злокачественный.
В течение атеросклероза выделяют две стадии:
- Доклиническая стадия. Когда болезнь подтверждается только клиническими исследованиями – анализами крови или инструментальными исследованиями.
- Клиническая стадия. Присутствуют ярко выраженные симптомы патологии.
Причины
Основная причина возникновения атеросклероза – это нарушение липидного обмена веществ. Образуется жировая бляшка, сужающая просвет сосуда, нарушающая кровоток.
Повлиять на формирование атеросклероза могли следующие патологии сосудов:
- Врождённые пороки развития;
- Анатомические особенности;
- Воспалительные процессы;
- Хирургические операции на органы брюшной полости;
- Расслаивающая аневризма аорты в брюшной части;
- Генетическая предрасположенность;
- Новообразование в брюшной полости, давящее на сосуды.
Следующие три распространённые причины – это повреждение сосудистой стенки, повышенный уровень общего холестерина и дисбаланс между «плохим» и «хорошим» холестерином.
Травма сосудистой стенки
Микротравма сосуда влечёт за собой запуск иммунной системы. Образуется тромб для закупорки нарушения целостности стенки. Кровянистый сгусток притягивает к себе липиды, что приводит к образованию бляшки.
Высокий уровень холестерина
Холестерин (по-другому холестерол) – это жироподобное соединение. Холестерин в организме вырабатывается постоянно. 80% синтезируется печенью и стенками кишечника, остальные 20% поступают с пищей.
Выводится он через желудочно-кишечный тракт. Он входит в состав всех тканей организма и выполняет множество функций:
- Принимает участие в формировании клеточных мембран;
- Участвует в работе иммунной системы;
- Входит в состав нервного волокна, ускоряет проведение импульса между нейронами;
- Нужен для синтеза витамина Д, стероидных, половых гормонов;
- Входит в состав желчных кислот;
- Помогает в регуляции пищеварения.

Соответственно, холестерин организм необходим, если находится в допустимых рамках. Повышение его уровня приводит к риску развития осложнений.
Причины повышения холестерина:
- Неправильное питание. Преобладание в рационе жирной пищи;
- Возраст старше 50 лет;
- Наличие сахарного диабета;
- Пагубные привычки – курение, алкоголь, наркотические вещества;
- Избыточный вес или ожирение;
- Гипертоническая болезнь;
- Частые эмоциональные стрессы, склонность к депрессиям и неврозам;
- Нарушения эндокринной системы и гормонального баланса;
- Гиподинамия, малоподвижный образ жизни.

Дисбаланс между «хорошим» и «плохим» холестерином
Холестерин – вещество, которое плохо растворяется в воде. Поэтому по сосудам он перемещается при помощи особых белков-переносчиков. Химическое соединение из жировой части (холестерина) и белка называется липопротеин.
На основе выполняемой в теле работы липопротеины делятся на:
- ЛПОНП – липопротеины очень низкой плотности;
- ЛПНП – липопротеины низкой плотности или по-другому «плохой» холестерин;
- ЛПВП – липопротеины высокой плотности или по-другому «хороший» холестерин.
- ЛПОНП имеют самый большой диаметр. Они синтезируются в клетках печени. Со временем превращаются в ЛПНП.
ЛПНП или «плохой» холестерин образуется из ЛПОНП (липопротеинов очень низкой плотности). Он переносит холестерин от печени к тканям организма. Циркулируя по кровеносному руслу, ЛПНП остаётся на сосудистых стенках образуя липидные бляшки.
«Хороший» холестерин (ЛПВП) очень маленькое соединение. Его задача – это транспорт холестерина от тканей к печени. По ходу сосудистого русла ЛПВП способны собирать липидные бляшки и доставлять их к гепатоцитам печени для утилизации и вывода из организма.
Норма – это соблюдение баланса между показателями ЛПНП и ЛПВП.
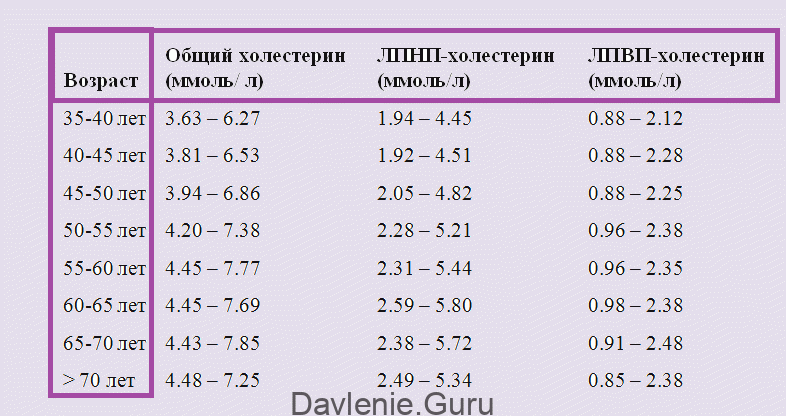
Норма холестерина должна находиться в следующем диапазоне:
- ОХ (общий холестерин) – не более 5 ммоль/л;
- ЛПНП – не более 3 ммоль/л;
- ЛПВП – не ниже 1,5 ммоль/л.
Повышенный уровень ЛПНП или «плохого» холестерина приводит к болезни Альцгеймера, заболеваниям почек, печени и болезням сердечно-сосудистой системы. В частности, атеросклерозу.
Механизм развития атеросклероза
Патология не развивается за один день. От момента первых изменений до появления клинической картины может пройти несколько лет.
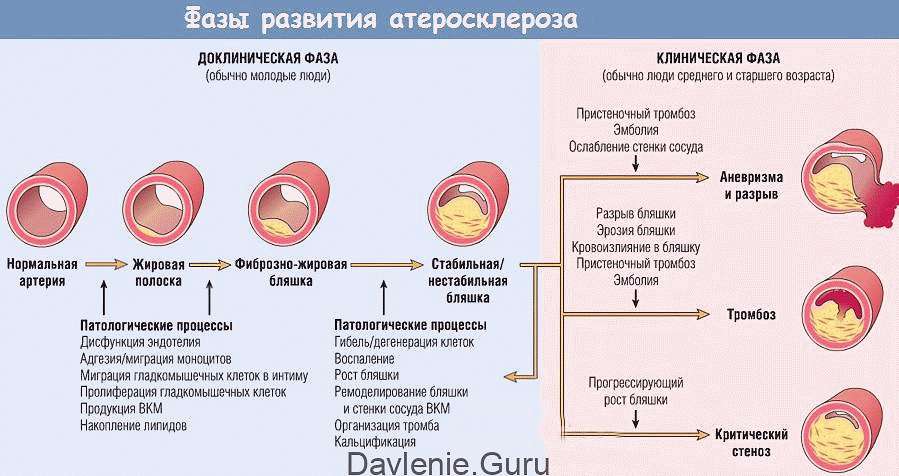
Процесс формирования липидных бляшек на стенках артерий проходит в четыре стадии:
- Стадия образования липидного пятна и полосок. Это участки жёлтого цвета, которые могут сливаться друг с другом. Появляются вследствие микротравм стенок сосуда. При появлении травмы защитные механизмы стараются закрыть брешь. Происходит скопление различных соединений в основном липидов. Пятна и полоски не возвышаются над поверхностью стенки.
- Стадия образования фиброзной бляшки. В местах отложения жиров начинает разрастаться соединительная ткань. Объединяясь с липидами, возникает атеросклеротическая бляшка, находящаяся над поверхностью стенки. По цвету они бывают бело-жёлтые или полностью белые. По форме – бугристые или овальные, плотные. На этом этапе атеросклеротическая бляшка уже сужает просвет сосуда. А также может раствориться самостоятельно.
- Стадия формирования осложнённой бляшки. В фиброзной бляшке осуществляются сложные химические процессы. Она начинает выделять особые биологически активные вещества, которые «привлекают» липиды и ускоряют скорость разрастания соединительной ткани. Сосуд деформируется и сужается его просвет.
- Стадия кальциноза или атерокальциноза. В фиброзные бляшки проникают соли кальция. В результате чего бляшка увеличивается, каменеет. Сосуд окончательно деформируется и закупоривается. Образуется тромб, кровоток нарушается, что может привести к инфаркту.
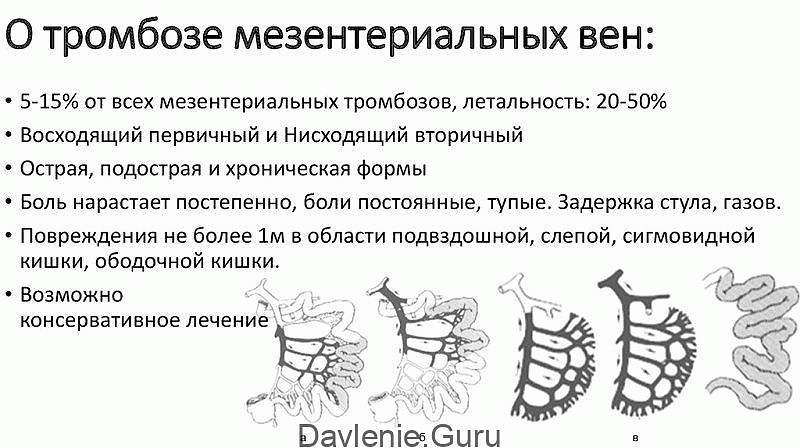
В развитии непроходимости брыжеечных артерий выделяют 2 стадии:
- Функциональные изменения. Спазм сосудов брыжейки.
- Тромбоз сосудов. Приводит к острой ишемии, дистрофии, некрозу тканей кишечника.
Клиническая картина
Классифицируют три формы мезентериальной сосудистой недостаточности:
- Недостаточность без выраженных анатомических последствий. На этом этапе консервативное лечение полностью предотвращает дальнейшие осложнения.
- Недостаточность с обратимыми анатомическими последствиями. При активном консервативном или оперативном лечении имеет положительный прогноз.
- Недостаточность с развитием некроза, инфаркта, перитонита (воспалением брюшной полости). Происходит полная закупорка сосуда, что приводит к инфаркту. Или разрыв отмершего участка кишечника и попадания его содержимого в брюшную полость. Подобные осложнения влекут острое состояние, которое может привести к летальному исходу.

По течению атеросклероз мезентериальных сосудов делится на хроническую и острую форму.
Хроническая форма характеризуется постоянным нарушением кровообращения либо без клинических проявлений, либо с симптомами расстройства пищеварения.
Острая форма подразумевает нарушение кровообращения с ярко выраженной клинической картиной и резким ухудшением общего самочувствия. Требует неотложной медицинской помощи.
При атеросклерозе мезентериальных артерий ведущим симптомокоплексом является «брюшная жаба».
«Брюшная жаба» включает в себя:
- Резкую, жгучую, опоясывающую боль в животе со схватками;
- Вздутие живота;
- Отрыжка;
- Тошнота и иногда рвота.
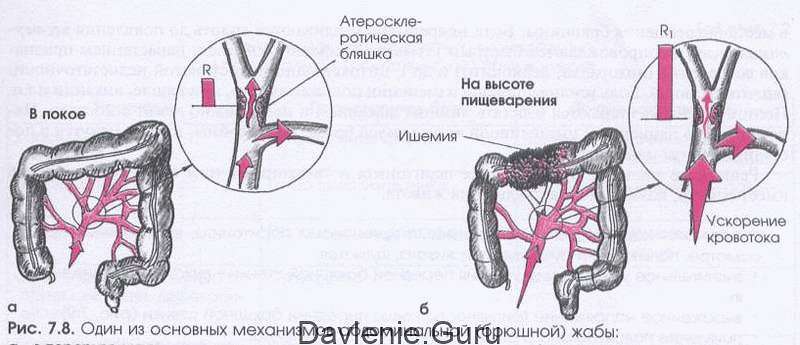
Боль в животе возникает после еды. Может продолжать от 1 до 20 минут или от часа до трёх, в зависимости от степени заболевания. Если боль сильная, больной из-за этого может потерять сознание на некоторое время.
Первое время тупая боль возникает только после обильного приёма пищи, но позже становится постоянной. Локализуются болевые ощущения в эпигастрии, а дальше по ходу движения пищи. Боль сопровождает вздутие живота и запор.
Через некоторое время появляется зловонный понос с примесью крови. Больной активно теряет вес, так как ограничивает себя в еде. А также могут проявляться такие симптомы, как тахикардия, одышка, отдача боли в сердце, повышенное артериальное давление. И повышение температуры тела.
«Брюшная жаба» активно проявляется при тромбозе или инфаркте кишечника.
Диагностика
При поставке диагноза требуется комплексный подход. Учитываются результаты лабораторных и функциональных исследований, клинические симптомы, опрос пациента.
Опрос пациента состоит из уточнения, когда начались симптомы, сколько они продолжаются. Имеются ли хронические заболевания, какая у пациента наследственность. При подтверждении диагноза может потребоваться консультация узких специалистов – окулиста, сосудистого хирурга, кардиолога и невролога.
Используют следующие лабораторные методы:
- Коагулограмма — анализ крови на свёртываемость;
- Общие анализы для определения состояния организма;
- Биохимический анализ крови для оценки работы внутренних органов;
- Липидограмма – анализ для определения уровня общего холестерина, ЛПВП и ЛПНП;
- Анализ крови на уровень сахара.

Инструментальные методы исследования:
- Ультразвуковая диагностика (УЗД) и допплерография артерий. Исследования необходимые для оценки скорости кровотока, сужения просвета сосуда. А также для визуализации бляшек и тромбов;
- Аортоартериография с контрастом. Помогает увидеть дефекты наполнения, неравномерности сужения и расширения артерий, изменение интенсивности контрастного вещества;
- МРТ-ангиография. Самый современный и точный метод. Наиболее безопасен, так как не требует введения контрастного вещества и не несёт радиационную нагрузку на человека;
- Фиброгастроскопия (ФГДС) для оценки состояния желудочно-кишечного тракта;
- Рентгенография брюшной полости для того, чтобы увидеть очаги кальциноза.

При наличии симптомокомплекса «брюшная жаба» важно правильно провести дифференциальную диагностику. Сложность состоит в схожести с заболеваниями, как аппендицит, панкреатит, желчекаменная и язвенная болезни и стенокардия.
Важные признаки атеросклероза мезентериальных артерий для дифференциальной диагностики – это:
- Кратковременный характер боли;
- Боль связана с процессом пищеварения;
- Нет иррадиации боли;
- Метеоризм (вздутие);
- Улучшение состояние после приёма сосудорасширяющих препаратов;
- Характерные данные по инструментальным и лабораторным исследованиям.
Лечение
Атеросклероз нельзя вылечить полностью. При лечении существует две главные цели: купировать симптоматику и снизить содержание холестерина в крови.
Лечение делится на два метода:
- Консервативный метод. То есть без хирургического вмешательства. Включает соблюдение диеты, приём гиполипидемических (для снижения липидов в организме) и сосудорасширяющих препаратов. А также симптоматическое лечение для снятия боли и улучшения пищеварения (устранение запоров, метеоризма, тошноты). Дополнительно назначают витаминные комплексы. Для снижения уровня холестерина назначают препараты из следующих групп:
- Статины («Розарт», «Аторис»). Эффективные средства. Хорошо переносятся пациентами, редко вызывают побочные эффекты;
- Фибраты («Фенофибрат»). Оказывают действие на процесс вырабатывания в печени холестерина;
- Секвестранты желчных кислот («Колестипол»). Эти препараты связывают желчные кислоты и выводят их из организма.
- Хирургический метод. Актуально лишь при острых состояниях пациента или при высоком риске закупорки аорты. Например, после проведённого исследования артерий может встать вопрос о срочной операции: баллонной пластики суженных сосудов или шунтирование. При некротизации тканей брюшной полости проводится полостная операция, на которой удаляют поражённые участки.Во время приступа боли нужно положить грелку на область живота и принять сосудорасширяющий препарат (нитроглицерин или валидол). Если боль не купируется, то врачом назначается внутримышечное или внутривенное введение коктейля из анальгина и папаверина.

Большая часть лечения — это борьба с факторами риска развития атеросклероза. Поддержание здорового образа жизни, контроль веса и артериального давления, избегать стрессы и сильные отрицательные эмоции.
В целом прогноз у заболевания зависит от того, как рано был поставлен диагноз. При постановке диагноза на ранних сроках все симптомы можно свести на нет.
На запущенных стадиях болезнь проявляет себя острой формой: ишемией, дистрофией кишечной стенки, тромбозом мезентериальных артерий с дальнейшим инфарктом кишок, что ведёт к необратимым последствиям и летальному исходу.
Профилактика
Изменения в сосудах и липидные пятна на стенках могут быть заметны даже у маленьких детей. Это значит, что предрасположенность к атеросклерозу у многих людей присутствует с рождения. Но разовьётся ли патология, зависит от профилактики заболевания и ранней диагностики.
Рекомендуется каждый год сдавать анализ крови на глюкозу и холестерин, контролировать артериальное давление. После 50 лет анализы и обследования у врача надо проходит чаще – раз в полгода.
Профилактика атеросклероза мезентериальной артерии в целом состоит из перехода на здоровый образ жизни:
- Снижение нагрузки и стрессов. И то, и то может стать причиной резких изменений артериального давления и даже поводом для возникновения артериальной гипертензии.
- Смена пищевых привычек. Стоит придерживаться специальной диеты, принятой при заболевании атеросклерозом.
- Отказ от вредных привычек. Курение и регулярное употребление алкоголя способствует разрушению стенок сосуда.
- Ввести занятия спортом. Умеренные физические нагрузки аэробного типа помогут в поддержании здоровья. Например, ходьба, плавание или велосипед не менее получаса 4 раза в неделю.
- Следить за состоянием здоровья. Вовремя посещать врача, проходить все необходимые анализы и обследования. Не затягивать с лечением диагностированных заболеваний.
- Укреплять иммунитет. Придерживаясь принципов здорового образа жизни, организм уже будет менее подвержен заболеваниям и нарушениям.
- Избавиться от лишних килограмм. Избыточная масса тела не только вредна при атеросклерозе, но и может привести к сахарному диабету, который сильно влияет на состояние артерий и свёртываемость крови.
Диета
Диета играет большую роль и в лечении, и в профилактике атеросклероза брыжеечных артерий. Главная её цель: снизить количество холестерина, поступающего в организм с пищей.
Калорийность должна держаться на уровне для поддержания нормального веса, так как нельзя допускать ожирения. Обязательно соблюдение водного баланса – выпивать не менее 1.5 литра чистой воды в день.
Питанием должно быть дробным (5-6 раз в день) небольшими порциями.
Исключаются
В питании ограничиваются продукты богатые холестерином, витамином D и продукты, увеличивающие свёртывание крови (например, масло, жирная сметана).
Исключаются жиры животного происхождения (яйца, жирное мясо, майонез), сахар, быстрые углеводы, мучное, шоколад, конфеты. Потребление соли снизить до 5 грамм в день.
Молочные продукты из рациона нужно полностью исключить. Заменить их либо обезжиренными вариантами, либо растительными аналогами (например, соевое или миндальное молоко).

Вводятся
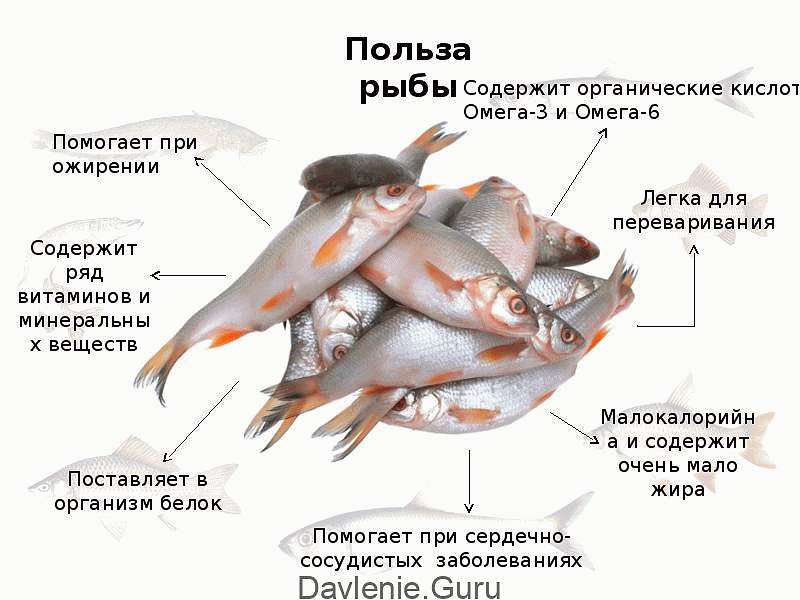
В рацион нужно ввести растительные жиры, продукты с высоким содержанием омега-3 (авокадо, рыба, крупы), витаминами С, Р и F. Отдавать предпочтение фруктам, овощам, зелени, крупам, бобовым, орехам, цельнозерновому хлебу.
А также нужны продукты с послабляющим эффектом. В свежих фруктах и овощах много клетчатки. Она стимулирует желудочно-кишечный тракт и нормализует пищеварение.
Рыба наиболее полезный продукт при атеросклерозе. В ней содержится много омега-3. Это вещество хорошо растворяет липидные бляшки. Больным рекомендуется употреблять рыбу несколько раз в неделю. Например, сельдь, форель или сёмгу.
Возможные осложнения атеросклероза мезентериальных артерий
При отсутствии правильного и своевременного лечения брюшного отдела аорты и отходящей от неё артерий заболевание будет прогрессировать. Симптомы становятся всё активнее, ухудшая общее состояние человека и его жизни.
Самое опасное осложнение – это полная закупорка и последующий разрыв артерий в брюшной части или даже самой аорты. В этом случае наступает летальный исход.
Большую угрозу также представляют:
- Инфаркт;
- Инсульт;
- Гангрена нижних конечностей;
- Кардиосклероз;
- Стенокардия.
Чем старше возраст больного, тем выше вероятность необратимых изменений, утраты трудоспособности, и летальному исходу. При острых состояниях тяжесть осложнений зависит от быстроты оказания медицинской помощи.
Источник
1. ЭТИОЛОГИЯ РЕВМАТИЗМА
а) бета-гемолитический стрептококк
б) золотистый стафилококк
в) вирусы
г) риккетсии
2. НОРМАЛЬНЫЙ УРОВЕНЬ ХОЛЕСТЕРИНА В КРОВИ У ВЗРОСЛЫХ
а) 2,8 ммоль/л
б) 4,0 ммоль/л
в) 5,2 ммоль/л
г) 6,9 ммоль/л
3. К РАЗВИТИЮ РЕВМАТИЗМА ПРЕДРАСПОЛАГАЕТ
а) нерациональное питание
б) гиподинамия
в) стрессы
г) очаг хронической инфекции
4. ОСНОВНЫМИ ПРИЧИНАМИ РАЗВИТИЯ ЗАБОЛЕВАНИЙ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ ЯВЛЯЮТСЯ
а) неблагоприятные климатические условия
б) природно-экологические факторы
в) гиперлипидемия
г) рациональное питание
5. ОСНОВНЫЕ СИМПТОМЫ РЕВМОКАРДИТА
а) головная боль, головокружение, повышение АД
б) слабость, понижение АД
в) снижение аппетита, гектическая лихорадка
г) боль в области сердца, тахикардия, субфебрилитет
6. ПОТЕНЦИАЛЬНАЯ ПРОБЛЕМА ПАЦИЕНТА ПРИ РЕВМОКАРДИТЕ
а) полиартрит
б) повышение АД
в) острая сосудистая недостаточность
г) хроническая сердечная недостаточность
7. ПРИ РЕВМАТИЗМЕ ЧАЩЕ ПОРАЖАЕТСЯ КЛАПАН СЕРДЦА
а) аортальный
б) митральный
в) пульмональный
г) трехстворчатый
8. ОСНОВНЫЕ СИМПТОМЫ РЕВМАТИЧЕСКОГО ПОЛИАРТРИТА
а) повышение температуры, стойкая деформация суставов
б) поражение крупных суставов, летучесть и симметричность болей
в) поражение мелких суставов, скованность
г) недомогание, моноартрит с деформацией
9. НАИБОЛЕЕ ЧАСТЫЙ ИСХОД РЕВМАТИЧЕСКОГО ЭНДОКАРДИТА
а) атеросклероз
б) гипертоническая болезнь
в) порок сердца
г) выздоровление
10. ПОРАЖЕНИЕ КОЖИ ПРИ РЕВМАТИЗМЕ
а) диффузный цианоз
б) кольцевидная эритема
в) «сосудистые звездочки»
г) акроцианоз
11. ИСХОД РЕВМАТИЧЕСКОГО ПОЛИАРТРИТА
а) анкилоз
б) деформация сустава
в) кровоизлияние в полость сустава
г) отсутствие остаточных деформаций
12. ПРИ РЕВМАТИЗМЕ В ОБЩЕМ КЛИНИЧЕСКОМ АНАЛИЗЕ КРОВИ ОПРЕДЕЛЯЮТСЯ
а) тромбоцитопения, лейкопения
б) увеличение СОЭ, лейкопения
в) тромбоцитоз, эритроцитоз
г) лейкоцитоз, увеличение СОЭ
13. ПРИ ЛЕЧЕНИИ РЕВМАТИЗМА С ЭТИОТРОПНОЙ ЦЕЛЬЮ ПРИМЕНЯЕТСЯ
а) анальгин
б) нитроглицерин
в) пенициллин
г) фурагин
14. ПРИ ЛЕЧЕНИИ РЕВМАТИЗМА С ПАТОГЕНЕТИЧЕСКОЙ ЦЕЛЬЮ ПРИМЕНЯЮТСЯ
а) анальгетики
б) нитраты
в) нестероидные противовоспалительные препараты
г) мочегонные
15. АЦЕТИЛСАЛИЦИЛОВУЮ КИСЛОТУ МЕДСЕСТРА РЕКОМЕНДУЕТ ПРИНИМАТЬ
а) за 10 мин. до еды
б) за 20 мин. до еды
в) за 30 мин. до еды
г) после еды
16. ПОТЕНЦИАЛЬНАЯ ПРОБЛЕМА ПАЦИЕНТА ПРИ ПРИЕМЕ АЦЕТИЛСАЛИЦИЛОВОЙ КИСЛОТЫ
а) рвота
б) понижение аппетита
в) желудочное кровотечение
г) отрыжка тухлым
17. ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ ПРИ ПРИЕМЕ ПРЕДНИЗОЛОНА
а) одышка, лёгочное кровотечение
б) головная боль, снижение АД
в) повышение АД, гипергликемия, ожирение
г) лихорадка, нарушение слуха
18. ДЛЯ ВТОРИЧНОЙ ПРОФИЛАКТИКИ РЕВМАТИЗМА ПРИМЕНЯЮТ
а) анальгин
б) бициллин
в) димедрол
г) фуросемид
19. БИЦИЛЛИНОПРОФИЛАКТИКА ПРИ РЕВМАТИЗМЕ ПРОВОДИТСЯ С МОМЕНТА ПОСЛЕДНЕГО ОБОСТРЕНИЯ В ТЕЧЕНИЕ
а) 1 года
б) 2 лет
в) 4 лет
г) 5 лет
20. ОСНОВНАЯ ПРИЧИНА ПРИОБРЕТЕННЫХ ПОРОКОВ СЕРДЦА
а) гипертоническая болезнь
б) инфаркт миокарда
в) стенокардия
г) ревматизм
21. СИНЮШНОЕ ОКРАШИВАНИЕ ГУБ И КОНЧИКОВ ПАЛЬЦЕВ — ЭТО
а) гиперемия
б) иктеричность
в) диффузный цианоз
г) акроцианоз
22. КОЖНЫЕ ПОКРОВЫ ПРИ МИТРАЛЬНОМ СТЕНОЗЕ
а) бледные
б) желтушные
в) нормальной окраски
г) цианотичные
23. ГИДРОПЕРИКАРД – ЭТО
а) массивный отёк организма
б) застойная жидкость в полости перикарда
в) жидкость в полости плевры
г) воспаление перикарда
24. ОСНОВНЫЕ СИМПТОМЫ МИТРАЛЬНОГО СТЕНОЗА
а) сердцебиение, повышение АД
б) отеки, сжимающая боль за грудиной
в) головная боль, мелькание «мушек» перед глазами
г) кровохарканье, одышка, мерцательная аритмия
25. ЧАСТОТА СЕРДЕЧНЫХ СОКРАЩЕНИЙ 110 УД/МИН.
а) брадикардия
б) тахикардия
в) экстрасистолия
г) норма
26. ПРИ ЗАБОЛЕВАНИЯХ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ С НЕРЕЗКИМ НАРУШЕНИЕМ КРОВООБРАЩЕНИЯ ПРИМЕНЯЕТСЯ ДИЕТА
а) вариант с механическим и химическим щажением
б) вариант с повышенным количеством белка
в) основной вариант стандартной
г) вариант с пониженным количеством белка
27. ДИЕТА ПРИ ГИПЕРТОНИЧЕСКОЙ БОЛЕЗНИ ПРЕДПОЛАГАЕТ
а) ограничение жидкости и соли
б) увеличение жидкости и белков
в) ограничение жиров и углеводов
г) увеличение жиров и белков
28. ВОЗМОЖНЫЙ ФАКТОР РИСКА ГИПЕРТОНИЧЕСКОЙ БОЛЕЗНИ
а) гиповитаминоз
б) очаг хронической инфекции
в) нервно-психическое перенапряжение
г) переохлаждение
29. АД 180/100 ММ РТ.СТ. – ЭТО
а) гипертензия
б) гипотензия
в) коллапс
г) норма
30. ОСНОВНЫЕ СИМПТОМЫ ГИПЕРТОНИЧЕСКОГО КРИЗА
а) головная боль, головокружение
б) кровохарканье, головная боль, одышка
в) изжога, рвота, шум в ушах
г) отрыжка, слабость
31. ПОТЕНЦИАЛЬНАЯ ПРОБЛЕМА ПАЦИЕНТА ПРИ ГИПЕРТОНИЧЕСКОМ КРИЗЕ
а) асцит
б) острая сосудистая недостаточность
в) кровохарканье
г) сердечная недостаточность
32. НЕЗАВИСИМОЕ СЕСТРИНСКОЕ ВМЕШАТЕЛЬСТВО ПРИ ГИПЕРТОНИЧЕСКОМ КРИЗЕ
а) введение пентамина
б) введение лазикса
в) холод на грудную клетку
г) горчичники на икроножные мышцы
33. ПРИ ЛЕЧЕНИИ ГИПЕРТОНИЧЕСКОЙ БОЛЕЗНИ ПРИМЕНЯЮТСЯ
а) эналаприл, атенолол
б) дигоксин, димедрол
в) целанид, корвалол
г) атропин, аспаркам
34. ОСЛОЖНЕНИЯ ГИПЕРТОНИЧЕСКОЙ БОЛЕЗНИ
а) инсульт, инфаркт миокарда
б) обморок, коллапс
в) ревматизм, порок сердца
г) пневмония, плеврит
35. ПОЯВЛЕНИЕ НА ФОНЕ ГИПЕРТОНИЧЕСКОГО КРИЗА ОБИЛЬНОЙ ПЕНИСТОЙ РОЗОВОЙ МОКРОТЫ ЯВЛЯЕТСЯ ПРОЯВЛЕНИЕМ
а) пневмонии
б) легочного кровотечения
в) отека легких
г) кровохарканья
36. ТВЕРДЫЙ НАПРЯЖЕННЫЙ ПУЛЬС НАБЛЮДАЕТСЯ ПРИ
а) гипертоническом кризе
б) кардиогенном шоке
в) коллапсе
г) обмороке
37. ПОДГОТОВКА ПАЦИЕНТА К УЛЬТРАЗВУКОВОМУ ИССЛЕДОВАНИЮ СЕРДЦА
а) разъяснение сущности исследования
б) очистительная клизма
в) промывание желудка
г) проведение бронхоскопии
38. ФАКТОР РИСКА РАЗВИТИЯ АТЕРОСКЛЕРОЗА
а) высокий уровень холестерина
б) занятия физической культурой
в) неотягощенная наследственность
г) рациональное питание
39. ПРИ АТЕРОСКЛЕРОЗЕ ПОРАЖАЮТСЯ
а) артерии
б) вены
в) капилляры
г) мышцы
40. ОСЛОЖНЕНИЯ АТЕРОСКЛЕРОЗА
а) асцит, анасарка
б) инсульт, инфаркт миокарда
в) пиелонефрит, цистит
г) пневмония, бронхит
41. ОСНОВНЫЕ СИМПТОМЫ ПРИ АТЕРОСКЛЕРОЗЕ АРТЕРИЙ ГОЛОВНОГО МОЗГА
а) головная боль, ухудшение памяти
б) загрудинная боль, нарушение ритма сердца
в) снижение аппетита и массы тела
г) тошнота, рвота
42. СИМПТОМ АТЕРОСКЛЕРОЗА КОРОНАРНЫХ АРТЕРИЙ
а) головная боль
б) загрудинная боль
в) одышка
г) тошнота
43. СИМПТОМ АТЕРОСКЛЕРОЗА МЕЗЕНТЕРИАЛЬНЫХ АРТЕРИЙ
а) лихорадка
б) слабость
в) боли в животе
г) понижение АД
44. ОСНОВНЫЕ СИМПТОМЫ АТЕРОСКЛЕРОЗА АРТЕРИЙ НИЖНИХ КОНЕЧНОСТЕЙ
а) слабость, тахикардия
б) отеки, повышение АД
в) одышка, аритмия
г) боли в икроножных мышцах при ходьбе, зябкость
46. ПОТЕНЦИАЛЬНАЯ ПРОБЛЕМА ПАЦИЕНТА ПРИ АТЕРОСКЛЕРОЗЕ АРТЕРИЙ НИЖНИХ КОНЕЧНОСТЕЙ
а) кожный зуд
б) зябкость
в) парестезии
г) гангрена
46. ПОТЕНЦИАЛЬНАЯ ПРОБЛЕМА ПАЦИЕНТА ПРИ АТЕРОСКЛЕРОЗЕ ПОЧЕЧНЫХ АРТЕРИЙ
а) артериальная гипотония
б) лейкоцитурия
в) лихорадка
г) олигурия, никтурия
47. БОЛЬНЫМ АТЕРОСКЛЕРОЗОМ МЕДСЕСТРА РЕКОМЕНДУЕТ ИСКЛЮЧИТЬ ИЗ ПИТАНИЯ ПРОДУКТЫ, БОГАТЫЕ
а) витамином С
б) железом
в) калием
г) холестерином
48. БОЛЬШОЕ КОЛИЧЕСТВО ХОЛЕСТЕРИНА СОДЕРЖАТ
а) крупы, бобовые
б) овощи, фрукты
в) рыба, ягоды
г) яйца, икра
49. ПРОФИЛАКТИКА АТЕРОСКЛЕРОЗА ВКЛЮЧАЕТ
а) занятия физической культурой
б) закаливание
в) санацию хронических очагов инфекции
50. ОСНОВНАЯ ПРИЧИНА СМЕРТНОСТИ ПРИ ЗАБОЛЕВАНИЯХ ОРГАНОВ КРОВООБРАЩЕНИЯ
а) гипертоническая болезнь
б) ишемическая болезнь сердца
в) пороки сердца
г) ревматизм
51. ПРОЯВЛЕНИЕМ СИНДРОМА КОРОНАРНОЙ НЕДОСТАТОЧНОСТИ ЯВЛЯЕТСЯ
а) отёк лёкгих.
б) инфаркт миокарда
в) коллапс
г) сердечная астма
52. ОСНОВНАЯ ПРИЧИНА ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА
а) атеросклероз коронарных артерий
б) гипертоническая болезнь
в) пороки сердца
г) ревматизм
53. ОСНОВНОЙ СИМПТОМ СТЕНОКАРДИИ
а) слабость
б) сжимающая, давящая боль
в) одышка
г) тошнота
54. ЗАГРУДИННАЯ БОЛЬ, ИРРАДИИРУЮЩАЯ ПОД ЛЕВУЮ ЛОПАТКУ, ПРОДОЛЖИТЕЛЬНОСТЬЮ 5-10 МИНУТ, НАБЛЮДАЕТСЯ ПРИ
а) инфаркте миокарда
б) ревмокардите
в) остеохондрозе
г) стенокардии
55. НЕЗАВИСИМОЕ СЕСТРИНСКОЕ ВМЕШАТЕЛЬСТВО ПРИ ПОЯВЛЕНИИ СЖИМАЮЩЕЙ ЗАГРУДИННОЙ БОЛИ
а) введение морфина
б) введение анальгина
в) нитроглицерин под язык
г) димедрол внутрь
56. ФАКТОРЫ РИСКА ИБС
а) гипотония
б) переохлаждение
в) гиповитаминоз
г) гиподинамия
57. АЭРОЗОЛЬНАЯ ФОРМА НИТРОГЛИЦЕРИНА
а) нитронг
б) нитросорбид
в) нитрогранулонг
г) нитроминт
58. ДЛЯ РАСШИРЕНИЯ КОРОНАРНЫХ АРТЕРИЙ МЕДСЕСТРА ПРИМЕНЯЕТ
а) гепарин
б) морфин
в) нитроглицерин
г) панангин
59. НИТРАТ КОРОТКОГО ДЕЙСТВИЯ
а) нитроглицерин
б) нитрогранулонг
в) сустак-форте
г) оликард
60. ЭФФЕКТ ДЕЙСТВИЯ НИТРОГЛИЦЕРИНА НАСТУПАЕТ ЧЕРЕЗ (МИН.)
а) 1-3
б) 10-15
в) 20-25
г) 30-40
61. ПОБОЧНОЕ ДЕЙСТВИЕ НИТРОГЛИЦЕРИНА
а) головная боль
б) лихорадка
в) отёки
г) асцит
62. ДЛИТЕЛЬНОСТЬ БОЛИ ПРИ СТЕНОКАРДИИ НЕ БОЛЕЕ
а) 30 минут
б) 60 минут
в) 120 минут
г) 180 минут
63. ПРИ ЛЕЧЕНИИ СТЕНОКАРДИИ ИСПОЛЬЗУЮТСЯ
а) нитраты, бета-адреноблокаторы
б) анальгетики, наркотики
в) гипотензивные, диуретики
г) ганглиоблокаторы, диуретики
64. ОСНОВНАЯ ПРИЧИНА ИНФАРКТА МИОКАРДА
а) атеросклероз коронарных артерий
б) порок сердца
в) ревматический эндокардит
г) ревматический миокардит
65. ОСНОВНОЙ СИМПТОМ ПРИ АНГИНОЗНОЙ ФОРМЕ ИНФАРКТА МИОКАРДА
а) головная боль
б) загрудинная боль
в) отеки на ногах
г) сердцебиение
66. ПРИ ИНФАРКТЕ МИОКАРДА НАБЛЮДАЕТСЯ
а) загрудинная боль, купирующаяся нитроглицерином
б) загрудинная боль, не купирующаяся нитроглицерином
в) колющая боль в области сердца
г) ноющая боль в области сердца
67. ТИПИЧНАЯ ФОРМА ИНФАРКТА МИОКАРДА
а) абдоминальная
б) ангинозная
в) астматическая
г) безболевая
68. ОСЛОЖНЕНИЕ ИНФАРКТА МИОКАРДА
а) одышка
б) артриты
в) повышение АД
г) кардиогенный шок
69. ОСНОВНОЙ СИМПТОМ ПРИ АСТМАТИЧЕСКОЙ ФОРМЕ ИНФАРКТА МИОКАРДА
а) загрудинная боль
б) приступ удушья
в) боль в животе
г) головная боль
70. КЛИНИЧЕСКИЕ СИМПТОМЫ КАРДИОГЕННОГО ШОКА
а) лихорадка, рвота
б) приступ удушья
в) резкое снижение АД, частый нитевидный пульс
г) резкое повышение АД, напряженный пульс
71. ПОЯВЛЕНИЕ УДУШЬЯ, ОБИЛЬНОЙ ПЕНИСТОЙ РОЗОВОЙ МОКРОТЫ ПРИ ИНФАРКТЕ МИОКАРДА ЯВЛЯЕТСЯ ПРОЯВЛЕНИЕМ
а) пневмонии
б) кровохарканья
в) легочного кровотечения
г) отека легких
72. ЭКСТРАСИСТОЛИЯ – ЭТО
?


