Шумное дыхание у ребенка во сне при бронхите
Затрудненное дыхание у ребенка может быть вызвано различными факторами, часть из которых к тому же обусловлена особенностями детского организма. Самым ярким признаком подобных нарушений является одышка. При ее возникновении у родителей малыша начинается паника, и во многих случаях она обоснована, ведь у ребенка действительно могут быть серьезные проблемы с дыханием. Вот почему так важно знать причины такого состояния и уметь оказать малышу первую помощь.

Проблема затрудненного дыхания у младенцев – явление нередкое
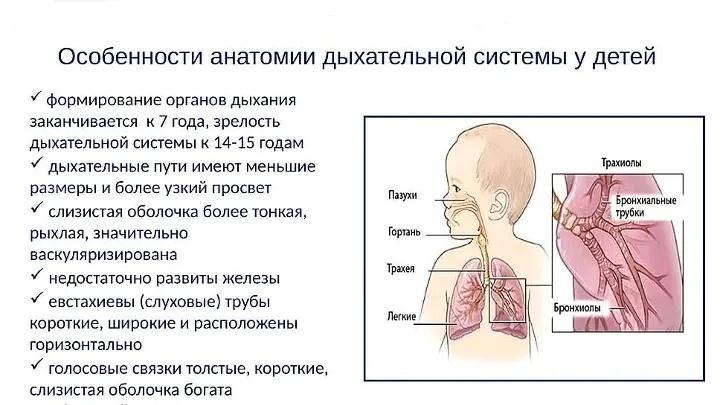
Специфика дыхательной системы у новорожденных
Органы дыхания напрямую контактируют с внешней средой, поэтому риск заболеваний в этой области достаточно высок (в том числе и у взрослых). Что касается новорожденных, то вероятность патологии (от заложенности носа до остановки дыхания во сне) обуславливается спецификой дыхательной системы младенцев.
Схема регуляции дыхания ребенка выглядит следующим образом:
- Стенки кровеносных сосудов снабжены большим количеством рецепторов, реагирующих на изменение состава крови;
- Ими фиксируется повышение уровня углекислого газа и уменьшение количества кислорода;
- Далее поступает сигнал в продолговатый мозг;
- Происходит возбуждение дыхательного центра;
- Он подает сигнал к сокращению дыхательной мускулатуры;
- Происходит первый вдох, грудная клетка расширяется;
- Для выдоха отдельного сигнала не требуется (он происходит автоматически), грудная клетка возвращается в прежнее положение.
Если на каком-либо этапе происходит сбой указанной цепочки, нарушается дыхание в целом.
Как можно видеть из выше представленной схемы, регуляция дыхания осуществляется посредством головного мозга (то есть ЦНС) и рецепторами (то есть периферической нервной системой).
У маленьких детей дыхание происходит всегда автоматически, в то время как у старших ребят и взрослых данный процесс может ими сознательно контролироваться, то есть человек задерживает вдох или выдох по собственному желанию, выбирает между поверхностным и глубоким, медленным или учащенным дыханием. В последнем случае «штурвал» управления передается коре головного мозга, которая отдает команды дыхательному центру. Еще одна особенность, свойственная младенческому возрасту, – неумение дышать ртом и сморкаться (поэтому заложенность носа может стать серьезной причиной нарушения дыхания у крохи).
Важно! У новорожденных деток, в особенности у тех, которые появились на свет раньше срока, дыхательная функция во время сна нестабильна. Подобная специфика объясняется незрелостью центральной и периферической нервной системы и, соответственно, несовершенством выполнения ими своих задач. Нестабильность процесса дыхания приводит к различным его нарушениям во время сна (например, развитию апноэ у младенцев).
Если у крохи наблюдается плохое дыхание во время сна, рекомендуется посчитать количество вдохов и выдохов, которые он делает за одну минуту. Суть в том, что для каждой возрастной группы существуют определенные нормы дыхания:
- От рождения до полугода – 60 вдохов и выдохов;
- От полугода до 12 месяцев – 50 вдохов и выдохов;
- От года до 5 лет – 40;
- От 5 лет до 10 лет – 25;
- В период с 10-14 лет нормой является 20 вдохов и выдохов в минуту.
Если частота дыхания ребенка превышает указанные нормы, то малыш, скорее всего, страдает одышкой.
Важно! Если у ребенка наблюдается одышка, необходимо как можно скорее выяснить причину отклонения и начать адекватную терапию. В противном случае возможно ухудшение состояния здоровья.
Дыхательная система у малышей
Симптомы тяжелого дыхания у ребенка
Довольно часто дети в младенческом возрасте страдают простудными заболеваниями, поскольку иммунитет крохи еще не приспособился к новым условиям и не может дать отпор внешним раздражителям. Кроме того, важнейшую защитную функцию играет микрофлора кишечника, которая также пока недостаточно сформирована.
При наличии инфекции верхних отделов дыхательной системы наблюдаются следующие симптомы:
- Насморк, который ведет к заложенности носа, и тем самым затрудняет дыхание (вследствие этого ребенку сложнее принимать пищу, сон становится прерывистым). Дети постарше начинают хватать ртом воздух, часто вздыхать, пытаясь восполнить недостаток кислорода;
- Снижение аппетита;
- Вялость;
- Плаксивость;
- Беспокойное поведение;
- Повышение температуры тела (иногда до 40 градусов);
- Кашель (чаще сухой). Находясь в положении лежа, грудничок начинает часто кашлять, хрипеть и буквально задыхаться.
На заметку. Подобные инфекции обычно не требуют специального лечения, основная терапия направлена на устранение симптомов заболевания. Простуда проходит самостоятельно через 3-7 дней.
Тяжелые вдох и выдох у ребенка, как следствие инфекционного поражения нижних отделов дыхательной системы, выражаются отдышкой. У маленьких детей в процесс включаются мышцы живота и шеи, межреберная мускулатура. Кроха раздувает ноздри, стараясь вдохнуть как можно больше воздуха. Заболевание сопровождается незначительным повышением температуры (бронхиты) или лихорадкой (характерно для пневмонии). Кашель постоянный, с выделением мокроты, не зависит от положения тела. В таких случаях обязательно требуется лечение.
Проблемы с дыханием могут возникать в виде аллергической реакции. Для таких состояний характерно отсутствие повышения температуры, наблюдаются выделения из носа, напоминающие водичку.
Затрудненное дыхание, как симптом бронхиальной астмы, характеризуется шумами: сипами, хрипами, свистом. Ребенок так громко дышит, что услышать можно даже на расстоянии. Данное состояние также сопровождается сухим и неинтенсивным покашливанием.
Дыхание, которое частично перекрывается находящимся в дыхательных путях инородным телом, может прерываться приступами мучительного кашля.
Необычное строение носовой перегородки, а также разрастание аденоидов характеризуются таким симптомом, как неполноценное носовое дыхание.

Симптомы затрудненного дыхания во сне
Возможные причины тяжелого дыхания
Состояние, при котором ребенку становится трудно дышать, чаще всего провоцируется различными внутренними патологиями, аллергией, вирусными и бактериальными инфекциями, повышенной физической нагрузкой, изменением состояния нервной системы.
Что касается новорожденных деток, то у них проблемы с дыханием нередко возникают во время кормления. Объясняется это обильным выделением носового секрета, которое свойственно младенческому возрасту. Жидкость забивает нос, что препятствует нормальному поступлению воздуха в легкие.
К затруднению дыхания у ребенка могут привести следующие причины:
- Бронхиальная астма;
- Муковисцидоз;
- Апноэ (остановка дыхания во сне);
- Попадание инородного тела в дыхательные пути;
- Необычное строение носовой перегородки;
- Разрастание аденоидов;
- Респираторный дистресс-синдром;
- Верхнечелюстной синусит;
- Анемия;
- Лишний вес, ожирение;
- Заболевания сердечно-сосудистой системы.
Во сне
Затрудненное дыхание во сне называют апноэ. Почти у 50% новорожденных детей наблюдается кратковременная остановка дыхания (до 20 секунд). Подобное состояние также характеризуется снижением мышечного тонуса, бледностью, замедлением сердцебиения, кроха может храпеть во сне. Апноэ чаще всего возникает у недоношенных малышей. Развитию патологии также способствуют следующие факторы:
- Перинатальная энцефалопатия;
- Сепсис;
- Судорожный синдром;
- Анатомические дефекты лица («заячья губа», «волчье небо», недоразвитая нижняя челюсть);
- Прием кормящей мамой определенных лекарств;
- Курение матери во время вынашивания будущего ребенка;
При кашле
Тяжелое дыхание у маленького ребенка и кашель могут быть следствиями простудного заболевания или бронхиальной астмы. При заражении верхних дыхательных путей ребенка обычно мучает сухой кашель, в то время как инфекции нижних отделов характеризуются кашлем с выделением мокроты. Бронхиальная астма сопровождается слабым сухим покашливанием.
При температуре
Тяжелое дыхание, которое сопровождается значительным или несущественным повышением температуры тела, может быть вызвано инфекционными заболеваниями верхних и нижних отделов дыхательной системы (бронхит, ангина, синусит, гайморит, пневмония и прочее).

Кашель у младенца
Другие возможные случаи
- Бронхиальная астма (грудничок хрипит, шумно дышит);
- Муковисцидоз;
- Попадание инородного тела в дыхательные пути (нередко дети во время игры умудряются засунуть себе в нос какой-либо маленький предмет, например, часть игрушки);
- Необычное строение носовой перегородки;
- Разрастание аденоидов;
- Респираторный дистресс-синдром, вызванный нарушением кровотока в легких (приводит к отеку органов дыхания). Данная проблема часто возникает у детей, мамы которых страдают патологиями сердечно-сосудистой системы, болеют сахарным диабетом;
- Верхнечелюстной синусит. Характерными признаками этого состояния являются гнусавость и выделение гнойного секрета из носа;
- Повышенная физическая активность, в результате которой снижается уровень гемоглобина в крови, а также уменьшается количество эритроцитов. Подобное состояние характерно для анемии (малокровия). Как следствие, у ребенка возникают одышка, упадок сил, бледнеют кожные покровы, появляются головные боли, нарушается сон, снижается аппетит;
- Лишний вес, ожирение. Дыхание чаще всего затрудняется во время физической нагрузки и после приема пищи;
- Заболевания сердечно-сосудистой системы.
Что делать родителям при тяжелом дыхании
Если маленький ребенок тяжело дышит во сне (апноэ), необходимо встряхнуть малыша, дунуть ему на лицо, чтобы активировать работу дыхательного центра. Если действия оказались бесполезны, необходимо приступить к реанимационным мероприятиям (искусственное дыхание и непрямой массаж сердца).
Если причиной того, что ребенок тяжело дышит, явилась заложенность носа, пазухи нужно прочищать ватными фитильками, смоченными растительным маслом (глубина введения – 1,5-2 см). При насморке носик закапывают специальными каплями, а также регулярно прочищают от соплей (для этого можно воспользоваться клизмочкой). Также рекомендуется чаще поить ребенка, поскольку потребление жидкости способствует освобождению носоглотки от слизи.

Прочищение носа у грудничка
Как предотвратить появление проблем
Если кроха страдает частыми и продолжительными апноэ, следует организовать совместный сон мамы и малыша. Это упростит наблюдение за состоянием дыхания и позволит немедленно оказать помощь.
Чтобы не допустить заложенность носа по причине простуды, следует избегать очагов распространения вирусной и бактериальной инфекций.
На заметку. Укреплению иммунитета малыша способствует грудное вскармливание.
Профилактикой простуды и образования корочек в носу ребенка служат регулярное проветривание помещения и увлажнение воздуха.
Поскольку одной из распространенных причин жесткого дыхания у грудничка является лишний вес, родителям нужно внимательно следить за правильностью кормления, соблюдать режим питания малыша, придерживаться здорового рациона, обеспечивать крохе возможность вести активный образ жизни.
Если карапуз страдает аллергией, необходимо свести к минимуму возможный контакт ребенка с аллергенами.
Важно! Если ребенок страдает серьезными патологиями, которые способны вызвать затрудненное дыхание, а также привести другим опасным состояниям, необходимо своевременно обратиться за медицинской помощью.
Тяжелое дыхание у ребенка может быть следствием различных состояний, как естественных, так и патологических. Важно знать, какие конкретные причины являются потенциальными провоцирующими факторами и, по возможности, осуществлять соответствующие профилактические мероприятия. Если есть сомнения или подозрения на серьезную патологию, лучше всего обратиться за консультацией к специалисту и начать лечить заболевание.
Видео
Итак, в первой части статьи (https://www.stranamam.ru/article/3595601/) мы с вами поговорили о механизме развития бронхиальной обструкции, разобрались, из-за чего отекают стенки бронхов, почему они сокращаются и нарушают нормальное дыхание малыша. Есть несколько основных механизмов в развитии обструкции бронхов, которые зависят от причин обструкции, возраста ребенка и его предрасполагающего фона. Кроме того, мы выяснили, что БОС это не болезнь, а симптом, проявление множества болезней.
Какие болезни могут дать БОС.
Всего известно около сотни болезней, которые сопровождаются обструкцией бронхов, и никак врачи не придут к единой классификации этих болезней из-за их разнородности. Дайте оговорим примерные группы болезней, при которых можно ожидать БОС. На первом месте стоят инфекции дыхательных путей в виде бронхитов и пневмоний.
Затем к болезням с БОС относят астму, нарушение строения бронхов и легких (дисплазию), вдыхание инородных тел, туберкулез. Однако, надо помнить, что БОС может возникать у малышей не только при болезнях дыхательной системы, но и пищеварительной – это патологические срыгивания (рефлюксы), диафрагмальные грыжи, а также вообще при других болезнях — муковисцидозе, рахитоподобных болезнях, паразитозах (токсокароз), заболеваниях сердца и сосудов, родовых травмах и миопатиях.
БОС может быть одним из проявлений иммунодефицитов, воздействия физических и химических агентов на дыхательную систему, эндокринных болезней, увеличения тимуса. Течение болезни может быть острым, рецидивирующим (периодически возникают обострения) и непрерывным, хроническим. Разделяют БОС по степени тяжести от незначительного до тяжелых приступов удушья.
Как же себя проявляет обструкция.
Прежде всего, практически у всех групп детей, начиная с самого раннего возраста, обструктивные бронхиты проявляются приступами кашля, при нем выделяется большое количество вязкой мокроты, которую малыш с трудом может откашлять. Кашель обычно приступообразный, длится до нескольких минут. Во время приступа кашля может быть посинение около рта, либо кончиков пальцев, это признак нехватки кислорода, иногда приступ кашля может закончиться рвотой из-за скопления вязкой слизи в области горла.
У детей можно отметить и одышку, это учащение дыхания с его затруднением при физической нагрузке, плаче, волнении, а при тяжелых приступах обструкции даже в покое. Однако, одышка бывает и при сердечной патологии, но ребенок не стремиться засыпать в сидячем положении, не принимает вертикальных положений, детям лучше сего спится на животе, иногда они свешивают голову ниже уровня тела. Это наиболее физиологическое для них при обструкции положение, в таком положении мокроте легче всего оттекать из бронхов и облегчать дыхание.
По клиническим проявлениям бронхиальная обструкция в области мелких бронхов и нижних дыхательных путях у малышей в раннем возрасте, причем вне зависимости от причины возникновения БОС, появляется типичными симптомами. Это остро возникающая одышка на выдохе, шумное дыхание с усиленным и очень затянутым выдохом, при этом вздувается грудная клетка, втягиваются уступчивые места на ней – подключичные ямки, межреберные промежутки. Детей мучает навязчивый кашель, врач может расслышать очень разные по характеру рассеянные по всем легким сухие хрипы, а также влажные хрипы в области корней легких.
Если сделать ребенку рентген, будут определяться признаки вздувания легочной ткани, определяются признаки повышения сопротивления потокам воздуха из-за диффузного нарушения в области мелких бронхов и альвеол легких.
В зависимости от степени тяжести.
Проявления классических симптомов бронхиальной обструкции зависят от степени тяжести состояния малыша, могут быть разной выраженности и складываются из удлиненного выдоха, шумного дыхания и свистов. Кроме того, исследуют газовый состав крови в стационаре.
При легком течении хрипы слышны при выслушивании легких, в покое ребенок не синеет, и у него нет одышки, газы крови в норме, общее самочувствие не страдает – конечно, дети капризны из-за кашля и болезни, но нет приступов удушья.
При обструкции средней тяжести в покое есть одышка на выдохе или на вдохе и выдохе, есть легкая синева в области носа и рта, при дыхании втягиваются область около ключиц и между ребрами. Свисты в дыхании слышны с расстояния. Показатели дыхания снижаются на 60-80% от нормы, то есть ребенку не хватает кислорода, нарушается кислотность крови.
При тяжелой обструкции ребенок стонет, его состояние резко нарушено, у него шумное и затрудненное дыхание, активно работают вспомогательные дыхательные мышцы груди и живота, резко выражен цианоз пальцев и лица. Резко снижаются показатели дыхания и кислотность крови, ребенку требуется реанимационная помощь.
У детей аллергиков и предрасположенных к астме отдельно выделяется состояние скрытой обструкции, когда нет никаких клинических проявлений нарушений в дыхании, но если провести пробу с бронхо-расширяющими средствами, показатели дыхания существенно возрастают.
Как проводят диагностику?
Обычно диагноз бронхо-обструктивного синдрома у малышей в раннем возрасте выставляют на основе клинических проявлений, жалоб родителей и данных осмотра, возможно рентгена. Изучить функции внешнего дыхания у таких малышей невозможно, а вот газовый состав крови может определить в стационаре особым аппаратом, надеваемым на пальчик или мочку ушка. Провести пробы на функции дыхания можно с 5-6 лет, когда дети смогут дуть в аппарат.
Чтоб точно установить наличие обструкции, врач начнет прицельно вас расспрашивать, как и с чего началось заболевание, были ли предпосылки к нему, не переохлаждался ли, не было ли контакта с больными, есть ли в семье аллергики, животные, птички. Важно отметить — первый ли это эпизод обструкции, или подобные явления уже наблюдались у ребенка ранее, что вы предпринимали для лечения, нет ли аллергии на лекарства, не было ли прививок недавно. Ничего не срывайте и не утаивайте от врача, даже если вы курите при нем, или делали ему какие-то сомнительные процедуры, это важно для жизни и здоровья ребенка, прогнозов болезни.
Если это единичный случай БОС, кроме стандартных методов диагностики ничего не требуется, но если же обструкция рецидивирует, вам понадобится несколько дополнительных обследований. Нужно будет сдать кровь из пальца на уровень лейкоцитов, определение уровня иммуноглобулинов, наличие микоплазменных, хламидийных, цитомегаловирусных и герпесных антител, пневмоцист. Кроме того, необходим анализ крови на антитела к токсокаре и аскариде, аллергологические пробы на уровни иммуноглобулина Е и консультация иммунолога.
А вот рентген грудной клетки, если не подозревается пневмония, детям делать не обязательно. Его проводят при подозрении еще на ателектаз (спадение участка легкого), для исключения инородных тел и при частых рецидивах без видимых причин. Если и после этого буде не понятна причина, могут назначить и бронхоскопию, томографию и прочие исследования.
На что может быть похожа обструкция?
К сожалению, синдром бронхиальной обструкции у детей – не единственная неприятность с нарушениями в дыхании, и его нужно уметь отличать от других проблем. Особенно это сложно в возрасте до 2-3 лет, когда малыш не может внятно пожаловаться и рассказать. Что и где у него болит и как ему дышится. Кроме того, у детей до трех лет легочные патологии особенные, причин для обструкции бронхов может быть предостаточно, а вот характерных и отличительных признаков обструкции маловато. Обычно разбором полетов занимается врач, но родителям важно будет отметить для него характерные моменты в начале и течении болезни.
Чаще всего приступы БОС являются проявлением аллергии или инфекции, вот связь с ними вы и должны выявить и указать врачу – контактировал ли ребенок с новыми продуктами, пылью, порошками, животными или лекарствами. Не были ли у вас в гостях малыши с простудами или соплями, те, кто вскоре заболели коклюшем или корью, кто постоянно кашляет.
Сходные симптомы порой дают ларингиты с развитием ложного крупа и важно отличить один от другого, так как лечатся они разными методами и лекарствами. Часто за бронхиальную обструкцию могут принять врожденный стридор (узость носовых путей и их отечность, из-за чего малыш тяжелее дышит). У детей постарше нормально дышать могу мешать аденоидные вегетации, абсцессы глотки, опухоли гортани, или увеличенный тимус.
Далее мы подробно поговорим о принципах лечения и неотложной помощи ребенку, сегодня же я хочу обратить внимание родителей на то, что обструкция и подозрение на нее это серьезная вещь, ее не стоит пробовать лечить самостоятельно, даже если она произошла не впервые. Причина может быть в этот раз другой, а ухудшение состояния может возникнуть резко и это будет угрозой здоровья малыша. Особенно опасны эксперименты по самолечению у детей до трех лет. помните – малейшие хрипы и подозрение на обструкцию — это минимально вызов рвача на дом, максимально – скорая и стационар.