Реабилитация при рецидивирующем бронхите
Рецидивирующий обструктивный бронхит – обструктивный бронхит, эпизоды которого повторяются у детей раннего возраста на фоне острых респираторных вирусных инфекций.
В отличие от бронхиальной астмы обструкция не имеет приступообразного характера и не связана с воздействием неинфекционных аллергенов.
Нередко повторные эпизоды обструкции связаны с хронической аспирацией пищи.
У части детей рецидивирующий обструктивный бронхит является дебютом бронхиальной астмы (группы риска: дети с признаками аллергии в личном или семейном анамнезе, а также с 3 и более эпизодами обструкции).
В целом у 60-70% детей с рецидивирующим обструктивным бронхитом, не имеющим признаков аллергии и низким уровнем ИгЕ, обструктивные эпизоды прекращаются в возрасте 3-4 лет, у остальных – в возрасте 4-5 лет. Напротив, у детей с признаками аллергии, нередко уже в возрасте 2-4 лет после 3-4 эпизодов диагноз бронхиальной астмы становится очевидным.
В группы риска по частому рецидивированию обструктивного бронхита и развитию бронхиальной астмы в последующей жизни входят дети, у которых присутствуют: кожные аллергические проявления на 1-ом году жизни; высокая (более 100 МЕ/мл) концентрация ИгЕ или положительные кожные пробы при аллергологическом тестировании; аллергические заболевания у родителей (в меньшей степени у других родственников); три острых обструктивных эпизода и более, особенно возникающие без повышения температуры тела и имеющие приступообразный характер.
Дифференциальная диагностика. У детей с рецидивирующими бронхитами следует исключить в первую очередь бронхиальную астму. Все больные должны пройти аллергологическое обследование, определение концентрации ИгЕ. Рентгенография позволяет исключить органические изменения в легких (муковисцидоз, облитерирующий бронхиолит, пороки развития), которые также часто протекают с рецидивами бронхита, в том числе с обструктивным синдромом. Поскольку для этой группы заболеваний характерно сохранение физикальной симптоматики между обострениями, важен осмотр пациента в период «ремиссии». Необходимым также является (в зависимости от возраста пациента) проведение исследование ФВД с помощью компьютерной флоуметрии для выявления скрытого бронхоспазма.
Хронический бронхит (МКБ-10: J41 Простой и слизисто-гнойный; J42 Хронический бронхит неуточненный)
Хронический бронхит в детском возрасте является обычно проявлением других хронических неспецифических болезней легких, т.е. носит преимущественно вторичный характер.
Как самостоятельное заболевание хронический бронхит (представляющий собой хроническое распространенное воспалительное поражение бронхов, протекающее с повторными обострениями) диагностируется при исключении хронической пневмонии, легочной и смешанной форм муковисцидоза, синдрома цилиарной дискинезии и других хронических заболеваний легких.
Критерии диагностики: продуктивный кашель, постоянные разнокалиберные влажные хрипы в легких (в течение 3-х месяцев и более) при наличии 3–х обострений заболевания и более в год на протяжении 2-х последовательных лет при исключении других возможных причин. Хронический бронхит как первичное заболевание чаще наблюдают у взрослых.
Основные принципы терапии бронхитов у детей
Лечение острого (простого) бронхита и обостреняе рецидивирующего обычно проводится в домашних условиях. Рентгенография оправдана только при подозрении на пневмонию. При признаках вирусной инфекции необходимо назначить противовирусные средства (ремантадин, детям раннего возраста его особую форму в виде 0,2% сиропа – альгирем, арбидол, афлубин, гриппферон, анаферон детский и др.).
Системную антибактериальную терапию проводят только при микоплазменном и хламидийном бронхитах (используются макролиды по нижеприведенной схеме).
Назначение эритромицина вследствие нестабильности в кислой среде желудка и низкой биодоступности малоэффективно. Алгоритм применения макролидов у детей при хламидийно-микоплазменном инфицировании следующий: азитромицин – в 1-й день в дозе 10 мг/кг, со 2-го по 5 день – 5 мг/кг 1 раз в сутки. Необходимым условием является прием препарата за 1 ч до еды или через 2 ч после еды. Курс лечения – 5 – 7 дней; кларитромицин – 7,5-10 мг/кг в сутки (максимальная суточная доза 500 мг) в 2 приема в течение 10-14 дней; спирамицин – детям с массой тела более 20 кг – 1500000 ЕД на каждые 10 кг массы в сутки в 2-3 приема в течение 10-14 дней; рокситромицин – 5-8 мг/кг в сутки в 2 приема (максимальная суточная доза 300 мг) в течение 10-14 дней; джозамицин – 30-50 мг на 1 кг массы тела в сутки в 3 приема. Курс лечения 10-14 дней.
Следует подчеркнуть, что макролиды обладают хорошей переносимостью, у большинства из них выражен постантибиотический эффект. Отличительной особенностью макролидов является высокая способность накапливаться в очагах воспаления, длительный период полувыведения, эффективное подавление размножения хламидий независимо от сроков начала лечения хламидиоза.
Эффект макролидов еще более усиливается при сочетанном их применении с иммуномодулирующими средствами (вифероном, лейкинфероном, амиксином, циклофероном, нуклеинатом натрия, иммуналом, тримуналом и др.). Противокашлевые средства центрального действия подавляют болезненный навязчивый сухой кашель в начальной фазе бронхита. Противокашлевые средства периферического действия показаны при сухом кашле, связанном с раздражением слизистой оболочки, обычно сопровождающим трахеит. Примером может служить Туссал (декстрометорфана гидробромид), который выпускается по 10 таблеток (15 мг) в упаковке. Детям с 6 до 12 лет назначают по 1 таблетке каждые 10–12 часов, старше 12 лет – по 2 таблетки каждые 6–8 часов.
Отхаркивающие средства призваны оказывать действие, стимулирующее кашель. Однако в контролируемых исследованиях эффективность этих средств не доказана. Муколитики способствуют разжижению мокроты и ее отхождению. Препаратом выбора является амброксол – муколитик с отхаркивающим эффектом. Примером препарата амброксола является Анавикс, который выпускается в виде сиропа для детей до 12 лет (120 мл с содержанием амброксола гидрохлорида 15 мг/5мл) и сиропа для детей с 12 лет и взрослых (120 мл с содержанием амброксола гидрохлорида 30 мг/5 мл). Детям до 2 лет жизни – по 2,5 мл сиропа соответствующей концентрации 2 раза в сутки, с 3 до 5 лет – по 2,5 мл сиропа 3 раза в сутки, от 6 до 12 лет – по 5 мл сиропа 2–3 раза в сутки. Детям старше 12 лет и взрослым – 5–10 мл сиропа соответствующей концентрации 2 раза в сутки.
Ацетилцистеин оказывает наиболее мощное муколитическое действие (что может быть опасным при сниженном кашлевом рефлексе); при острых бронхитах у детей ацетилцистеин не рекомендуется. Более мягко действует карбоцистеин, улучшающий мукоцилиарный клиренс.
Могут также использоваться препараты растительного происхождения. Примером является Бронхипрет, который оказывает комплексное действие: секретолитическое и отхаркивающее, бронхоспазмолитическое, противовоспалительное, легкое антибактериальное, легкое противовирусное. В зависимости от лекарственной формы Бронхипрета и возраста ребенка препарат дозируют следующим образом: 1. Сироп Бронхипрет назначают четыре раза в день. Детям грудного возраста дают 10 – 16 капель, детям от года до двух лет – 17 капель. Детям старше двух лет 17 капель + 3 капли на каждый дополнительный год жизни. 2. Капли Бронхипрет назначают 4 раза в сутки. Детям школьного возраста (6 – 11 лет) – по 25 капель, с 12 – 18 лет – по 28 капель, старше 12 лет – по 40 капель. 3. Драже Бронхипрет разрешено детям старше 12 лет. Он принимается по 1 драже 3 раза в день.
Уменьшению воспалительных изменений в слизистой оболочке бронхов способствует новое противовоспалительное средство фенспирид (Эреспал). Особенность его действия: 1) ингибирование противовоспалительных медиаторов (простагландинов и лейкотриенов); 2) препарат – антагонист Н1-гистаминовых рецепторов и α1-адренорецепторов; 3) эреспал ингибирует синтез фактора некроза опухоли α. При патологии респираторного тракта Эреспал (фенспирид) проявляет свои следующие свойства: патогенетическое воздействие на ключевые звенья воспалительного процесса независимо от этиологии, уменьшение отека слизистой оболочки респираторного тракта и гиперсекреции мокроты, противодействие бронхоконстрикции, улучшение отхождения мокроты, воздействие на кашель, улучшение мукоцилиарного клиренса. Режим дозирования Эреспала: взрослым – 2-3 табл. в день; детям – весом до 10 кг – 2-4 чайных ложки сиропа в день вместе с пищей, детям весом больше 10 кг – 2-4 столовых ложки сиропа в день перед едой. Курс лечения до 14 дней.
Обязательны при бронхитах обильное питье (теплый чай, морс, компот из сухофруктов, щелочные минеральные воды без газа) ориентировочно 100 мл/кг в сутки; массаж с дренажем грудной клетки.
Оценка эффективности терапии – нормализация температуры тела и самочувствия, уменьшения кашля и хрипов в легких.
При сохранении фебрильной лихорадки более 3 сут требуется решить вопрос о назначении системных антибиотиков.
Лечение обструктивных форм бронхитов. Госпитализация показана при резко выраженной обструкции с дыхательной недостаточностью и при неэффективности начатой дома терапии. При вирусной этиологии процесса – антивирусные средства (см. выше). Бронхолитическая терапия (β-адреномиметик) через спейсер – сальбутамол, фенотерол (1-2 дозы), аэрозоль беродуала через небулайзер (дети до 6 лет – 50мкг/кг – 0,5 мл; старше 6 лет – 1,0 мл на прием). Оценка через 20-40 мин: эффект есть – поддерживающая терапия, эффекта нет – шаг 2. Шаг 2 – повторная доза β-адреномиметика + ингаляция глюкокортикоида (будесонида 250-500-1000, 250-500-1000 мкг в зависимости от возраста). Оценка через 20-40 мин. Эффект есть – поддерживающая терапия, нет – шаг 3. Шаг 3 – введение глюкокортикоида внутримышечно – дексаметазон 0,5 – 0,75 мг/кг или преднизолон 3 -5 мг/кг. Поддерживающая терапия бета–2–агонистом или беродуалом в аэрозоле или через небулайзер и/или аминофиллином внутрь 4-5 мг/кг 3 раза в сутки.
Вибрационный массаж и постуральный дренаж уже со 2-го дня позволяют улучшить эвакуацию мокроты и снизить выраженность бронхоспазма.
При появлении навязчивого кашля с вязкой мокротой добавляют муколитические средства.
У детей с аллергией в семейном анамнезе и/или кожными проявлениями аллергии ингаляционные ГК – дозированные или через небулайзер назначают на период сохранения обструкции (обычно 2 нед).
При облитерирующем бронхиолите с самого начала назначают стероиды (преднизолон по 2-3 мг/кг/сут), что способствует более быстрому устранению обструкции и позволяет уменьшить остаточные изменения.
Жерносек В.Ф., Василевский И.В., Кожарская Л.Г., Юшко В.Д., Кабанова М.В., Попова О.В., Рубан А.П., Новикова М.Е.
Опубликовал Константин Моканов
Редактор
Мария Богатырева
Врач высшей категории, преподаватель
Бронхит представляет собой воспалительный процесс в бронхах различной этиологии, который может иметь острое или хроническое течение. Независимо от причины и тяжести течения заболевания полноценное восстановление функционального состояния бронхиального дерева возможно после проведения реабилитационных мероприятий.
Особенности реабилитации
Реабилитация подразумевает собой комплекс мероприятий, направленных на максимальное функциональное восстановление бронхов. Если человек перенес острое воспаление, то основной целью таких мероприятий является предотвращение перехода заболевания в рецидивирующую и хроническую форму.
Реабилитация при хроническом бронхите направлена на восстановление функций системы дыхания, а также на снижение количества рецидивов заболевания.
Восстановление после лечения включает основные направления, которые преследуют несколько задач:
- Восстановление дренажной функции бронхов и мукоцилиарного клиренса слизистой оболочки. Переход патологии в хроническую форму часто обусловлен снижением двигательной активности ресничек эпителия. В результате выведение микроорганизмов и инородных частиц замедляется. В процессе реабилитационных мероприятий при сохранении влажного кашля назначаются муколитики, травы, улучшающие отхождение бронхиальной слизи, ингаляции. Применяют специальный вибрационный массаж, дыхательную гимнастику.
- Улучшение кровотока и лимфооттока легких с помощью физиотерапевтических процедур.
- Нормализация тонуса гладкомышечных структур стенок бронхов, которая проводится за счет применения специальных дыхательных упражнений.
- Восстановление нормальной активности иммунитета – прием витаминов, иммуномодуляторов, рациональное питание с обеспечением достаточного поступления в организм сложных углеводов и полноценных белков.
Реабилитационные мероприятия назначает врач. Реабилитолог проводит консультации с индивидуальной направленностью.
Таким образом, каждому пациенту назначается перечень упражнений ЛФК, физиопроцедур, массаж, определенная диета и санаторно-курортное лечение. Также выдаются рекомендации для выполнения в домашних условиях.
Как восстановиться после заболевания?
Ответ на вопрос, что делать после бронхита и как восстановиться, пациент получает индивидуально на приеме у реабилитолога после основного курса лечения.
Реабилитационные мероприятия могут иметь небольшие отличия. Это зависит от нескольких факторов, к которым относятся:
- Возраст пациента.
- Наличие сопутствующей патологии.
- Происхождение воспалительного процесса в бронхах.
- Длительность и тяжесть течения заболевания.
- Характер и полнота проведенной терапии.
- Функциональное состояние органов дыхания и организма в целом, которое определяется при помощи контрольного обследования, назначаемого лечащим врачом.
Независимо от характера, тяжести и длительности течения перенесенного бронхита все реабилитационные мероприятия включают несколько основных направлений:
- Сбалансированное по основным нутриентам питание, обеспечивающее поступление всех необходимых органических соединений, минеральных солей и витаминов в организм.
- Достаточная двигательная активность.
- Специальный массаж, дыхательная гимнастика и другие упражнения лечебной физкультуры.
- Физиотерапевтические процедуры.
Питание
Рациональное питание позволяет улучшить функциональное состояние иммунитета, слизистой оболочки бронхов, а также других органов и систем.
Оно включает несколько важных рекомендаций:
- Ограничение поступления в организм продуктов питания, которые повышают нагрузку на пищеварительную систему – жирные, жареные блюда, сладости.
- Повышение в рационе количества растительной пищи, включающей овощи, фрукты и являющейся источником сложных углеводов, витаминов, клетчатки.
- Включение в рацион пищи с достаточным количеством полноценных белков – нежирные сорта мяса, а именно кролик, курица, говядина, рыба, маложирные кисломолочные продукты.
- Обеспечение достаточного поступления жидкости в организм, что позволяет железистым клеткам продуцировать мокроту, которую легче выводить наружу из бронхов. Среднесуточное количество жидкости в период реабилитации должно составлять не менее 2 л.
- Дробное питание – для снижения нагрузки на систему пищеварения. Еду рекомендуется принимать небольшими порциями не менее 5 раз в день. Ужин допускается не позднее, чем за 2 часа до предполагаемого сна.
Важно! Во время реабилитации необходимо отказаться от алкоголя в любом виде. Спирт способствует потери жидкости, высушиванию слизистой оболочки дыхательных путей и нарушению функционального состояния бронхов.
Курение также должно быть исключено.
Упражнения
Достаточная двигательная активность приводит к повышению объема кровотока в тканях бронхов. Для этого рекомендуется делать утреннюю зарядку утром в течение 10 минут, а также обеспечивать прогулки пешком на свежем воздухе не менее получаса. Полезными станут прогулки в хвойных лесах.
Массаж и дыхательная гимнастика выполняются на дому после назначения реабилитологом или в условиях лечебного учреждения.
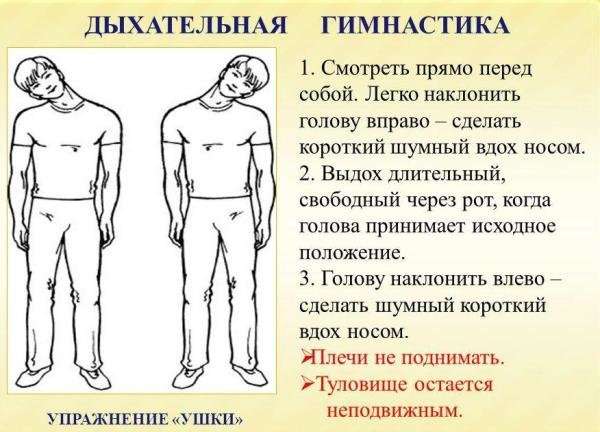
Дыхательная гимнастика Стрельниковой, упражнение “Ушки”
Особе, которая перенесла бронхит, рекомендуется выполнять следующие дыхательные упражнения:
- Попытка выполнения вдоха и выдоха с закрытым ртом и зажатыми пальцами ноздрями.
- Вдохи и выдохи, которые выполняются через рот, при этом губы сжаты трубочкой для получения небольшого отверстия. Ноздри во время выполнения процедуры зажаты.
- Выполнение вдоха через рот со сжатыми в трубочку губами и зажатыми ноздрями. Выдох медленно осуществляется через нос.
На каждое упражнение выделяется 3-4 минуты, дыхательную гимнастику рекомендуется повторять 2-3 раза в день.
Для улучшения отхождения мокроты используют постуральный дренаж и вибрационный массаж грудной клетки.
Физиотерапия
Физиотерапия включает широкий спектр процедур. Они назначаются с целью реабилитации после лечения обострения хронического бронхита или для профилактики развития рецидива в межприступный период.
К распространенным процедурам относятся:
- Ингаляции с использованием муколитиков, минеральных вод, а также масляные. Цель – облегчение выведения мокроты из бронхов.
- Электрофорез с противовоспалительными препаратами.
- Магнитотерапия.
Ингаляции и электрофорез можно проводить дома. Обязательным условием является предварительное назначение врачом препаратов, а также режима и длительности выполнения процедур.
Ингаляции и электрофорез можно проводить дома при помощи бытовых аппаратов
Заключение
Реабилитация после бронхита является необходимым условием восстановления бронхов. Грамотно подобранный перечень реабилитационных мероприятий позволяет снизить количество обострений бронхита. При хроническом бронхите хороших результатов удается достичь после проведения реабилитации в условиях специализированного санатория.
Бронхит представляет собой воспалительный процесс в бронхах различной этиологии, который может иметь острое или хроническое течение. Независимо от причины и тяжести течения заболевания полноценное восстановление функционального состояния бронхиального дерева возможно после проведения реабилитационных мероприятий.
Особенности реабилитации
 Реабилитация подразумевает собой комплекс мероприятий, направленных на максимальное функциональное восстановление бронхов. Если человек перенес острое воспаление, то основной целью таких мероприятий является предотвращение перехода заболевания в рецидивирующую и хроническую форму.
Реабилитация подразумевает собой комплекс мероприятий, направленных на максимальное функциональное восстановление бронхов. Если человек перенес острое воспаление, то основной целью таких мероприятий является предотвращение перехода заболевания в рецидивирующую и хроническую форму.
Реабилитация при хроническом бронхите направлена на восстановление функций системы дыхания, а также на снижение количества рецидивов заболевания.
Восстановление после лечения включает основные направления, которые преследуют несколько задач:
- Восстановление дренажной функции бронхов и мукоцилиарного клиренса слизистой оболочки. Переход патологии в хроническую форму часто обусловлен снижением двигательной активности ресничек эпителия. В результате выведение микроорганизмов и инородных частиц замедляется. В процессе реабилитационных мероприятий при сохранении влажного кашля назначаются муколитики, травы, улучшающие отхождение бронхиальной слизи, ингаляции. Применяют специальный вибрационный массаж, дыхательную гимнастику.
- Улучшение кровотока и лимфооттока легких с помощью физиотерапевтических процедур.
- Нормализация тонуса гладкомышечных структур стенок бронхов, которая проводится за счет применения специальных дыхательных упражнений.
- Восстановление нормальной активности иммунитета – прием витаминов, иммуномодуляторов, рациональное питание с обеспечением достаточного поступления в организм сложных углеводов и полноценных белков.
Справка. Реабилитационные мероприятия назначает врач. Реабилитолог проводит консультации с индивидуальной направленностью.
Таким образом, каждому пациенту назначается перечень упражнений ЛФК, физиопроцедур, массаж, определенная диета и санаторно-курортное лечение. Также выдаются рекомендации для выполнения в домашних условиях.
Как восстановиться после заболевания?
Ответ на вопрос, что делать после бронхита и как восстановиться, пациент получает индивидуально на приеме у реабилитолога после основного курса лечения.
Реабилитационные мероприятия могут иметь небольшие отличия. Это зависит от нескольких факторов, к которым относятся:
- Возраст пациента.
- Наличие сопутствующей патологии.
- Происхождение воспалительного процесса в бронхах.
- Длительность и тяжесть течения заболевания.
- Характер и полнота проведенной терапии.
- Функциональное состояние органов дыхания и организма в целом, которое определяется при помощи контрольного обследования, назначаемого лечащим врачом.
Независимо от характера, тяжести и длительности течения перенесенного бронхита все реабилитационные мероприятия включают несколько основных направлений:
- Сбалансированное по основным нутриентам питание, обеспечивающее поступление всех необходимых органических соединений, минеральных солей и витаминов в организм.
- Достаточная двигательная активность.
- Специальный массаж, дыхательная гимнастика и другие упражнения лечебной физкультуры.
- Физиотерапевтические процедуры.
Питание
Рациональное питание позволяет улучшить функциональное состояние иммунитета, слизистой оболочки бронхов, а также других органов и систем.
 Оно включает несколько важных рекомендаций:
Оно включает несколько важных рекомендаций:
- Ограничение поступления в организм продуктов питания, которые повышают нагрузку на пищеварительную систему – жирные, жареные блюда, сладости.
- Повышение в рационе количества растительной пищи, включающей овощи, фрукты и являющейся источником сложных углеводов, витаминов, клетчатки.
- Включение в рацион пищи с достаточным количеством полноценных белков – нежирные сорта мяса, а именно кролик, курица, говядина, рыба, маложирные кисломолочные продукты.
- Обеспечение достаточного поступления жидкости в организм, что позволяет железистым клеткам продуцировать мокроту, которую легче выводить наружу из бронхов. Среднесуточное количество жидкости в период реабилитации должно составлять не менее 2 л.
- Дробное питание – для снижения нагрузки на систему пищеварения. Еду рекомендуется принимать небольшими порциями не менее 5 раз в день. Ужин допускается не позднее, чем за 2 часа до предполагаемого сна.
Важно! Во время реабилитации необходимо отказаться от алкоголя в любом виде. Спирт способствует потери жидкости, высушиванию слизистой оболочки дыхательных путей и нарушению функционального состояния бронхов.
Курение также должно быть исключено.
Упражнения
Достаточная двигательная активность приводит к повышению объема кровотока в тканях бронхов. Для этого рекомендуется делать утреннюю зарядку утром в течение 10 минут, а также обеспечивать прогулки пешком на свежем воздухе не менее получаса. Полезными станут прогулки в хвойных лесах.
Массаж и дыхательная гимнастика выполняются на дому после назначения реабилитологом или в условиях лечебного учреждения.
Особе, которая перенесла бронхит, рекомендуется выполнять следующие дыхательные упражнения:
- Попытка выполнения вдоха и выдоха с закрытым ртом и зажатыми пальцами ноздрями.
- Вдохи и выдохи, которые выполняются через рот, при этом губы сжаты трубочкой для получения небольшого отверстия. Ноздри во время выполнения процедуры зажаты.
- Выполнение вдоха через рот со сжатыми в трубочку губами и зажатыми ноздрями. Выдох медленно осуществляется через нос.
На каждое упражнение выделяется 3-4 минуты, дыхательную гимнастику рекомендуется повторять 2-3 раза в день.
Для улучшения отхождения мокроты используют постуральный дренаж и вибрационный массаж грудной клетки.
Физиотерапия
Физиотерапия включает широкий спектр процедур. Они назначаются с целью реабилитации после лечения обострения хронического бронхита или для профилактики развития рецидива в межприступный период.
К распространенным процедурам относятся:
- Ингаляции с использованием муколитиков, минеральных вод, а также масляные. Цель – облегчение выведения мокроты из бронхов.
- Электрофорез с противовоспалительными препаратами.
- Магнитотерапия.
Справка. Ингаляции и электрофорез можно проводить дома. Обязательным условием является предварительное назначение врачом препаратов, а также режима и длительности выполнения процедур.
Заключение
Реабилитация после бронхита является необходимым условием восстановления бронхов. Грамотно подобранный перечень реабилитационных мероприятий позволяет снизить количество обострений бронхита. При хроническом бронхите хороших результатов удается достичь после проведения реабилитации в условиях специализированного санатория.
Загрузка…

