Развитие атеросклероза для пациентов
Рациональная диета при атеросклерозе должна способствовать коррекции нарушений липидного обмена и поддержанию нормальной массы тела.
Общие принципы гиполипидемической диеты:
Пища должна быть разнообразной, а количество потребляемых с пищей калорий должно быть таким, чтобы поддерживать идеальный для конкретного больного вес тела.
Около 15% энергетической ценности диеты должны составлять белки, 30% — жиры и 55% — углеводы.
Ограничения потребления жиров животного происхождения — количество жира (включая растительные жиры), содержащееся во всех потребляемых в течение суток продуктах, не должно превышать 30% от общей энергетической ценности пищи, причем на долю насыщенных (животных) жиров должно приходиться не более 7% от этого количества.
У лиц без дислипопротеидемий, атеросклероза и высокого 10-летнего риска смерти от сердечно-сосудистых заболеваний поступление холестерина с пищей не должно превышать 300 мг/сут.
При наличии этих состояний суточное потребление пищевого холестерина следует ограничить до 200 мг/сут. Следует отметить, что отрицательное влияние пищевого холестерина на липидный обмен менее значительно, чем потребление насыщенных жиров. Оно проявляется только в случаях, когда пищевой холестерин поступает в организм в значительных количествах, причем снижение его потребления на 100 мг в сутки уменьшает содержание
общего холестерина
в среднем всего на 1%. Поэтому при разъяснении пациентам принципов рациональной диеты необходимо подчеркивать необходимость сокращения потребления с пищей именно насыщенных (животных) жиров, а также трансизомеров жирных кислот (не рекомендуется не только сливочное масло, но и твердые маргарины, кулинарные жиры).
Мясо и мясные продукты с высоким содержанием жира целесообразно заменять бобовыми, рыбой, птицей или тощими сортами мяса. Молоко и молочные продукты должны употребляться низкожировые – ежедневно.
Увеличение потребления мононенасыщенных и полиненасыщенных жирных кислот (до 10-15% от общей энергетической ценности пищи).
Данные жиры находятся в растительном масле, морепродуктах.
Жирную морскую рыбу (лосось, тунец, скумбрия) следует употреблять не реже 2 раз в неделю.
Ограничение потребления легкоусвояемых простых углеводов (содержащихся в сахаре, варенье, конфетах) до не более 10% калорийности.
Обеспечение больных углеводами, содержащимися в свежих овощах и фруктах (моркови, свекле, капусте), бобовых (горохе, фасоли). Разнообразные фрукты и овощи необходимо употреблять несколько раз в день в общем количестве не менее 400г, не считая картофеля.
Общее потребление соли, включая соль, содержащуюся в хлебе, консервированных продуктах и т.п., не должно превышать 6г (1 чайная ложка) в сутки.
Эта рекомендация особенно важна для больных артериальной гипертензией.
Целесообразно добавление в пищевой рацион растительных стеролов/станолов (2г/сут), которые конкурентно ингибируют всасывание холестерина в кишечнике (например, в составе маргарина «Бенекол» и молочного продукта «Данакор» — рекомендовано Всероссйским Научным Обществом Кардиологов).
В ряде случаев (выраженная гиперлипопротеинемия, сахарный диабет) может потребоваться консультация специалиста – диетолога.
Следует помнить, что даже строгое соблюдение диеты позволяет снизить содержание
холестерина
не более чем на 10%.
Подробнее:
Лечебное питание при атеросклерозе
.
Диета № 10
.
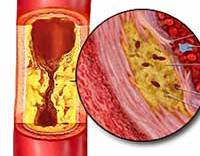
Атеросклероз кровеносных сосудов – серьезное заболевание, возникающее при образовании холестериновых бляшек на сосудистых стенках. Патологический процесс поражает разные части тела, нарушает кровообращение во всем организме, приводит к инсульту. Поэтому так важно соблюдать меры профилактики атеросклероза.
Меры для профилактики атеросклероза

Рацион больного nado обогащать пищей растительного происхождения
Профилактика атеросклероза включает в себя несколько важных мероприятий, направленных на исключение из жизни человека факторов, способных привести к образованию бляшек.
Сбалансированное питание
Здоровое питание – лучшая мера предотвращения атеросклероза сосудов. В рационе пациента не должно быть пищи, содержащей большое количество вредных жиров. Исключить из меню рекомендуется следующее:
- Жареные блюда.
- Жирное мясо.
- Молочные продукты с высокой степенью жирности.
- Копчености.
- Выпечка.
- Сладости.
- Консервы.
- Фаст-фуд.
Из напитков запрещается употреблять кофе, крепкий чай, сладкую газированную воду.
Рацион больного обогащают пищей растительного происхождения: овощами, фруктами, зеленью, орехами. Разрешается кушать нежирное мясо, рыбу, молочку с низким процентом жирности. Рекомендуется пить зеленый чай, отвары трав, натуральные соки.
Избавление от вредных привычек
Курение и злоупотребление спиртными напитками неизбежно влечет за собой патологические изменения в структуре сосудистых тканей. Поэтому для предупреждения развития атеросклероза требуется отказаться от них. В сигаретах и алкогольной продукции содержится множество вредных веществ, разрушающих сосуды, снижающих их эластичность.
ЛФК

В состав физкультуры обязательно входят три части: разминка, основное занятие и заминка
Целями лечебной физической культуры при профилактике атеросклеротической болезни являются следующие:
- Нормализация метаболизма веществ.
- Улучшение деятельности эндокринных органов.
- Стабилизация кровообращения в организме.
- Повышение функциональности сосудов и сердце.
- Укрепление сосудистых стенок.
Для предупреждения атеросклероза подходит большинство физических упражнений. Но предпочтение отдается аэробным занятиям. Для каждого пациента комплекс ЛФК разрабатывается в индивидуальном порядке. В состав физкультуры обязательно входят три части: разминка, основное занятие и заминка.
Основная часть ЛФК может включать такие упражнения:
- Сесть на стул, опереться на носочки, затем перейти на пятки.
- Принять положение стоя перед стеной, руки поставить на поверхность, подниматься на носочки, потом опускаться.
- Сесть на стул, передвигать ногами из стороны в сторону.
- Вставать то на цыпочки, то на пятки.
- Лечь на спину, ноги поднять, согнуть в колене и делать круговые движения, имитируя езду на велосипеде.
- Принять положение лежа на спине, поднять нижние конечности и выполнять скрещивающие движения.
- Сгибать и разгибать пальцы ног.
Внимание! Подобные упражнения довольно просты и не занимают много времени, но оказывают высокий лечебный эффект. Главное правило – регулярность выполнения.
Народные средства
Профилактические меры коронаросклероза не определяются одним только образом жизни. Для поддержания нормального состояния кровеносных сосудов лечащие доктора рекомендуют использовать методы нетрадиционной медицины.
Ванночки с крапивой
При профилактике атеросклероза сосудов нижних конечностей рекомендуют регулярно проводить ножные ванночки с крапивой. Такие процедуры желательно выполнять в летнее время, когда есть возможность применять свежее растение.
Для ванночки требуется крупный пучок крапивы поместить в ванну и залить кипятком. Дать средству настояться в течение 30 минут и опуститься в воду по пояс. Сидеть в ванне нужно полчаса. Повторять процедуру через день.
Чай из мелиссы

Чай из мелиссы надо выпивать каждый день по чашечке
Мелисса – целебное растение, обладающее успокаивающим эффектов, благоприятным воздействием на кровеносные сосуды, сердце, сон. С данным растением заваривают чай и выпивают каждый день по чашечке.
Вино
Алкогольные напитки запрещается пить в больших дозах и регулярно, так как они губительно влияют на организм. Но для профилактики атеросклероза сосудов головного мозга разрешают раз в неделю выпивать бокал белого или красного вина. Это поможет расширить сосуды, нормализовать кровоток.
Картофельный сок
Для снижения уровня жиров в крови широко применяют сок картофеля. Он помогает не только нормализовать холестериновый показатель, но и улучшить состояние сосудистых стенок. Готовят средство следующим образом: очищенный и вымытый картофель пропускают через терку и отжимают с помощью марли или сито.
Полученный сок пьют ежедневно по утрам. Для разовой дозировки достаточно использовать одну картошку среднего размера.
Софора японская
Хорошо помогает предотвратить развитие атеросклероза настойка на основе софоры. Для приготовления понадобится стакан измельченных стручков залить 500 мл водки, дать настояться на протяжении 3 недель в холодильнике. Употреблять лекарство по столовой ложке трижды в сутки в течение 3 месяцев.
Смесь лимона, меда и масла
Средство эффективно справляется с предотвращением образования атеросклеротических бляшек. Но его нельзя использовать, если у пациента наблюдается аллергическая реакция на продукты пчеловодства и цитрусовые.
Чтобы приготовить домашнее лекарство, требуется смешать мед, лимонный сок, растительное масло в одинаковых количествах. Принимать ежедневно в утреннее время и только на голодный желудок. Лечиться смесью необходимо в течение 3 месяцев.
Занятия спортом

Для профилактики атеросклероза требуется активно двигаться
Малоподвижный образ жизни повышает в разы риск развития атеросклероза и множества других заболевания организма. Даже при правильном питании, но отсутствии физических нагрузок вероятность образования бляшек высока. Поэтому для профилактики атеросклероза требуется активно двигаться.
В идеале следует заниматься каким-либо видом спорта, к примеру, плаванием, бегом. Если нет времени на полноценные занятия, то следует ежедневно выполнять гимнастику. При сидячей работе ее советуют делать несколько раз в день. Также рекомендуется совершать пешие прогулки.
Дополнительные рекомендации
Для предупреждения повышения холестерина в крови и развития атеросклероза также требуется избегать частых стрессовых ситуаций. Сильные эмоциональные нагрузки негативно отражаются на состоянии сосудов.
Большую роль в первичной профилактике атеросклероза играет и контроль за массой тела. Чем больше вес, тем сильнее нагрузка на кровеносные сосуды и сердце. Поэтому при ожирении важно принять меры по снижению массы. Для этого корректируется питание, выполняются физические упражнения.
Для профилактики требуется своевременно лечить патологические процессы, которые способны спровоцировать развитие атеросклероза. Наиболее часто бляшки образуются у пациентов, страдающих сахарным диабетом, гипертензией артерий, нарушениями в функционировании печени, повышенным уровнем холестерина в крови. Игнорировать данные заболевания ни в коем случае нельзя, иначе не избежать осложнений.
Атеросклеротическая болезнь способна передаваться по наследству. Поэтому людям, имеющим предрасположенность, нужно регулярно проходить медицинское обследование, особенно в пожилом возрасте.
Вторичная профилактика атеросклероза

Людям с повышенным количеством липидов необходимо регулярно обследоваться у врача
Вторичная профилактика атеросклероза сосудов предназначена для людей, которые уже имеют повышенную концентрацию жиров в крови и симптомы данного заболевания. Ее цель – подавить прогрессирование патологического процесса.
Для вторичной профилактики применяют все те же меры, что и для первичной, только добавляют прием определенных медикаментов. Основу предупреждения болезни составляют препараты, нормализующие уровень холестерина в крови и укрепляющие сосудистые стенки.
Применяют следующие типы лекарств:
- Статины, позволяющие уменьшить концентрацию жиров в крови.
- Гипотензивные средства, помогающие регулировать артериальное давление.
- «Аспирин», способствующий разжижению крови, нормализации кровотока.
Также людям с повышенным количеством липидов необходимо регулярно обследоваться у врача для своевременного выявления болезни сосудов.
Таким образом, существует первичная и вторичная профилактика атеросклероза. Она заключается в соблюдении диеты, активном образе жизни, отказе от вредных привычек и приеме некоторых медикаментов.
Описание
Атеросклероз
– заболевание, при котором в стенке аорты и артерий образуются атеросклеротические бляшки, в разной степени суживающие просвет сосудов, что приводит к нарушению кровоснабжения различных органов. Клинические проявления атеросклероза определяются тем, кровообращение каких органов и в какой степени нарушено.
- Клинические признаки
Клинические признаки атеросклероза в зависимости от локализации процесса:
- Атеросклероз коронарных артерий.
Ишемическая болезнь сердца: стенокардия, инфаркт миокарда, кардиосклероз. - Атеросклероз артерий головного мозга.
Хроническая ишемия мозга, нарушения памяти, интеллекта, инсульт. - Атеросклероз сосудов ног.
Перемежающаяся хромота. - Атеросклероз почечных артерий.
Нарушения функции почек. - Атеросклероз мезентериальных сосудов.
Ишемия органов брюшной полости. - Атеросклероз аорты.
Перемежающаяся хромота, стеноз устья аорты, аневризма аорты. - Кроме того, при семейной дислипидемии возможно развитие ксантелазмов и ксантом, панкреатита и утолщения ахилловых сухожилий.
Таким образом, атеросклероз может поражать различные участки сосудистого русла и вызывать нарушения работы различных органов. Наибольшее значение имеет атеросклероз коронарных артерий и артерий головного мозга, так как это приводит к развитию ишемической болезни сердца (к которой относится и инфаркт миокарда) и инсульта соответственно. Инфаркт миокарда и инсульт занимают первые места по причинам смертности населения развитых стран. В России эти осложнения атеросклероза также являются наиболее частыми причинами смерти.
Центральная роль в развитии атеросклероза принадлежит нарушениям обмена липидов или дислипидемиям. К основным липидам плазмы крови относят
холестерин
, эфиры холестерина,
триглицериды
,
фосфолипиды
и жирные кислоты. Основные липидные маркеры, важные для оценки риска развития атеросклероза: общий холестерин (ОХС),
липопротеиды низкой плотности
(ХС ЛПНП),
липопротеиды высокой плотности
(ХС ЛПВП),
триглицериды
(ТГ).
Атеросклероз может развиваться длительное время (годами) незаметно. До тех пор пока атеросклеротически измененные артерии не станут причиной серьезных нарушений тех или иных органов, пациент может не испытывать никаких проблем. При этом начало клинических проявлений атеросклероза может быть острым и опасным (инфаркт, инсульт). Поэтому важное значение придается точному определению факторов риска развития атеросклероза и риску развития сердечно-сосудистых осложнений и смерти. В зависимости от уровня риска определяется план лечения и/или профилактики атеросклероза и его осложнений.
- Атеросклероз коронарных артерий.
- Факторы риска развития атеросклероза
- Дислипидемия – важный биохимический фактор риска развития атеросклероза. Однако не все виды дислипидемий имеют одинаковое значение. Повышенное содержание в крови
ХС ЛПНП
наиболее неблагоприятно. Второй по значимости неблагоприятный фактор – снижение уровня
ХС ЛПВП
. Повышение уровня
триглицеридо
в – неблагоприятный фактор при сочетании с пониженным ХС ЛПВП или при наличии сахарного диабета или метаболического синдрома.
- Возраст.
Мужчины >40 лет, женщины >50 лет или с ранней менопаузой. - Курение вне зависимости от количества сигарет в день.
- Артериальное давление.
АД >140/90 мм.
рт.
ст. - Сахарный диабет 2 типа.
Глюкоза
натощак >6 ммоль/л.
- Раннее начало ишемической болезни сердца у ближайших родственников: инфаркт миокарда или нестабильная стенокардия у мужчин в возрасте
- Семейная гиперлипидемия по данным анамнеза.
- Абдоминальное ожирение. Объем талии у мужчин >94 см, у женщин >80 см или индекс массы тела >30 кг/м
2
.
- Хронические заболевания почек. Хроническая почечная недостаточность со снижением скорости клубочковой фильтрации (СКФ)
- Дислипидемия – важный биохимический фактор риска развития атеросклероза. Однако не все виды дислипидемий имеют одинаковое значение. Повышенное содержание в крови
- Категории риска сердечно-сосудистых осложнений
Для определения риска сердечно-сосудистых осложнений и смерти используют оценочную шкалу SCORE (Systemic Coronary Risk Evaluation). С помощью SCORE оценивают 10-летний риск смерти от сердечно-сосудистых заболеваний. Шкала SCORE применяется у пациентов без ишемической болезни сердца (ИБС), так как последние уже относятся к группе очень высокого риска.
Категории риска сердечно-сосудистых осложнений и смерти.
- Очень высокий риск. Пациенты с любым из следующих состояний:
- Больные с ишемической болезнью сердца и/или атеросклерозом периферических артерий, ишемическим инсультом, подтвержденными диагностическими методами (коронарография, дуплексное сканирование артерий, мультиспиральная компьютерная томография).
- Пациенты, страдающие сахарным диабетом 2 или 1 типа с повреждением органов-мишеней и с микроальбуминурией.
- Пациенты с умеренными или тяжелыми заболеваниями почек.
СКФ - Пациенты с 10-летним риском смерти по шкале SCORE ≥10%.
- Высокий риск. Пациенты с любым из следующих состояний.
- Значительное повышение одного из факторов риска развития атеросклероза, например, выраженная гиперхолестеринемия или артериальная гипертензия.
- Сердечно-сосудистый риск по шкале SCORE от 5 до 10%.
- Умеренный риск.
Пациенты по шкале SCORE от 1 до 5%.
Большинство людей среднего возраста относятся к этой группе.
Именно у них возможна либо переоценка, либо недооценка сердечно-сосудистого риска.
В этой группе в первую очередь показано применение дополнительных методов обследования для выявления атеросклероза, протекающего без клинических проявлений. - Низкий риск.
- Пациенты с риском по шкале SCORE менее 1%.
Это, как правило, молодые люди, не нуждающиеся в лечении.
- Пациенты с риском по шкале SCORE менее 1%.
Липидные параметры
Низкий риск
Умеренный риск
Высокий риск
Очень высокий риск
Общий холестерин
≤5,5 ≤5 ≤4,5 ≤4
ХС ЛПНП
≤3,3 ≤3 ≤2,5 ≤1,8
ХС ЛПВП
м >1
ж >1,2м >1
ж >1,2м
>1
ж >1,2м >1
ж >1,2
ТГ
≤1,7 ≤1,7 ≤1,7 ≤1,7 - Очень высокий риск. Пациенты с любым из следующих состояний:
- Диагностика
- Выявление клинических проявлений атеросклероза.
- Оценка риска по шкале SCORE.
- Биохимический анализ крови — определение липидного спектра:
ОХС
,
ХС ЛПНП
,
ХС ЛПВП
,
ТГ
.
- Биохимический анализ крови — определение функции печени:
АЛТ
,
АСТ
,
ГГТП
,
ЩФ
.
- Биохимический анализ крови — определение функции почек:
креатинин
,
мочевина
,
мочевая кислота
.
- Другие биохимические показатели крови:
общий белок
,
гликолизированный гемоглобин
(при сахарном диабете).
- Анализ мочи — определение выраженности
протеинурии
.
- Оценка функции щитовидной железы — определение уровней
ТТГ
,
Т3
и
Т4
в крови.
- Проведение неинвазивных инструментальных методов обследования для уточнения сердечно-сосудистого риска.
- Ультразвуковое определение толщины комплекса интима-медик сонных артерий.
- Выявление атеросклеротических бляшек в сонных артериях.
- Определение жесткости сосудистой стенки с помощью таких параметров как лодыжечно-плечевой индекс и скорость пульсовой волны.
- Определение коронарного кальция методом МСКТ.
В случае, когда традиционные биохимические показатели в пределах нормы, а у пациента имеются те или иные признаки субклинического или клинического атеросклероза, проведение дополнительных тестов позволяет врачу более точно определить риск и назначить адекватную этому риску терапию.
- Лп (А).
Норма ≤50 мг/дл для умеренного и низкого риска и - Апо В.
Норма ≤80 мг/дл для высокого и очень высокого риска n≤ мг/дл для умеренного и низкого риска. - ЛпАФЛ А2.
Норма ≤120 мг/дл. - Высокочувствительный
СРБ
.
Норма ≤2 г/л.
- Общие принципы лечения
Лечение осуществляют специалисты: терапевт, кардиолог.
- Немедикаментозная терапия
- Диета, направленная на коррекцию дислипидемии.
- Коррекция массы тела.
- Отказ от курения.
- Повышение физической активности.
- Плазмаферез.
- Фармакотерапия атеросклероза
Статины
. Снижают уровень ХС ЛПНП на 20-60% , ТГ на 10-40%, повышают уровень ХС ЛПВП на 5-15%. Статины — основной класс лекарственных средств, применяемых для лечения пациентов с атеросклерозом.
Фибраты
. Снижают уровень ТГ на 30-50%, ХСЛПНП на 10-15% и повышают ХСЛПВП на 10-20%.
- Ингибитор абсорбции холестерина в кишечнике
эзетимиб
(
эзетрол
) — новый класс препаратов для лечения гиперлипидемий и атеросклероза.
- Секвестранты жирных кислот.
- Никотиновая кислота.
Омега-3 полиненасыщенные жирные кислоты
. Снижают уровень ТГ примерно на 30%, существенно не влияя на уровни других липопротеинов.
- Немедикаментозная терапия