Пылевой бронхит национальные рекомендации
Профессиональный бронхит (пылевой, токсико-пылевой) – это бронхит который относится к одной из разновидностей ХОБЛ. Пылевые бронхиты в сочетании с пневмокониозами продолжают оставаться ведущей формой профессиональной патологии и составляют более 30% всех профессиональных заболеваний. Наибольшее распространение, по данным В.И. Зерцаловой и А.В.Палагущенной, пылевые бронхиты встречаются среди шахтеров-угольщиков (до 20%), механизаторов и работников сельского хозяйства (от 5 до 25%).
Чаще всего пылевые бронхиты развиваются от вдыхания пыли с частицами более 6 микрон (угольная пыль, пыль железной руды, цемента, торфа, огнеупоров), а также пыль при выплавке и обработке металлов, переработка хлопка, льна, шерсти, зерна, торфа, муки, смешанных видов пыли.
Содержание соединений фтора, свинца, марганца, никеля, паров кислот, углерода, сероводород, серного газа, приводят к развитию токсико-пылевого бронхита и утяжеляют его протекания.
Важными факторами, которые влияют на развитие бронхита являются:
- генетическая предрасположенность,
- курение,
- тяжелый физический труд.
Пылевым бронхитом чаще всего болеют лица мужского пола, со стажем работы более 10 лет и в возрасте за 40 лет.
Патоморфология профессионального пылевого бронхита
Пылевой (токсико-пылевой) бронхит относится к варианту негнойного обструктивного эндобронхита с выраженной и сравнительно ранней тенденцией к развития атрофических и склеротических изменений в стенках бронхов. В дальнейшем возникают изменения бронхиальных желез, дискинезия сегментарных бронхов, деформация бронхиального дерева, что в итоге приводит до застоя секрета и прогрессирования заболевания. Данные морфологические изменения выявляются бронхоскопически и могут рассматриваться, как специфические для профессионального пылевого бронхита.
Патогенез профессионального пылевого бронхита
Обструкция бронхов, которая возникла в результате патоморфологических изменений уже в начале заболевания пылевым бронхитом имеет тенденцию к прогрессированию, особенно при длительной работе с пылью.
Появляется дискинезия бронхов, что в свою очередь еще больше усложняет обструкцию. Обструкция бронхов приводит к формированию эмфиземы, а последняя способствует развитию дыхательной недостаточности. На этом фоне присоединяется инфекция, которая выполняет ведущую роль в поддержании воспалительного процесса. Патогенная микрофлора и нейтрофилы приводят к увеличению концентрации протеаз, в том числе и эластазы. Избыток эластазы и недостаточность продукции ингибитора a1 антитрипсина ведет к дисбалансу между протеазами и антипротеазами, что сопровождается деструкцией бронхиальной и альвеолярной стенки, нарушением состава иммуноглобулинов.
Клинические симптомы, диагностика профессионального пылевого бронхита
Для пылевого бронхита, в отличие от хронического бронхита непрофессиональной этиологии, характерна постепенность в нарастании клинической симптоматики.
Выделяют три стадии хронического обструктивного бронхита. На наш взгляд, для характеристики клинического течения пылевого (токсико-пылевого) бронхита целесообразно пользоваться этой класификацией.
I стадия – легко выраженный бронхит. Эта стадия часто протекает годами и начинается с появления кашля, сначала сухого с выделением скудноuj количества слизистой мокроты. Обострение бывает редко, не чаще 1-2 раза в год и расценивается как “острый бронхит” или “ОРВИ”. Во время обострения усиливается кашель, увеличивается количество выделенной мокроты, появляются невнятные признаки интоксикации, температура тела повышается до фибрильных цифр. В этот период прослушиваются в легких сухие хрипы на фоне жесткого дыхания. Под влиянием лечения признаки обострения быстро проходят (через 1-2 недели). В период ремиссии каких-либо изменений при перкуссии и аускультации легких не находят. При рентгенологическом исследовании легких в первой стадии заболевания – патологии не выявляют или может быть небольшое усиление легочного
рисунка.
Функция внешнего дыхания. Иногда может быть небольшое снижение максимальной вентиляции легких (МВЛ) и показателей пневмотахометрии на выдохе. Насыщение крови кислородом в пределах нормы. Эндоскопия – начальные признаки атрофии слизистой бронхов, умеренно выраженный отек, татуировка слизистой (отложение пылевых долек в подслизистом слое).
Через несколько лет начальная стадия переходит в II (средняя степень тяжести), или умеренно выраженный пылевой бронхит. Для него характерно дальнейшее наслоение симптомов заболевание. Кашель становится длительным, постоянным, почти всегда с выделением мокроты. Появляется
одышка даже при выполнении обычной работы, подъеме по лестнице. Впервые появляется затруднение дыхание, которое со временем переходит в приступы удушья. При аускультации легких жесткое или ослабленное дыхание, рассеянные сухие хрипы, нередко свистящие, изредка в нижних отделах влажные мелкопузырчатые хрипы.
На этой стадии более частые и длительные обострения (3-4 раза в год), продолжительностью до 4 и больше недель. Во время обострения усиливается кашель, одышка, учащаются приступы удушья. Четко проявляются признаки интоксикации (высокая температура тела, слабость, потливость). В крови
лейкоцитоз.
В зависимости от преобладающего синдрома в этой стадии может быть выделен бронхит с преимуществом астматического, инфекционно-воспалительного синдрома и эмфиземы легких. Клиническая симптоматика при таких формах заболевания будет соответствовать указанным синдромам. При рентгенологическом исследовании во II стадии пылевого бронхита всегда четкое усиление легочного рисунка и его деформация, умеренная степень эмфиземы легких, единичные бронхоэктазы.
Рентгенограмма легких у рабочего шахты 42 лет с пылевым бронхитом. Стаж роботы 20 лет.
Функция внешнего дыхания изменена. Определяется дыхательная недостаточность I-II ст. Снижены объем форсированного выдоха, ЖЕЛ, отмечается гипоксемия: насыщение крови кислородом равен 90-93%.
Эндоскопия – начальные признаки атрофии слизистой переходят в выраженный диффузный отек, складчатость слизистой, дистонию стенки трахеи_ главных бронхов и их деформацию, атрофию бронхиальных желез. Для этой стадии характерно появление начальных признаков легочного сердца.
III стадия (тяжелое течение) или осложненный бронхит. С развитием III стадии ремиссия практически отсутствуют. У больных трудно обнаружить преобладающий синдром, так как часто имеет место сочетание двух и больше синдромов. Больного беспокоит постоянный кашель с выделением мокроты, нередко слизисто-гнойной. Одышка в покое, отеки на нижних конечностях, тяжесть в правом подреберье. Выраженные и постоянные признаки интоксикации. Грудная клетка увеличена в переднезаднем размере, бочкообразная. При перкуссии – коробочный звук с участками укороченного легочного звука.
При аускультации – чередование участков ослабленного жесткого дыхания масса сухих, “свистящих”, а в нижних отделах – влажных хрипов.
Заболевание протекает с осложнениями – дифузной эмфиземой легких, вторичной бронхиальной астмой, бронхоэктазами, развитием дыхательной недостаточности.
Рентгенологические исследования указывают на выраженные изменения и деформацию легочного рисунка, развитие пневмосклероза, эмфиземы, бронхоэктазов, перифокальной инфильтрации.
Функция внешнего дыхания всегда значительно нарушена. Имеющиеся признаки легочной недостаточности II ступени. Все показатели внешнего дыхания изменены. Выраженная гипоксемия: насыщение крови кислородом снижено до 85-89%.
Эндоскопия – те же изменения, что и во II стадии, но более выражены.
Дифференциальная диагностика пылевого бронхита должна проводиться в первую очередь с другими пылевыми заболеваниями легких (пневмокониозами); хроническими бронхитами непрофессиональной этиологии.
Перечень обязательных методов обследования для постановки диагноза профессиональный бронхит:
- Общий, биохимический (белковые фракции, СРБ, билирубин, трансаминазы) и иммунологический анализ крови;
- Анализ мокроты (общий, на микрофлору и чувствительность к антибиотикам)сердца методом поликардиографии;
- Рентгенография легких в 2-х проекциях;
- Томография легких;
- Электрокардиография и ультразвуковая локация сердечных камер и сосудов;
- УЗИ сердца;
- Исследование функции внешнего дыхания;
- Определение давления в легочной артерии (методами флебографии, кинетокардиографии, апекскардиографии, реопульмографии);
- Фибробронхоскопия с последующим анализом промывных вод, цитологией мокроты, гистологическим исследованием биоптата бронхов легочной паренхимы;
- Бронхография (по показаниям).
Лечение профессионального пылевого бронхита
На раннем этапе заболевание необходимо профилактическое лечение в амбулаторных условиях или в заводских санаториях-профилакториях. В лечебный комплекс должны быть обязательно включены ингаляции щелочных растворов, бронхолитических препаратов не реже 2 раз в год, курсом 10-12 дней. Параллельно назначают витаминотерапию, физиопроцедуры, дыхательную гимнастику и массаж грудной клетки. Проводят санацию гнойных очагов в верхних дыхательных путях, своевременно лечат острые респираторные заболевания. Необходимо прекратить курение и последующий контакт с пылью.
Во II и III стадии пылевых (токсико-пылевых) бронхитов – терапия должна быть комплексной с корректировкой преобладающего синдрома и фазы заболевания (ремиссии, обострения).
При нарушении дренажной функции назначают препараты, облегчающие выделение мокроты (протеолитические ферменты, Бромгексин, бисольвон), ингаляции с раствором хлорида натрия, термопсиса, подорожника, эндобронхиальные санации с изотоническим раствором хлорида натрия, муколитическими средствами. Назначают также пролангированные формы теофиллина (теопек, теодур).
При наличии бронхоспастического синдрома – бронхолитические препараты (атровент, сальбутамол, беротек). Стероидные препараты (преднизолон, полькортолон).
Если преобладает инфекционно-воспалительный синдром – антибактериальная терапия. Она должна проводиться с учетом бактериологического выбора препарата, оптимальной дозы и срока лечения. Преимущество необходимо давать макролидам (клацид, ровамицин, сумамед) и цефалоспоринам II и III поколения. Хороший эффект достигается эндобронхиальными санациями нитрофурановых препаратов (Фурагин, фурацилин).
При дыхательной недостаточности и гипоксии применяют оксигенотерапию. Появление симптомов легочного сердца требует назначения нитратов, блокаторов АПФ (ренитек, козаар-А), сердечных гликозидов в половинных дозах, мочегонных.
Экспертиза трудоспособности больных профессиональным пылевым бронхитом
Вопрос работоспособности больного решается с учетом особенностей течения заболевания, его тяжести. При оценке трудового прогноза необходимо всегда помнить, что пылевой бронхит в большинстве случаев имеет склонность к прогрессированию, поэтому в случаях продолжения работы стоит принять во внимание профессию больного, условия труда, стаж.
В случаях пылевого бронхита I ст. больной может быть оставлен на предыдущем месте работы при условии динамического наблюдения и проведения профилактического лечения не реже двух раз на год. Если имеет место прогрессирование заболевания, необходимо перевод на другую работу.
При переходе болезни во II ст., но при благоприятном течении больные могут быть оставленные на предыдущей работе, особенно рабочие предпенсионного возраста, при условии малой запыленности воздуха и постоянного лекарственного надзора.
Работники молодого возраста требуют рационального трудоустройства с переквалификацией или установлению III группы профессиональной инвалидности на время освоения новой специальности.
При пылевом бронхите II ст., что протекает с частыми, длительными обострениями, присоединении астматического синдрома, дыхательной недостаточности I-II степени, больные не могут выполнять работу в условиях запыленности воздуха, они должны быть направленеми на МСЭК для определения степени нетрудоспособности.
Больные с III ст., бронхита, как правило, нетрудоспособны , и требуют II, а иногда I группы инвалидности по профессиональному заболеванием.
Профилактика профессионального пылевого бронхита
Заключается в улучшении условий труда, которые должны быть направлены на уменьшение пылеобразования в процессе производства, снижение концентрации пыли в производственных помещениях.
Необходимо постоянное применение рабочими противопылевых респираторов, введение на производстве ингаляций щелочных, соляно-щелочных растворов. Важное значение имеют качественные предыдущие и периодические медицинские осмотры, а также своевременное лечение острых заболеваний верхних дыхательных путей.
Литература: Профессиональные болезни / под ред: А.В Афанасьев, С.Я. Доценко, С.И. Свистун, В.М. Тяглая
Тактика лечения: главным является снижение темпов прогрессирования заболевания.
Цели лечения:
— уменьшить выраженность симптомов;
— предотвратить развитие обострений;
— поддерживать оптимальную функцию легких;
— повысить повседневную активность, качество жизни и выживаемость.
Немедикаментозное лечение
Первым и наиболее действенным методом для этого служит прекращение курения.
Любые консультации о вреде курения эффективны и должны использоваться при каждом приеме.
Медикаментозное лечение
При простом (катаральном) хроническом обструктивном бронхите основным методом лечения является использование отхаркивающих средств, направленных на нормализацию мукоцилиарного клиренса и профилактики присоединения гнойного воспаления.
В качестве отхаркивающих можно использовать препараты рефлекторного действия — термопсис и эпикуана, алтей, багульник или резорбтивного действия — йодистый калий, бромгексин; или муколитики и мукорегуляторы — амброксол, ацетилцистеин, карбоцистеин, которые разрушают мукополисахариды и нарушают синтез сиалумуцинов мокроты.
При обострении процесса проводят 1-2 недельную
антибактериальную терапию с учетом антибиотикограмм.
Предпочтение отдается препаратам макролидов новых генераций, амоксициллин+клавулановая кислота, клиндамицин в сочетании с муколитиками.
При обострениях заболевания назначают антибактериальную терапию (спирамицин 3000 000 ЕД х 2 раза, 5-7 дней; амоксициллин+клавулановая кислота 500 мг х 2 раза, 7 дней; кларитромицин 250 мг х 2 раза, 5-7 дней; цефтриаксон 1,0 х 1 раз, 5 дней).
При гипертермии назначают парацетамол.
По получению результатов бактериологического исследования в зависимости от клинического эффекта и выделенной микрофлоры вносятся коррективы в лечение (цефалоспорины, фторхинолоны и др.).
Важное место в лечении ХБ принадлежит методам лечебной дыхательной гимнастики, направленных на улучшение дренажной функции бронхиального дерева и тренировку дыхательной мускулатуры. Одновременно с этим определенное значение имеют физиотерапевтические методы лечения и лечебный массаж дыхательной мускулатуры.
Для лечения и профилактики возникновения микоза при длительной массивной антибиотикотерапии — итраконазол оральный раствор по 200 мг 2 р.сут., в течение 10 дней.
Основой симптоматического лечения хронического бронхита являются бронхолитические средства, предпочтительно в ингаляциях — фиксированная комбинация фенотерола и ипратропия бромида.
Ингаляционные кортикостероиды регулярно используются только для пациентов с клиническим улучшением и зафиксированным положительным спирометрическим ответом на пробный курс ингаляционных кортикостероидов или ОФВ1< 50% от должных значений и повторных обострениях (например, 3 раза за последние 3 года).
Показания к госпитализации:
1. Субфебрильная температура более 3 дней и выделение гнойной мокроты.
2. Снижение показателей ФВД более 10 % от исходных ОФВ1, ЖЕЛ, ФЖЕЛ, Тиффно.
3. Нарастание дыхательной недостаточности и признаки сердечной недостаточности.
Профилактические мероприятия: необходимо исключить факторы риска, необходима ежегодная вакцинация противогриппозной вакциной и бронходилататоры короткого действия по потребности.
Дальнейшее ведение, принципы диспансеризации
При рецидиве обструктивного синдрома больной нуждается в консультации и дальнейшем лечении у пульмонолога и аллерголога.
Перечень основных медикаментов:
1. *Ипратропия бромид аэрозоль 100 доз, ипратропия бромид 21 мкг
2. *Сальбутамол аэрозоль 100 мкг/доза; таблетка 2 мг, 4 мг; раствор для небулайзера 20 мл
3. *Теофиллин таблетка 200 мг, 300 мг таблетка ретард 350 мг
4. *Фенотерол аэрозоль 200 доз
5. *Салметерол аэрозоль для ингаляции 250 мкг/доза
6. **Амброксол сироп 15 мг/5 мл; 30 мг/5 мл; раствор 7,5 мг/мл
7. **Амоксициллин пероральная суспензия 250 мг/5 мл
8. ** Амоксициллин+клавулановая кислота таблетки, покрытые оболочкой 500 мг/125 мг, 875 мг/125 мг, порошок для приготовления раствора для внутривенного введения во флаконах 500 мг/100 мг, 1000 мг/200 мг
9. **Парацетамол сироп 2,4% во флаконе; суспензия; суппозитории 80 мг
10. *Азитромицин 500 мг, капсулы
11. Итраконазол оральный раствор 150 мл — 10 мгмл
12. *Метронидазол 250 мг, табл.
13. *Ипратропия бромид 21 мкг+фенотерола гидробромид 50 мкг
Перечень дополнительных медикаментов:
1. *Аминофиллин раствор для инъекций 2,4% в ампуле 5 мл, 10 мл
2. *Бекламетазон аэрозоль 200 доз
3. *Флютиказон аэрозоль 120 доз
4. *Кларитромицин 500 мг, табл.
5. *Спирамицин 3 млн. ЕД, табл.
Индикаторы эффективности лечения:
1. Купирование обструктивного синдрома.
2. Нормализация температуры тела.
3. Исчезновение кашля.
* — препараты, входящие в список основных (жизненно важных) лекарственных средств.
** — входит в перечень видов заболеваний, при амбулаторном лечении которых лекарственные средства отпускаются по рецептам бесплатно и на льготных условиях.
Основным клиническим проявлением бронхита является кашель. Если он продолжается в течение длительного времени, то это хроническая форма заболевания. При лечении важно придерживаться рекомендаций, полученных в медицинских учреждениях.
Что такое хронический бронхит
Хронический бронхит – это длительное заболевание бронхов, характеризующееся присутствием кашля с мокротой на протяжении 2–3 месяцев в течение последующих 2 лет. Хронический бронхит (клинические рекомендации разрабатывались практикующими врачами), это болезнь, которую возможно лечить, но лучше предупредить.
Распространённость его увеличивается в возрастной категории людей 55–69 лет. Среди этой группы заболеванием страдают 15% городских мужчин и 23% живущих в сельской местности. Почти каждый второй мужчина после 70 лет, проживающий вне города, имеет признаки хронического бронхита.
Виды хронического бронхита
Бронхит бывает острый и хронический. Первый проявляется влажным кашлем, вызывающим слизь в сочетании с простудой или инфекцией верхних дыхательных путей. Поражение бронхов имеет преходящий характер. При хронической форме также присутствует влажный кашель, густая слизь, но заболевание длится продолжительное время и имеет длительный характер.

Хронический тип заболевания характеризуется наличием или отсутствием обструкции в дыхательных путях:
- Обструктивный характеризуется отёчностью и сужением дыхательных путей, повышенной выработкой слизи, которая препятствует попаданию воздуха в лёгкие.
- Необструктивный характер заболевания протекает с выделением слизи, мокроты, но без вентиляционных нарушений.
Каждый вид имеет свою характеристику мокроты:
- слизистую;
- слизисто-гнойную;
- гнойную.
Стадии и степени хронического бронхита
Классификация заболевания опирается на показатели функционального состояния лёгких.
Исходя из этих показателей, различают 4 стадии болезни:
- лёгкая;
- среднетяжёлая;
- тяжёлая;
- крайне тяжёлая.
Как показала практическая медицина, такое разделение не всегда отражает все случаи заболевания. В терапии переход от одной стадии в другую, часто не различим.
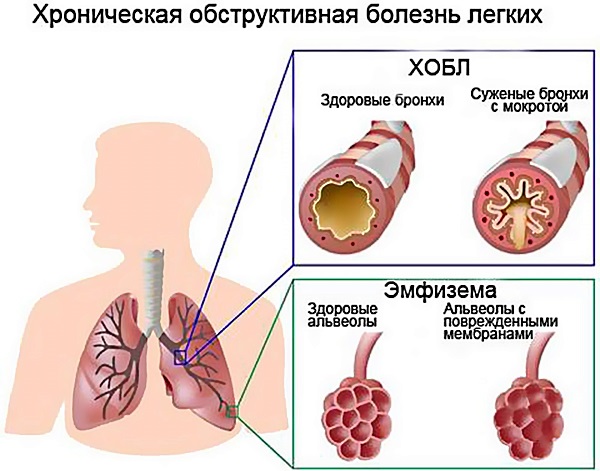
Классификация ХОБ по тяжести:
| Степени заболевания | Тяжесть протекания | Описание симптомов |
| Нет | Одышка при усильной физической нагрузке | |
| I | Лёгкая | Одышка при быстрой ходьбе по ровной местности |
| II | Средняя | Из-за одышки ходьба по ровной местности замедляется, дыхание прерывистое, с остановками, при ходьбе по ровной местности в умеренном темпе |
| III | Тяжёлая | Сильная одышка после прохождения100 м или нескольких минут ходьбы по ровной местности |
| IV | Очень тяжёлая | Пациент задыхается, при одевании и раздевании, сильная одышка, не дающая возможность выходить из дома |
Осложнения при бронхите подразделяют на две группы:
- связанные с инфекцией: пневмония, неаллергический бронхит, астматический, расширение бронхов;
- связанные с прогрессирующим развитием бронхита: эмфизема, лёгочная, дыхательная недостаточность, лёгочный пневмосклероз, развитие лёгочного сердца.
Симптомы хронического бронхита
Первичным недомоганием, с которым больные обращаются в поликлиники, является кашель, мокрота, слизь, выделяющиеся при отхаркивании, нередко присутствует и одышка. Симптомы ярко выражены по утрам, после пробуждения. В холодные сезоны такие пациенты подвержены частым простудам. Иногда врачи диагностируют у них «бронхит курильщика», тем самым оттягивая сроки начала лечения.
Но на первом этапе кашель является единственным симптомом развивающейся болезни.
В период обострения болезни появляются дополнительные симптомы:
- рассеянное хрипение в лёгких;
- снижение работоспособности;
- сильное потоотделение;
- слабость;
- головная боль;
- миалгия.
 На схеме перечислены симптомы и причины возникновения хронического бронхита.
На схеме перечислены симптомы и причины возникновения хронического бронхита.
При обструктивной форме обнаруживаются признаки:
- одышки;
- сухого кашля без выделения мокроты;
- высоких хрипов.
В периоды ремиссии у больных продолжается кашель с выделением мокроты, но одышка и другие симптомы пропадают.
Причины появления хронического бронхита
По данным ВОЗ, это заболевание является четвёртой лидирующей причиной смертности в мире. В возникновении необструктивной формы бронхита играет большую роль последствие курения, как активного, так и пассивного.
Ежедневное раздражение слизистой оболочки бронхов вызывает усиленную продукцию слизи. При этом нарушается защитная функция бронхов и поступление нужного количества кислорода.
Помимо курения, причинами развития бронхита могут быть:
- длительное вдыхание пыли, химикатов;
- кислотный рефлюкс;
- инфекции, подавляющие работу иммунной системы;
- возраст (после 60 лет увеличивается риск заболевания).
Причины обструктивной формы:
- тяжесть бронхиальной недостаточности;
- избыточная масса тела;
- плохое питание;
- частота, тяжесть приступов;
- лёгочная гипертензия.

При отсутствии лечения возникают причины для летального исхода:
- дыхательная недостаточность;
- рак лёгкого;
- опухоли различной локализации.
Диагностика хронического бронхита
Хронический бронхит (клинические рекомендации разработаны Федеральным Центром диагностики и лечения ХОБЛ) предполагает следующие методы диагностики:
Лабораторные:
- анализ крови;
- исследование мокроты на цитологию;
- микробиологическое и бактериологическое исследование мокроты.
Инструментальные:
- рентгенография грудной клетки;
- бронхоскопическое исследование;
- электрокардиография, с целью исключения простудных заболеваний
- эхокардиография, чтобы исключить заболевания сердца.
Функциональные:
- бронходилатационный метод, для проведения диагностики назначаются специальные препараты, бронхолитики и оценивается их влияние на организм;
- мониторинг функции лёгких, проводится у больных, находящихся на искусственной вентиляции лёгких;
- спирометрия, для оценки тяжести заболевания, позволяющий измерить объём лёгких, объём вдоха за одну секунду и скорость выдоха.
Лабораторные анализы сдаются в муниципальных поликлиниках или частных медицинских центрах, стоимость в которых оценивается:
- анализ крови: 200–300 руб.;
- цитологические пробы, микробиологические: от 500 до 1 тыс. руб.
Инструментальную диагностику можно провести в районной поликлинике или в частном медицинском центре, стоимость в котором составит от 1 тыс. до 2 тыс. 700 руб. Стоимость функциональных исследований, например, спирометрии, составляет от 700 до 1 тыс. 200 руб.
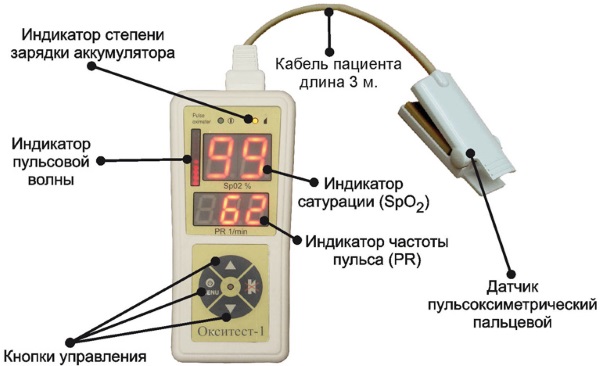
Степень тяжести определяется с помощью диагностических процедур:
- Пульсоксиметрия. Неинвазивный метод, при котором определяется степень насыщения крови кислородом. Проводится с помощью аппарата пульсоксиметра. Стоимость процедуры: 500 –1тыс. руб.
- Пикфлоуметрия. Метод исследования, определяющий максимальную скорость, с которой человек может выдохнуть после полного глубокого вдоха.
- Пневмотахография. С помощью этого метода определяют объём скорости потока вдыхаемого и выдыхаемого воздуха.Объём фиксируется в спокойном и форсированном дыхании. Стоимость услуги: от 360 руб.
Диагностирование хронического бронхита задача не из лёгких. На начальной стадии инструментальные и лабораторные исследования не всегда подтверждают наличие заболевания.
Когда необходимо обратиться к врачу
После заболевания острым бронхитом, если он был пролечен надлежащим образом, стенки бронхов восстанавливают свою прежнюю структуру и продолжают работать в обычном режиме. Мукоциллиарный аппарат, отвечающий за чистоту дыхательных путей, восстанавливается.
Если терапия была некачественная, то бронхит может принять затяжной, хронический характер. Любое воспаление в бронхах до конца не исчезает, урон, который им был нанесён, остаётся. При каждом последующем обострении площадь воспаления расширяется.
Поэтому после заболевания следует обратить внимание, не остались ли симптомы, которые не прекращаются или повторяются:
- частые приступы острого бронхита;
- хрипящий кашель, который не проходит в течение нескольких недель;
- сбивчивое дыхание;
- увеличенное количество слизи тёмно-жёлтого или зелёного цвета при кашле;
- боль в груди при вдохе и выдохе.
При первых признаках недомогания следует посетить врача.
Профилактика хронического бронхита
Первичная профилактика заключается в активной терапии первого затяжного воспалительного процесса в лёгких и предусматривает следующие меры:
- Короткие курсы ГКС (терапия глюкокортикостероидами) 1– 2 раза в год.
- Приём Атровента.
- Отказ от курения.
- Пневмотропные бактериальные вакцины.
- Диета с повышенным содержанием белка.
- Проведение гимнастики по Кузнецову.
В периоды обострения хронического бронхита правильно будет:
- принимать только те антибиотики, которые чувствительны к возбудителям (препараты выписываются по результатам анализа мокроты);
- включать в рацион продукты, богатые белком;
- выполнять дыхательную гимнастику по Кузнецову.
Нельзя из года в год принимать одни и те же антибиотики и злоупотреблять углеводистыми продуктами.
Методы лечения хронического бронхита
Хронический бронхит (клинические рекомендации, прежде всего, касаются предупреждения прогрессирующего развития) лечится по следующей схеме:
- Нелекарственное воздействие: снижение симптомов риска; образовательные программы.
- Медикаментозное лечение.
К первой группе относятся мероприятия:
- отказ от курения, в том числе лекарственными методами;
- увеличение физической активности;
- проведение вакцинации против пневмококковой инфекции и гриппа.
Пациенты с необструктивным хроническим бронхитом проходят лечение амбулаторно.
Лекарственные препараты
Хронический бронхит лечится лекарствами, выбор которых зависит от клинических симптомов, частоты обострения, рекомендации врача. У большей части больных на обострение болезни влияют неинфекционные факторы. У 35% больных это случается в связи с респираторной вирусной инфекцией. В таком случае врачом составляется фармакологическая схема лечения.
- Терпапия антибактериальными средствами.
- Бронхорасширяющие препараты.
- Вспомогательные методы лечения.
К первой группе относятся пероральные препараты с 1–2 разовым циклом приёма в сутки.
- Цефалоспорины 2 поколения.
- Амоксициллин с клавуановой кислотой. Активен в отношении грамотрицательных и грамположительных аэробов. Дозирование рассчитывается в зависимости от веса больного. Больным, с массой тела выше 40 кг, доза предлагается от 250 мг до 500 мг, в зависимости от тяжести заболевания. Цена 45 руб.
- Кларитромицин (Фромилид). Действует против определённых бактерий. Доза: не более 500 мг. Цен7а: от 70 руб.
Антибактериальную терапию назначают, после получения результатов исследования слизи, или когда неэффективны другие препараты. Ко второй группе препаратов относят b2-симпатомиметики, антихолинергики и теофиллин. Препараты и их доза назначаются в зависимости от тяжести и формы заболевания.
Бронхолитические препараты выпускаются в виде аэрозолей, обычно дозированных, лечение производится также небулайзерами. Они используются в случае тяжёлой бронхиальной обструкции.

Назначаемые препараты:
| Лекарство цена (в руб.) | Доза для ингалятора | Раствор для небулизайзера | ||
| Одноразовая доза в мг | Суточная доза в мг | Одноразовая доза в мг | Суточная доза с мг | |
| Сальбутомол 90 –100 | 0,1–0,2 | 0,4–1,2 | 2,5–10,0 | 10,0 |
| Тербуталин | 0,25–0,5 | 1,0–3,0 | 0,5 | 2,0 |
| Фенотерол 270 | 0,2–0,4 | 0,8–2,0 | 1,0 | 4,0 |
| Ипратропиума бромид 280-360 | 0,02– 0,04 | 0,08–02 | 0,25– 0,5 | 1,0–20 |
Также применяются мукорегуляторные средства:
- Амброксол. Муколитический препарат, разжижающий мокроту, способствующий её выведению из бронхов. Назначают в виде таблеток, внутривенно или с помощью небулайзера. Доза – не более 30 мг, разбитая на 3 приёма. Цена: от 20 руб. за 10 таблеток.
- Ацетилцистеин. Стабилизирует процесс вывода мокроты, увеличивает её объём, тормозит производство цитокинов. Назначаемые дозы: 600–1200 мг в день. В случае применения препарата в небулайзере используется 300–400 мг в течение 2 раз в сутки. Цена: от 60 руб.
- Карбоцистеин. Улучшает качество мокроты, стимулирует восстановление слизистой. Суточная доза:1500–2250 мг.
Препараты для базисной терапии хронической болезни лёгкой степени:
- Атровент. Бронхолитическое средство, предотвращает развитие бронхоспазма. Цена: от 200 руб.
- Витамин С. Принимается при дефиците витамина по 1000 мг в день. Цена от 250 руб.
- Рибомунил. Активирует противовирусный иммунитет. Для лечения или профилактики хронического бронхита предлагается разовая доза в 0,75 мг, что соответствует 3 таблеткам. Первоначально принимается 4 днея подряд, а затем пропивается в течение 5 месяцев, каждые 4 дня нового месяца. Цена: от 260 руб.
- Преднизолон. Назначается при обструктивном заболевании дыхательных путей. Принимается перорально в утреннее время либо всю суточную дозу сразу, либо двойную дозу через день. Схему приёма лекарства расписывает врач. Цена: от 20 руб. за 10 таб.
- Амоксициллин.

Препараты, относящиеся к глюкокортикостероидам, используются при недейственности базисных лекарственных средств. Но они часто приводят к побочным эффектам: стероидным язвам ЖКТ, стероидному диабету, остеопорозу.
Народные методы
Альтернативная терапия хронического бронхита состоит в улучшении работы функции лёгких и уменьшение тяжести симптомов.
Травяные настои, помогающие при хроническом кашле:
- Имбирь, ослабляет и разрушает густую слизь, помогает дышать. Можно использовать в виде настойки, свежий для заварки.
- Тимьян. Уменьшает застойные явления, позволяет дышать нормально. Можно добавлять как заварку для чая, соединив тимьян с мёдом.
- Корень алтея.
- Багульник.
- Листья подорожника.
- Листовая часть травы мать-и-мачеха.
- Корень солодки.
Для приготовления настоев следует заваривать травы кипятком, дать им настояться в течение нескольких часов, а затем принимать по нескольку раз в день, разбавляя водой. Некоторые минералы могут помочь в борьбе с симптомами бронхита. Полезным минералом будет цинк, принимаемый в виде глюконата цинка от 15 до 25 мг в день.

Для лечения бронхита используются домашние средства:
- Мёд. Можно добавлять по одной ложке в чай, или делать пасту вместе с толчёным имбирём и 1–2 шт. гвоздики. Пасту следует принимать по 1 ч. л. 2–3 раза в день.
- Куркума. Противовоспалительные свойства её помогают уменьшать количество слизи. Для этого следует добавить 1 ч. л. порошка в стакан молока. Перем?

