Психотерапия бронхиальной астмы у детей
Психотерапия у детей и подростков с бронхиальной астмой
Бронхиальная астма — типичное для детского и подросткового возраста психосоматическое заболевание с явной тенденцией к хроническому течению. В целом, понятия «психосоматические», или «психофизиологические», заболевания включают расстройства с соматической симптоматикой и отчетливой органической патологией, при которых, однако, причиной или поддерживающими болезнь факторами могут быть психические влияния.
Для последних десятилетий характерно все более настороженное отношение к постулату о причинной связи между психическими влияниями (например, травмирующими переживаниями, продолжительными конфликтами) и соматическими проявлениями болезни (повреждениями тканей различных органов).
Под бронхиальной астмой мы понимаем приступы удушья с удлиненным и затрудненным выдохом, связанные со спазмами гладкой мускулатуры малых бронхов и бронхиол. Учащение таких приступов может угрожать жизни. В промежутках между приступами часто не бывает никаких жалоб.
Бронхиальная астма — наиболее частое хроническое заболевание в детском и подростковом возрасте. В больших детских популяциях им страдают около 2—4% детей. В ФРГ сообщается о частоте 1—2%. 30—40% случаев манифестируют в пубертатном возрасте. Ведущим в клинической картине является астматический приступ, обусловленный спазмами гладкой мускулатуры бронхов с гиперсекрецией слизи, а иногда и отеком.
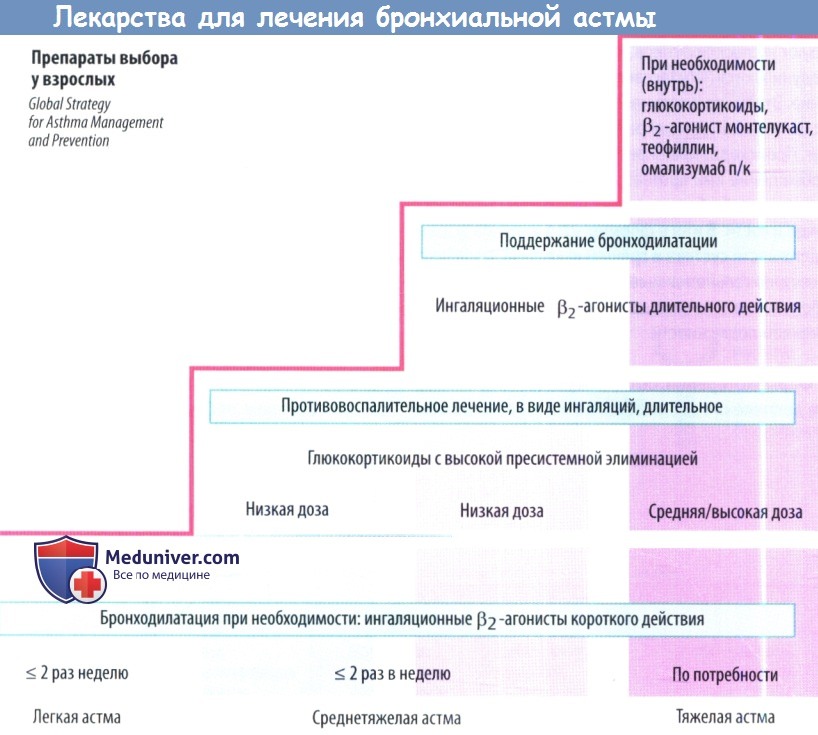
Классификация бронхиальной астмы
Современные схемы классификации отражают упомянутую выше необходимость осторожного отношения к тезису об очевидной связи между психическими воздействиями и соматическими изменениями при так называемых «классических» психосоматических заболеваниях, к которым относится бронхиальная астма. Это не означает, что при бронхиальной астме психические влияния не играют никакой роли.
В МКБ-10 различные формы астмы включены в рубрику «психологические и поведенческие факторы, связанные с заболеваниями, классифицированными в других разделах» (F 54). Поясняется: «Эта категория должна использоваться для регистрации наличия психологических или поведенческих факторов, играющих существенную роль в этиологии соматических заболеваний, классифицируемых в других главах МКБ-10». Органические компоненты регистрируются дополнительно под рубрикой J 40—J 47, включающей «хронические заболевания нижних дыхательных путей».
Относительно этиологии и патогенеза сегодня считают, что бронхиальная астма должна рассматриваться главным образом в рамках мульти-факторной теории, пытающейся интегрировать различные моменты, способствующие развитию заболевания или провоцирующие приступы.
Предполагают наличие генетической предрасположенности, приводящей к манифестации болезни при воздействии различных провоцирующих факторов (инфекции, иммунологической реакции, эмоциональной нагрузки). Важную роль при этом играют психологические и семейные отягощающие ситуации. Они не являются единственными или ведущими причинами, но имеют значение для возникновения и поддержания болезни в целом или астматического приступа.
Эта осторожная и умеренная гипотеза об этиологии и патогенезе бронхиальной астмы учитывает тот факт, что многие ранее сформулированные психогенетические теории (например, теории специфической личностной структуры, специфических семейных конфликтов или специфических отношений между матерью и ребенком) были опровергнуты эмпирическими исследованиями. Взаимосвязи между различными обсуждаемыми факторами представлены на рисунке.

Психологическая поддержка детей и подростков с бронхиальной астмой
В соответствии с многочисленностью факторов, имеющих отношение к возникновению и сохранению симптомов бронхиальной астмы, варьируют методы психологической поддержки: используются индивидуальные, групповые и семейно-терапевтические подходы. Их можно систематизировать следующим образом:
1. Применение психотерапии в дополнение к медикаментозному лечению и общему образу жизни пациента. Этот принцип эффективен при всех психосоматических (психофизиологических) заболеваниях. Подробно разъясняя пациенту и его семье природу заболевания, необходимо в первую очередь содействовать тому, чтобы принимались и проводились необходимые мероприятия соматической терапии.
2. В сфере психотерапии хорошо зарекомендовали себя следующие мероприятия:
• попытка устранить астматические приступы с помощью методов поведенческой терапии (например, путем систематической десенсибилизации или методики оперантного обусловливания);
• методики релаксации (такие, как аутогенный тренинг) для устранения страха — по показаниям;
• индивидуальная разговорная терапия (глубинно-психологическая или конфликт-центрированная), если предварительное исследование выявило серьезные личностные конфликты. Она ориентирована, как правило, на ближайшее окружение пациента (школа, семья, профессиональная ситуация);
• проблемо-центрированная семейная терапия, если в семье имеются неразрешимые конфликты, выражено стремление избегать их или сформировались альянсы, постоянно наносящие вред пациенту;
• хорошо зарекомендовали себя и методы групповой терапии, применяемые для устранения социальной изоляции детей или подростков и помогающие им почувствовать, что они не одиноки со своими проблемами. Групповая терапия дает также возможность обсуждать стратегии преодоления трудностей и сравнивать их у детей и подростков.
Наряду с этими общими принципами существуют и стандартизированные психотерапевтические программы, чаще всего на базе поведенческой терапии. Они исходят, как правило, из функционального анализа астматического процесса, причем объективно фиксируются наиболее частые (поведенческие эксцессы) и редкие (поведенческие дефициты) варианты поведения во взаимосвязи с астматическими приступами.
Для самих мероприятий поведенческой терапии важно выбрать соответствующую мишень. Эта терапевтическая мишень может существовать на разных уровнях:
• на уровне физиологических измерений (объем выдоха, частота дыхания и т. п.);
• на уровне симптоматики, сообщаемой самим пациентом (например, страх, раздражительность, утомляемость, чувство обделенности вниманием);
• на уровне объективных данных о поведении (таких, как число приступов астмы в неделю, число посещений врача).
После тщательного функционального анализа, учитывающего все три названных уровня, следует вмешательство, направленное на соответствующие симптомы. При этом могут применяться различные методы поведенческой терапии (методики релаксации, биологическая обратная связь, систематическая десенсибилизация, когнитивные стратегии контроля и т. д.).
Использование различных мероприятий зависит от результатов анализа поведения. Методы релаксации и тренинг с использованием биологической обратной связи применяются тогда, когда имеется выраженное состояние страха и напряжения. Когнитивные стратегии контроля используются втех случаях, когда пациент либо недооценивает свои симптомы, либо придает им чрезмерное значение. Он должен научиться оценивать свою симптоматику.
Так как способы лечения различны в зависимости от исходного состояния, трудно рекомендовать общую программу. Она может строиться из разных элементов с учетом особенностей данного случая.
Прогноз бронхиальной астмы у детей и подростков
Несмотря на интенсивные психотерапевтические меры и комбинированную психологическую и медикаментозную терапию, примерно у 25% больных детей и подростков болезнь переходит в хроническую форму (меньше чем у половины из них — в тяжелую).
Согласно Штейнхаусену, бронхиальная астма, начинающаяся в детстве, характеризуется у 30% больных наступлением длительной стабильной ремиссии, у 20% — ремиссией в периоды отсутствия аллергенов, и еще у 20% — развитием других аллергических симптомов или заболеваний. Летальность составляет 1%. Если клиническая симптоматика возникает лишь во время инфекций, прогноз особенно благоприятен. Неблагоприятные прогностические факторы — высокая частота приступов и сочетание астмы с экземой.
В остальном следует согласиться, что психологические факторы сильно влияют на течение бронхиальной астмы и это позитивно отражается на целенаправленном применении психотерапии.
— Рекомендуем посетить наш раздел с интересными материалами на аналогичные тематики «Психология»
Оглавление темы «Психотерапия хронических заболеваний»:
- Эффективность психотерапии нервной булимии
- Психотерапия при хронических заболеваниях у детей — цели, задачи
- Юношеский диабет — эпидемиология, клиника, психотерапия
- Психотерапия у детей с почечной недостаточностью и на гемодиализе
- Психотерапия у детей с онкологическими заболеваниями
- Психотерапия у детей с гемофилией
- Психотерапия у детей и подростков с муковисцидозом
- Психотерапия у детей и подростков с болезнями сердца
- Психотерапия у детей и подростков с эпилепсией
- Психотерапия у детей и подростков с бронхиальной астмой
Психотерапия и ее эффективность в комплексе лечения бронхиальной астмы у детей
Ключевые слова: бронхиальная астма, психотерапия.
Бронхиальную астму рассматривают как аллергическое заболевание, при котором происходят функциональные нарушения центральной нервной системы, что усугубляет течение болезни. Еще П.К. Булатов выразил мнение о том, что в возникновении приступов удушья лежит образование патологической доминанты. При бронхиальной астме меняется личностная структура, формируется невротическое развитие личности абсесивного либо астенического типа [2,3,13–15,17].
У детей, больных астмой, эмоциональные нарушения возникают чаще [1–9,15]. Наблюдаются тревожность, рассеянность, ограничение общения, социальная изоляция [15–18]. Большинство проблем – результат недостаточного лечения. Для предотвращения их необходимы ранняя диагностика, обучение пациента и эффективная терапия с самого начала заболевания. У значительной части больных достигается терапевтический эффект, однако для этого необходимо обучение пациентов и их родителей навыкам оказания помощи. Летальные исходы при астме более часты у подростков [18]. Эти пациенты требуют особого внимания, поэтому необходимо сочетать медикаментозную и немедикаментозную терапию, в частности метод психотерапии. Нервно-психические нарушения при бронхиальной астме значительно снижают эффективность традиционных видов лечения, способствуют фиксации и углублению функциональных нарушений, неадекватных соматическому компоненту. Это вызывает необходимость применения лечебных методов, направленных на нормализацию функционального состояния центральной нервной системы, а также психотических расстройств личности. Одним из таких методов и является психотерапия.
С.С. Либих и В.Е. Рожнов выделяют 3 возможности психотерапевтического воздействия:
- на невротический (или функционально-динамический) компонент соматического заболевания;
- на психический компонент комплекса этиологических факторов;
- на личность больного с целью изменения ее реакции на болезнь.
Об успешном применении психотерапии, в частности гипнотерапии, при бронхиальной астме у взрослых больных имеется ряд сообщений, приводятся данные об успешном использовании гипносуггестина, рациональной психотерапии и электросне при бронхиальной астме у 200 больных, из них возрастную подгруппу от 10 до 20 лет составили всего 22 человека. Других публикаций о применении гипнотерапии при бронхиальной астме в детской практике мы не нашли. И.Д. Игнатьева и соавторы сообщают о купировании приступа бронхиальной астмы убеждением ребенка в том, что с помощью специального ритма дыхания у него прекратится приступ. Эти же авторы с успехом применяли рациональную психотерапию в сочетании с транквилизаторами при бронхиальной астме у детей.
Мы использовали психотерапию как лечебный метод при бронхиальной астме у 43 больных в возрасте 10–12 лет, по полу дети распределились следующим образом: 25 мальчиков и 18 девочек. У этой группы больных в анамнезе имелись указания на возникновение приступов удушья при психоэмоциональном напряжении. Помимо психогенных факторов, анамнестически прослеживалась провоцирующая роль физической нагрузки, ингаляционных ирритантов, метеорологических факторов. У всех детей были проведены методы специфической диагностики в полном объеме. Результаты кожных аллергических проб приводятся в табл. 1.
Таблица 1. Результаты кожных аллергических проб у 43 больных
Аллергены | Количество случаев | Степень выраженности кожных аллергических проб | ||||
абс. цифра | % | + | ++ | +++ | ++++ | |
| Бытовые | 21 | 25,6 | 7 | 6 | 5 | 3 |
| Эпидермальные | 4 | 4,9 | 2 | 1 | — | 1 |
| Пыльцевые | 5 | 6,1 | — | 3 | — | 2 |
| Лекарственные | 3 | 3,6 | — | — | — | 3 |
| Пищевые | 15 | 18.3 | — | 7 | 7 | 1 |
| Грибковые | 3 | 3,6 | — | 1 | 1 | 1 |
| Бактериальные | 31 | 37,9 | 6 | 9 | 7 | 9 |
Всего | 82 | 100,0 | 15(18,3%) | 27(32,9%) | 20(24,4%) | 20(24,4%) |
Как видно из представленной таблицы, самая высокая степень положительной кожной аллергической пробы была получена с бактериальными аллергенами – 31 (37,9%), затем – с бытовыми – 21 (25,6%) и пищевыми аллергенами – 15 (18,3%).
Среди полученных проб в 40 случаях (48,8%) резко положительными были с аллергенами инфекционного и неинфекционного происхождения. Полученные данные подтверждены провокационными назальными и ингаляционными пробами. В период наблюдения все дети находились в состоянии ремиссии и не получали медикаментов.
В стационаре лечение, как правило, было комплексным, т.е. уже к лечебным методам (медикаменты, ЛФК, физиотерапия) добавляли специальную психотерапию. Больные в поликлинике получали психотерапию без сочетания с другими лечебными методами. Психотерапевтические методы были включены в программу лечения после полного проведения курса астма-школы индивидуальной подготовки, предложенной нами [1].
Психотерапию проводили по следующему плану.
- Первичное исследование. На основании анамнестических данных беседы с ребенком и его родителями определяли такие свойства личности, как контактность, интеллект, адекватность самооценки, уровень переживаний по поводу болезни, уровень оптимизма. Большое значение придавали самой обстановке, наличию в анамнезе психогенных факторов, провоцирующих приступ, этиологии аллергических реакций. Если позволяло состояние ребенка, проводили пробы на внушаемость.
- Психотерапевтическая тактика при первом контакте с ребенком определялась поставленными задачами. Если же планировалось долговременное лечение, направленное на урежение и прекращение приступов бронхиальной астмы, первое посещение заканчивалось ободряющей беседой с элементами рациональной психотерапии, а также, если это позволяли возрастные и личностные особенности, обучением ребенка простейшим навыкам аутогенной тренировки.
- Дальнейшая психотерапевтическая тактика зависела от эффективности лечения. Если в результате проведения рациональной психотерапии, аутогенной тренировки, прослушивания магнитофонных записей с психотерапевтическим текстом (МП) отмечалось клиническое улучшение, тактику не меняли. При отсутствии клинического эффекта к проводимым методикам добавляли гипносуггестивную психотерапию. Погружение в гипнотическое состояние осуществляли вербальным внушением, на фоне гипнотического сна проводили целенаправленное внушение. Приводим примерную формулу внушения для мальчика среднего школьного возраста: Ты вполне здоровый мальчик, и теперь с каждым днем ты будешь чувствовать себя все лучше и лучше во всех отношениях… С каждым днем ты будешь становиться все спокойнее и спокойнее… Каждое утро ты будешь просыпаться с хорошим, бодрым настроением и свободным, легким дыханием… Ты будешь дышать легко и свободно в любую погоду: и теплую, и холодную, и влажную, и сухую… Ты будешь дышать легко и свободно и в школе, и дома, и на улице… И так будет каждый день…. Если глубина гипнотического погружения была достаточной и у ребенка появились внушенные галлюцинации, использовался прием, названный нами гипнотической десенсибилизацией. Суть этого приема состоит в следущем. Пациенту внушаются зрительные образы, соответствующие тем жизненным ситуациям, которые обычно провоцируют обострение болезни, например прогулка под дождем, употребление аллергизирующей пищи и т.д.; до вызывания галлюцинаций ребенок предупреждается о том, что он будет чувствовать себя хорошо и спокойно независимо от содержания внушенных картин. Это предупреждение необходимо для профилактики вегетативных и аллергических реакций на внушение. Продолжительность сеансов гипноза колебалась от 20 до 40 мин. В отдельных случаях проводились пролонгированные сеансы гипноза. Частота гипнотических сеансов не превышала 2–3 за неделю. Длительность курса 2 мес. У большинства пациентов параллельно с гипнотерапией проводилась МП с частотой 2–4 раза в неделю. МП назначали и после выписки ребенка из стационара с постепенным урежением частоты сеансов и полной их отменой в течение 2–3 месяцев. Амбулаторным больным после курса гипнотерапии вследствие его продолжительности МП не назначали.
- Семейную психотерапию проводили на всех этапах лечения. Основная направленность семейной психотерапии – снижение уровня тревожности всех членов семьи, а также нормализация внутрисемейных отношений. Методика – психотерапевтические беседы рационального и убеждающего характера.
Эффективность психотерапии оценивали по степени выполнения поставленных задач. При оказании скорой помощи 4 больным психотерапия оказалась эффективной во всех случаях. У 2 детей этой группы отмечены чисто психогенные приступы бронхиальной астмы. Возникали они обычно перед сном, когда дети не были заняты игрой и уроками. Повторение этих приступов отмечено у каждого ребенка более 5 раз. Снимались они сразу после инъекции (бронхолитики, седуксен, физиологический раствор). Клиническая картина характеризовалась внезапностью возникновения, диссонансом внешних проявлений (вынужденное положение, выраженная экспираторная одышка, испуганное выражение лица) и данными физикального обследования (удовлетворительное проведение дыхания во всех отделах легких, небольшое количество сухих хрипов). Во всех случаях выявлены психотравмирующие ситуации дома. Очередные приступы были купированы при помощи рациональной психотерапии и отвлекающих процедур. Двое детей этой группы страдали атопической формой бронхиальной астмы с тяжелым течением. Приступы провоцировались простудными заболеваниями, изменениями погоды, психогенными факторами. Все дети и их родители имели высокий уровень тревожности. 4 детей поступили в стационар в состоянии астматического статуса, и у 1 ребенка статус развился после госпитализации. Лекарственные препараты, как и другие традиционные методы, не оказывали действия. Рациональная психотерапия также оказалась неэффективной. Положительный результат был достигнут только при помощи гипносуггестивной терапии, причем в 4 случаях продолжение гипнотерапии привело к длительной ремиссии у этих больных. Плановая долговременная психотерапия проведена у 37 больных. Результаты оценивали на основании методических указаний по работе аллергологического кабинета:
а) отличный эффект – в течение года нет выраженной клиники заболевания;
б) хороший эффект – симптомы легче, но требуют приема лекарств, появляются реже;
в) удовлетворительный эффект – симптомы несколько легче, но клиническая картина та же;
г) без эффекта – течение заболевания не изменилось.
При анализе анамнестических данных у всех больных выявлены факторы, провоцирующие возникновение приступов бронхиальной астмы. Эти факторы, помимо прямого патогенного влияния, резко повышали уровень тревожности у детей и участвовали в формировании особого состояния, которое характеризуется постоянным ожиданием приступа от любых причин.
Целенаправленная психотерапия, снижая уровень тревожности и разрывая патологические условнорефлекторные связи, уменьшает патогенность этиологических факторов, что положительно влияет на течение бронхиальной астмы. Эффективность психотерапии во многом определяется адекватностью ее применения. При легких формах бронхиальной астмы и благоприятных для психотерапии свойствах личности – контактная психотерапия и аутогенная тренировка. При среднетяжелых и тяжелых формах высокая настроенность больных на переживание собственных ощущений затрудняет применение указанных методик. По нашим наблюдениям, в этих случаях наиболее эффективна гипносуггестивная терапия, не требующая активации волевых усилий детей.
Для оценки бронхиальной реактивности использовали ингаляционные провокационные пробы с ацетилхолином, контролируя состояние бронхиального дерева аускультацией и пневмотахометрией. С целью проведения провокационных проб использовали ингалятор российского производства ПАИ-2, а определения порога чувствительности бронхов – 0.01, 0.1, 0.5, 1% растворы ацетилхолина. Исследования проводили двукратно – до начала курса психотерапии.
У 43 больных детей до и после проведения психотерапии в стадии ремиссии болезни проводили провокационные ингаляционные пробы с ацетилхолином. Ацетилхолин ингалировали в нарастающих дозах по 3 мин с интервалами между ингаляциями 15 мин, при появлении после ингаляции першения в горле, кашля, сухих свистящих хрипов, снижении показателей пневмотахометрии на 20% и более от исходного уровня данная концентрация считалась пороговой и дальнейшие ингаляции прекращались. Бронхоспазм, спровоцированный ингаляцией медиатора, у большинства больных купировался самостоятельно или с помощью ингаляции спазмолитиками (новодрин, беротек, солбутамол и пр.).
Ниже приводятся результаты определения порога чувствительности бронхов у 43 детей до и после проведения курса психотерапии (табл. 2).
Таблица 2.: Результаты определения порога чувствительности бронхов
Концентрация инг. медиатора,% | Количество случаев | |
до | после | |
0,01 | 27 | — |
0,1 | 11 | 21 |
0,5 | 5 | 13 |
1 | — | 9 |
Как видно из таблицы, повторная ингаляция пороговой дозы медиатора, к которой ранее была выявлена повышенная чувствительность, проводилась через 45 мин после сеанса психотерапии. При этом было отмечено значительное повышение порога чувствительности бронхов к ацетилхолину. Представленные материалы свидетельствуют о существенной роли измененной реактивности бронхов в патогенезе нервно-психического механизма бронхиальной астмы у детей и возможности воздействия на это звено болезни методом психотерапии. Ингаляционная провокационная проба с ацетилхолином является простым, безопасным и надежным функциональным тестом для индивидуализации методики психотерапии и контроля ее эффективности.
Таким образом, применение ингаляционных провокационных проб с ацетилхолином для выбора методов воздействия при бронхиальной астме у детей, помогло не только индивидуализировать проведенные методы лечения, но и определить периодичность проведения лечебных процедур. Ингаляционный провокационный тест с медиаторами, являясь надежной моделью приступа бронхиальной астмы, может использоваться для исследования противоастматического действия различных лечебных процедур.
В заключениe автор приносит свою искреннюю благодарность доктору Е. Алексаняну (Париж) за помощь на протяжении полугодовой совместной работы.
Литература
- Акунц В.Б. Астма-школа индивидуальной подготовки и ее перспективы в медицинской практике Республики Армения. Медицинская наука Армении, 2002, т. XLII, 1, с. 86–89.
- Акунц В.Б. Влияние нервно-психической сферы на течение бронхиальной астмы у детей. Научные труды и сообщения НИЗ им. акад. С.Х. Авдалбекяна, Ереван, 2002, с. 101–103.
- Акунц В.Б. Особенности проведения стационарного этапа психореабилитации детей с бронхиальной астмой. Вестник хирургии Армении. 2002, 5(35), с. 87–92.
- Балаболкин И.И. Бронхиальная астма у детей. 1985, с. 176.
- Балаболкин И.И. Стратегия терапии и профилактики бронхиальной астмы у детей. Педиатрия. 1998, 4, с. 92.
- Баранова М.Н., Бараш Я.И. Вопросы психотерапии. Тамбов, 1977, с. 535–537.
- Буль П.И. Основы психотерапии. Л., 1974.
- Иванова Н.А. Психоневрологические нарушения у детей, больных бронхиальной астмой. Вопр. охр. материн. и детства.1989, 5, с. 57–60.
- Игнатьева Н.Д., Красонзекова М.Г., Неретина А.Ф. Особенности клиники и лечения неспецифических заболеваний легких у детей. Л., 1977, с. 24–28.
- Ковальская М.Н., Розинова Н.Н. Возрастная эволюция и исходы бронхиальной астмы у детей. Росс. Вестник перинат. и педиатр.1997, с. 34–38.
- Роженов В.Е., Либих С.С. Руководство по психотерапии. 1979, с. 525–540.
- Сепиашвили П.И., Славянская Т.А. Стратегия и тактика комплексной иммунореабилитации больных с заболеванием иммунной астмы. Internal I. Immunorehabil., 1999, 11, p. 5–13.
- Ушаков Г.К. Пограничные нервно-психические расстройства. М.., 1978.
- Филиппов В.Л. Проблемы пульмонологии. Л., 1980, вып.8, с. 317–321.
- Федосеев Г.Б. Проблема этиологии и патогенеза бронхиальной астмы и возможности немедикаментозного лечения. Пульмонология, 1993, 2,с.73–80.
- McLean W.L., Lozano I., Hannway P., Sakowits S., Mueller H.L. Gromolyn treatment of asthmatic children, Am. I. Dis. Child., 1973, 125, p. 332-337.
- Mullen M.L., Mullen B., Carey M. The association between beta-agonist use and death from asthma, JAMA, 1993; 270, p. 1842-1845.
- Brenner M., Berkowitz R., Marshall N., Strunk R.C. Need for theophylline in severe steroid-requiring asthmatics, Clin. Allergy, 1988: 18 (2): 143-150.
 21.03.2004
21.03.2004  1882 Показ
1882 Показ
Автор. В.Б. Акунц Кафедра клинической аллергологии НИЗ МЗ РА
Источник. Научно-Практический Медицинский Журнал “Медицинский вестник Эребуни”, 2.2004 (18), 24-28, УДК 616.248-053.2:615.851
Авторские права на статью (при отметке другого источника — электронной версии) принадлежат сайту www.med-practic.com