Противовоспалительные цитокины при атеросклерозе
Институт клинической кардиологии им. А.Л.Мясникова РКНПК МЗ РФ, Москва
В большинстве развитых стран сердечно-сосудистые заболевания, особенно ИБС, являются основной причиной смерти лиц старше 40 лет. Стремительный рост заболеваемости и смертности от ИБС отмечается последнее время в странах Восточной Европы, что в какой-то степени напоминает эпидемию – наподобие сотрясавших Европу в средние века. Основной патологический процесс, поражающий коронарные сосуды и артерии других бассейнов – атеросклероз, а среди факторов риска, инициирующих и способствующих его развитию – нарушение липидного обмена. Липидная теория атеросклероза, впервые экспериментально обоснованная русским ученым Аничковым в начале XX века, в последние 40-50 лет получила твердые клинические доказательства. Многочисленные клинические исследования продемонстрировали линейную зависимость между уровнем холестерина плазмы и заболеваемостью и смертностью от ИБС.
Следует отметить, что на развитие атеросклероза оказывают влияние и другие факторы риска, количество которых неуклонно возрастает, а значимость – существенно изменяется, в зависимости от наших знаний.
Основываясь на данных эпидемиологических исследований, следовало ожидать, что снижение повышенного уровня холестерина снизит риск развития ИБС. В течение 70-80 гг. эта гипотеза тестировалась в целом ряде исследований, изучались различные холестерин-снижающие стратегии (диета, эстрогены, фибраты, никотиновая кислота, холестирамин, хирургические методы) в рамках первичной и вторичной профилактики. Эти исследования в целом подтвердили гипотезу, однако, поскольку достигнутое снижение общего холестерина было относительно небольшим (5-15%) по сравнению с плацебо, то и уменьшение риска развития ИБС оказалось умеренным.
Появление ингибиторов ГМГ-КоА-редуктазы (статинов) с их гораздо большим липидснижающим эффектом ознаменовалось серией крупных клинических исследований по оценке влияния данного класса препаратов на развитие, течение и прогноз ИБС. Результаты пяти крупнейших исследований (табл. 1) были получены как у больных с ИБС и высоким риском осложнений, так и у здоровых лиц, а также у больных с различными факторами риска атеросклероза, но без клинических признаков ИБС. Эти данные позволяют сделать вывод о том, что лечение статинами существенно уменьшает заболеваемость и смертность при ИБС у мужчин и женщин в возрасте до 75 лет: как на фоне существующей болезни, так и в ее отсутствие, но с высокой вероятностью развития.
Крайне интересными, в том числе и с точки зрения понимания атерогенеза, представляются механизмы благоприятного влияния статинов. Пока только один из них – гипохолестеринемическое действие – не вызывает сомнения. Однако в настоящее время имеются все основания полагать, что этот механизм – не единственный (табл. 2).
Не отрицая важности других механизмов действия статинов, наибольший интерес в последнее время вызывают их возможные противовоспалительные свойства.
Новый взгляд на старую теорию атеросклероза
Воспалительная теория атеросклероза, выдвинутая еще в середине XIX века, сейчас, как никогда, привлекает внимание многочисленных исследователей. Воспалительные процессы играют существенную роль в процессе формирования как самой атеросклеротической бляшки, так и повреждения стабильной атеромы с последующей тромботической окклюзией и развитием сердечно-сосудистых осложнений. Все больше данных свидетельствуют о том, что воспаление является одним из “краеугольных камней” атерогенеза и важнейшим “пусковым механизмом” острых сердечно-сосудистых осложнений. Основные маркеры воспаления при атеросклерозе показаны в таблице 3. Установлено, что лабораторные признаки активной воспалительной реакции означают неблагоприятный прогноз у здоровых лиц среднего и пожилого возраста, а также при наличии сердечно-сосудистых заболеваний. Достоверная взаимосвязь между острыми сердечно-сосудистыми осложнениями и биохимическими признаками воспалительных реакций вряд ли является случайной.
Маркеры и медиаторы воспаления
Воспаление, как реакция на любое тканевое повреждение, включает системные нейроэндокринные и метаболические реакции, которые называют острофазовыми. К ним относят около 30 белков плазмы. Их уровень повышается более чем на 25% в течение 7 сут после повреждения тканей, что широко используется для лабораторной оценки тяжести воспалительной реакции. Синтез острофазовых белков регулируется различными индукторами. Интерлейкин-6, фактор ингибирования лейкемии, онкостатин М относят к основным индукторам синтеза острофазовых белков, интерлейкин-1 и фактор некроза опухоли – к вспомогательным. Показано, что интерлейкин-6 играет главную роль в индукции синтеза печенью С-реактивного белка (СРБ).
Воспаление, как реакция на любое тканевое повреждение, включает системные нейроэндокринные и метаболические реакции, которые называют острофазовыми. К ним относят около 30 белков плазмы. Их уровень повышается более чем на 25% в течение 7 сут после повреждения тканей, что широко используется для лабораторной оценки тяжести воспалительной реакции. Синтез острофазовых белков регулируется различными индукторами. Интерлейкин-6, фактор ингибирования лейкемии, онкостатин М относят к основным индукторам синтеза острофазовых белков, интерлейкин-1 и фактор некроза опухоли – к вспомогательным. Показано, что интерлейкин-6 играет главную роль в индукции синтеза печенью С-реактивного белка (СРБ).
Провоспалительные цитокины синтезируются различными клетками – фибробластами, эндотелиальными и эпителиальными клетками, однако их основными источниками считаются активированные макрофаги и Т-лимфоциты. Скорости увеличения и снижения концентрации и максимальные уровни различных острофазовых белков при воспалении варьируют. Как правило, чем быстрее повышается концентрация того или иного белка, тем быстрее происходит ее последующее снижение. Например, уровень СРБ существенно повышается уже через 6-8 ч после повреждения, достигает максимума через 48 ч и затем снижается с периодом полувыведения 48 ч – при том, что время полужизни самого СРБ составляет 19 ч.
Чувствительность повышения уровней острофазовых белков в плазме также различна. Максимально чувствительным признаком воспалительной реакции считают повышение в плазме уровней СРБ и сывороточного амилоида А – их содержание существенно изменяется даже при обычной простуде.
Прогностическая значимость маркеров и медиаторов воспаления
В практике для оценки активности воспалительной реакции широко используют определение в плазме уровня СРБ, который относится к острофазовым белкам. Проспективные исследования свидетельствуют, что высокий уровень СРБ плазмы достоверно и независимо связан с риском развития инфаркта миокарда (ИМ), инсульта и поражения периферических артерий – как у здоровых лиц, так и при симптомах атеросклероза (табл. 4). При этом даже “высокие нормальные” уровни СРБ являются неблагоприятным прогностическим признаком. Следует обратить внимание на то, что при избыточной массе тела, ожирении, гиперлипидемии, а также у курильщиков – уровень СРБ выше, чем в отсутствие факторов риска.
Ряд особенностей делают СРБ удобным для изучения. Белок синтезируется в печени, его уровень в плазме быстро изменяется при воспалительных процессах, не разрушается в замороженной плазме, его индивидуальные колебания в крови в течение длительного времени невелики. Наконец, в последние годы разработаны и внедрены в практику высокоточные лабораторные методы определения СРБ, позволяющие выявлять даже небольшие изменения его содержания в крови.
Данные мета-анализа 7 проспективных исследований, в которых в течение 6 лет были изучены 1053 случая нефатального инфаркта миокарда и смерти от ИБС, свидетельствуют, что у лиц с изначально высоким уровнем СРБ в плазме (0,24 мг/100 мл) суммарный риск осложнений ИБС был повышен в среднем в 1,7 раза по сравнению с лицами, чей уровень СРБ плазмы не превышал такового в общей популяции (<0,10 мг/100 мл).
У лиц со стабильной и нестабильной стенокардией высокий уровень СРБ является предиктором ИМ и смерти от сердечно-сосудистых заболеваний. При сравнении предсказательной значимости уровня СРБ плазмы показано, что она практически не отличается от уровня холестерина липопротеинов высокой плотности (ХС ЛПВП), а информативность одновременного определения уровней СРБ, общего холестерина и ХС ЛПВП – выше, чем предиктивное значение каждого из этих показателей в отдельности. Интересно, что прогностическая ценность маркеров и медиаторов воспаления в отношении осложнений атеросклероза сохраняется при нормальных или незначительно повышенных уровнях общего холестерина и нормальном уровне ХС ЛПВП.
Некоторые другие маркеры и медиаторы воспаления (количество лейкоцитов в периферической крови, интерлейкин-6, молекулы адгезии, фосфолипаза А2) также обладают предсказательным значением в отношении осложнений атеросклероза, но в меньшей степени, чем СРБ.
Предположение о связи обострения воспалительных процессов в области атеросклеротических бляшек с тяжелыми сосудистыми осложнениями приобретает все больше сторонников. Гипотеза о том, что воспаление – не просто реакция на атеросклеротический процесс, а его неотъемлемая составная часть, – получает многочисленные подтверждения в экспериментальных и клинических исследованиях. У СРБ обнаружено прямое стимулирующее влияние на ключевые процессы инициации атеросклеротического повреждения сосудов – активацию макрофагов, выработку сосудистым эндотелием молекул клеточной адгезии. Обнаружено, что профилактический эффект ацетилсалициловой кислоты в отношении риска ИМ более значителен при высоком исходном уровне СРБ плазмы.
Причины воспаления
Что же может быть причиной хронического субклинического воспаления? На роль индукторов предлагались различные факторы – окисленные липопротеины низкой плотности, инфекционные возбудители (Chlamydia pneumoniae, возбудители пародонтоза, цитомегаловирусы, Helicobacter pylori). В последнее время активно изучаются роль инсулинорезистентности и провоспалительные свойства эстрогенов. Высказаны предположения о существенном значении генетических факторов. Однако следует признать, что окончательно вопросы о причине активизации воспалительных маркеров у лиц с сердечно-сосудистыми заболеваниями и факторами рискВоздействие антибиотиков на уровень СРБ и на риск ИБС по данным обсервационных исследований не кажется убедительным, а первые результаты одного из крупных проспективных исследований ACADEMIC не выявили предполагаемого снижения ишемических осложнений при лечении группы больных ИБС антибиотиком азитромицином.а их развития, а также о клиническом и прогностическом значении этого явления не решены.
Медикаментозное воздействие
Несмотря на неполноту знаний о природе и значении субклинического воспаления, имеются сообщения о попытках его медикаментозной коррекции и профилактики. Воздействие антибиотиков на уровень СРБ и на риск ИБС по данным обсервационных исследований не кажется убедительным, а первые результаты одного из крупных проспективных исследований ACADEMIC не выявили предполагаемого снижения ишемических осложнений при лечении группы больных ИБС антибиотиком азитромицином. Предположение о том, что в основе благоприятного прогностического действия ацетилсалициловой кислоты лежит противовоспалительный эффект, пока не получило убедительного подтверждения в клинических исследованиях, поскольку профилактический эффект больших (“противовоспалительных”) и малых (“превентивных”) доз ацетилсалициловой кислоты оказался практически одинаков.
Наиболее перспективным в настоящее время явлением можно считать существенное снижение активности всех воспалительных маркеров под воздействием ингибиторов ГМГ-КоА – редуктазы (статинов), причем выраженность этого эффекта оказалось независимой от влияния статинов на липиды. Противовоспалительное действие, которое оказывают статины, предшествует по времени их гиполипидемическому эффекту, и, по-видимому, не связано с ним.
Показано, что у больных, перенесших ИМ, правастатин достоверно снижает уровень СРБ плазмы при лечении в течение 5 лет. В эксперименте аторвастатин приводил к достоверному снижению показателей воспаления сосудистой интимы. Согласно B.D. Horne et al., при тяжелом коронарном атеросклерозе уровень СРБ плазмы является более достоверным предиктором 3-летней выживаемости, чем липидный спектр плазмы, а назначение статинов приводит к достоверному улучшению выживаемости, причем данное улучшение зависит не от исходного уровня липидов плазмы, а от уровня СРБ.
Заключение
В настоящее время можно утверждать, что воспаление играет одну из ведущих ролей в атерогенезе и патогенезе сосудистых осложнений атеросклероза. Весьма вероятно, что маркеры и медиаторы воспаления опосредуют патогенетическое значение таких факторов риска атеросклероза, как ожирение и гиперинсулинемия. Поскольку некоторые из маркеров и медиаторов воспаления (СРБ, сывороточный амилоид А) имеют самостоятельное прогностическое значение, следует рассмотреть возможность о включении их в перечень “традиционных” факторов риска сердечно-сосудистых заболеваний и осложнений. Помимо диагностики и прогнозирования, механизмы воспаления являются еще одной перспективной “мишенью” для воздействия лекарственных средств. Противовоспалительные свойства статинов – один из факторов, объясняющий их гораздо более выраженное, чем ожидалось, положительное влияние на клиническое течение и прогноз атеросклеротического поражения сосудов, доказанное в проспективных исследованиях.
Список литературы Вы можете найти на сайте https://www.rmj.ru
Симвастатин –
Зокор (торговое название)
(Merck Sharp & Dohme Idea)
Симвастатин –
Вазилип (торговое название)
(KRKA)
Литература:
1. Bustos C, Hernandez-Presa MA, Ortego M, Tunon J, Ortega L, Perez F, Diaz C, Hernandez G, Egido J “HMG-CoA reductase inhibition by atorvastatin reduces neointimal inflammation in a rabbit model of atherosclerosis” J Am Coll Cardiol 1998 Dec;32(7):2057-64
2. Danesh J, Whincup P, Walker M, Lennon L, Thomson A, Appleby P, Gallimore JR, Pepys MB “Low grade inflammation and coronary heart disease: prospective study and updated meta-analyses” BMJ 2000 Jul 22;321(7255):199-204
3. Hak AE, Stehouwer CD, Bots ML, Polderman KH, Schalkwijk CG, Westendorp IC, Hofman A, Witteman JC “Associations of C-reactive protein with measures of obesity, insulin resistance, and subclinical atherosclerosis in healthy, middle-aged women” Arterioscler Thromb Vasc Biol 1999 Aug;19(8):1986-91
4. Holme I. “Lipid lowering in the patients at risk — the next decade of discovery”. Br J Cardiol, 2000; 7: 223-230
5. Horne BD, Muhlestein JB, Carlquist JF, Bair TL, Madsen TE, Hart NI, Ander JL Statin therapy, lipid levels, C-reactive protein and the survival of patients with angiographically severe coronary artery disease J Amer Coll Cardiol 2000; 36 (6): 1774-1780
6. Lindahl B, Toss H, Siegbahn A, Venge P, Wallentin L “Markers of myocardial damage and inflammation in relation to long-term mortality in unstable coronary artery disease” N Engl J Med 2000; 343 (16): 1139-47
7. Muhlestein JB, Anderson JL, Carlquist JF, et al “Randomized secondary prevention trial of azithromycin in patients with coronary artery disease” Circulation, 2000;102:1755-1760
8. Ridker PM, Rifai N, Pfeffer MA, Sacks F, Braunwald E “Long-term effects of pravastatin on plasma concentration of C-reactive protein. The Cholesterol and Recurrent Events (CARE) Investigators” Circulation 1999; 100: 230-235
9. Ridker PM, Rifai N, Stampfer MJ, Hennekens CH “Plasma concentration of interleukin-6 and the risk of future myocardial infarction among apparently healthy men” Circulation 2000 Apr 18;101(15):1767-72
10. Torzewski M, Rist C, Mortensen RF, Zwaka TP, Bienek M, Waltenberger J, Koenig W, Schmitz G, Hombach V, Torzewski J “C-reactive protein in the arterial intima: role of C-reactive protein receptor-dependent monocyte recruitment in atherogenesis”.Arterioscler Thromb Vasc Biol 2000 Sep;20(9):2094-2099
Источник
В статье проведен анализ уровней цитокинов у больных атеросклерозом периферических сосудов в условиях техногенного загрязнения. Показано, что пациенты с облитерирующим атеросклерозом и сопутствующей АГ, проживающие на загрязненной радионуклидами урана территории, имея повышенное содержание провоспалительных цитокинов, при наличии даже гемодинамически незначимых форм атеросклероза, должны быть отнесены к группе высокого риска прогрессирования атеросклеротического процесса.
Введение
Особенностью экологии Кыргызской Республики является наследие горно-обогатительных комбинатов по производству урана в бытность Советского Союза в виде радиоактивных хвостохранилищ [1]. Несмотря на обширные массивы данных радиационной эпидемиологии, позволяющие с определенной точностью дать оценку радиогенного риска для ситуации острого облучения, риск развития атеросклеротического поражения периферических сосудов в ситуации хронического попадания в организм радионуклидов при низких мощностях дозы в условиях горного климата до настоящего времени окончательно не определен и нуждается в дальнейшем изучении.
Проблема развития атеросклероза на фоне радиации является одной из актуальных в современной медицине в связи с продолжительностью латентного течения и выраженностью неблагоприятных исходов [2–5].
Атеросклеротическая модификация сосудов во многом обусловливается нарушением функции эндотелия и увеличением ее проницаемости, пролиферацией миоцитов сосудистой стенки, индуцируемой артериальной гипертензией (АГ), изменением гемодинамики, значительным увеличением в крови липопротеинов, богатых холестерином (ХС), курением, гипоксией, радиацией и др. В норме узкие межэндотелиальные промежутки под влиянием поступающих в кровь различных вазоактивных веществ раскрываются и частички липопротеидов низкой плотности (ЛПНП) проникают в интиму артерий и подвергаются модификации. Окисленные (модифицированные) ЛПНП, являясь индукторами атеросклероза и воздействуя на лейкоциты циркулирующей крови и эндотелиальные клетки, вызывают экспрессию на их поверхности адгезивных молекул. Происходит адгезия моноцитов циркулирующей крови к эндотелиоцитам с их последующей миграцией в интиму, далее они захватывают модифицированные ЛПНП и превращаются в пенистые клетки; в то же время происходит взаимодействие тромбоцитов с эндотелиальными клетками, стимуляция гладкомышечных клеток и накопление в очаге атеросклеротического поражения лимфоцитов, продуцирующих про- и противовоспалительные цитокины.
Инфильтрирующие сосудистую стенку клетки, активированные адгезивными молекулами и цитокинами, сами становятся источником различных провоспалительных и фиброгенных факторов.
По данным Н.В. Бутомо и соавт. (2004) [6], важным аспектом действия ионизирующего излучения является влияние на систему цитокинов, особенно увеличивается выработка интерлейкинов ИЛ-1, ИЛ-6, фактора некроза опухоли α. Вмешательство в систему цитокиновой регуляции формирования и функционирования иммунитета обусловливает новый, измененный характер ее взаимодействия с другими регуляторными системами
организма.
Известно, что одним из ключевых цитокинов, играющих важную роль в воспалительных и иммунных реакциях в очаге атеросклеротического поражения, оказывающих мощное деструктивное воздействие на эндотелий и соединительнотканные структуры сосудов и имеющих значение для раннего прогнозирования высокого риска возникновения серьезных сердечно-сосудистых событий, является ИЛ-6 [7–11].
Роль же противовоспалительных цитокинов в патогенезе атеросклероза изучена недостаточно. По данным современных авторов, ИЛ-10, продуцируемый активированными лимфоцитами, макрофагами и тканевыми базофилами, является одним из основных ингибиторов синтеза противовоспалительных цитокинов [7].
Таким образом, целью исследования явилось изучение уровней про- и противовоспалительных цитокинов ИЛ-6 и ИЛ-10 у больных атеросклерозом периферических сосудов, проживающих в горных условиях вблизи урановых хвостохранилищ.
Материал и методы
В исследование включены 73 пациента в возрасте от 38 до 85 лет. В основную группу (ОГ) вошли 27 пациентов, проживающих в условиях среднегорья вблизи урановых хвостохранилищ и страдающих облитерирующим атеросклерозом сосудов нижних конечностей с сопутствующей АГ, средний возраст которых составил 62,6±2,1 года. Группа сравнения (контрольная группа-1, КГ-1) была представлена 31 пациентом с АГ, средний возраст 61,6±1,21 года. В качестве контрольной группы-2 (КГ-2) для сопоставления использовали референсные нормы 20 практически здоровых лиц, не страдающих заболеваниями сердечно-сосудистой системы, средний возраст 64,0±5,18 года.
Антропометрические показатели, возрастной диапазон, данные сопутствующих заболеваний и продолжительность проживания на загрязненной территории всех пациентов статистически значимо не отличались во всех трех группах.
Критерии включения: пациенты с атеросклерозом сосудов нижних конечностей, АГ, здоровые лица.
Критерии исключения: хроническая сердечная недостаточность, нарушение мозгового кровообращения, онкологические заболевания, прием противовоспалительных, гиполипидемических средств и препаратов, влияющих на свертывающую систему крови.
Проводилось заполнение специально разработанной карты на основании информации, полученной в ходе анкетирования, анализа амбулаторных карт и обследования: данные анамнеза жизни, антропометрические данные, результаты лабораторных исследований (липидный спектр, свертывающая система крови), определение состояния периферических артерий с помощью дуплексного сканирования и измерения лодыжечно-плечевого индекса (менее 0,90).
Исследуемые уровни цитокинов определяли одномоментно в дублях у всех больных. Для этого забор венозной крови осуществлялся из локтевой вены в количестве 20 мл не ранее чем через 12 ч после последнего приема пищи. С целью получения сыворотки проводилось центрифугирование венозной крови. После отделения сыворотку замораживали и хранили при температуре минус 20 °C. Затем, по мере накопления достаточного количества проб с сывороткой, концентрацию цитокинов определяли методом трехстадийного сендвич-варианта твердофазного иммуноферментного анализа с применением моно- и поликлональных антител к цитокинам с помощью набора реактивов: А-8768 для ИЛ-6 и А-8774 для ИЛ-10 в лаборатории Научно-исследовательского института молекулярной биологии и медицины.
Статистическую обработку данных выполняли с использованием пакета прикладных программ SPSS-16 и программы MS Excel 2010. Для проверки нормальности распределения применялся критерий Шапиро — Уилка. Использовались непараметрические методы статистики, результаты описательной обработки представляли в виде среднего значения и ошибки среднего значения (М±m). Достоверными принимали значения при р<0,05.
Исследование было одобрено этическим комитетом научно-производственного объединения «Профилактическая медицина» Министерства здравоохранения Кыргызской Республики (заключение № 7 от 16 ноября 2017 г.).
Результаты и обсуждение
Данные о содержании цитокинов в крови у исследуемых групп представлены в таблице 1. При анализе содержания цитокинов в крови у обследованных жителей, проживающих в техногенно загрязненной среде, средние уровни показателей ИЛ-6 и ИЛ-10 (46,47±4,8 и 5,2±0,72 пг/мл соответственно) не превышали нормативных индексов согласно инструкции набора (0–50 пг/мл), несмотря на значительные размахи диапазона значений ИЛ-6 (от 2,09 до 291 пг/мл).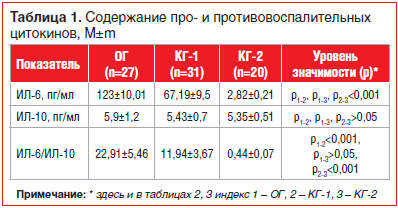
Содержание провоспалительного цитокина ИЛ-6 у пациентов с облитерирующим атеросклерозом сосудов нижних конечностей с сочетанной АГ превышало аналогичные показатели в КГ-1 в 1,83 раза и в КГ-2 — в 43,61 раза.
Установлено, что уровень противовоспалительного цитокина ИЛ-10 в сыворотке крови во всех обследуемых группах был в пределах физиологической нормы, значимых различий между группами не выявлено (р>0,05).
В рамках изучаемого вопроса исследовалось соотношение про- и противовоспалительных цитокинов во всех исследуемых группах. Известно, что в оценке состояния иммунной системы большое значение придается величине цитокинового отношения ИЛ-6/ИЛ-10, имеющего диагностическое и практическое значение, информирующего о дисфункции иммунной защиты и выраженности воспалительного процесса на доклинических стадиях развития патологии [12].
В результате анализа параметров цитокинового отношения ИЛ-6/ИЛ-10 в сыворотке крови у больных ОГ выявлено высокое значение данного показателя по сравнению со значениями в КГ-1 и КГ-2. Отмечена тенденция к более высоким показателям ИЛ-6/ИЛ-10 в крови у пациентов с гипертонической болезнью (11,94±3,67 пг/мл), чем у здоровых лиц (0,44±0,07 пг/мл).
Учитывая важную роль иммунного воспаления и нарушений холестеринового обмена в развитии атеросклероза, проведен анализ цитокинов ИЛ-6, ИЛ-10 и цитокинового индекса в зависимости от нормолипидемии, гиперхолестеринемии и гипертриглицеридемии.
Выявлено, что при нормолипидемии, когда содержание общего ХС регистрировалось на уровне <5,0 ммоль/л, триглицеридов — ниже 1,7 ммоль/л и содержание ХС ЛПВП было выше 1,0 ммоль/л, определялся высокий уровень ИЛ-6 в ОГ и в КГ-1, который статистически значимо отличался от уровня обследуемых пациентов КГ-2 (табл. 2).
Данные о содержании цитокинов крови больных периферическим атеросклерозом (ОГ) и АГ (КГ-1) в зависимости от нарушений липидного спектра, за исключением показателей здоровых лиц (КГ-2), представлены в таблице 3.
Установлено, что при концентрации общего ХС выше 5,2 ммоль/л в ОГ уровень ИЛ-6 был выше на 63,32%, чем в КГ-1 (р<0,001). Рассчитано, что цитокиновое соотношение в данной подгруппе статистически значимо было выше по сравнению с группой контроля.
Зафиксировано, что по сравнению с умеренно (5,2–6,1 ммоль/л) повышенной концентрацией общего ХС при высоком содержании общего ХС выше 6,2 ммоль/л отмечалось статистически значимое (р<0,05) изменение противовоспалительного цитокина ИЛ-10 в ОГ (11,3±1,0) по сравнению с КГ-1 (6,33±1,98).
В исследованиях, проведенных А.Б. Сумароковым (1996) [13], показано, что высокое содержание общего ХС и ХС ЛПНП имеет значение только на ранних стадиях заболевания атеросклерозом, в то время как на поздних стадиях играет более важную роль повышенный уровень триглицеридов. Стоить отметить, что гипертриглицеридемия натощак с середины 1990-х годов стала рассматриваться как независимый и прогностически значимый фактор риска сердечно-сосудистых событий [13]. При анализе содержания иммунорегуляторных про- и противовоспалительных цитокинов в зависимости от содержания уровня триглицеридов выше 1,7 мммоль/л выявлены достоверные различия в содержании ИЛ-6 между группами пациентов ОГ и КГ, однако статистически значимых различий в содержании ИЛ-10 в данных группах не установлено (см. табл. 3).
При выполнении данного исследования предполагалось, что ИЛ-6 является фактором риска развития облитерирующего атеросклероза сосудов нижних конечностей и АГ ввиду общности многих факторов риска и единых звеньев патогенеза, включая микроциркуляторные расстройства и иммуновоспалительные сдвиги. Из доступной нам литературы мы почерпнули сведения о том, что ИЛ-6 потенцирует стресс-реакции, оказывая влияние на секрецию катехоламинов и гипоталамо-гипофизарно-надпочечниковую систему [14, 15]. Также он является главным активатором синтеза большинства острофазных белков печени [16] и, влияя на гепатоциты и адипоциты, стимулирует выработку С-реактивного белка (СРБ). СРБ способен связывать и нейтрализовать медиатор парасимпатической системы — ацетилхолин, снижая его вазодилатирующий эффект, влиять на эндотелийзависимые реакции сосудов, нарушая механизмы их релаксации [5], которые играют ключевую роль как при атеросклерозе сосудов нижних конечностей, так и при АГ.
Статистически значимое увеличение значений ИЛ-6 в крови у больных с облитерирующим атеросклерозом сосудов нижних конечностей и сопутствующей АГ, проживающих на загрязненной радионуклидами урана территории, выявлено как при гипертриглицеридемии и гиперхолестеринемии, так и при нормолопидемии, механизмы которых необходимо исследовать в дальнейшем.
Регистрация ИЛ-10 на уровне референсных значений свидетельствует о подавлении противовоспалительных механизмов иммунного реагирования в условиях гипоксии и радионуклидной нагрузки. Однако высокое содержание ИЛ-10 (11,3±1,0) при увеличении концентрации общего ХС выше 6,2 ммоль/л, возможно, свидетельствует о реактивной стимуляции Т-лимфоцитов, ответственных за продукцию цитокинов, за счет усиления повреждающих этиологических факторов, таких как избыток общего ХС, ХС ЛПНП, высокого системного артериального давления, радионуклидной нагрузки и гипоксии.
Стоит отметить, что наиболее информативным показателем является цитокиновый индекс (соотношение ИЛ-6/ИЛ-10), увеличение значения которого выше 1,5 ассоциируется с риском развития системного воспаления [16]. Данное исследование продемонстрировало, что у больных облитерирующим атеросклерозом сосудов нижних конечностей на фоне АГ содержание цитокинового соотношения достоверно выше, чем у здоровых лиц и пациентов с АГ.
Таким образом, стоит отметить, что больные с атеросклерозом сосудов нижних конечностей с сопутствующей АГ, проживающие в горных условиях на загрязненной радионуклидами урана территории, на фоне изменения липидного спектра, имея повышенное содержание провоспалительных цитокинов, даже при гемодинамически незначимых формах атеросклероза сосудов нижних конечностей без окклюзии и стеноза должны быть отнесены к группе высокого риска прогрессирования атеросклеротического процесса.
Выводы
У больных атеросклерозом сосудов нижних конечностей с сопутствующей гипертонической болезнью, проживающих в горных условиях вблизи урановых хвостохранилищ, появление повышенных значений провоспалительного цитокина ИЛ-6 на фоне референсных значений противовоспалительного цитокина ИЛ-10 свидетельствует о нарушении локального функционирования цитокиновой системы и относительной депрессии противовоспалительного механизма иммунной защиты.
Для определения нарушения равновесия цитокинового баланса у данных больных необходимо рассчитать соотношение ИЛ-6/ИЛ-10 как маркер выраженности воспалительного процесса.
Дисфункция цитокинового профиля у больных атеросклерозом сосудов нижних конечностей с сопутствующей гипертонической болезнью, проживающих в горных условиях вблизи урановых хвостохранилищ, проявляется независимо от изменений липидного спектра при нормолипидемии (при уровне общего ХС <5,0 ммоль/л, триглицеридов <1,7 ммоль/л и ХС ЛПНП <1,0 ммоль/л), гиперхолестеринемии (при уровне общего ХС >5,2) и гипертриглицеридемии (при уровне триглицеридов >1,7 ммлль/л), что требует дальнейшего изучения данной проблемы.
Источник