Профилактика заболеваний органов дыхания бронхиальная астма
Бронхиальная астма — это хроническое аллергическое заболевание органов дыхания, характеризующееся обратимой обструкцией дыхательных путей, приступами одышки из-за спазма гладкой мускулатуры бронхиол.
При бронхиальной астме наблюдаются периодические приступы кашля, затруднения дыхания или приступы удушья.
У детей выделяют две формы бронхиальной астмы — 1) аллергическая, или атопическая, и 2) неаллергическая, или эндогенная. Бронхиальная астма относится к распространённым хроническим заболеваниям детей, и, по данным Н. П. Шабалова (2010), частота её продолжает расти, составляя 50—60% среди всех хронических заболеваний органов дыхания в детском возрасте. Развитию заболевания способствуют неблагоприятные метеорологические, физические, наследственные и психогенные факторы.
Изучение эпидемиологии бронхиальной астмы по программе ISAAC (Интернациональное изучение астмы и аллергии у детей) выявило различную частоту её среди детей разных континентов (от 5 до 15% в России, 3—6% в Греции и Китае, до 25—30% в Англии и Канаде). В 2010 г. по Брестской области зарегистрировано 7 763 случая бронхиальной астмы у взрослого населения или 703,9 на 100 тыс. населения. В 2011 г. зарегистрировано 8 304 случая, или 747,1 на 100 тыс. населения.
В более 50% случаев бронхиальная астма у детей начинается в возрасте до трёх лет и 80% — в возрасте до шести лет.
Этиология
Исследованиями учёных-педиатров установлено, что чаще всего в основе заболевания лежит наследственная предрасположенность к аллергии. Повышенную чувствительность (сенсибилизацию) организма вызывают домашняя пыль, пыльца цветков, травы, шерсть, волосы, перхоть человека и животных.
Способны вызывать аллергию яйца куриные, курятина, мёд, земляника, клубника, томаты и др. В зонах экологического неблагополучия распространённость бронхиальной астмы в 2,5 раза выше, чем в среднем по России. А вот в высокогорных районах и районах Крайнего Севера заболеваемость бронхиальной астмой у детей значительно ниже, чем в среднем по стране.
Установлено, что это обусловлено отсутствием в питании консервированных продуктов, в жилище — отделочных материалов, выделяющих формальдегиды, и средств бытовой химии, пестицидов и инсектицидов. Ежегодно расширяется перечень медикаментов с индивидуальной непереносимостью. Большую роль в развитии аллергии у ребёнка играют биологические факторы — бактерии, грибки и вирусы.
Возникновению бронхиальной астмы у ребёнка способствуют нерациональное питание, курение, алкоголизм матери, даже гастроэзофагальный рефлюкс в период беременности.
У взрослого населения, кроме фактора аллергии, в патогенезе бронхиальной астмы отмечают неблагоприятное влияние пылевого фактора и прогноз зависит от физико-химических свойств пыли и уровня запылённости.
В 2009 г. в Российской Федерации на работах в условиях повышенной запылённости и загазованности воздуха рабочей зоны было занято более 2 млн 822 тыс. человек. Особенно опасны гаптены — аллергены второй группы, которые имеют небольшие молекулы. К ним относятся металлы (никель, марганец, платина), формалин, эпихлоргидрин, диизоционаты, которые при попадании в организм модифицируют структуру его белков, превращая их в аллергены.
Обострение заболевания могут вызывать эмоциональное напряжение, высокие физические нагрузки, неблагоприятные погодные условия.
Патогенез
При бронхиальной астме наблюдается хроническое аллергическое воспаление бронхов, сформировавшееся при хроническом бронхите или постоянном воздействии неблагоприятных факторов внешней среды, вызывающих аллергическую реакцию. У больного постепенно формируется гиперреактивность бронхов и обструкция дыхательных путей.
Выделяют раннюю и позднюю фазы в течении аллергической реакции при бронхиальной астме.
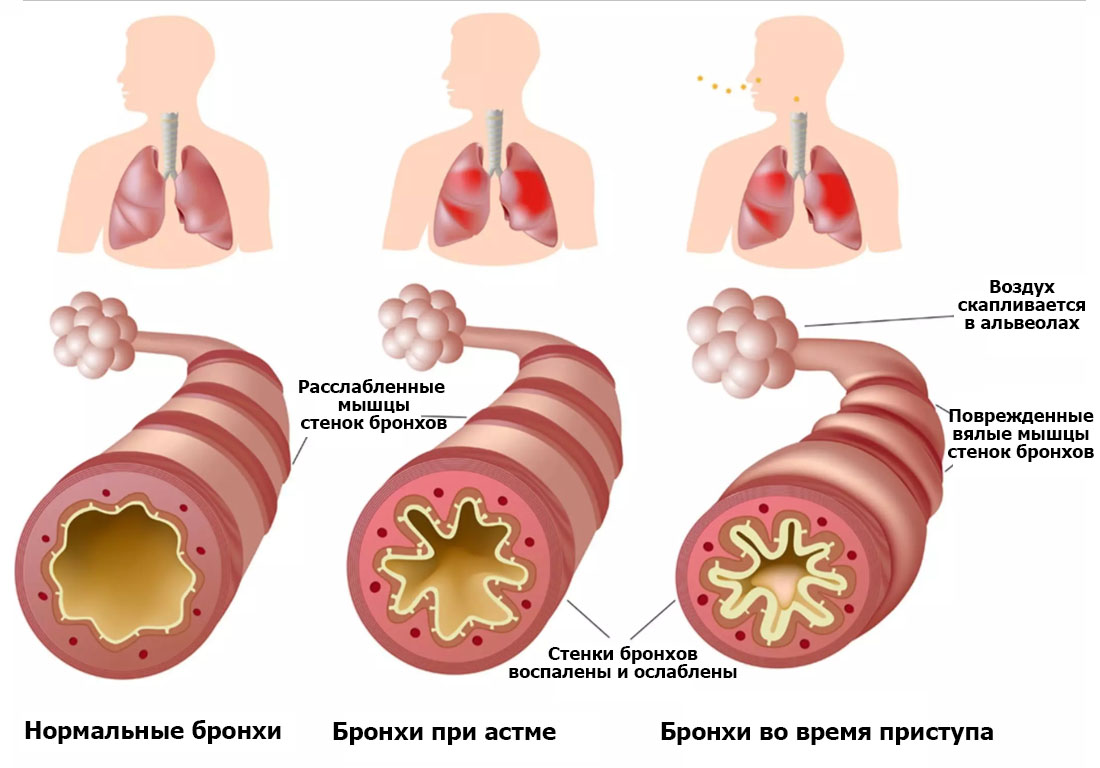
После контакта с аллергеном, через несколько минут, развивается ранняя фаза, которая сопровождается бронхоспазмом, отёком слизистой оболочки бронхов, выделением вязкого секрета, образующего слизистые «пробки», что ведёт к обструкции маленьких бронхов (бронхиол).
Позднюю фазу можно наблюдать через три—четыре часа после воздействия аллергена. В эту фазу формируется аллергическое воспаление бронхов. Оно сопровождается слущиванием эпителия и вовлечением в процесс глубоких слоёв слизистой оболочки с необратимой обструкцией бронхов.
Выявлена гиперреактивность бронхов к физическим нагрузкам у 63,4% больных бронхиальной астмой.
Клиника бронхиальной астмы
Для бронхиальной астмы характерно циклическое течение с периодами обострения и ремиссии. Обычно приступы астмы начинаются с предвестников, которые могут длиться от нескольких часов до двух—трёх дней. В этот период у больного развивается беспричинная депрессия, раздражительность, нарушение сна. Больной жалуется на головную боль, зуд в носу.
У некоторых больных в период предвестников отмечается эйфория, они хохочут, поют. Затем внезапно появляются серозные выделения из носа, чихание и сухой мучительный кашель. После этого начинается приступ удушья, чаще приступы начинаются ночью или в 4—6 часов утра. Больной находится в состоянии тревоги, ему не хватает воздуха от сдавления в груди, появляется сильная головная боль, локализующаяся в лобных долях.
Вдох у больного короткий, а выдох в два—четыре раза длиннее вдоха и сопровождается слышными на расстоянии свистящими хрипами. Больные принимают вынужденное положение — сидят, склонившись вперёд, локтями опираются на колени, лицо испуганное, бледное с синюшным оттенком, всё тело покрыто холодным потом.
У больного постепенно набухают шейные вены, он беспрерывно надрывно кашляет, при этом ртом всё более набирает воздуха в лёгкие, а выдох затруднён, поэтому грудная клетка находится в состоянии максимального вдоха. У больных появляется блеск склер, повышается артериальное давление, появляется тахикардия.
В конце приступа выделяется густая вязкая или пенистая мокрота, что свидетельствует об окончании приступа. Кстати, приступ может купироваться самостоятельно. Продолжительность приступа колеблется от 20 до 40 минут и может продолжаться даже несколько часов. Такой продолжительности приступ называют астматическим статусом.
Имеется особенность течения приступа у детей первого года жизни, когда бывает не бронхоспазм, а заполнение бронхов секретом, поэтому приступ удушья развивается медленно и протекает дольше.
Заболевание может протекать в лёгкой форме, средней тяжести и в тяжёлой форме.
При лёгкой форме приступы бывают один-два раза в месяц, они непродолжительные и легко купируются. В промежутках между приступами состояние больного удовлетворительное, чаще отсутствуют признаки нарушения функции дыхания.
При среднетяжёлой форме приступы повторяются три-четыре раза в месяц и протекают с нарушениями функции внешнего дыхания и кровообращения. Ремиссия продолжается в пределах 2,5—3 месяцев.
Тяжёлая форма бронхиальной астмы изнуряет больного, так как приступы повторяются еженедельно и могут повторяться каждый день. Приступы удушья длительные, с развитием астматического состояния. Если не удаётся купировать приступ в течение 6—8 часов, нарастают явления дыхательной недостаточности, эмфиземы, выслушиваются множественные разные (сухие и влажные) хрипы с последующим резким ослаблением дыхания.
При тяжёлой форме бронхиальной астмы иногда развивается гипоксемическая кома. При коме у больного наблюдается крайне тяжёлое состояние, отсутствует сознание, видимые слизистые оболочки и кожные покровы бледные, с синюшным оттенком, дыхание становится поверхностным, падает артериальное давление и сердечная деятельность.
У детей бронхиальная астма опасна осложнениями. Может наступить в будущем деформация грудной клетки, бронхоэктатическая болезнь, эмфизема. Очень опасны обострения, при которых может развиться асфиксия, ателектаз лёгкого, пневмоторакс, острая сердечная недостаточность, пневмония.
Доврачебная помощь и лечение бронхиальной астмы
В случае приступа больному обеспечивается немедленная помощь. Необходимо усадить больного с упором на руки, успокаивать, обеспечить доступ свежего воздуха. Из дозирующего аэрозольного ингалятора больной вдыхает беротек Н, сальбутамол, беродуал, фенотерол, тербуталин. Можно воспользоваться теофиллинами короткого действия: эуфиллин, аминофиллин.
При среднетяжёлом или тяжёлом приступе рекомендуется вызывать бригаду скорой помощи, врачи которой добавят к применённым средствам подкожно адреналин и комбинированные препараты более длительного действия. Больного с тяжёлым приступом при развитии астматического состояния транспортируют в отделение интенсивной терапии.
Главное звено в обеспечении здоровья больного бронхиальной астмой заключается в исключении действия аллергенов. Необходимо беречься от переохлаждений, заболеваний острыми респираторными инфекциями. В целях профилактики приступов рекомендуется использование кондиционеров в квартире, устранение источников постельной пыли и плесени.
Необходимо наладить рациональное питание с исключением из рациона курятины, мёда, яиц, орехов, газированных напитков, земляники, подсолнечного масла, варёных колбасных изделий и сосисок (в рецептуру которых входит яичный порошок), консервы и копчёности.
К типичным ошибкам базисной терапии бронхиальной астмы относятся применение препаратов, не соответствующих степени тяжести заболевания, использование потенциально токсичных препаратов. Например, можно использовать аминофиллин вместо сальбутанола.
Проводится комплексное лечение с учётом тяжести заболевания. Длительно проводится противовоспалительная терапия, при необходимости добавляются бронхорасширяющие препараты и, при тяжёлой форме бронхиальной астмы, добавляют кортикостероиды. Лечение включает коррекцию иммунитета, применение гипосенсибилизирующей терапии, санацию очагов хронической инфекции и интоксикации.
Ребёнок-дошкольник и родители больного ребёнка, а также дети школьного возраста должны знать признаки бронхоспазма и последовательность действий в случае возникновения приступа. Школьники и родители должны уметь оценивать функцию внешнего дыхания с помощью пикфлоуметра. С помощью этого прибора выявляются признаки начинающегося спазма бронхов до появления клинических симптомов приступа бронхиальной астмы.
Методика измерения: ребёнок после глубокого вдоха должен обхватить мундштук пикфлоуметра губами и сделать выдох не через нос, а в аппарат. На шкале прибора отмечается результат, который сравнивается с данными таблицы стандартных значений. Рекомендуется проводить измерение пиковой объёмной скорости (ПОС) ежедневно утром и вечером, до и после приёма лекарств, в одно и то же время.
По показателям ПОС определяется тяжесть заболевания и правильность подобранного врачом лечения. Рекомендуется ведение «Дневника наблюдения», который помогает самим родителям определять тяжесть заболевания. По согласованию с лечащим врачом, ребёнку добавляется приём необходимых препаратов. Во время приступа для ингаляций используются бронхолитики, гормоны и средства базисной терапии в виде аэрозолей, порошкообразных и жидких лекарственных средств.
Желательно иметь небулайзеры, которые используются для детей раннего возраста, а также при отсутствии самостоятельного дыхания у ребёнка. Это приспособления, обеспечивающие поступление раствора лекарственного средства в смеси с кислородом через маску под давлением.
Небулайзеры также используются и для детей школьного возраста. (тогда применяется прибор с прерывателем). На вдохе препарат из прибора поступает в дыхательные пути, а во время выдоха распыление прекращается нажатием на кнопку. Для распыления используют препараты беротек, беродуал, вентолин-небулы, атровент и др.
Спейсер — это приспособление, увеличивающее пространство для преобразования аэрозоли в мелкодисперсное состояние, что позволяет доставить лекарственное вещество непосредственно в бронхиолы и уменьшить его местное раздражающее действие. Детям школьного возраста можно использовать спейсеры без маски, их называют дозированными аэрозольными ингаляторами (при их применении требуется уметь регулировать синхронность дыхания с ингаляцией).
В настоящее время широкое распространение получили сухие порошкообразные ингаляторы, имеющие автоматическую регуляцию ингаляции на вдохе. Это дискхалеры, аутохалеры и турбохалеры; уже имеются приспособления для ингаляций порошка в капсулах — спинхалеры. Средства для ингаляций обладают местным раздражающим действием, поэтому рекомендуется после ингаляции полоскать рот, а после использования масок мыть лицо.
В комплекс мероприятий по профилактике бронхиальной астмы входят борьба с загрязнением окружающей среды; своевременная санация очагов инфекции; предупреждение острых респираторных заболеваний; своевременное лечение заболеваний носоглотки, трахеи, бронхов; дыхательная гимнастика; гипнотерапия; иглотерапия; обеспечение необходимых условий труда и отдыха.
К. С. Тристень
Опубликовал Константин Моканов
Бронхиальная астма – это хронический воспалительный недуг, локализованный в верхних дыхательных путях. При нем у человека нарушается дыхание, его мучает сильный кашель. Согласно статическим данным, астма возникает у 10% населения, и с каждым годом количество больных растет.
Одна из причин этого – ухудшение экологии в местах проживания большого количества людей. Астма может появиться у любого человека и даже у маленького ребенка, поэтому родители хорошо должны знать о том, как избежать астмы. Этот вопрос особенно актуален для жителей крупных мегаполисов. О том, почему возникает болезнь и как осуществляется профилактика бронхиальной астмы, расскажем ниже.
Причины возникновения бронхиальной астмы и факторы риска

Существует много патологических факторов, которые негативно влияют дыхательную систему. Они провоцируют усиленную выработку бронхами секрета, сужение просветов в них. Из-за сужения просвета уменьшается количество воздуха, поступающего в организм, и у человека возникает кашель, удушье, чувство тяжести, заложенность в груди. Из-за недостатка воздуха, поступающего к мозгу, у человека развивается гипоксия, и он может умереть. Предотвратить это помогает соблюдение первичных и вторичных мер профилактики бронхиальной астмы.
Патологические факторы, провоцирующие недуг, разделяются на 2 типа. Они бывают внутренними и внешними.
Наследственность считается основной скрытой причиной, приводящей к развитию астматического синдрома. В 35% случаев именно из-за плохой наследственности у человека возникает астма. Помимо этого, она развивается из-за патологий в таких системах, как иммунная и эндокринная.
Внешние факторы
Внешними раздражителями являются:
- Аллергены. К ним относят пыль, клещей. Аллергены скапливаются в коврах, мебели, в спальных принадлежностях. Также к ним относят шерсть животных, пух и перья. Поэтому у астматиков дома должны отсутствовать спальные принадлежности на пуху. Помимо этого, к аллергенам относится пыльца, поэтому астматикам не рекомендуется гулять весной, когда на улице активно цветут растения. Также к аллергенам относят парфюмированную продукцию с резким запахом, краску. Врачи рекомендуют астматикам внимательно следить за тем, что они едят. Такие продукты, как куриные яйца, рыба, апельсины, лимоны, персики и орехи, являются сильными аллергенами.
- Инфекционные болезни. Развитие в организме заболеваний, носящих хронический характер, провоцирует появление бронхоспазмов.
- Употребление вредной пищи. Если человек ест много жирной, высококалорийной пищи, то у него появляется не только лишний вес, но и проблемы с сердечно-сосудистой системой. Употребление пересоленных продуктов также нехорошо. Соль задерживает лишнюю воду в организме, из-за этого повышается давление.
- Климатические условия. Астматикам крайне нежелательно посещать страны с жарким, сухим, очень холодным, влажным климатом. Жара способствует развитию недуга, а холод провоцирует бронхоспазмы.
- Плохую экологическую обстановку. Астматикам нельзя жить в крупных городах, рядом с заводами. Заводы выделяют в воздух большое количество вредных веществ, а недостаток кислорода провоцирует бронхоспазм.
- Психологические проблемы. Стрессы, волнения заставляют сердце чаще биться и повышают артериальное давление. Из-за этого больной чаще дышит, ему не хватает воздуха, у него развивается приступ.
- Вредные привычки. В любом табаке, даже очень качественном, есть токсины. Они раздражают слизистую оболочку горла, разъедают защитный слой бронхов, а вредные смолы легко оседают на стенках органов дыхания. Это все причины развития у человека опасных недугов, в число которых входит и астма.
- Чрезмерная физическая активность. Спорт – это хорошо, но человек не должен сильно перегружать свой организм. Нужно периодически давать ему отдохнуть. Тяжелые физические упражнения повышают артериальное давление, ускоряют дыхание, увеличивают частоту сердечных ритмов. Все это способствует развитию астмы. Но нельзя говорить о том, что спорт вреден. Медики рекомендуют каждому человеку заниматься доступным ему спортом и иногда давать своему организму отдохнуть.
Медики всем людям, предрасположенным к данному недугу, рекомендуют соблюдать меры предосторожности и получить у врача памятку по профилактике бронхиальной астмы.
Что приводит к астматическому синдрому
Ниже расскажем о внутренних факторах, приводящих к появлению астматического синдрома. Это:
- Наследственный фактор. Помните, что наличие у одного из родителей астмы повышает риск возникновения ее у детей. Причем развиться она может у людей любого пола и возраста. Но это не говорит о том, что недуг обязательно появится. Все зависит от образа жизни пациента.
- Повышенная чувствительность бронхов.
- Нарушения в иммунной системе. Если у пациента понижен иммунитет, то у него часто появляются болезни органов дыхания. Частые заболевания приводят к хроническим болезням дыхательных путей, появлению бронхоспазмов, развитию астматического синдрома. Так же опасна и повышенная работоспособность иммунной системы. Человек становится чувствительным к каждому аллергену, и у него развивается астматический синдром.
- Патологии в эндокринной системе. Обычно они появляются из-за повышенной чувствительности организма к отдельным аллергенам.
Какими же симптомами проявляется астматический синдром? Он характеризуется появлением:
- хрипа;
- одышки;
- сильного кашля, который также сопровождает бронхит;
- учащенного или поверхностного дыхания;
- бледности кожных покровов;
- тахикардии;
- головокружений, головной боли.
Важно: каждому человеку нужно обращать внимание на факторы риска, потому что воздействие даже одного из них приводит к тому, что просвет в бронхах сужается, у человека медленно развивается удушье. Поэтому если человек относится к группе риска, то он должен внимательно следить за своим здоровьем и при появлении у него неприятных симптомов незамедлительно посетить лечащего врача.
Классификация астмы
Бронхиальная астма разделяется на несколько видов, и зависит это разделение от факторов, вызвавших ее. Она бывает:
- Экзогенной. Ее вызывают неинфекционные аллергены, проникающие на бронхи и провоцирующие удушье. Оно развивается из-за пыли, пыльцы некоторых растений, шерсти животных, резких запахов. Помимо этого, астму провоцирует дым от табака. Его частицы остаются на поверхности бронхов и приводят к появлению сильного кашля, развитию астмы.
- Эндогенной. Ее провоцируют инфекции, проникающие в организм, частое переохлаждение, избыточные физические нагрузки, некоторые психологические факторы. Также у некоторых астматиков признаки удушья появляются из-за обычного аспирина, после употребления сала, лука, копченостей.
- Смешанной. Этот тип недуга включает в себя признаки предыдущих типов. Болезнь возникает по разным причинам, поэтому лечить ее очень трудно.
В зависимости от тяжести развития заболевания астма бывает:
- интермиттирующей. Это самая легкая форма недуга. При ней у больного появляются приступы 1 раз в неделю;
- легкой персистирующей. При ней у больного появляются приступы 2 раза в неделю, но не больше 2 раз в сутки;
- персистирующей средней тяжести. При этой форме недуга у больного возникают приступы каждый день;
- персистирующей тяжелой. Это самая опасная форма недуга. У человека очень часто появляются опасные осложнения, ему трудно двигаться, он страдает от бессонницы.
Важность предупреждения болезни

Бронхиальная астма может появиться у любого человека. Но чаще всего она развивается у лиц, которые:
- часто болеют простудными заболеваниями;
- работают в ущерб своему здоровью, приходят на работу с первыми признаками простуды, недомоганием;
- изнуряют себя тяжелыми физическими нагрузками;
- страдают от усталости, подавленного состояния. Этим организм говорит своему хозяину о том, что ему требуется отдохнуть.
Поэтому все пациентами должно проводиться лечение и профилактика бронхиальной астмы. Профилактика бронхиальной астмы строится на том, что человек должен соблюдать ряд предосторожностей. Очень важно при первых признаках развития недуга вовремя обратиться к врачу и не допустить дальнейшего его развития.
Это правило важно соблюдать всем людям, а особенно тем, кто сталкивается с тяжелой работой и частыми стрессами, поэтому особенно важна первичная и вторичная профилактика бронхиальной астмы для людей, входящих в группу риска.
Важно: отсутствие профилактики приводит к прогрессированию недуга и увеличению перечня раздражителей, на которые у человека есть негативная реакция.
Например, если ранее у него проявлялась аллергическая реакция на пыльцу одного растения, то позже она может появиться на пыльцу всех растений. Если пациента аллергические проявления мучили только летом, то позже они проявятся у него ранней весной и будут мучить его все лето.
Как избежать этого, больной может узнать во время беседы о бронхиальной астме с лечащим врачом. Некоторые пациенты начинают прием лекарственных средств, помогающих купировать симптомы недуга.
Профилактика бронхиальной астмы у взрослых

У взрослых людей астма проявляется по-разному. Симптомы зависят от типа аллергена. Условно недуг разделяется на аллергический и инфекционно-аллергический. Аллергический астматический синдром вызывается аллергенами.
Недуг инфекционно-аллергического характера развивается на фоне протекания в организме инфекционного процесса, локализованного в органах дыхания. Очень часто такие недуги становятся хроническими и провоцируют астму. Но и здесь аллерген играет не последнюю роль.
Профилактика обострения бронхиальной астмы основывается на предотвращении появления аллергической реакции и проникновения в организм инфекций.
Цель профилактики — снижение вероятности появления у больного негативной реакции и перехода заболеваний дыхательной системы в хроническую форму. Профилактика астмы у взрослых включает прием специальных медикаментов, массаж, дыхательную гимнастику.
Первичная

Первичная профилактика бронхиальной астмы включает меры, соблюдение которых поможет людям, входящим в группу риска, избежать астмы.
Соблюдать рекомендации по профилактике бронхиальной астмы необходимо:
- людям, страдающим аллергией;
- жителям мегаполисов с загрязненным воздухом;
- работникам химических заводов;
- людям с вредными привычками;
- родителям маленьких детей;
- пациентам, страдающим от частого бронхита, ринита. Помните, что аллергический ринит является предпосылкой развития бронхиальной астмы.
Нужно строго соблюдать следующие правила:
- Каждый день протирать полы в квартире, все поверхности, шкафы, бытовую технику.
- Не оставлять вещи под кроватью, унести из комнаты все ковры, мягкие игрушки.
- Не устанавливать книжные полки, не класть декоративные цветы.
- Использовать гипоаллергенное постельное белье, 1 раз в 2 недели менять его и стирать при 60 градусах.
- В жару проветривать комнату и постельное белье.
- Отказаться от растений в горшках, животных, так как они часто провоцируют аллергию.
- Исключить вредные привычки, попросить близких не курить рядом, отказаться от сильно пахнущих бытовых аэрозолей, духов.
- Каждый день мыть руки и лицо детским мылом, соблюдать диету, исключить из рациона орехи, шоколад, консерванты, красители.
- Проводить закаливающие процедуры, каждый день гулять в парке, находящемся далеко от оживленной дороги.
- Сменить работу и каждый год отдыхать на море, в горах.
- Вовремя лечить болезни, локализованные в дыхательных путях, и предотвращать их повторное появление, не принимать БАДы.
Вторичная

Если гражданин не смог уберечь свой организм от вредных факторов, и у него появился недуг, то ему нужно подумать о вторичной профилактике бронхиальной астмы. Она основывается на соблюдении астматиком определенных условий, снижающих риск повторного появления у него серьезных последствий.
Вторичная профилактика бронхиальной астмы включает в себя соблюдение следующих правил. Человеку нужно:
- меньше гулять на улице весной. В это время начинают цвести растения, а их пыльца является сильным аллергеном;
- предотвращать укусы насекомых;
- проходить курс массажа груди, спины;
- постоянно носить с собой ингалятор;
- спросить у лечащего врача о возможности применять иглоукалывание, рефлексотерапию;
- изучить технику правильного дыхания и посещать соляные комнаты, пещеры;
- лечить острый бронхит и другие респираторные болезни;
- купить увлажнитель воздуха, открывать форточки во время ночного сна. Эту профилактику при бронхиальной астме применяют для предотвращения приступов.
- весной переезжать в другой город, желательно ближе к морю. Важно: переезжать можно после приступов, а не во время обострения;
- не носить меховую и шерстяную одежду, ужинать не позднее, чем за 2 часа до отхода ко сну.
Если пациент при бронхиальной астме будет принимать все вышеописанные меры профилактики, ему удастся добиться ремиссии недуга.
Третичная

Третичная профилактика осложнений бронхиальной астмы включает в себя не только лечение, но и предотвращение негативных последствий заболевания. Она помогает улучшить здоровье больного во время обострения.
В первую очередь необходимо устранить внешний раздражитель, т. е. пациенту нужно выяснить, на что конкретно у него проявляется аллергическая реакция. Сюда относят домашнюю пыль, пыльцу цветущих растений, шерсть животных, некоторые продукты питания.
Профилактика обострений бронхиальной астмы основывается на применении медикаментов. Пациенту назначают:
- Ингаляционные гормональные лекарства. Они оказывают противовоспалительное воздействие на организм.
- Гормональные медикаменты, которые принимаются внутрь. Эти препараты для профилактики обострений бронхиальной астмы применяют при тяжелой стадии недуга.
- Бронхорасширяющие медикаменты. Они помогают устранить признаки удушья и другие симптомы, возникающие во время обострения недуга. Если медикаменты не помогли снять приступ, то пациента нужно доставить к врачам-реаниматологам.
Помимо этого, профилактика бронхиальной астмы основана на устранении контакта с аллергеном, это в медицине называется эффектом элиминации.
Профилактика у детей
Профилактика бронхиальной астмы у детей также очень важна. Она поможет предотвратить появление у них этого опасного недуга. Особенно тщательно нужно следить за детьми, которые не достигли 1 года. Именно им родители начинают давать первый прикорм и взрослые продукты, на которые у ребенка может возникнуть аллергия. Также недуг может появиться у детей, родственники которых страдают от астмы.
Профилактика бронхиальной астмы у детей основывается на соблюдении следующих мер:
- первые полгода давать малышу только грудь. Именно грудное молоко помогает ребенку улучшить иммунитет и нормализовать микрофлору кишечника. Помните, что малыши, питающиеся смесью, часто получают вместе с ней возможные аллергены;
- вводить прикорм небольшими порциями и только после того, как малышу исполнилось 6 месяцев. Большое разнообразие ребенку не требуется. Не начинайте прикорм с апельсинов, лимонов, клубники, меда, яиц, какао, магазинных детских пюре и пакетированных соков с большим количеством консервантов. Такая профилактика не способствует предупреждению бронхиальной астмы у ребенка;
- каждый день выходить с ребенком на воздух, мыть полы в комнате, где он находится, всей семьей перейти на здоровое питание;
- соблюдать с малышом правила личной гигиены.
Не только родители должны заниматься первичной и вторичной профилактикой бронхиальной астмы у детей. Также данные процедуры проводит и медсестра. Она:
- контролирует сердечно-сосудистую систему, выявляет патологии на начальной стадии;
- измеряет артериальное давление у ребенка;
- обучает ребенка правильно дышать и заниматься профилактикой. Такие методы предупреждают появление приступов;
- оценивает эффективность терапии. Если эффекта нет, то медсестра отправляет малыша к педиатру. Он должен поменять схему лечения, назначить другие лекарства.
В заключение
Подытожим: бронхиальная астма опасна. И ее легче предупредить, чем пытаться вылечить. Для профилактики бронхиальной астмы выполняйте вышеописанные рекомендации и внимательно прислушивайтесь к себе.
Если появились какие-то неприятные признаки, то не занимайтесь самолечением. Лучше обратиться к лечащему врачу. Только медик сможет провести необходимую диагностику и подобрать действительно эффективные лекарства, которые помогут больному.

