Профилактические прививки детям страдающим бронхиальной астмой
Бронхиальная астма и иммунизация
Н.А. Геппе
Московская медицинская академия им. И.М. Сеченова
Бронхиальная астма является одним из наиболее частых хронических заболеваний детского возраста. С современных позиций бронхиальная астма представляет собой атопическое заболевание, основу которого составляет хроническое воспаление дыхательных путей, сопровождающееся клиническими признаками обратимой бронхиальной обструкции и увеличением бронхиальной реактивности. Более чем у 50% детей первые проявления бронхиальной астмы возникают в первые 3 года жизни, нередко началу заболевания предшествуют другие атопические проявления. Типичное этапное развитие клинических признаков атопического заболевания от атопического дерматита к аллергическому риниту и бронхиальной астме позволяет рассматривать динамику клинических признаков атопии как «атопический марш». Первое проявление атопического марша, атопический дерматит, встречается у 20% детей с пиком на 1 году жизни, аллергический ринит диагностируется у 5-15% детей, и распространенность бронхиальной астмы варьирует в разных регионах от 1,5 до 10%. Длительное наблюдение (в течение 8 лет) за детьми с атопическим дерматитом показало, что аллергический ринит развивается в этой группе у 45% детей, а у 40% — бронхиальная астма [3]. Отмечается прямая зависимость возникновения бронхиальной астмы от тяжести кожных аллергических проявлений. Дети с ранними проявлениями атопического дерматита, имеющие отягощенную наследственность по аллергическим заболеваниям, рассматриваются как имеющие риск возникновения бронхиальной астмы. На ранних этапах бронхиальная астма может протекать в виде рецидивов бронхиальной обструкции на фоне ОРВИ, нередко заболевание расценивается как вариант бронхита, и в результате больные получают неадекватное и неэффективное в данном случае лечение. Однако у 2/3 детей бронхообструктивный синдром раннего возраста исчезает к 6 годам. У этих детей бронхиальная обструкция связана с особенностями строения дыхательных путей и не является бронхиальной астмой. Все эти обстоятельства определяют большие трудности в дифференциальной диагностике бронхиальной астмы в первые годы жизни (возраст особенно активный в плане вакцинации) [1].
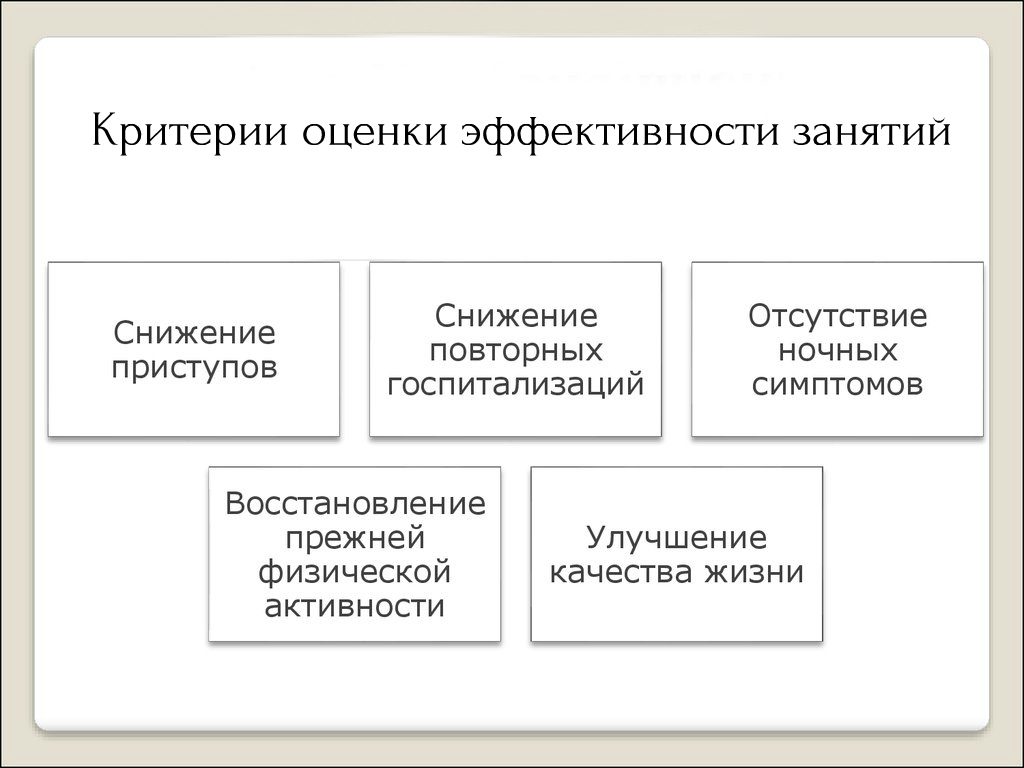
В соответствии с современной классификацией, по тяжести течения бронхиальная астма разделяется на интермиттирующую, персистирующую легкую, среднетяжелую и тяжелую [2]. Настороженность в отношении бронхиальной астмы, улучшение диагностики, учащение аллергии в популяции проводят к росту среди детей пропорции больных с легкой бронхиальной астмой, которая составляет около 25%. Тем не менее, преобладают больные со среднетяжелой бронхиальной астмой (60%). Дети с тяжелой астмой составляют около 15%.
Дети с бронхиальной астмой, риском развития заболевания, рецидивами бронхиальной обструкции составляют многочисленную группу, в которой необходимо проведение плановой иммунизации с минимальным риском побочных реакций.
В России по Национальному календарю профилактических прививок в соответствии с приказом МЗ РФ 229 от 27.06.2001 г. вакцинация проводится зарегистрированными и разрешенными к применению вакцинами отечественного и зарубежного производства.
Антитела, образующиеся при вакцинации, относятся к классу иммуноглобулинов M и G, и действуют изолированно или в комплексе с другими компонентами иммунной системы. Они обладают выраженным защитным действием, включая инактивацию растворимых токсических белковых продуктов (антитоксины), облегчают фагоцитоз и внутриклеточное переваривание бактерий (опсонины), взаимодействуют с компонентами сывороточного комплемента в повреждении мембраны бактерий с последующим лизисом бактерий (лизины), предотвращают репликацию вирусов (нейтрализующие антитела), взаимодействуют с поверхностью бактерий для предотвращения адгезии к поверхности слизистых (антиадгезины). Большинство антигенов требует взаимодействия с В и Т лимфоцитами для генерации иммунного ответа, некоторые антигены инициируют пролиферацию В-лимфоцитов и продукцию антител без помощи Т-клеток. Сывороточные антитела образуются обычно через 7-10 дней и более после вакцинации. Как живые, так и инактивированные вакцины практически не индуцируют повышение уровня общего IgE и продукцию специфических IgE.
Современные вакцины, хотя и безопасны, и эффективны, тем не менее, изредка могут вызывать побочные реакции различной выраженности. Компоненты вакцин, включающие антигены микроорганизмов, белки животных, антибиотики, стабилизаторы и консерванты, используемые при приготовлении вакцин, могут вызвать аллергические реакции. Стимуляция иммунной системы при вакцинации помимо продукции специфических антител может вызвать нежелательные эффекты, такие как реакции гиперчувствительности. Аллергические реакции могут быть немедленного и замедленного типа, местными или системными, включая анафилаксию, ангионевротические отеки, крапивницу и др.
Существует опасение, что у детей с атопией (кожные заболевания, бронхиальная астма) прививки могут вызывать аллергические реакции или обострение заболеваний. Действительно, у больных с аллергией может отмечаться обострение после прививки, но как показывает практика, в большинстве случаев такие обострения связаны с другими факторами (пищевая погрешность, контакт с аллергеном) или с недостаточной подготовленностью ребенка к прививке.
Опыт последних лет показывает, что дети с астмой, как правило, переносят прививки без осложнений и вырабатывают хороший иммунитет к инфекционным болезням. Проводить вакцинацию у таких пациентов следует в период ремиссии бронхиальной астмы. Больные с легкой астмой хорошо переносят прививки, их можно делать без каких-либо дополнительных медикаментозных средств. У детей с поллинозом, сезонными обострениями вакцинацию проводят вне периода воздействия причинно значимого аллергена. При указании на имевшиеся крапивницу и отек Квинке, до и после прививки на несколько дней назначают противоаллергические средства. Если ребенок с тяжелыми и среднетяжелыми формами аллергических заболеваний (аллергодерматит, бронхиальная астма) получает плановое, курсовое лечение, то ремиссия достигается фармакологическими средствами, и вакцинацию проводят на фоне данного лечения. У детей с тяжелой астмой, возможно повышение дозы ингаляционных глюкокортикоидов на 30-50%. Важно проследить, чтобы у ребенка не было контакта с инфекционными больными до и (в течение, по крайней мере, двух недель) после вакцинации. По возможности, в этот период времени лучше не посещать детский сад или школу. Необходимо строго соблюдать диету и уменьшить контакт с ингаляционными аллергенами. У детей, получающих специфическую иммунотерапию, вакцинацию проводят через 2 мес. после прекращения лечения. СИТ возобновляют не ранее, чем через 1,5-2 месяца после прививок.
Детей с проявлениями атопического дерматита на первом году жизни также вакцинируют в период ремиссии (полной или частичной), или при подостром течении процесса. Вакцинацию этих детей проводят на фоне гипоаллергенной диеты, без каких-либо изменений в диете, на фоне основной профилактической терапии атопического дерматита. Введение вакцины у ряда детей (7-15%) может вызвать преходящее усиление аллергических проявлений, исчезающих после назначения антигистаминных препаратов. Во избежание обострения таких детей вакцинируют на фоне противогистаминных средств и усиления местной терапии (в том числе топическими глюкокортикоидами). Период наименьшей аллергической активности для каждого ребенка выбирается индивидуально, с учетом времени года. Детей с атопическим дерматитом в анамнезе и часто болеющих ОРВИ лучше вакцинировать в теплое время года. Детям, у которых аллергия обостряется летом (в период цветения некоторых растений), прививки целесообразно проводить в осенне-зимний период — во время ремиссии аллергического процесса (не менее 3 мес.). Острые инфекционные заболевания — временное противопоказание к вакцинации. Если ребенок подвержен частым простудным заболеваниям, вакцинацию можно проводить через 2 месяца после окончания неосложненной ОРВИ и 3 месяца после осложненной, либо тяжелой формы ОРВИ, при условии, что обострение бронхиальной астмы не наступило.
При использовании современных вакцин противопоказания, связанные с аллергией, ограничены и включают сильную реакцию или осложнение на предыдущее введение вакцины, тяжелые формы аллергических реакций на аминогликозиды и, для вакцин приготовленных на куриных эмбрионах, анафилактическую реакцию на белок куриного яйца [3, 4].
В производстве некоторых живых вакцин против кори, краснухи, эпидемического паротита используются культура куриных эмбриофибробластов и содержится незначительное количество антигена белка куриного яйца. В этой связи, дети с гиперчувствительностью к овальбумину имеют риск анафилактических реакций на такие вакцины [5]. Тем не менее, для детей, имеющих сенсибилизацию к белку куриного яйца и положительные результаты кожных тестов, доказана безопасность иммунизации против кори, краснухи и эпидемического паротита. Крайне редко слабовыраженные реакции локального характера встречаются в группе детей без аллергии к куриным яйцам. При вакцинации необходимо учитывать другие отклонения в состоянии ребенка, не связанные с аллергическими заболеваниями, в частности, наличие патологии со стороны ЦНС.
Перед вакцинацией необходимо уточнить анамнез в отношении аллергических реакций на аминогликозиды (их следовые количества могут быть в составе вакцин против кори, краснухи и паротита). Выявление гиперчувствительности к аминогликозидам является важным, несмотря на то, что в современной педиатрии аминогликозиды не являются препаратами первой линии терапии.
Оценить ситуацию, выбрать тактику лечения помогает консультация аллерголога-иммунолога, к которому направляют детей, имеющих в анамнезе кожные проявления аллергии, наследственную отягощенность по бронхиальной астме, поллиноз, ложный круп, обструктивные проявления во время ОРВИ, реакции на прививки и лекарства.
По решению консультативно-экспертной комиссии вакцинацию (в утренние часы) проводит врач кабинета иммунопрофилактики в поликлинике или стационаре при наличии средств противошоковой терапии.
В предупреждении поствакцинальных осложнений решающая роль принадлежит общим профилактическим мероприятиям, в том числе, строгому соблюдению правил проведения прививок, предусмотренных действующими приказами и инструкциями, с индивидуальным подходом к каждому ребенку. Возможно установление индивидуальных сроков вакцинации с изменением последовательности, либо исключением отдельных препаратов. Необходимо уточнить какие лекарственные препараты принимает ребенок и дать рекомендации по лечению до настоящей вакцинации и на период вакцинации, уточнить наличие аллергии на предыдущее введение вакцины, других проявлений аллергии, тяжелых реакций на введение вакцины. Непосредственно перед прививкой врач оценивает состояние ребенка. Необходимо ознакомиться с инструкцией к вакцине и проверить срок годности препарата. Большинство аллергических реакций возникает в пределах нескольких минут или часа после прививки, поэтому после прививки в течение 20-30 минут проводится наблюдение за ребенком, что позволяет оказать быструю квалифицированную помощь в случае тяжелых аллергических реакций.
Родители должны быть проинструктированы через какое время после прививки можно ожидать возникновение побочных реакций, при этом важно привести примеры обычных реакций и их длительность. Во время проведения профилактических прививок ребенок с аллергически измененной реактивностью особенно нуждается в назначении полноценного питания, соблюдении режима дня. Недопустимо введение новых видов пищи, реакция на которые ещё не известна, особенно содержащих облигатные аллергены. В окружении ребенка должны быть исключены аллергены, на которые он реагирует.
Родителям рекомендуется внимательно следить за изменениями в общем состоянии ребенка и в месте введения вакцины. Они должны сообщить врачу обо всем, что покажется необычным. При признаках ухудшения состояния, удушья вызвать скорую помощь и обязательно проинформировать врачей о сделанной прививке. Профилактическое лечение необходимо продолжить на весь период, назначенный врачом.
Литература
- Иммунопрофилактика-2003 (Справочник — 6-е издание, дополненное) Под ред. Таточенко В.К., Озерецковского Н.А. Москва, 2003.
- Научно-практическая программа «Бронхиальная астма у детей. Диагностика. лечение, профилактика». Москва, 2003.
- Gustafsson D, Sjoberg O. Allergy 2000; 50:240-245.
- Am. J. Respir. Crit. Care. Med. 2004; 169:488-493.
- James JM, Burks AW. Roberson PK et al. N. Engl. J. Med. 1995; 332:1262-1266.
© Н.А. Геппе, 2004
 íàñòîÿùåå âðåìÿ îòìå÷àåòñÿ ðîñò àëëåðãè÷åñêèõ çàáîëåâàíèé ñðåäè äåòåé è âçðîñëûõ. Ó ðîäèòåëåé áîëüíîãî ðåáåíêà èëè âçðîñëîãî ÷åëîâåêà, ñòðàäàþùåãî àëëåðãèåé, ìîãóò âîçíèêàòü ðàçëè÷íûå îïàñåíèÿ èëè çàáëóæäåíèÿ, ïðèâîäÿùèå ê íåîáîñíîâàííûì îòêàçàì îò ïðèâèâîê èëè æå âûáîðî÷íîé âàêöèíàöèè ñ íàðóøåíèåì ãðàôèêà.  ðåçóëüòàòå ðåáåíîê èëè âçðîñëûé îñòàåòñÿ íåçàùèùåííûì îò óïðàâëÿåìûõ èíôåêöèé. Èòàê, äàâàéòå ðàçáåðåìñÿ êîãäà âàêöèíàöèÿ äåéñòâèòåëüíî ïðîòèâîïîêàçàíà, à êîãäà ìîæåò ïðîâîäèòüñÿ è ïðè êàêèõ óñëîâèÿõ.
 ðÿäå ñëó÷àåâ ïðè íàëè÷èè òÿæåëûõ ñèñòåìíûõ ðåàêöèé íà êîìïîíåíòû âàêöèíû âàêöèíàöèÿ ïðîòèâîïîêàçàíà. Íî, íåîáõîäèìî ïîíèìàòü, ìû ãîâîðèì èìåííî î òÿæåëûõ ðåàêöèÿõ, êîãäà ó ÷åëîâåêà ïîñëå ââåäåíèÿ àëëåðãåíà ëþáûì ñïîñîáîì (÷åðåç ðîò, ïðè ïîïàäàíèè íà êîæó, èíúåêöèîííî è äð.) ðàçâèâàþòñÿ îäûøêà, óäóøüå, ïîòåðÿ ñîçíàíèÿ, ñóäîðîãè, ïàäåíèå àðòåðèàëüíîãî äàâëåíèÿ, ðâîòà, ðàñïðîñòðàíåííàÿ êðàïèâíèöà èëè àíãèîíåâðîòè÷åñêèé îòåê (îòåê Êâèíêå) è äðóãèå òÿæåëûå ñîñòîÿíèÿ. Äèàãíîç òÿæåëîé ñèñòåìíîé ðåàêöèè (àíàôèëàêñèè) óñòàíàâëèâàåòñÿ âðà÷îì äîêóìåíòàëüíî. Áîëüíîé äîëæåí áûòü îáÿçàòåëüíî ïðîêîíñóëüòèðîâàí âðà÷îì àëëåðãîëîãîì-èììóíîëîãîì äëÿ óòî÷íåíèÿ äèàãíîçà è ïîëó÷åíèÿ ðåêîìåíäàöèé âî èçáåæàíèå ïîâòîðíîãî êîíòàêòà ñ ïðè÷èííî-çíà÷èìûì àëëåðãåíîì.
Îáîñòðåíèå õðîíè÷åñêîãî àëëåðãè÷åñêîãî çàáîëåâàíèÿ (íàïðèìåð, àòîïè÷åñêîãî äåðìàòèòà èëè áðîíõèàëüíîé àñòìû) ïîñëå âàêöèíàöèè íå ÿâëÿåòñÿ òÿæåëîé ñèñòåìíîé ðåàêöèåé íà íåå è íå ìîæåò áûòü ïðîòèâîïîêàçàíèåì äëÿ äàëüíåéøèõ ïðèâèâîê.
Ïðè íàëè÷èè òÿæåëûõ ñèñòåìíûõ ðåàêöèé íà êàêèå âåùåñòâà ÷åëîâåêó ïðîòèâîïîêàçàíà âàêöèíàöèÿ?
Äàëåå ðàññìîòðèì âîïðîñû âàêöèíàöèè ïðè íàëè÷èè õðîíè÷åñêîãî àëëåðãè÷åñêîãî çàáîëåâàíèÿ. Îáðàùàåì Âàøå âíèìàíèå íà òî, ÷òî ðå÷ü èäåò î ïðîôèëàêòè÷åñêèõ ïðèâèâêàõ, âûïîëíÿåìûõ ÏËÀÍÎÂÎ. Åñëè èìåþòñÿ ïîêàçàíèÿ ê ýêñòðåííîé âàêöèíàöèè, íàïðèìåð, ïðîòèâ áåøåíñòâà, ñòîëáíÿêà èëè êîðè, âîïðîñû åå ïðîâåäåíèÿ ðåøàþòñÿ ëå÷àùèì âðà÷îì ïðè âîçíèêíîâåíèè ñèòóàöèè, òðåáóþùåé ýêñòðåííîé âàêöèíàöèè.
Àòîïè÷åñêèé äåðìàòèò.
Àòîïè÷åñêèé äåðìàòèò ïðåäñòàâëÿåò ñîáîé õðîíè÷åñêîå çàáîëåâàíèå êîæè, êîãäà íàðÿäó ñ àëëåðãè÷åñêèì âîñïàëåíèåì èìåþò ìåñòî íàñëåäñòâåííûå äåôåêòû ñòðîåíèÿ ýïèäåðìèñà.
Ó ðÿäà áîëüíûõ àòîïè÷åñêèé äåðìàòèò èìååò íåïðåðûâíî ðåöèäèâèðóþùåå òå÷åíèå, êîãäà ñëîæíî äîñòè÷ü ïîëíîé ðåìèññèè. Ñîõðàíåíèå îñòàòî÷íûõ ýëåìåíòîâ ñûïè íå ïðåïÿòñòâóåò ïðîâåäåíèþ âàêöèíàöèè.  òàêîì ñëó÷àå çà 3-4 äíÿ äî è 5-7 äíåé ïîñëå âàêöèíàöèè íàçíà÷àþòñÿ àíòèãèñòàìèííûå ïðåïàðàòû â âîçðàñòíîé äîçèðîâêå è ïðîâîäèòñÿ íåîáõîäèìîå ìåñòíîå ëå÷åíèå (â òîì ÷èñëå ãîðìîíàëüíûìè êðåìàìè è ìàçÿìè),
êðîìå èñïîëüçîâàíèÿ ïðåïàðàòà èç ãðóïïû òîïè÷åñêèõ èíãèáèòîðîâ êàëüöèíåâðèíà Òàêðîëèìóñà (Ïðîòîïèê)
. Èç-çà ïîòåíöèàëüíîãî ðèñêà ñíèæåíèÿ ýôôåêòèâíîñòè, âàêöèíàöèÿ ïðîâîäèòñÿ äî íà÷àëà èñïîëüçîâàíèÿ äàííîãî ïðåïàðàòà, ëèáî ÷åðåç 14 (äëÿ èíàêòèâèðîâàííûõ âàêöèí) èëè 28 äíåé (äëÿ æèâûõ âàêöèíà) ïîñëå çàâåðøåíèÿ êóðñà ëå÷åíèÿ. Äëÿ äðóãîãî ïðåïàðàòà ýòîé æå ãðóïïû Ïèìåêðîëèìóñà (Ýëèäåë) ïîäîáíûõ îãðàíè÷åíèé íåò. Íå ðåêîìåíäóåòñÿ òîëüêî åãî ïðèìåíåíèå â îáëàñòè èíúåêöèè âàêöèíû, â òîì ÷èñëå ïðè ðàçâèòèè ìåñòíîé ïîñòâàêöèíàëüíîé ðåàêöèè, òàêæå èç-çà ïîòåíöèàëüíîãî ðèñêà ñíèæåíèÿ ýôôåêòèâíîñòè âàêöèíàöèè.
Ïèùåâàÿ àëëåðãèÿ.
Ïðè íàëè÷èè ïèùåâîé àëëåðãèè çà íåäåëþ äî è äâå íåäåëè ïîñëå âàêöèíàöèè «âèíîâíûå» ïèùåâûå ïðîäóêòû (ìîëî÷íûå ïðîäóêòû, êóðèíîå ÿéöî, ðûáà è äð.) èñêëþ÷àþòñÿ èç ðàöèîíà. Êðîìå òîãî, â òå æå ñðîêè ðåêîìåíäóåòñÿ èñêëþ÷èòü èç ðàöèîíà øîêîëàä, ìåä, îðåõè, ìîðåïðîäóêòû, öèòðóñîâûå, êëóáíèêó è ïðîäóêòû, ñîäåðæàùèå êðàñèòåëè è êîíñåðâàíòû.
Áðîíõèàëüíàÿ àñòìà.
Áðîíõèàëüíàÿ àñòìà ýòî õðîíè÷åñêîå âîñïàëèòåëüíîå çàáîëåâàíèå îðãàíîâ äûõàíèå, îñíîâíûì ìåõàíèçìîì êîòîðîãî ÿâëÿåòñÿ ïîâûøåííàÿ ðåàêòèâíîñòü áðîíõîâ, ò.å. èõ ÷óâñòâèòåëüíîñòü äëÿ ðàçëè÷íûõ ôàêòîðîâ âíåøíåé ñðåäû, êàê àëëåðãåíîâ (äîìàøíåé ïûëè, æèâîòíûõ, ïëåñåíè, ïûëüöû ðàñòåíèé), òàê è íåñïåöèôè÷åñêîé ïðèðîäû (òàáà÷íûé äûì, îñòðûå ðåñïèðàòîðíûå âèðóñíûå èíôåêöèè è äð.).
Áðîíõèàëüíàÿ àñòìà ìîæåò èìåòü ðàçëè÷íóþ òÿæåñòü òå÷åíèÿ — îò åäèíè÷íûõ ïðèñòóïîâ â òå÷åíèå ãîäà äî åæåäíåâíûõ äíåâíûõ è íî÷íûõ ïðèñòóïîâ, âëèÿþùèõ íà ôèçè÷åñêóþ àêòèâíîñòü, ñîí è â öåëîì çíà÷èòåëüíî ñíèæàþùèõ êà÷åñòâî æèçíè.
Âàêöèíàöèÿ ëþäåé, ñòðàäàþùèõ áðîíõèàëüíîé àñòìîé, ïðîâîäèòñÿ â ïåðèîä ðåìèññèè íà ïðîòÿæåíèè êàê ìèíèìóì 1 ìåñÿöà. Ïðè ýòîì ðåìèññèÿ ìîæåò äîñòèãàòüñÿ ñàìîñòîÿòåëüíî èëè íà ôîíå ïðîâîäèìîé áàçèñíîé òåðàïèè (ìåñòíûìè ãëþêîêîðòèêîñòåðîèäàìè, ïðåïàðàòàìè, ñîäåðæàùèìè êîìáèíàöèþ ãëþêîêîðòèêîñòåðîèäà è äëèòåëüíî äåéñòâóþùåãî áåòà-2-àãîíèñòà, àíòèëåéêîòðèåíîâûìè ïðåïàðàòàìè è äð.).  ïîñëåäíåì ñëó÷àå ìû ãîâîðèì î êîíòðîëå áðîíõèàëüíîé àñòìû. Ïðè ýòîì ïàöèåíò ïîëó÷àåò ïðåæíþþ áàçèñíóþ òåðàïèþ èëè, ïî çàêëþ÷åíèþ ëå÷àùåãî âðà÷à, îíà ìîæåò áûòü âðåìåííî óâåëè÷åíà. Êàê ïðàâèëî, áîëüíûì áðîíõèàëüíîé àñòìîé òàêæå íàçíà÷àþò òåðàïèþ àíòèãèñòàìèííûìè ïðåïàðàòàìè 2 ïîêîëåíèÿ çà 1-2 íåäåëè äî è 1 íåäåëþ ïîñëå ïðîâåäåíèÿ âàêöèíàöèè â âîçðàñòíîé äîçèðîâêå.
Àëëåðãè÷åñêèé ðèíèò è àëëåðãè÷åñêèé êîíúþíêòèâèò, ñåçîííàÿ àëëåðãèÿ (ïîëëèíîç).
Àëëåðãè÷åñêèé ðèíèò è êîíúþíêòèâèò ýòî àëëåðãè÷åñêîå âîñïàëåíèå ñëèçèñòîé îáîëî÷êè íîñà è êîíúþíêòèâû ãëàçà ñîîòâåòñòâåííî, îáóñëîâëåííîå êîíòàêòîì ñ ïðè÷èííî-çíà÷èìûì àëëåðãåíîì.
Ñèìïòîìû àëëåðãè÷åñêîãî ðèíèòà è êîíúþíêòèâèòà ìîãóò ïðîÿâëÿòüñÿ â òå÷åíèå âñåãî ãîäà èëè èìåòü ñåçîííûé õàðàêòåð, ñâÿçàííûé ñ åæåãîäíûì öâåòåíèåì ðàñòåíèé (äåðåâüåâ, ëóãîâûõ, ñîðíûõ òðàâ) è ðàñïðîñòðàíåíèåì â âîçäóõå ñïîð íåêîòîðûõ ïëåñíåâûõ ãðèáîâ.
Ïðè íàëè÷èè êðóãëîãîäè÷íîãî ðèíèòà è êîíúþíêòèâèòà, âàêöèíàöèÿ ïðîâîäèòñÿ â ïåðèîä ðåìèññèè, íà ôîíå òåðàïèè àíòèãèñòàìèííûìè ïðåïàðàòàìè 2 ïîêîëåíèÿ çà 1-2 íåäåëè äî è 1 íåäåëþ ïîñëå âàêöèíàöèè â âîçðàñòíîé äîçèðîâêå.
Åñëè æå ðèíèò è êîíúþíêòèâèò èìåþò ñåçîííûé õàðàêòåð, ïëàíîâûå ïðîôèëàêòè÷åñêèå ïðèâèâêè íå âûïîëíÿþòñÿ â ñåçîí öâåòåíèÿ ðàñòåíèé, âûçûâàþùèõ àëëåðãèþ.  öåíòðàëüíîé ïîëîñå Ðîññèè äåðåâüÿ öâåòóò îáû÷íî ñ ñåðåäèíû ìàðòà äî íà÷àëà èþíÿ, ëóãîâûå òðàâû ñ êîíöà ìàÿ ïî íà÷àëî àâãóñòà, ñîðíûå òðàâû ñ ñåðåäèíû èþíÿ ïî íà÷àëî ñåíòÿáðÿ. Ñïîðû ïëåñíåâûõ ãðèáîâ ðîäà Cladosporium è Alternaria ïðèñóòñòâóþò â âîçäóõå ñ ìàðòà ïî ñåíòÿáðü ñ ïèêîì êîíöåíòðàöèè â âîçäóõå â èþëå-àâãóñòå.
Êðîìå ðèíèòà è êîíúþíêòèâèòà, ñåçîííûå îáîñòðåíèÿ òàêæå õàðàêòåðíû äëÿ àòîïè÷åñêîãî äåðìàòèòà è áðîíõèàëüíîé àñòìû. Ïëàíîâàÿ âàêöèíàöèÿ â ïåðèîä öâåòåíèÿ â òàêîì ñëó÷àå òàêæå íå ïðîâîäèòñÿ.
Ïðè ïîäîçðåíèè íà íàëè÷èå ñåçîííîé àëëåðãèè, ðåêîìåíäóåòñÿ ïîñåòèòü âðà÷à àëëåðãîëîãà-èììóíîëîãà äëÿ ïðîâåäåíèÿ íåîáõîäèìîãî îáñëåäîâàíèÿ ñ öåëüþ óòî÷íåíèÿ äèàãíîçà, ëå÷åíèÿ è ïîëó÷åíèÿ ðåêîìåíäàöèé ïî ïðîâåäåíèþ ìåðîïðèÿòèé, íàïðàâëåííûõ íà îãðàíè÷åíèå êîíòàêòà ñ ïûëüöîé ðàñòåíèé è ñïîðàìè ïëåñíåâûõ ãðèáîâ.
Êðàïèâíèöà è àíãèîíåâðîòè÷åñêèé îòåê (îòåê Êâèíêå).
Êðàïèâíèöà è àíãèîíåâðîòè÷åñêèé îòåê ïðåäñòàâëÿþò ñîáîé áîëüøóþ ãðóïïó çàáîëåâàíèé, êîòîðûå ìîãóò èìåòü àëëåðãè÷åñêèé ãåíåç, âûçûâàòüñÿ ðàçëè÷íûìè ôèçè÷åñêèìè ôàêòîðàìè (õîëîäîì, ñîëíå÷íûì ñâåòîì, äàâëåíèåì è äð.) èëè áûòü îäíèì èç ñèìïòîìîâ äðóãîãî íåàëëåðãè÷åñêîãî çàáîëåâàíèÿ. Êðîìå òîãî, êðàïèâíèöà è àíãèîîòåê ìîãóò èìåòü îñòðîå èëè õðîíè÷åñêîå òå÷åíèå. Òàêòèêà â îòíîøåíèè âàêöèíàöèè ïðè íàëè÷èè êðàïèâíèöû è àíãèîîòåêà ñóùåñòâåííî çàâèñèò îò âûøå ïåðå÷èñëåííûõ ôàêòîðîâ è îïðåäåëÿåòñÿ ëå÷àùèì âðà÷îì àëëåðãîëîãîì-èììóíîëîãîì.
Âàêöèíàöèÿ è àëëåðãîëîãè÷åñêîå îáñëåäîâàíèå.
Êîæíûå ïðîáû ñ àëëåðãåíàìè îáû÷íî ïðîâîäÿòñÿ çà 7-10 äíåé äî âàêöèíàöèè èëè ÷åðåç 30 äíåé ïîñëå âàêöèíàöèè æèâûìè âàêöèíàìè, ÷åðåç 2 íåäåëè ïîñëå âàêöèíàöèè èíàêòèâèðîâàííûìè âàêöèíàìè, ÷åðåç 8-12 íåäåëü ïîñëå âàêöèíàöèè ÁÖÆ, ÷åðåç 14 äíåé ïîñëå ïðîáû Ìàíòó.
Èññëåäîâàíèå ñûâîðîòêè êðîâè íà ñïåöèôè÷åñêèå IgE ê ðàçëè÷íûì àëëåðãåíàì ìîæåò âûïîëíÿòüñÿ íå çàâèñèìî îò âàêöèíàöèè è ïîñòàíîâêè ïðîáû Ìàíòó.
Âàêöèíàöèÿ è àëëåðãåí-ñïåöèôè÷åñêàÿ èììóíîòåðàïèÿ (ÀÑÈÒ).
Ïëàíîâàÿ âàêöèíàöèÿ ïðîâîäèòñÿ çà 15-30 äíåé äî è ÷åðåç 15-30 äíåé ïîñëå ââåäåíèÿ î÷åðåäíîé äîçû àëëåðãåíà.
Ïðè ïëàíèðîâàíèè ÀÑÈÒ ðåêîìåíäóåì îáñóäèòü âîïðîñû âàêöèíàöèè è ïîñòàíîâêè ïðîáû Ìàíòó ñ íàáëþäàþùèì âðà÷îì àëëåðãîëîãîì-èììóíîëîãîì.