Принципы лекарственной терапии анемии
Глава 25. АНЕМИИ
Кровь — внутренняя среда организма с многообразными функциями, состоящая из форменных элементов (эритроциты, лейкоциты, тромбоциты) и плазмы, в состав которой входят электролиты, белки, ферменты и некоторые другие вещества. К важнейшим функциям крови можно отнести следующие:
— кровь — универсальная транспортная среда, с помощью которой в организме происходит перемещение газов, питательных веществ, факторов защиты организма и передача информации между отдельными клетками и органами;
— благодаря крови поддерживается единство внутренней среды организма в самых различных аспектах — поддержание температуры, осмотического и онкотического давления, кислотно-щелочного равновесия и химического состава.
Основные клеточные элементы крови (табл. 25-1):
— эритроцит — не содержащая ядра клетка красной крови, имеет форму двояковогнутого диска и содержит гемоглобин; основная функция — перенос молекулярного кислорода; при уменьшении в организме количества гемоглобина или эритроцитов происходит нарушение транспорта кислорода и тканевого дыхания; это состояние получило название анемии;
— лейкоциты; основная функция лейкоцитов — защитная (фагоцитарная), осуществляется главным образом гранулоцитами;
— тромбоциты — кровяные пластинки, имеющие размер 2-4 мкм; основная функция тромбоцитов — участие в гемостазе1; уменьшение их количества ниже 80-109/л способствует кровоточивости, увеличение выше 800409/л создает угрозу развития тромбозов.
Таблица 25-1. Форменные элементы крови

* Нормальная концентрация гемоглобина для женщин — 120-160 г/л, для мужчин — 140-180 г/л.
25.1. АНЕМИИ
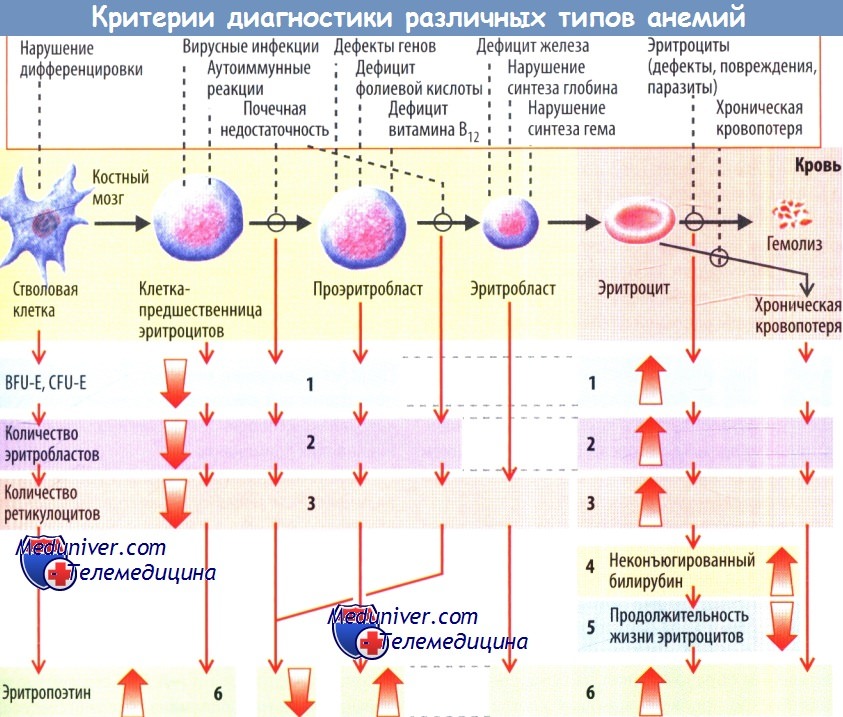
Анемии (малокровие) — синдром, объединяющий целый ряд заболеваний, характеризующихся снижением количества эритроцитов и /или концентрации гемоглобина в единице объема крови и приводящих к нарушению транспорта кислорода в организме.
Этиология и патогенез
Причинами анемии могут быть следующие патологические состояния.
• Кровопотеря — острая и хроническая (приводит к потере форменных элементов крови и постгеморрагической анемии).
• Усиленное разрушение эритроцитов (гемолиз) в организме (вызывает развитие гемолитических анемий).
• Нарушение процесса эритропоэза:
— связанное с недостатком железа (железодефицитная анемия);
— связанное с дефицитом в организме витамина В12 (В12-дефицит-ная анемия или мегалобластная анемия) или недостатком фолиевой кислоты (фолиеводефицитная анемия);
— связанное с угнетением деятельности костного мозга (апласти-ческие анемии).
Наиболее распространены железодефицитная и В12-дефицитная анемии.
Железодефицитная анемия. Железо — необходимый компонент гемоглобина. Его недостаток в организме приводит к снижению концентрации гемоглобина в эритроцитах и развитию анемии (общее количество эритроцитов при этом часто не изменяется).
Общее содержание железа в организме ограничено примерно 4-5 г. Около 2/3 железа в организме находится в эритроцитах в составе гемоглобина, запасы железа имеются в печени, мышцах и костном мозге. Около 30 мг железа постоянно циркулирует в плазме, где оно частично связано с белками-переносчиками1.
Средняя суточная потребность человека в железе составляет 15 мг для женщин и 10 мг для мужчин. Из этого количества из пищи реально всасывается в кровь только 1-1,5 мг, примерно столько же железа организм ежедневно теряет с калом, мочой и потом. Всасывание железа зависит от того, в каком виде оно поступает в организм. Лучше всасывается железо, содержащееся в пище в форме гема (мясо и рыба), при этом из мясных продуктов (содержащих железо в составе ферритина) железо усваивается лучше, чем из рыбы или печени, содержащей железо в виде гемосидерина. Из растительной пищи, богатой железом, оно практически не усваивается, так как в растениях этот элемент содержится в ионизированном виде. Напротив, в виде солей железо усваивается организмом в 15-20 раз интенсивнее. Кислотность желудочного сока не влияет на всасывание железа. Единственный широко распространенный компонент пищи, улучшающий всасывание железа, — аскорбиновая кислота.
Существует несколько основных механизмов, приводящих к дефициту железа в организме и как следствие к анемии.
• Кровопотеря. Наиболее частой причиной железодефицитной анемии становится хроническая кровопотеря при обильных менструациях. Другими причинами кровопотери могут быть кровотечения из эрозий и язв верхних отделов ЖКТ, расширенных геморроидальных вен, а также кровотечения при хронических заболеваниях матки (эндометриоз, миома).
• Недостаточное поступление железа с пищей или нарушение его всасывания отмечается у больных, перенесших гастрэктомию2,
1 Основным железосвязывающим белком плазмы считают трансферин. В норме он связан с железом только на 1/3, по степени насыщения трансферина железом оценивают величину общей железосвязывающей способности сыворотки крови.
2 Гастрэктомия — хирургическая операция (удаление желудка).
и при синдроме мальабсорбции1. Дефицит железа часто возникает у вегетарианцев. • Повышенная потребность организма в железе, которая отмечается при беременности и лактации. Потребность организма в железе повышается и при хронических инфекционных заболеваниях и опухолях, а также в период усиленного роста (в нашей стране дефицит железа отмечается примерно у 1/3 детей).
Мегалобластная анемия
В12-дефицитную и фолиеводефицитную анемию относят к мега-лобластным. Для этих анемий характерны изменения морфологии клеток костного мозга и эритроцитов при нарушения синтеза ДНК.
В 90% случаев мегалобластная анемия вызвана дефицитом фолие-вой кислоты или витамина В12. Другой причиной считают прием ЛС (чаще всего противоопухолевых или иммунодепрессивных), влияющих на синтез ДНК.
Витамин В12 содержится в мясе и других белковых продуктах животного происхождения (печени, почках, яичном желтке, рыбе, молочных продуктах), а также в бобовых растениях, где он синтезируется микроорганизмами. Для всасывания витамина В12 (в концевом отделе подвздошной кишки) необходимо присутствие гастро-мукопротеина (внутреннего фактора Кастла), выделяемого клетками слизистой оболочки желудка. При некоторых состояниях (резекции желудка, атрофическом гастрите2, опухоли желудка, хроническом алкоголизме) уменьшается продукция фактора Кастла и всасывание витамина В12 резко уменьшается.
Запасов витамина В12 в организме нет.
Фолиевая кислота, недостаток которой также может вызывать мегалобластную анемию, всасывается в двенадцатиперстной и подвздошной кишке, ее запасов в организме хватает на 4 мес. Алкоголь нарушает метаболизм фолиевой кислоты и ее всасывание. Противосудорожные препараты, оральные контрацептивы способны снизить всасывание фолатов, антиметаболиты (метотрексат) или антимикробные препараты (триметоприм/сульфаметоксазол) нарушают их метаболизм. Потребность в фолиевой кислоте возрастает во время беременности и лактации.
Эпидемиология
Наиболее распространена железодефицитная анемия. По данным ВОЗ, этим заболеванием страдает более 800 млн жителей планеты. Среди больных преобладают женщины, заболеваемость которых в 2-8 раз выше, чем у мужчин. Другие виды анемии встречаются значительно реже.
Симптомокомплекс анемии
Симптомы анемии можно условно разделить на две группы:
— симптомы, связанные с недостаточностью гемоглобина и сниженным уровнем поступления кислорода к органам и тканям; эти симптомы общие для анемии любого происхождения и объединены под названием анемического1 синдрома; его выраженность зависит от тяжести анемии;
— симптомы, связанные с особенностями течения той или иной формы анемии.
Анемический синдром. Жалобы больных сводятся к слабости, быстрой утомляемости, головокружению, шуму в ушах, одышке и сердцебиению, особенно при физической нагрузке. Характерна бледность кожных покровов и слизистых оболочек. Отмечаются тахикардия, болевые ощущения в области сердца. При тяжелой степени анемии возможно развитие недостаточности кровообращения.
У больных анемией также можно встретить целый ряд других симптомов (табл. 25-2).
Таблица 25-2. Симптомы анемии

Окончание табл. 25-2

Обозначения: (-) — нет, (+) — имеется, (t) — увеличен, (4) — уменьшен, N — норма.
Диагноз и методы обследования
Заподозрить у больного анемию можно на основании соответствующих жалоб. Окончательное суждение о наличии анемии можно сделать по результатам клинического анализа крови. Общепринятые критерии анемии — снижение концентрации гемоглобина менее 120 г/л (гематокрит — менее 36%) у женщин и менее 140 г/л (гемато-крит — менее 42%) у мужчин. Дополнительную информацию о диагнозе дает исследование морфологии эритроцитов (см. табл. 20-2). Дополнительную информацию о заболевании показывают результаты пункции костного мозга, исследования концентрации в плазме железа, витамина В12 и билирубина. Особую важность представляет поиск возможных источников кровотечения и /или злокачественных новообразований, которые часто вызывают анемию. Чаще всего у одного и того же больного анемия может быть вызвана несколькими причинами, например сочетанная железо- и В12-дефицитная анемия.
Клинико-фармакологические подходы к лечению
анемии
Принципы лечения железодефицитной анемии
• Лечение не следует начинать до установления диагноза.
• Для лечения железодефицитной анемии применяют препараты железа, диета с высоким содержанием железа при этом заболевании не обеспечивает желаемого эффекта.
• Лечение должно быть длительным (месяцы) и продолжаться даже после нормализации концентрации гемоглобина (в течение 2-3 мес). Это обусловлено тем, что одной из целей лечения является восполнение запасов железа в организме.
• Терапевтическая доза железа составляет 100-120 мг железа в сутки.
• Предпочтение при выборе препаратов отдают ЛС для приема внутрь.
• ЛС для парентерального применения назначают при заболеваниях, приводящих к нарушению всасывания железа и при необходимости срочного устранения анемии (например, подготовка больного к хирургической операции или родам).
Принципы лечения В12-дефицитной анемии
• Лечение нельзя начинать до установления диагноза. Даже однократное введение витамина В12 вызывает исчезновение мегалобластов из периферической крови, что значительно затрудняет диагностику.
• Для лечения этого заболевания применяют инъекции циано-кобаламина по 400-500 мкг первые 7 сут ежедневно, затем 1 раз в 5-7 сут или гидроксокобаламина по 500 мкг в сутки. Основной курс лечения продолжается 4-6 нед, после чего лечение продолжают еще 6-8 нед для восполнения запасов витамина В12 (при этом цианокобаламин вводят 1 раз в неделю).
• После завершения лечения (если причина анемии не устранена) большинство больных нуждается в проведении профилактических курсов по 15-20 инъекций в год.
• Введение фолиевой кислоты (вместо витамина В12) больным с дефицитом витамина В12 противопоказано — это может резко ухудшить неврологический статус.
• Больным с В12-дефицитной анемией часто необходимы препараты железа внутрь, у 1/3 таких больных одновременно имеется дефицит железа, и часто это состояние — причина неэффективности лечения.
Лечение фолиеводефицитной анемии проводят в основном так же, как и лечение В12-дефицитной анемии (лечебный курс и поддерживающая терапия), при этом суточная доза фолиевой кислоты составляет 15 мг (по 5 мг на 3 приема).
Контроль эффективности проводимого лечения заключается в оценке симптомов заболевания (при успешном лечении симптомы быстро исчезают, например, больные с В12-дефицитной анемией отмечают улучшение самочувствия уже через несколько дней лечения), но основным показателем эффективности считают восстановление нормальной концентрации гемоглобина в крови. Реакцию на лечение при приеме препаратов железа внутрь считают удовлетворительной, если концентрация гемоглобина повышается на 1% в сутки (метод Сали) и на 10% (15 г/л) в течение 3 нед.
При лечении В12-дефицитной анемии на 5-8-е сутки лечения отмечается резкое увеличение количества ретикулоцитов в крови, что свидетельствует о правильном диагнозе и эффективности лечения.
Дополнительную оценку эффективности лечения железодефицит-ных анемий проводят, основываясь на концентрации железа в крови и величине общей железосвязывающей способности сыворотки крови.
Контроль безопасности проводимого лечения. Лечение витамином В12 и фолиевой кислотой, как правило, не требует оценки безопасности. При приеме препаратов железа следует помнить о частых аллергических реакциях при парентеральном назначении этих ЛС и опасности их передозировки (чаще у детей). Для профилактики этого осложнения можно использовать повторные исследования общей железосвязывающей способности сыворотки крови.
25.2. КЛИНИЧЕСКАЯ ФАРМАКОЛОГИЯ ПРЕПАРАТОВ ЖЕЛЕЗА
Фармакокинетика. Пища и антацидные вещества существенно снижают всасывание железа. Назначение препаратов пролонгированного действия и препаратов для растворения в кишечнике требует дальнейшего исследования. Это обусловлено тем, что железо всасывается преимущественно в двенадцатиперстной кишке и проксимальном отделе тонкой кишки.
Фармакодинамика. Препараты этой группы (табл. 25-3) применяют для лечения железодефицитной анемии и ее профилактики у лиц с повышенной потребностью в железе (дети, беременные, доноры,
Таблица 25-3. Характеристика препаратов железа

Обозначения:
(1) — 1 капсула содержит железа сульфат, фолиевой кислоты — 500 мкг, цианокоба-ламина — 300 мкг;
(2) — препарат продленного действия, в желудке растворяется только незначительная часть железа, основная часть высвобождается в кишечнике;
(3) — 1 капсула содержит железа сульфат, фолиевой кислоты — 5 мг, цианокобала-мина — 10 мкг;
(4) — 1 драже содержит сульфат железа и 30 мг аскорбиновой кислоты;
(5) — 1 капсула содержит железа сульфат, 50 мг аскорбиновой кислоты, 2 мг рибофлавина, 2 мг тиамина, 1 мг пиридоксина и 2,5 мг пантотеновой кислоты;
(6) — лекарственная форма с медленным высвобождением препарата, также содержит 60 мг аскорбиновой кислоты;
(7) — 1 капсула содержит железа фумарат, 30 мкг цианокобаламина, 20 мг фолиевой кислоты, 75 мг аскорбиновой кислоты, тиамина и рибофлавина — по 3,5 мг, 15 мг никотинамида, 2 мг пиридоксина, 5 мг кальция пантотената.
лица, перенесшие гастрэктомию, женщины с обильными менструациями). Эффекты этих ЛС связаны с восполнением дефицита железа и увеличением синтеза гемоглобина. Механизмы восстановления концентрации гемоглобина не зависят от путей введения железа. Эффект препаратов железа, при приеме в терапевтических дозах, начинает проявляться спустя несколько недель лечения и становится максимальным через 2-3 мес.
НЛР. На фоне приема препаратов железа приблизительно у 25% больных возникают желудочно-кишечные нарушения — запор, спазмы кишечника, диарея, тошнота. Побочные действия можно уменьшить, назначая эти ЛС в начале лечения 1 раз в сутки во время еды. При использовании микстур железо может образовывать комплексы с сульфидными ионами в полости рта, в результате чего чернеют зубы. Этого можно избежать, если пить микстуру через соломинку. Лечение препаратами железа сопровождается окрашиванием кала в черный цвет, что не имеет клинического значения, но может затруднить постановку диагноза желудочно-кишечного кровотечения1. НЛР при парентеральном введении железа заключаются в местной болезненности, коричневом окрашивании тканей в месте инъекции, головной боли, головокружении, боли в спине, лихорадке, артралгии, тошноте, рвоте, крапивнице, бронхоспазме. Крайне редко развиваются анафилактические реакции.
Взаимодействие препаратов железа с другими ЛС. Железо образует с тетрациклинами плохо всасывающиеся хелатные соединения, из-за этого препараты железа нарушают всасывание тетрациклинов (их следует назначать с интервалом не менее 2 ч до или после препаратов железа). Антацидные средства, содержащие соли алюминия, магния и кальция, ухудшают всасывание железа. Алкоголь в высоких дозах и при длительном употреблении увеличивает вероятность интоксикации препаратами железа. Хлорамфеникол ослабляет терапевтическое действие препаратов железа. Аскорбиновая кислота при одновременном приеме с препаратами, содержащими Fe2+, препятствуют его окислению в Fe3+ и увеличивают всасывание. Препараты железа не рекомендуют запивать чаем — при взаимодействии с танином образуются плохо всасывающиеся соединения. Хлеб, молоко и молочные продукты, яйца, овощи, богатые оксалатами, снижают всасывание препаратов железа.
Острое отравление железом у взрослых встречается редко, но у детей доза сульфата железа более 1 г может оказаться токсичной. Употребление больших количеств железа сопровождается сильным раздражением ЖКТ с кровавой рвотой, диареей, шоком, метаболическим ацидозом, комой.
Для парентерального введения применяют железа гидроксид дек-стран (имферон*3), который представляет собой стабильный комплекс гидроксида железа и низкомолекулярного железа и содержит 50 мг элементарного железа в 1 мл раствора.
Взрослому человеку с железодефицитной анемией необходимо 1-2 г заместительного железа.
Кроме железа гидроксида декстрана, для парентерального введения предназначены следующие препараты: феррум Лек*, феррле-цит*®, ферковен*, фербитол* и фетофер*3.
25.3. КЛИНИЧЕСКАЯ ФАРМАКОЛОГИЯ ПРЕПАРАТОВ ВИТАМИНА В12 И ФОЛИЕВОЙ КИСЛОТЫ
Существуют два препарата витамина В12 — цианокобаламин и гидроксокобаламин.
Цианокобаламин
Применение цианокобаламина противопоказано при гиперчувствительности к препарату, гиперкоагуляции (в том числе при тромбозах), эритроцитозах, эритемии. С осторожностью и в меньших дозах препарат назначают при стенокардии. Аллергические реакции встречаются редко.
Цианокобаламин нельзя вводить в одном шприце с растворами витаминов В1 и В6 (ион кобальта способствует их разрушению).
Курсовое лечение витамином В12 обычно приходится проводить пожизненно, если не удается скорректировать патофизиологические механизмы, приведшие к его дефициту.
Гидроксокобаламин — препарат лучше связывается с белками плазмы и меньше выделяется с мочой. Благодаря этому при лечении гидроксокобаламином возможно применение меньших доз и введение с большими интервалами.
Фолиевую кислоту применяют для лечения мегалобластных анемий, обусловленных ее дефицитом. Назначение фолиевой кислоты необходимо при фолиеводефицитной анемии алиментарного проис-
хождения, при возросшей потребности в фолатах во время беременности, хронических инфекционных заболеваниях, гемолитических анемиях, снижении всасывания фолиевой кислоты, алкоголизме.
Совместное применение с анальгетиками, противосудорожны-ми препаратами, антацидами, сульфаниламидами, антибиотиками, цитостатиками снижает эффект лечения. НЛР при применении фолиевой кислоты очень редки.
Источник
Средства, влияющие на эритропоэз (созревание эритроцитов)
Анемия — состояние, характеризующееся снижением уровня эритроцитов и гемоглобина в крови.
1.Средства при железодефицитной анемии.
Фармакокинетика препаратов железа: Fe всасывается в тонком кишечнике путем активного транспорта. Накапливается в селезенке, в красном костном мозге и печени. Выводится через ЖКТ, почками и потовыми железами.
Прием за 30 мин до еды. При заболеваниях ЖКТ через час после еды.
На всасывание влияют:
— увеличивают всасывание:
витамин С (аскорбиновая кислота)
витамин Вс (фолиевая кислота)
белки
фрукты
— уменьшают всасывание:
соли Са и Р
чай и кофе
каши
адсорбенты (уголь)
антибиотики
Поб.действия:
— диспепсия
— покраснение кожи
— запор
— почернение зубов два/ связывается с сероводородом во рту и образует осадок чер.цвета
Таблетки, содержащие Fe не жевать!!!
Препараты:
Сорбифер дурулес (Сульфат железа 2 + вит С)
Фенюльс (капсулы сульфат железа 2, вит С, В1, В2, В5, В6, никотинамид)
Мальтофер (Железа гидроксид полимальтозный комплекс)
При неэффективности Fe внутрь, его принимают в/в и в/м:
Феррум лек
Ферковен
Поб.действия:
— боли в спине, суставах
— тахикардия
— аллергия
— нарушение дыхания (поэтому вводят только в стационаре!!!)
2.Средства при В12 дефицитной анемии.
Цианокобаламин
Фармакокинетика: В12 связывается в желудке с фактором Касла, который защищает его от поедания микробами.
Всасывание в подвздошной кишке путем активного транспорта, депонируется в печени.
Необходим для деления клеток, при недостатке его образуются незрелые эритроциты (мегалоциты), которые плохо переносят кислород.
Накапливается метилмалоновая кислота, токсичная для нервных клеток.
Показания:
— злокачественные анемии
— гепатит
— радикулит и невриты
Поб.действия:
— увеличение свертываемости крови
— аритмия
— гепатит
— нельзя вводить с В1 и В6 в одном шприце
3. Средства при фолиеводефицитной анемии (Вс или В9)
Фармакокинетика: всасывается в тонком кишечнике
Запас в печени на 6 мес.
Недостаток будет при приеме:
— противотуберкулезных
— противосудорожных
— противоопухолевых
— противозачаточных ср-в
— при алкоголизме
— при гепатите
Необходим для деления клеток.
При недостатке:
— макроцитарная анемия (увеличение эритроцитов)
— лейкопения (снижение лейкоцитов)
— спру (язва ЖКТ, диарея)
— нарушение развития плода
33 вопрос. Группа глюкокортикостероидов.
Мех.действия: глюкокортикоиды обладают противовоспалительным и иммунодепрессивным свойствами. Угнетают продукцию антител и препятствуют дегрануляции тучных клеток. В связи с этим они эффективны при различных аллергических реакциях.
Показания: при тяжелых и средней тяжести проявлениях аллергии (анафилактический шок, отек Квинке, сыворочная болезнь и др.). В дерматологической практике глюкокортикоиды используют при аллергических поражениях кожи (зуд, экземы и др.)
Гидрокортизон в форме глазной мази и дексаметазон в глазных каплях применяют при аллергических конъюнктивитах, кератитах.
Беклометазон в виде спрея для интраназального введения применяют для профилактики и лечения аллергического ринита.
34 вопрос. Принципы фармакотерапии сахарного диабета.
Общие принципы фармакотерапии
Сахарный диабет 1 типа. Поскольку причиной заболевания является абсолютный дефицит инсулина, единственным методом лечения СД 1 типа является заместительная инсулинотерапия. Питание и физические нагрузки должны лишь учитываться больным для выбора правильной дозы инсулина. Наиболее рациональным вариантом лечения СД 1 типа является режим интенсифицированной инсулинотерапии. Под интенсифицированной инсулинотерапией подразумевают режим многократных инъекций инсулина, имитирующий физиологическую секрецию инсулина. Как известно, в физиологических условиях базальная секреция инсулина происходит непрерывно и составляет около 1 единицы инсулина в час. Чтобы поддержать уровень гликемии в пределах нормы во время еды, требуется значительная добавочная секреция инсулина (около 1-2 единиц инсулина на каждые 10 г углеводов). Эту сложную кинетику секреции инсулина можно имитировать следующим образом: перед каждым приемом пищи больной вводит различные дозы инсулина короткого (ультракороткого) действия, а относительно постоянная базальная инсулинемия поддерживается инсулином продленного действия
В эти схемы могут быть включены дополнительные инъекции ИКД, которые больной делает при внеплановых приемах пищи или высоком уровне гликемии. Безусловно, такой вид инсулинотерапии подразумевает, что больной ежедневно несколько раз определяет уровень глюкозы крови (как до, так и после еды) и учитывает показатели при выборе дозы инсулина. Для того чтобы интенсифицированная инсулинотерапия привела к достижению основной цели – приближению к нормогликемии, больной должен быть соответствующим образом обучен. На первый взгляд, интенсифицированная инсулинотерапия кажется обременительной для больных, но благодаря ей «качество жизни» пациентов повышается. При введении ИКД перед едой больные обучаются заранее выбирать необходимую ему дозировку в зависимости от запланированного на этот прием количества углеводов (которое они могут произвольно менять) и величины гликемии в данный конкретный момент. Таким образом, дозы инсулина подбираются индивидуально. Традиционные представления о расчете доз инсулина на массу тела практически утратили свое значение. Инъекции обычных ИКД делаются за 20-30 мин. до еды, аналоги ИКД при нормальном уровне гликемии могут быть введены непосредственно перед приемом пищи.
Препаратами выбора в настоящее время являются генно-инженерные высокоочищенные человеческие инсулины или аналоги человеческого инсулина.
Сахарный диабет 2 типа. Основными принципами лечения СД 2 типа в настоящее время являются следующие: диета, физические нагрузки, сахароснижающие средства (пероральные препараты и/или инсулин), обучение больных, самоконтроль обмена веществ. Питание больного СД 2 типа должно быть направлено на оптимизацию массы тела (для 80-90% больных с избытком массы — ее снижение) и предотвращение постпрандиальной (после еды) гипергликемии. Физические упражнения рассматриваются как важный метод в структуре комплексной терапии СД 2 типа. Кроме ускорения снижения веса, физическая активность сама по себе улучшает чувствительность к инсулину и, как следствие этого, показатели состояния углеводного обмена.
35 вопрос. Принципы фармакотерапии гипер- и гипотиреоза.
Данные заболевания относятся к болезням щитовидной железы.
Гипертиреоз-состояние, при котором эта железа работает слишком активно и вырабатывает слишком много гормонов. Симптомы: повышение артериал. давления, усиленное потоотделение, Дрожание рук, нервозность, повышенный аппетит в сочетании с потерей веса, плохой сон, частый стул, поносы, слабость, отек век, учащение сердебиения, пучеглазие. Лечение: лекарства — тиамазол (нарушает синтез Т3 и Т4, назначают внутрь; побочные эффекты — лейкопения, кожные сыпи, зоб), пропицил, карбимазол, анаприлин для снятия симптомов,. и хирургическая операция по частичному удалению щитовидной железы.
Гипотиреоз-железа вырабатывает недостаточно гормонов. Недостаток их приводит к замедлению всех процессов в организме. Симптомы: унылое выражение лица, хриплый голос, замедленная речь, отечное лицо, выпадение волос и бровей, плохая переносимость холода, запоры, увеличение веса тела, сухая, шелушащаяся кожа, депрессия, замедление сердцебиения. Лечение: синтетический тиреоидный гормон(Т4-тироксин и Т3-трийодтиронин; побочные эффекты: головная боль, беспокойство, бессоница, тремор, тахикардия, аритмия, ухудшение стенокардии, снижение массы тела; препараты Трийодитиронин и левотироксин натрий), препарат высушенной щитовидной железы, это лечение назначается пожизненно.
36 вопрос. Ноотропные и общетонизирующие средства.
Ноотропные — это психотропные средства, которые улучшают память, внимание, обучаемость.
Мех.действия: улучшает обмен веществ в мозге и усвоение им глюкозы.
Фарм.эффекты:
— ноотропный (улучшает память, внимание)
— восстановительный (после травм, инсультов)
— церебропротекторный (защита мозга от неблагоприятных воздействий)
Показания:
— нарушение памяти, внимания (курс 2-6 мес.)
— травмы мозга
— инсульты
— стрессы
— детям, при задержке умственного развития и речи
— пожилым людям, для улучшения памяти
Препараты:
— глицин (под язык)
— пирацетам (новотролил)
— пантогам
— пикамилон
— семакс (капли в нос)
— фенибуд
— ноопепт
Общетонизирующие (адаптогены) — это препараты, которые стимулируют все системы организма.
Мех.действия: увеличивают синтез РНК и белков.
Фарм.эффекты:
— стимулирует ЦНС, повышают адаптацию
— повышают иммунитет
— повышают регенерацию
— стимулируют ССС (серд.сосуд.систему)
— повышают АД
— стимулируют кровотворение
— стимулируют эндокринную систему
Покзания:
— повышение адаптации
— астения (хронич.усталость)
— профилактика и восстановление после инфекций
— гипотензия
— анемия
— сахарный диабет
Противопоказания:
— гипертония
— бессонница
— злокачественные опухоли
— беременность
— эпилепсия
— гиперкинез (повышенный тонус мышц)
Препараты: принимают в первой половине дня.
— пантокрин (из пантов оленя — из не окостеневших рогов)
— корень женьшеня (настойка)
— корень аралии (настойка)
— плоды лимонника (настойка)
— корневища с корнями родиолы (экстракт)
— корневища с корнями элеутерококка (экстракт)
37 вопрос. Седативные средства(успокаивающие)
Мех.действия: усиливают процессы торможения в ЦНС.
Показания: невроз, бессонница, заболевания, вызванные стрессом.
Побочные действия:
— сонливость
— мышечная слабость
— снижение внимания
— депрессия
Классификация:
1.ЛРС (лек.растительные средства)
— корневища с корнями валерианы (настой на воде, настойка, таблетки)
— трава пустырника (настой, настойка, таблетки)
— лист мяты (настой, настойка)
— трава пассифлоры (экстракт, таблетки)
— корневища с корнями пиона (настойка)
2.Бромиды
— калия бромид
— натрия бромид
— бромкамфора
Хорошо всасываются в ЖКТ. Т ½ = 12 дней — кумулируют (накапливаются), возможно отравление — бромизм (зуд, сыпь, кашель, насморк, сонливость)
Помощь: отменить бромиды; питьё, мочегонные средства, напр.фуросемид; душ, соль натриахлорид.
Комбинированные препараты:
— новопассит
— персен
— корвалол
38 вопрос. Анксиолитические средства.
Анксиолитики (транквилизаторы) — психотропные средства, уменьшающие чувство страха, тревоги и эмоционального напряжения.
1.Бензодиазепины
Механизм действия: усиливает действие ГАМ
-длительного действия 24-48 часов
диазепам(элениум)
феназепам
-среднего действия 6-24 часа
оксазепам
-короткого действия менее 6 часов
мидазолам
-дневные (не вызывают сонливость)
медазепам
Фарм.эффекты:
— анксиолитический (противотревожный)
— снотворный
— седативный (успокаивающий)
— противосудорожный
— мышечно-расслабляющий
— амнестический (появление амнезии, человек начинает забывать)
— потенцирует(усиливает) лействие средств, угнетающих ЦНС.
— Привыкание
— лек.зависимость
— тератогенное действие
— диспепсия
Показания к применению: тревога, страх, бессоница, неврозы, заболевания, вызванные стрессом, эпилепсия, премидикация к наркозу.
Противопоказания:
— беременность
— лактация
— заболевания почек и печени
— миастения (мышечная слабость)
— водителям (людям, требующим внимания)
Date: 2016-05-18; view: 1013; Нарушение авторских прав
Источник