При атеросклерозе после операции
Для лечения атеросклероза сосудов ног используют разные методы: медикаментозная терапия, сбалансированная диета, народные рецепты, хирургическое вмешательство.

Операции при атеросклерозе сосудов показаны, если традиционные и домашние методы лечения оказались недостаточно эффективными. Радикальное вмешательство позволяет в короткие сроки восстановить проходимость сосудистого русла, нормализовать кровоснабжение мягких тканей, максимально вернуть пациенту былое качество жизни.
Предметом этой статьи станет обзор эффективных современных методик хирургического лечения атеросклероза.
Разновидности хирургических вмешательств
В настоящее время для удаления атеросклеротических бляшек используется несколько видов оперативных вмешательств разной степени сложности.
При диагнозе атеросклероз операция того или иного типа назначается хирургом на основании результатов проведенного обследования с учетом индивидуальных особенностей пациента: возраста, степени закрытия сосудистого русла, веса, наличия иных болезней.
Наиболее эффективными считаются следующие операции при атеросклерозе нижних конечностей:
- Баллонная ангиопластика.
- Шунтирование артерий нижних конечностей.
- Лазерный метод.
- Эндартерэктомия.
Рассмотрим каждый способ хирургии подробнее.
Баллонная ангиопластика
Этот вид операций при атеросклерозе нижних конечностей позволяет восстановить кровоток, устранить непроходимость сосудистого русла, что в итоге избавляет пациента от риска некроза тканей и необходимости ампутации.
Проводится операция так: в месте локализации пораженного сосуда делается небольшой прокол. Затем в русло артерии, покрытое холестериновыми отложениями, вводится катетер небольших размеров с баллоном на конце.
После этого в баллон начинает поступать воздух, что заставляет его расширяться, раскрывая суженый просвет сосуда. Если эффект кажется доктору недостаточно выраженным, в окклюзированную область ставится специальное металлическое устройство для восстановления нормальной ширины сосудистого русла.
Одной из разновидностей баллонной ангиопластики считается комплексная хирургия, когда используется баллон, покрытый лекарственным составом. Такой метод позволяет не только восстановить проходимость артерии, но и предупредить развитие воспалительного процесса, сопровождающегося разрастанием эндотелиальных тканей.
Результат вмешательства в виде восстановленной проходимости сосудистого русла сохраняется не менее 5 лет. После операции пациенту следует дважды в год проходить процедуру УЗДГ – сканирования и раз в год – компьютерную томографию. Это позволяет своевременно выявлять ухудшения состояния сосудов и своевременно корректировать терапию.

Плюсы баллонной пластики:
- Малая инвазивность: катетер поступает через микронадрез тканей в область облитерированного сосуда.
- Общий наркоз для проведения вмешательства не требуется, достаточно местной анестезии.
- Восстановление проходит быстро – пациентам разрешается двигаться уже спустя сутки.
- Угроза осложнений и инфицирования тканей при таком оперативном вмешательстве практически исключены.
Сколько может стоить такая операция в хорошей клинике? В среднем, цена баллонной пластики без установления стента составит порядка 80 тысяч рублей.
Шунтирование артерий
Показано при следующих диагнозах:
- Облитерирующий атеросклероз – операция помогает устранить закупорку просвета.
- Облитерирующий эндартериит.
- Аневризмы периферических артериальных сосудов.
- Противопоказания к баллонной пластике и стентированию.
Пациенту вводится локальный или общий наркоз, для шунтирования используют подкожную бедренную вену. Такой выбор обоснован тем, что в венозных сосудах ног не формируются атеросклеротические бляшки, сами сосуды крупного размера, поэтому считаются подходящими для использования в качестве шунтов. Иногда для этой цели применяются синтетические материалы.
Доктор осуществляет надрез в месте локализации облитерированной артерии, которая затем надрезается в двух местах и устанавливается натуральный шунт. Такая операция относится к категории сложных, выполняется только опытными и квалифицированными хирургами.
После проведения вмешательства пациента направляют на УЗДГ – сканирование и ангиографическое исследование, чтобы проверить успешность проведенной хирургии при атеросклерозе.

Реабилитационный период может составить от 2-3 дней до недели, затем пациент должен соблюдать ряд рекомендаций:
- Регулярная терапия статинами и антикоагулянтами.
- Контроль веса.
- Пищевые ограничения.
- Отказ от вредных привычек.
Стоимость операции довольно высока, в частных клиниках шунтирование артерий нижних конечностей может стоить от 130 до 170 тысяч рублей.
Лазеротерапия
Один из самых малоинвазивных и безболезненных видов операций при атеросклерозе нижних конечностей. Помогает устранить непроходимость артерий, восстановить состояние стенок сосудов.
Рекомендуется для удаления атеросклеротических бляшек, полностью закупоривших сосудистый просвет.
Лазерный метод предполагает минимальное вмешательство в ткани, проводится эндоваскулярным способом. Что это значит: пораженная артерия прокалывается, через образовавшееся отверстие в него вводится специальное устройство – лазерный датчик. Через механизм внутрь сосуда поступают лазерные лучи, разрушающие отложения холестерина.
Вмешательство проводится в кабинете рентгенолога под аппаратным контролем, чтобы исключить неточное введение устройства.

После завершения процедуры катетер извлекается вместе с остатками холестериновых образований.
По отзывам хирургов и пациентов, плюсов лечения атеросклероза лазером довольно много:
- Нет необходимости в полной анестезии.
- Отсутствие реабилитационного периода – пациенту разрешено двигаться практически сразу.
- Возможность проведения вмешательства при многих противопоказаниях.
- Устранение непроходимости артериального сосуда, восстановление кровоснабжения конечности в короткие сроки.
- Относительно невысокая стоимость – по официальным данным, одна процедура стоит в среднем 15 тысяч рублей, при установлении стента требуется заплатить еще 4-5 тысяч.
Эндартерэктомия
Представляет собой открытое инвазивное вмешательство для прямого удаления бляшек холестерина и восстановления нарушенного кровотока.
Перед операцией пациентам назначается курс кроворазжижающих препаратов в совокупности с отменой противовоспалительных средств.
За 12 часов до хирургии больным следует прекратить прием пищи и жидкости.
Этот вид вмешательств при атеросклерозе относится к категории сверхсложных, назначается при особо запущенном течении болезни.
При несоблюдении пациентом рекомендаций врачей в постоперационном периоде велика вероятность рецидива симптомов недуга, появления новых холестериновых отложений, ишемического поражения сосудов.
Последовательность операции
- Артериальный сосуд, пораженный бляшками, пережимается. Затем на коже делается надрез для извлечения окклюзированной артерии.
- В образовавшийся разрез устанавливают шунт для соединения соседних участков сосуда.
- Затем артерию надрезают, в рану вводят специальное устройство для извлечения бляшки.
- Стенка артерии дополняется специальной заплатой для восстановления ее диаметра.
- Шунт извлекается.
- После того как кровообращение будет восстановлено, артерия ушивается, а в место вмешательства устанавливается дренажная трубка (одна или несколько).
- Операция проводится с использованием специального хирургического оборудования: бинокулярная лупа и микроскоп.
- Продолжительность операции – до нескольких часов, исходя из степени развития заболевания и общего состояния здоровья больного.
При эндартерэктомии артерий ног применяется два вида анестезии:
- Полная – для абсолютного блокирования болевой чувствительности. Предполагает сон пациента в течение всей операции.
- Местная – блокирует болевые ощущения в области хирургических манипуляций. Показана пенсионерам, пациентам с сопутствующими болезнями сердца и сосудов, тяжелыми легочными недугами.
Реабилитация
После такого вида оперативного лечения атеросклероза реабилитация предполагает стандартный период времени от 1-2 дней до недели, после чего больной выписывается из стационара. Послеоперационные швы удаляются на седьмые сутки.
Один из видов вмешательства – каротидная эндартерэктомия – проводится для устранения холестериновых отложений из сонной артерии. Перед операцией пациентам выбривают часть волосяного покрова головы, вводят общий наркоз, выделяют артериальный сосуд, извлекают бляшку, вычищают стенку артерии, зашивают рану.

По прошествии 1 дня после хирургии пациентам назначается медикаментозная терапия:
- Кроворазжижающие препараты: Варфарин, Фрагмин.
- Ангиопротекторы: Детралекс, Эскузан.
- Антибактериальные средства пенициллиновой группы.
- Обезболивающие с противовоспалительным действием: Ибупрофен, Индометацин.
Хирургическая операция при атеросклерозе используется для удаления холестериновых бляшек из просвета поврежденного сосуда с последующим восстановлением непрерывности кровотока. Это действенный способ лечения, способный избавить пациента от избыточного наслоения холестериновых составных. Но важно понимать, что хирургия не избавляет от атеросклероза, а лишь действует только симптоматически.
Показания
Операцию используют в следующих случаях:
- Закрытие сосуда более, чем на 70% его диаметра.
- Прогрессирование атеросклероза.
- Неэффективность консервативных методов лечения.
- Значительное нарушение жизнедеятельности.
- Атеросклероз артерий нижних конечностей 2—3 стадии.
- Опасная локализация холестериновых бляшек.
- Риск развития инфаркта миокарда, инсульта.
Хирургическое лечение применяется для профилактики осложнений атеросклероза, улучшения качества жизни пациента и восстановления нормального кровообращения в ишемизированных органах.
Вернуться к оглавлению
Подготовка
 Подготовка к хирургическому вмешательству включает проведения ряда диагностических процедур, среди которых ЭКГ.
Подготовка к хирургическому вмешательству включает проведения ряда диагностических процедур, среди которых ЭКГ.
Операции при атеросклерозе артерий предшествует множество обследований. Нужно провести УЗИ-диагностику, КТ, МРТ, ангиографию, ЕКГ, ехокардиографию, лабораторные биохимические исследования. Это необходимо для определения точной локализации холестериновых бляшек, степени их распространения и поражения, что важно для выбора метода хирургического вмешательства.
Вернуться к оглавлению
Виды операций
Ангиопластика
Эта разновидность избавления артерий от атеросклеротических наслоений выполняется следующими способами:
- Стентирование — подразумевает введение специального металлического устройства стента, который раскрывается в месте сужения и восстанавливает нормальный просвет сосуда. Операции при атеросклерозе сосудов нижних конечностей чаще выполняются именно таким способом.
- Транслюминальная техника ангиопластики — щадящий метод хирургического вмешательства, для которого выполняется разрез не более 2 мм. В сосуд вводят катетер, расширяющий узкий просвет поврежденного сосуда.
- Лазерный способ — оперативное лечение, подразумевающее использование теплой кварцевой нити, которая разрушает холестериновые наслоения на мелкие частицы. Это способствует освобождению артерии. Лазерная методика противопоказана при атеросклерозе сонных артерий и аорты. Используется при повреждении артерий конечностей.
Вернуться к оглавлению
Шунтирование
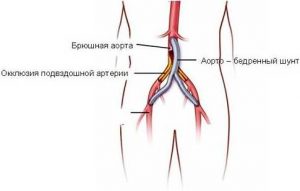 Шунтирование сосудов предполагает создание искусственного обхода места отложения холестерина.
Шунтирование сосудов предполагает создание искусственного обхода места отложения холестерина.
Эта методика основана на создании обходного пути кровотока. Для этого используется специальное приспособление — шунт. Он соединяет неповрежденные участки между собой над и под участком бляшек. Шунтирование сосудов применяется при тотальной окклюзии, когда восстановить просвет артерии и освободить ее от наслоений уже невозможно.
Операция «штаны» при атеросклерозе относится к шунтирующим. Назначается в случае повреждения брюшных ветвей аорты и подвздошных артерий. Шунт имеет общий участок, от которого отходит 2 отдельных отделов, отчего и возникло такое название. Приспособление прикрепляют так, чтобы кровь поступала во все отделы, что дает возможность восстановить нормальный кровоток в этих артериях. Как проводится наглядно демонстрирует видео МедФильм (фрагмент фильма «Хирургическое лечение облитерирующего атеросклероза артерий нижних конечностей» 1979 г.).
Вернуться к оглавлению
Эндартерэктомия
Эта операция необходима при значительном повреждении атеросклерозом, когда бляшки располагаются не в одном месте, а распространяются на значительные расстояния. Выполняется разрез, в поврежденный участок вводится шунт, через который специальным инструментом извлекаются наслоения. Далее шунт вынимается и выполняют восстановления нормального просвета. Для этого применяют «заплату» из синтетического или донорского материала, которым закрывают поврежденную сосудистую стенку.
Выделяют следующие методики эндартерэктомии:
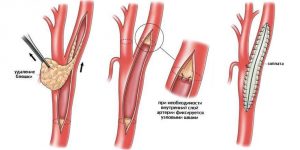 Извлечение бляшек путем эндартерэктомии имеет два способа, применение которых зависит от места расположения и степени повреждений артерии.
Извлечение бляшек путем эндартерэктомии имеет два способа, применение которых зависит от места расположения и степени повреждений артерии.
- Открытая — подразумевает выполнение широкого разреза кожи и мышц над артерией для выполнения операции. Используется для лечения атеросклероза нижних конечностей.
- Эверсионная — включает выворачивание сосуда в процессе извлечения бляшек, после чего формируют анастомоз. Это дает возможность полностью очистить и промыть внутреннюю поверхность артерии.
Выбор техники операции определяется в каждом конкретном случае и зависит от множества факторов: локализации атеросклероза, степени повреждения, при наличии осложнений или сопутствующих заболеваний.
Вернуться к оглавлению
Виды анестезии
Методика обезболивания также определяется индивидуально для каждого пациента. В большинстве случаев применяется общий наркоз. Транслюминальная ангиопластика выполняется под местной анестезией в связи с минимальной травматизацией в процессе операции. Атеросклероз сосудов нижних конечностей рекомендуется оперировать под эпидуральной анестезией.
Вернуться к оглавлению
Осложнения
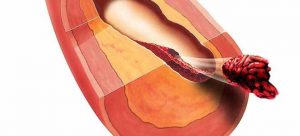 Отрыв тромба и его перемещение с потоком крови может привести к таким последствиям, как инфаркт.
Отрыв тромба и его перемещение с потоком крови может привести к таким последствиям, как инфаркт.
В процессе операции может возникнуть отрыв атеросклеротической бляшки и транспортировка с током крови с развитием инсульта или инфаркта миокарда. В месте послеоперационного рубца возможно формирование отечности или застоя лимфы, поэтому рекомендуется завершать операцию дренированием. В редких случаях возникает неприятия иммунной системой шунта или стента с дальнейшим нагноением и воспалением.
Вернуться к оглавлению
Восстановление
После операции назначаются препараты, предложенные в таблице:
| Терапевтическая группа | Наименование |
| Ангиопротекторные | «Детралекс» |
| «Добезилат» | |
| «Троксевазин» | |
| Антиангинальные | «Ибупрофен» |
| «Анальгин» | |
| «Баралгин» | |
| Кроворазжижающие | «Гепарин» |
| «Варфарин» | |
| «Фрагмин» | |
| Антибиотики широкого спектра | «Цефазолин» |
| «Цефтриаксон» | |
| «Цефепим» |
Послеоперационные швы снимаются на 6—7 день после хирургического вмешательства. Пациент проводит в стационаре 1—2 недели для восстановления гемодинамики, нормализации обмена в поврежденном участке и профилактики осложнений. Дальнейшие действия больного должны быть направлены на снижение уровня холестерина в крови для предотвращения формирования атеросклеротических наслоений. Необходимо придерживаться правильной диеты, заниматься физической активностью, принимать холестеринснижающие препараты.
Операции при атеросклерозе могут быть разделены на следующие группы:
- операции с целью уменьшения давления на артерию со стороны мышц, фасций, сухожилий, в частности расширение гунтерова канала;
- резекция тромбированного участка артерии с последующей трансплантацией или сшиванием фрагментов сосуда и восстановлением нормального кровообращения;
- тромбинтимэктомия, ставящая целью удаление тромбов после артериотомии и восстановление кровообращения по магистральной артерии;
- создание артериальных анастомозов с использованием лиофильных гомопластических или аллопластических сосудистых трансплантатов;
- прочие операции.
Расширение гунтерова канала не может считаться перспективной операцией при атеросклерозе, хотя известно, что в этом месте наиболее часто встречаются окклюзии бедренной артерии. Поттен рекомендовал операцию, предложенную Пальма, которая заключается в рассечении сухожилия большой приводящей мышцы, вскрытии гунтерова канала и освобождении бедренной и подколенной артерий от окружающих их фиброзных спаек. Пальма объяснял возникновение стеноза бедренной артерии в этом месте ее фиксированным положением и продольной гипертензией, которую создает большая приводящая мышца.
Артериэктомия, или, точнее, резекция артерии, предложена впервые Леришем в 1915 г.. Идея операции при атеросклерозе заключается в том, чтобы перервать патологические импульсы, идущие к центру от поврежденного или тромбированного участка, так как, иссекая фрагмент артерии, они неизбежно пересекают и симпатические волокна. Лериш полагал также, что иссечение патологически измененных сосудистых сегментов будет способствовать при сокращении дистального и проксимального фрагментов артерии расширению ее и лучшей функции коллатералей.
Резекция места окклюзии артерии с замещением дефекта сосуда гомопластическим или аллопластическим трансплантатом является более перспективным вмешательством, чем операция Лериша—Думбадзе.
Замещение иссеченного участка артерии при облитерирующем эндартериите может быть осуществлено с помощью аутотрансплантатов, гомотрансплантатов, аллотрансплантатов и комбинированных трансплантатов. Наибольшее распространение в клинической практике операций при атеросклерозе получили гомотрансплантаты и аллотрансплантаты.
Среди гомотрансплантатов за последнее время получил распространение метод быстрого замораживания при низких температурах (до —78 градусов) и высушивания (лиофилизация) тканей с последующим их хранением в вакуум-пробирках.
Первыми метод лиофилизации для кровеносных сосудов использовали Марангони и Чеччини (Marrangoni и Cecchini, 1951).
Успехи современной химии позволили использовать в сосудистой хирургии синтетические пластические массы, отвечающие требованиям сосудистого протезирования (метилметакрилат, полихлорвинил, винион, капрон, тефлон, орлон, дакрон, нейлон).
Твердые пластмассовые сосудистые протезы впервые применил в эксперименте в 1946 г. Хуфнагель. Они оказались неудачными. Быстрота, с которой можно осуществить протезирование, не окупалась их недостатками, из которых главный — отсутствие эластичности протеза, что затрудняет кровообращение и движение, если протез применяется на конечности.
Значительно больший успех имели мягкие эластические монолитные и тканевые протезы (Блекмор, 1952). Они не имели тех недостатков, которые были у пластмассовых твердых протезов.
Лучшими следует признать пористые протезы, особенно гофрированные. Они изготовляются из виньона, нейлона, орлона, лавсана, дакрона, тефлона, капрона и особенно удобны к применению в области суставов, так как гофрирование предупреждает крайне нежелательный перегиб протеза при сгибании конечности в суставе.
С применением сосудистых протезов в хирургии облитерирующего атеросклероза особое значение приобрела техника сосудистого шва и шовный материал. Сейчас уже ни у кого не вызывает сомнений, что соединение тканей сосуда донора и реципиента при применении гомотрансплантата следует осуществлять капроновой, лавсановой или дакроновой нитью с помощью атравматической крутой иглы. Капроновая нить как более упругая хуже других. При сшивании склеротически измененной стенки сосуда реципиента с гомотрансплантатом или аллопластическим протезом лучше пользоваться атравматической режущей иглой, так как круглой иглой труднее пройти через плотные ткани протеза.
Использование гомотрансплантатов и аллопластических протезов создало при облитерирующем атеросклерозе реальную возможность замещения пораженных участков артерий. Тем не менее следует признать, что из всех разделов сосудистой хирургии конечностей операции при атеросклерозе дают наименее утешительные ближайшие и отдаленные результаты, так как характер гемодинамических нарушений, особенности коллатерального кровообращения вазомоторной иннервации и химизма крови при этом заболевании невыгодно отличают его от других сосудистых поражений.
Создание обходных сосудистых анастомозов с помощью лиофилизированных или аллопластических трансплантатов методом шунтирования должно обеспечить обход шунтом всех патологически измененных участков артерий. Артериальное русло выше места анастомоза и ниже его должно быть хорошо проходимо.
Диабет и стенокардия не являются противопоказаниями к сосудистой пластике, некоторые хирурги даже инфаркт миокарда и начинающуюся гангрену пальцев не относят к осложнениям, препятствующим успеху шунтирования. Аллопластические обходные анастомозы менее травматичны, чем иссечение пораженной части артерии в сочетании с последующей сосудистой пластикой. Сосудистый анастомоз конец в конец после пересечения артерии выше и ниже места окклюзии без удаления патологического сегмента был оставлен. При тромбозе обходного шунта кровообращение конечности лишь возвращается к дооперационному состоянию, не ухудшая его.
Существуют в основном два вида шунтирования: аорто-подвздошно-бедренный и бедренно-подколенный шунт. В первом случае трансплантат проводится на бедре в забрюшинном пространстве под пупартовой связкой. Это можно осуществить с помощью корнцанга.
Среди других операций при атеросклерозе, предложенных для улучшения кровообращения конечности, были следующие: перевязка магистральных вен голени и бедра, лигирование крупных подкожных вен голени и сужение лигатурой бедренной вены, создание анастомоза между бедренными артерией и веной, перевязка бедренной артерии ниже места отхождения глубокой бедренной артерии, иссечение облитерированной артерии. Однако опыт показал, что все эти операции оказались практически необоснованными и в настоящее время почти всеми оставлены.
Послеоперационный период
После операции при атеросклерозе нельзя не только применять никакие иммобилизирующие повязки (шины, гипсовые лонгеты), но следует даже отказаться от циркулярных или колосовидных марлевых повязок, так как они могут вызвать серьезные нарушения кровообращения в оперированной конечности. Лучше накладывать клеоловую или коллоидную повязку. Ноге следует придать функционально выгодное положение, т. е. слегка согнутое в тазобедренном и коленном суставах.
Основной задачей послеоперационного периода является профилактика тромбоза. С этой целью в течение 2 недель (иногда и более) больному внутримышечно через 4—5 часов вводят по 5000 ЕД гепарина. Время свертывания крови следует удлинить до 20 минут.
Протромбиновый индекс полезно снизить до 50— 40; людям старше 60 лет дальнейшее снижение опасно. Примерно к концу 2-й недели после операции гепарин следует заменить варфарином. Анализ крови на свертываемость и определение протромбинового индекса всегда следует производить до, во время и после применения антикоагулянтов.
К концу 2-й недели после операции при атеросклерозе разрешают делать пассивные, а затем активные движения ногой, а потом разрешают ходить на костылях.
Общая послеоперационная терапия: наркотические и сердечные средства на ночь, как обычно, по показаниям. Швы снимают на 10—12-е сутки, причем не все. Обычно раны на животе и на бедре заживают первичным натяжением, несколько хуже — в подколенной области.
Отдаленные результаты операций при атеросклерозе
После операции тромбинтимэктомии хорошие результаты получены в 88,7%, гомопластики артерий — в 67,9%, аллопластики артерий — в 60,3% и аутопластики веной — 44,7%.
Анализируя неудачи пластики сосудов, врачи указывали на то, что аллопластические протезы
тромбируются чаще в первые 6 месяцев после операции, а гомотрансплантаты — значительно позже. Многие хирургие подчеркивают несколько лучшие результаты при пластике сосудов аллопластическими протезами по сравнению с гомопластикой.
Возникли вопросы или что-то непонятно? Спросите у редактора статьи —
здесь
.
Следует, однако, учесть, что гомотрансплантаты применялись в раннем периоде развития пластики сосудов, когда техника этих операций при атеросклерозе только начинала развиваться, тогда как аллопластические протезы стали достоянием практических врачей лишь в самое последнее время и, следовательно, применяются они в иных условиях. Несомненно, что накопленный за эти годы клинический и экспериментальный опыт хирургов позволяет теперь производить более правильно, чем в недалеком прошлом, отбор больных на операцию при атеросклерозе, не говоря уже о возросшей хирургической технике при ее выполнении.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.

