Препараты для нормализации пульса при бронхиальной астме

Астма и тахикардия – разные заболевания, однако нередко они взаимосвязаны. Астма представляет собой хронический воспалительный процесс в дыхательных путях, вследствие которого бронхи сужаются, начинает активно вырабатываться слизь. В результате бронхиальной обструкции нарушается поступление кислорода к органам и тканям.
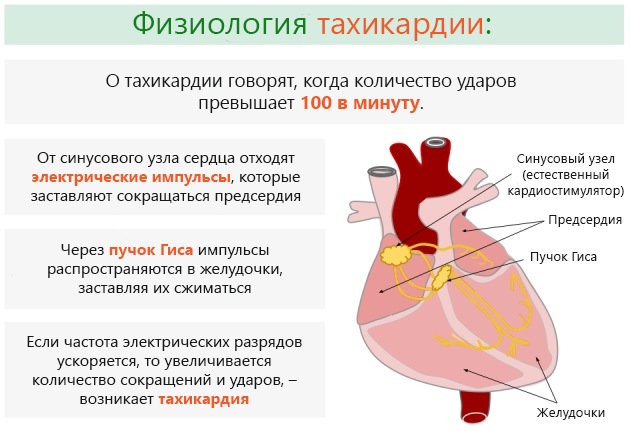
Аритмию констатируют, когда частота сердечных сокращений учащается и составляет больше 100 уд./мин (ударов в минуту). Здоровый человек работу своего сердца почти не ощущает.
Частота сердечных сокращений у него около 60-80 уд./мин. Однако при аритмии даже заметна пульсация сосудов в районе шеи. При проблемах с сердцем его удары ощутимы, они слишком сильные и отчетливые.
У пациентов, страдающих бронхиальной астмой, возникает аритмия, вызванная обструкцией бронхов.
Нарушения сердечного ритма у больных астмой
У людей, которые болеют астмой, часто диагностируют легочную гипертензию. Нагрузка на правый желудочек сердца увеличивается, а это приводит к его гипертрофии. Одной из причин такого явления считается недостаток кислорода в организме.
Пульс у больного при бронхиальной астме во время приступа учащается. Он порой достигает отметки 140–160 уд./мин. Хотя известно, что уже при количестве ударов в минуту около 100 диагностируется тахикардия.
Связь между тахикардией и астмой
У пациентов, страдающих бронхиальной астмой, наблюдается учащенный ритм сердца. Между обоими этими явлениями существует взаимосвязь. К тахикардии приводит обструкция дыхательных путей, употребление при астматической патологии бета2-адреномиметиков.
Аритмия объясняется тем, что сердечные мышцы стараются возместить дефицит кислорода в организме, сокращаясь усиленно. Больной бронхиальной астмой даже ощущает биение своего сердца. Он жалуется на недомогание, вялость, разбитость, нехватку воздуха.
Тахикардия при астме – явление нередкое. Изменению сердечного ритма способствуют патологические нарушения в сердечно-сосудистой и дыхательной системе. Опасность аритмии у астматиков еще и в том, что в момент удушья возможно развитие различных осложнений.
Симптомы тахикардии при астме
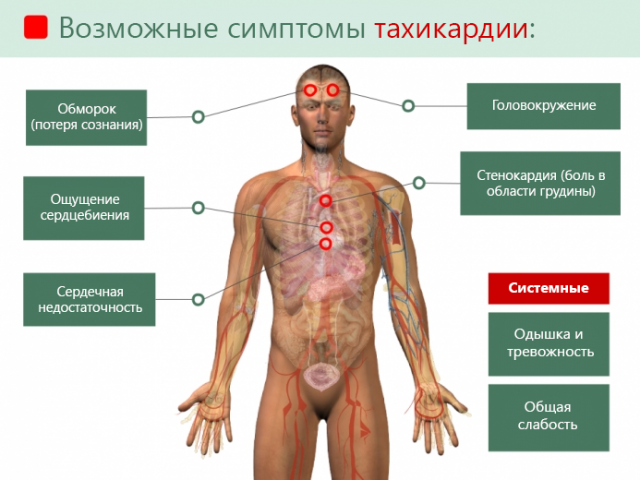
При аритмии, вызванной приступом бронхиальной астмы, сердце бьется очень быстро. Тахикардию констатируют, когда биение пульса более 100 уд./мин. В тяжелых случаях этот показатель равен 200 уд./мин.
Подобное аномальное сокращение мышц слишком изнашивает сердце. У астматика кружится голова, слышится шум в ушах, темнеет перед глазами. Он жалуется на боль в районе сердца, разбитость, даже может упасть в обморок.
Признаки бронхиальной астмы, сопровождающейся тахикардией:
- сильное сердцебиение;
- невозможность вдохнуть полной грудью;
- одышка;
- приступы удушья;
- свистящее дыхание;
- дыхательная недостаточность;
- боли в груди;
- общее недомогание;
- бледные кожные покровы;
- синеватый цвет кожи возле рта и носа и на кончиках пальцев;
- вялость.
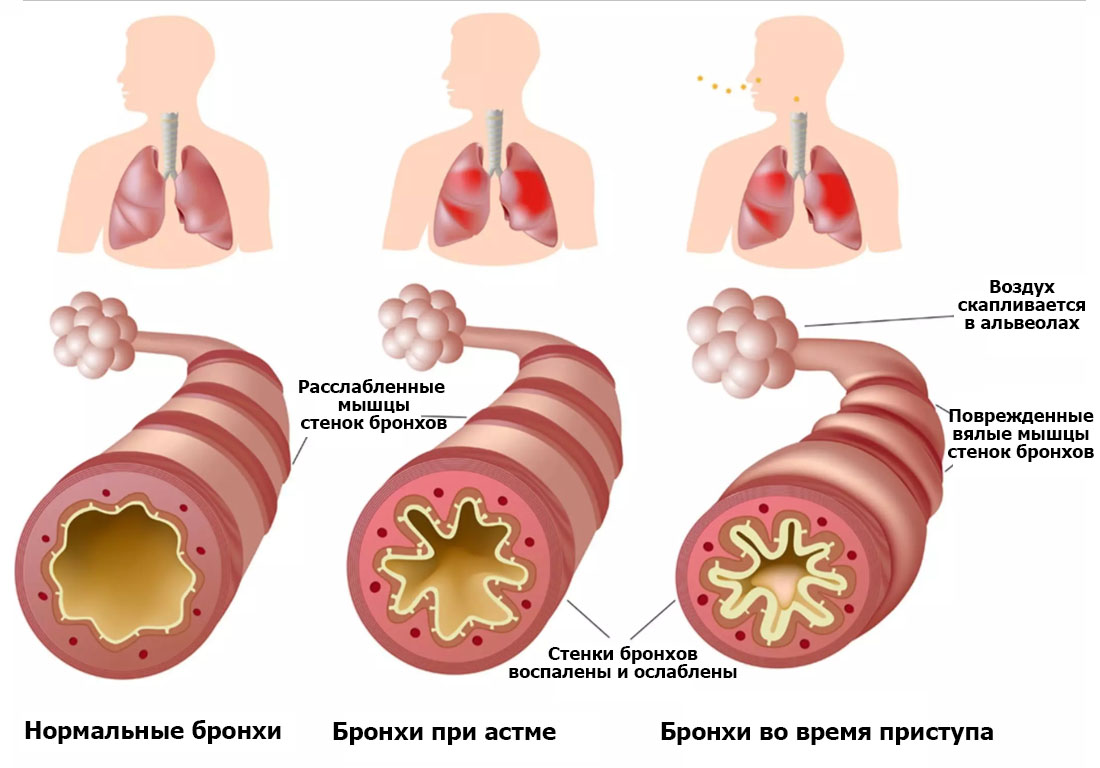
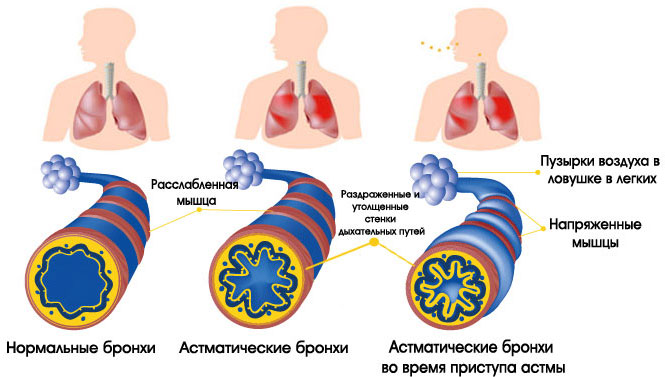
Дыхательная система человека чем-то напоминает дерево. Воздух вначале поступает в трахею, потом в бронхи крупные и мелкие (бронхиолы), а затем в альвеолы. Из последних кислород всасывается в кровь.
Однако при астме в органах дыхания происходят воспалительные процессы, ведущие к сужению бронхов. В их просвет выделяется слишком много слизи. Из-за этого человек постоянно чувствует нехватку воздуха. Неприятные ощущения то нарастают, то уменьшаются. Приступы удушья обычно случаются ночью.
Сопротивление воздушному потоку при обструкции усиливается при выдохе. Однако астматики обычно жалуются на то, что им с трудом удается сделать вдох. У больных наблюдается кашель, который обычно исчезает после приема бронхолитиков. Появление мокроты в момент приступа кашля предвещает его окончание.
Возможные осложнения
При астме происходит воспаление, отечность и закупорка слизью бронхов. Такие процессы приводят к затрудненному поступлению воздуха в легкие. Концентрация кислорода в крови астматика снижается. Наступает кислородное голодание.
При ограниченном поступлении кислорода в кровеносную систему сердечная мышца работает учащенно, можно сказать, на износ. Патология дыхательной системы приводит к развитию сердечной недостаточности (правожелудочковой). Возрастает вероятность остановки сердца в момент приступа удушья, что является причиной внезапной смерти.
Осложненная аритмией астма при неправильном лечении может стать причиной пневмонии, затяжного астматического приступа, коллапса легкого, острой дыхательной недостаточности, пневмоторакса. Эти серьезные нарушения в большей степени развиваются из-за основного заболевания, однако тахикардия усугубляет общее состояние человека.
Диагностика тахикардии при астме

Методы диагностики:
- Сбор анамнеза, подробный расспрос о самочувствии, образе жизни, деятельности человека.
- Аллергологический тест на выявление аллергенов, провоцирующих приступ астмы.
- Общий анализ крови (уровень лейкоцитов, эозинофилов повышается, СОЭ растет).
- Исследование мокроты на наличие в ней спиралей Куршмана, эозинофилов, нейтрофилов.
- Электрокардиография для определения ритма сердца.
- Спирография для исследования дыхательного объема легких.
- Рентгенография органов грудной клетки.
- КТ и МРТ.
Лечение тахикардии у астматика

Трудность в лечении тахикардии при астме в том, что лекарственные средства, эффективные при терапии одного из этих заболеваний, противопоказаны при другом. Так, при нарушении работы сердца применяются β-адреноблокаторы, которые нельзя использовать астматикам. Если их заменяют на блокаторы медленных кальциевых каналов или на блокаторы каналов синусового узла, не всегда удается добиться желаемого результата. К обострению астматического заболевания может привести и назначение дезагрегантов.
Ухудшить работу сердца могут глюкокортикостероиды, используемые для лечения астматиков. К аритмии может привести использование теофиллинов в комплексной терапии астмы. Частота сокращений сердца увеличивается и в случае использования метилксантинов.
Лечение аритмии у астматиков проводится с помощью лекарственных средств двух типов: седативных (с успокоительным действием) и антиаритмических. Успокоительные препараты бывают натуральными или синтетическими. Все они воздействуют на нервную систему и регулируют работу сердца.
Людям, страдающим астмой, назначают натуральные лекарственные препараты. Например, настойка боярышника уменьшает частоту сердцебиения, успокаивает нервную систему. Валериана расширяет сосуды, замедляет активность сердца. Улучшает состояние и нормализует пульс пустырник, пион.
Антиаритмические средства

Антиаритмические препараты понижают давление и частоту сердечных сокращений. Они восстанавливают синусовый ритм, уменьшают сократительную активность сердечной мышцы, а также потребность миокарда в кислороде.
При лечении аритмии у людей, страдающих астмой, важно основное заболевание перевести из стадии обострения в стадию ремиссии. Следует улучшить деятельность сердца с помощью кислородотерапии и приема ряда лекарственных препаратов – бета-блокаторов, ингибиторов If-каналов синусового узла, растительных аптечных средств (валериана, боярышник, пустырник).
При использовании ингибиторов If-каналов синусового узла уменьшается длительность и выраженность тахикардии. Удается откорректировать частоту сердечных сокращений и существенно улучшить гемодинамику легких.
При лечении астматического приступа при наличии аритмии следует не только снять бронхоспазм, но и подавить воспалительный процесс в бронхах. Восстановить бронхиальную проходимость можно с помощью бронхолитиков или бронходилататоров. Препараты этих групп быстро снимают симптомы удушья.
Базисная противовоспалительная терапия включает кромоны, антилейкотриеновые и холиноблокирующие средства. Эти препараты не дают быстрый эффект. Они рассчитаны на продолжительный прием. Средства противовоспалительной терапии не снимают приступ удушья. Они воздействуют на основную причину астмы – воспалительный процесс в бронхах.
Противовоспалительные средства

Противовоспалительные лекарственные препараты уменьшают частоту и интенсивность приступов. Их применение приводит к купированию астматических симптомов. Учитывая тот факт, что астма является хроническим заболеванием, курс приема противовоспалительных препаратов довольно-таки продолжительный. Человек почувствует облегчение спустя три или четыре недели.
Группы препаратов, используемые для лечения астмы при тахикардии:
- β2-агонисты (бронхолитики, снижающие сосудистую проницаемость, улучшающие мукоцилиарный клиренс, расслабляющие мускулатуру бронхов и увеличивающие их просвет);
- холинолитические средства (расширяют бронхи, уменьшают кашель и снижают количество отделяемой слизи);
- антилейкотриеновые препараты (уменьшают воспаление, оказывают бронхорасширяющее действие).
В случае тахикардии следует проводить немедикаментозное лечение астмы. Существуют специальные упражнения для улучшения дыхания. Дыхательная гимнастика благотворно сказывается на состоянии больного.
Она позволяет восстановить дыхание. Несложные упражнения разрешены во все периоды болезни. После глубокого вдоха нужно медленно выдыхать воздух через небольшой длины шланг или коктейльную соломинку в банку с водой. Упражнение длится около 10 минут. Его следует повторять 5 раз в день.
Хорошо влияет на процесс выздоровления бег по утрам, спортивная ходьба, плавание в бассейне. Болеющие астмой люди в период ремиссии могут заниматься этими видами физкультуры. Начинать занятия спортом нужно с легких нагрузок, а потом можно переходить к большим.
Одним из методов нелекарственной терапии является массаж. Важно проводить его для мышц грудной клетки и спины. Массируя эти области, можно добиться улучшения работы органов дыхания, усиления отхождения слизи. Массаж проводят ежедневно один раз, а иногда и два раза в сутки. Следует также массировать участки лица около носа, ведь нарушение проходимости носовой полости приводит к затрудненному дыханию.
В заключение
При астме вследствие воспаления и спазма мышц бронхов наблюдаются удушающие приступы. Аритмия у астматика появляется из-за уменьшения количества кислорода, который поступает к органам и тканям из-за того, что дыхательные органы не справляются со своими функциями в полном объеме.
У больного возникает тахикардия, поскольку сердцу приходится сокращаться чаще, чтобы перекачать больше крови и обеспечить организм кислородом. В конечном счете такие нарушения сказываются на других органах и системах, подрывают здоровье и приводят к развитию осложнений.

Бронхиальная астма нередко сопровождается повышенным артериальным давлением. Такое сочетание относится к неблагоприятному прогностическому признаку течения обоих заболеваний. Большинство медикаментов для лечения астмы ухудшают течение гипертензии, наблюдаются и обратные реакции, что нужно учитывать при проведении терапии.
Взаимосвязь давления и бронхиальной астмы
У бронхиальной астмы и гипертонии нет общих предпосылок для возникновения – разные факторы риска, контингент пациентов, механизмы развития. Частое совместное течение заболеваний стало поводом для изучения закономерностей этого явления. Были обнаружены условия, при которых часто повышается давление у астматиков:
- пожилой возраст;
- ожирение;
- декомпенсированное течение астмы;
- прием медикаментов, имеющих побочное действие в виде гипертензии.
Особенностями течения гипертензии на фоне бронхиальной астмы является повышенный риск развития осложнений в виде нарушений мозгового и коронарного кровообращения, сердечно-легочной недостаточности. Особенно опасно то, что у астматиков недостаточно снижается давление в ночное время, а в период приступа возможно резкое ухудшение состояния в виде гипертонического криза.
Одним из механизмов, который объясняет возникновение гипертензии большого круга кровообращения, является недостаточное поступление кислорода из-за бронхоспазма, что провоцирует выброс сосудосуживающих соединений в кровь. При длительном течении астмы повреждается артериальная стенка. Это проявляется в виде нарушения функции внутренней оболочки и повышенной жесткости сосудов.
Рекомендуем прочитать статью о сердечной астме и отеке легких. Из нее вы узнаете о причинах и симптомах развития заболевания, а также о диагностике, лечении и неотложной помощи больному.
А здесь подробнее о неотложной помощи при сердечной астме.
Признаки повышения АД
Заподозрить повышение давления крови при бронхиальной астме можно по таким клиническим проявлениям:
- интенсивная головная боль, разлитая или ограниченная висками и затылком;
- шум в ушах;Признаки повышенного давления
- тяжесть в голове;
- головокружение;
- ощущение постоянной слабости;
- быстрая утомляемость;
- тошнота;
- нарушение зрения;
- бессонница;
- учащение пульса;
- потливость;
- дрожание рук;
- онемение конечностей;
- давящие боли в области сердца.
В самых тяжелых случаях на фоне приступа астмы и криза отмечается судорожный синдром, потеря сознания. Это состояние может перерасти в отек мозга с фатальными последствиями для пациента. Вторая группа осложнений связана с возможностью развития отека легких как из-за сердечной, так и легочной декомпенсации.
Препараты при гипертонии и бронхиальной астме
Сложность лечения пациентов с сочетанием гипертензией и бронхиальной астмы состоит в том, что большинство медикаментов для их терапии оказывают побочные действия, ухудшающие течение этих патологий.
Длительное применение бета-адреномиметиков при астме вызывает устойчивое повышение артериального давления. Так, например, Беротек и Сальбутамол, которые очень часто применяют астматики, только в низких дозах имеют избирательное действие на бета-рецепторы бронхов. При повышении дозы или частоты вдыхания этих аэрозолей стимулируются и рецепторы, расположенные в сердечной мышце.
При этом ускоряется ритм сокращений и повышается сердечный выброс. Растет систолический показатель давления и падает диастолический. Высокое пульсовое давление крови, резкая тахикардия и выброс гормонов стресса в период приступа приводят к существенному нарушению кровообращения.
Отрицательным действием на гемодинамику обладают гормональные препараты из группы кортикостероидов, которые назначаются при тяжелом течении бронхиальной астмы, а также Эуфиллин, приводящий к нарушениям ритма сердца.
Поэтому для терапии гипертонии при наличии бронхиальной астмы назначают препараты определенных групп.
Группы | Названия препаратов |
Антагонисты кальция | Изоптин и Амлодипин |
Альфа-адреноблокаторы | Физиотенс, Эбрантил |
Антагонисты ангиотензина 2 | Козаар, Лориста |
Использование мочегонных препаратов предпочтительнее из группы петлевых – Лазикс, Урегит, а также калийсберегающих – Верошпирон и Триампур.
При назначении гипотензивных средств нужно учитывать, что бета-блокаторы приводят к спазму бронхов. Это ухудшает легочную вентиляцию и проявляется затрудненным дыханием, нарастанием одышки. Особенно это характерно для препаратов с неизбирательным действием.
Кардиоселективные средства в небольших дозах при сопутствующей тахикардии и стенокардии могут быть использованы у пациентов с астмой. Наиболее безопасным для этой категории пациентов является Конкор и его аналоги.
Частым осложнением приема ингибиторов ангиотензинпревращающего фермента становится упорный сухой кашель. Поэтому, хотя эти медикаменты не влияют непосредственно на тонус бронхов, но приступы одышки, переходящие в удушье, нарушение дыхания существенно ухудшают самочувствие пациентов с астмой.
Формирование «Легочного сердца»
При тяжелом течении у астматиков формируется симптомокомплекс, который называется легочным сердцем. Такие больные имеют склонность к тяжелым нарушениям ритма сокращений – брадикардии и атриовентрикулярной блокаде, им нельзя применять антагонисты кальция, замедляющие частоту сокращений сердца.
В связи с этим всем пациентам, которые принимают гормональные препараты и пользуются аэрозолями для снятия приступа удушья, рекомендуется ежедневно контролировать частоту пульса и уровень артериального давления. При устойчивом повышении или понижении их нужно обратиться к лечащему врачу для коррекции терапии.
Какие антигипертензивные средства могут вызвать сухой кашель
Сухой кашель – это побочное действие антигипертензивных средств из группы ингибиторов ангиотензинпревращающего фермента. Он особенно часто возникает при применении таблеток:
- первого поколения – Энап, Каптоприл;
- постоянно и в большой дозе;
- у пациентов с повышенной чувствительностью к аллергенам;
- в пожилом возрасте;
- на фоне хронического бронхита, бронхиальной астмы;
- у курильщиков.
Установлена и наследственная предрасположенность к такой реакции. Кашель не вызывает осложнений, но существенно ухудшает качество жизни больных, вынуждает принимать препараты для его подавления. Они обычно практически не помогают, а для избавления необходима смена лекарства. При этом лучше всего будет перейти на другую группу.
Препараты от давления, не вызывающие кашель
Доказано, что практически не вызывают кашель препараты от давления, относящиеся к сартанам, торговые названия медикаментов:
- Вазар,
- Лориста,
- Диокор,
- Вальсакор,
- Кандесар,
- Микардис,
- Теветен.
Именно на них рекомендуется перейти при непереносимости ингибиторов ангиотензинпревращающего фермента. Их эффективность и основные показания близки к средствам, провоцирующим сухой кашель.
Таблетки от давления для астматиков
Таблетки для астматиков для снижения артериального давления не должны сужать просвет бронхов, для этого выбирают из таких групп:
Группа препаратов | Названия препаратов |
Антагонисты кальция | Изоптин, Коринфар |
Лориста, Вазар | |
Блокаторы альфа-адренорецепторов | Моксогамма, Эстулик |
Комбинированные | Арифам, Азомекс Н |
К противопоказанным медикаментам относятся неизбирательные бета-адреноблокаторы (например, Анаприлин), так как они вызывают бронхоспазм. Препараты с селективным эффектом (Конкор) могут быть использованы после перенесенного инфаркта в небольшой дозировке.
Ингибиторы ангиотензинпревращающего фермента не назначают, так как они провоцируют кашель, ухудшают течение бронхиальной астмы. Мочегонные допустимы, но их эффективность у больных с астматическими состояниями низкая, лучше всего использовать комбинацию их с антагонистами кальция (Арифам).
Какие таблетки от кашля повышают давление
Повысить давление могут препараты от кашля, которые содержат в составе:
Действующее вещество | Названия препаратов |
Сальбутамол | Аскорил, Комбипэк |
Каффетин колд, Грипекс | |
Гормоны | Преднизолон, Дексаметазон, триамцинолон (Полькортолон) |
Вызывают рост показателей артериального давления практически все аэрозольные медикаменты, используемые пациентами для лечения бронхиальной астмы.
Повышает ли давление Бронхолитин
Бронхолитин может повысить давление крови, так как в его составе есть эфедрин. Этот компонент сужает сосуды, что создает высокую нагрузку на сердце. Поэтому препарат противопоказан при:
- гипертонической болезни;
- стенокардии;
- инфаркте миокарда;
- тяжелых болезнях сердца – миокардит, аритмия, кардиомиопатия;
- тиреотоксикозе (повышенная функций щитовидной железы);
- распространенном атеросклерозе (закупорка сосудов сердца, головного мозга, конечностей).
Бронхолитин противопоказан при миокардите
Кашель как побочное действие таблеток от давления
Развитие кашля бывает побочным действием при применении таблеток от давления из группы ингибиторов ангиотензинпревращающего фермента. Это вызвано тем, что их лечебный эффект основан и на высвобождении веществ (брадикинина), которые вызывают бронхоспазм.
Поэтому у пациентов при длительном применении Энапа, Капотена, реже Лизиноприла и Престариума возникает сухой надсадный кашель. Это является показанием для смены препарата, так как противокашлевые средства на него не действуют.
При наличии бронхиальной астмы и хронического бронхита препараты этой группы нежелательно использовать. Так как пациенты применяют медикаменты, расширяющие бронхи, то они маскируют кашлевой рефлекс. При этом у больного снижается реакция на антиастматические средства, требуется повышение их дозировок.
Рекомендуем прочитать статью о адреноблокаторах при гипертонии. Из нее вы узнаете о действии адреноблокаторов, видах препаратов и о вероятных побочных явлениях от приема.
А здесь подробнее о Эналаприле при гипертонии.
Гипертоническая болезнь и бронхиальная астма имеют разные механизмы развития, но часто сочетаются у одного пациента. Это связано с отрицательным влиянием на гемодинамику недостатка кислорода при бронхоспазме, а также изменениями в стенке артерий у больных с обструктивными заболеваниями легких.
Одной из причин частой гипертензии у астматиков становится прием препаратов из группы бета-адреномиметиков, стероидных гормонов. Подбор медикаментов для снижения давления должен проводиться из средств, которые не ухудшают вентиляцию легких.
Полезное видео
Смотрите на видео о самопомощи при бронхиальной астме: