Пожелтение кожи при анемии
Сами причины, почему пожелтели глаза и кожа, могут быть как почти безобидными, так и очень опасными. Желтизна кожи вызывается веществом билирубин. Он образуется, когда гемоглобин распадается. Белки глаз могут иметь желтоватый оттенок или солнечно — желтый цвет от распада эритроцитов. Бывает, что кожа и глаза желтые из-за обычного переизбытка продуктов с красящим пигментом. Морковная или тыквенная диеты, употребление приправ куркума, тмин могут окрасить кожу в неестественный цвет. Другие же причины несут опасность для организма.
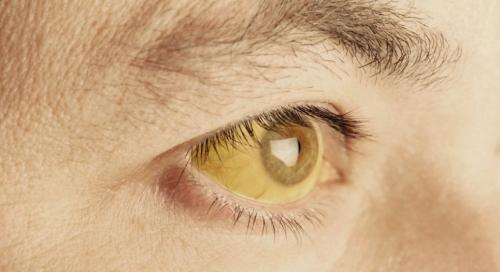
Желтый цвет кожи связан с продукцией билирубина – пигмента, который входит в состав крови. Билирубин – это продукт распада белков гемоглобина , содержащегося в эритроцитах и выполняющего транспортную функцию в организме (перемещение углекислого газа и кислорода). Билирубин выводится из организма человека со стулом. Если вследствие определенных причин в организме человека его накапливается очень много, то следствием этого могут быть желтые пятна на коже.
Вследствие повышения содержания билирубина в организме в первую очередь желтеет кожа. У человека может отмечаться желтая кожа на ногах, желтая кожа под глазами, желтая кожа вокруг ногтей и др. Могут также пожелтеть белки глаз, ладони, нижняя поверхность языка. При этом у человека темнеет моча, она приобретает цвет пива.

Причины желтизны кожи иногда следует искать в состоянии и функционировании желчевыводящих путей человека. В данном случае ответить на вопрос, почему цвет кожи желтый, поможет комплексное обследование. Кроме того, пожелтение кожи может происходить при алкогольной интоксикации, отравлении медикаментами или ядовитыми веществами, при серьезных кровоизлияниях и ожогах. Однако если даже после обследования вопрос, почему кожа желтая, остается открытым, то человеку следует обязательно обратить внимание на общий образ жизни. Ведь иногда пожелтение кожи возникает при злостном курении, при практически постоянном пребывании человека в закрытом помещении. Следует обязательно пересмотреть рацион питания, так как к желтизне кожи может привести избыток сладких и сухих продуктов в рационе.

Рекомендуем пройти консультацию у врача, и чем раньше — тем лучше для Вашего здоровья. Желтуха может быть вылечена разными способами, и зависит это только от причин болезни. Врач скажет Вам сдать кровь на анализ, определить функцию печени, сделать биопсию печени и иногда облучить вас специальным способом, чтобы идентифицировать причину болезни и выбрать наилучшую тактику лечения. Лечение может включать прием препаратов, задействование хирургов, всё зависит от причин желтухи. Если же вы используете фототерапию, то из-за облучения билирубин распадается и становиться намного лучше выводимым. В некоторых случаях желтуха новорожденных бывает обусловлена атрезией ходов желчи (отсутствием просветов).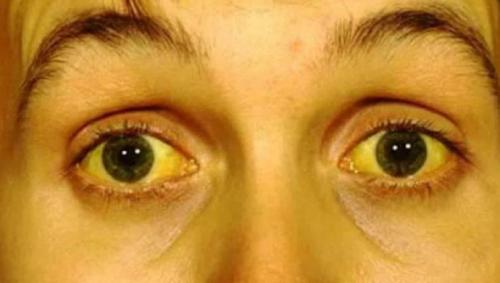
Рекомендуем пройти консультацию у врача, и чем раньше — тем лучше для Вашего здоровья. Желтуха может быть вылечена разными способами, и зависит это только от причин болезни. Врач скажет Вам сдать кровь на анализ, определить функцию печени, сделать биопсию печени и иногда облучить вас специальным способом, чтобы идентифицировать причину болезни и выбрать наилучшую тактику лечения. Лечение может включать прием препаратов, задействование хирургов, всё зависит от причин желтухи. Если же вы используете фототерапию, то из-за облучения билирубин распадается и становиться намного лучше выводимым. В некоторых случаях желтуха новорожденных бывает обусловлена атрезией ходов желчи (отсутствием просветов).
Если желтушность кожи никак не связано с ухудшением функции выведения билирубина из организма человека, то в таком случае в медицине разделяют 3 вида желтухи.
Гемолитическая желтуха развивается в случае слишком медленной переработки непрямого билирубина в прямой. Этот процесс происходит из-за того, что гемоглобин в крови человека распадается слишком быстро, поэтому печень просто не успевает с ним справиться. Вследствие этого человек может заметить появление у него желтых пятен на коже. Наличие сопутствующих симптомов зависит от того, насколько тяжелым является недомогание.
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.
Довольно распространенная патология, которая характеризуется понижением эритроцитов и гемоглобина называется анемией, а в простонародье малокровием. Усталость, частые головокружения, побледнение или желтушность кожи и общая слабость — характерные проявления.
Главная причина развития болезни – недостаточное снабжение органов кислородом, что происходит вследствие недостаточной выработки эритроцитов, за счет которых, в идеале, должно происходить обеспечение организма подпиткой, то есть кислородом.
Содержание статьи:
Причины
К основным причинам появления малокровия следует отнести:
- недостаток железа;
- частые кровопотери;
- лейкоз;
- мутации в генетическом аппарате;
- наличие эндокринных недугов;
- наличие системных болезней;
- неправильное несбалансированное питание;
- частое соблюдение диет;
- гормональный дисбаланс;
- лучевую болезнь;
- кадровое донорство.
Симптомы
Больные жалуются на появление общего недомогания, головокружений, головных болей, быстрой утомляемости, сонливости, одышки, нарушений сна, тахикардии. При осмотре отмечается побледнение кожных покровов.
Вследствие пониженного гемоглобина происходит заметное изменение ногтей: они истончаются и становятся очень ломкими, начинают расслаиваться.
Страдают от этой патологии и кожные покровы. Помимо изменений в цвете наблюдается повышенная сухость кожи.
Замедляется рост волос, или что еще хуже, они начинают выпадать. В уголках рта появляются трещины, причем весьма болезненные. У пациентов нарушается обоняние и вкус. Это объясняет употребление в пищу мела, зубной пасты или порошка, земли, угля, песка или спичечных головок.
Люди с малокровием могут питаться исключительно сырыми продуктами, но самое страшное, что не только фруктами и овощами. Они становятся неразборчивыми в еде, им вкусно то, что априори не может быть таковым: сырое мясо, фарш, макароны, сырые крупы. Они могут часами наслаждаться ароматами, которые у вполне здоровых людей вызывают как минимум неприязнь: ацетон, лак для ногтей и волос, запах красок, нафталина, выхлопов, гуталина.
Температура повышается, как правило, незначительно, где-то до 37 градусов.
Помимо всего вышеперечисленного поступают жалобы на:
Малокровие: классификация
Различают несколько основных видовпатологии: постгеморрагическую, железодефицитную и гемолитическую.
Постгеморрагическая развивается вследствие сильной кровопотери, бывает острой и хронической. Острая – ответ на сильную скоротечную потерю крови, а хроническая — на длительную кровопотерю в небольшом количестве.
Характеризуется постгеморрагическая форма заболевания побледнением кожных покровов, резким головокружением, частыми обмороками, холодным потом, учащением пульса, понижением температуры, изменениями во вкусе и обонянии, повышенной сухостью волос и ломкостью ногтей, шершавостью кожных покровов.
Наиболее часто встречаемый вид — железодефицитный. Развивается, как уже упоминалось, вследствие недостатка в организме железа. Спровоцировать развитие патологии могут: недостаточное питание (частые диеты), исключение из рациона продуктов, содержащих железо, кровопотери.
Существует латентная и явная железодефицитная анемия. Согласно степени тяжести она может быть легкой, средней и тяжелой. Побледнение и шелушение кожи, особенно в области лица и кистей, извращение вкуса, ломкость, тусклость, замедление в росте волос, кариес, шероховатость эмали – проявления недуга.
Основной характерной чертой гемолитической формы является разрушение эритроцитов, даже тех, которые толком не успели сформироваться. Гемолитическая патология может быть врожденной и приобретенной. К врожденным относятся: серповидно-клеточная анемия, микросфероцитарная гемолитическая, талассемия, и с дефицитом фермента – глюкозо-6-фосфатдегидрогеназы.
Общим клиническим проявлением всех гемолитических форм болезни является пожелтение кожи, обусловленное выбросом в кровь билирубина, причем в немалой концентрации. Отмечается недомогание, озноб, увеличение в размерах селезенки и печени, лихорадка. Моча и каловые массы становятся темного окраса. Более того, моча приобретает оттенок «мясных помоев». К самым часто встречаемым врожденным гемолитическим анемиям относится талассемия и серповидно-клеточная.
Появление серповидно-клеточной анемии обусловлено синтезом неправильных молекул гемоглобина.
Подобные патологические молекулы собраны в веретеноподобные кристаллы, которые растягивают красное кровяное тельце, вследствие чего оно становится серповидным. Дефектные эритроциты не пластичные, сгущают кровь, делают ее вязкой.
К основным проявлениям данной формы болезни относят: гемолитические кризы, возникающие вследствие недостатка кислорода, желтуху, появление припухлости и язв на ногах, наличие в моче гемоглобина, нарушения зрения и увеличение в размере селезенки.
Нарушение скорости образования гемоглобина обусловливает развитие талассемии – тяжелого неизлечимого наследственного недуга. Данная патология характеризуется: побледнением или пожелтением кожных покровов, деформацией костей черепа, умственным и физическим недоразвитием, нарушениями в строении кости, увеличением селезенки и печени, гемосидерозом.
Диагностика
После врачебного осмотра осуществляется забор крови для общего и биохимического анализа. Помимо этого берется моча для общего и клинического анализа. К дополнительным методам исследования относят: гастроскопию; компьютерную томографию; аспирационную биопсию костного мозга; колоноскопию.
Дополнительные методы обследования назначаются индивидуально для каждого отдельного случая.
Лечение
Терапия должна проводиться только квалифицированным специалистом. Не стоит заниматься самолечением. При железодефицитной разновидности назначают прием железосодержащих средств. Употребление продуктов, содержащих большое количество железа и витаминов – важный момент в лечении любой формы недуга.
При гемолитической форме назначают прием глюкокортикостероидов. Основа лечения наследственных анемий – недопущение гемолитического криза. На ранних этапах назначают прием обезболивающих препаратов и антибиотиков, гидратацию, переливание эритроцитов.
Лечение данного заболевания довольно тяжелое и длительное, но вместе с этим действенное и эффективное. Соблюдение все рекомендаций и предписаний лечащего врача поспособствует скорейшему выздоровлению.
Анемия может быть как самостоятельным заболеванием, так и проявлением других патологий. Различают железодефицитную, В12дефициную и анемию при острых кровопотерях и при хронических заболеваниях. Она может иметь наследственный характер.
Считается вариантом физиологической нормы во время беременности. Во всех других случаях требует коррекции, особенно у мужчин, так как они хуже адаптированы к снижению гемоглобина крови. Для профилактики анемии необходимо регулярное обследование, отказ от вредных привычек и правильное питание. В рационе обязательно включается продукты богатые витаминами и микроэлементами.
Профилактика
С целью предупреждения развития патологии рекомендуется:
- отказаться от пагубных привычек;
- включить в каждодневный рацион следующие продукты: бобы, мясо, орехи, фрукты, овощи;
- своевременно лечить заболевания;
- вести здоровый и активный образ жизни.
Если у вас появились симптомы, похожие на проявления анемии незамедлительно запишитесь на прием к гематологу.
Source: NarodnymiSredstvami.ru
Когда происходит усиленное разрушение красных кровяных телец, развивается гемолитическая желтуха, так как в процессе гемолиза высвобождается билирубин, что должен связываться печенью и выводиться с организма, но из-за большого его количества печень не успевает справляться с задачей. Об этом сигнализирует желтый окрас кожных покровов и белков глаз. Этот вид желтухи является опасным, особенно для младенцев, и требует незамедлительного лечения.
 Свободный билирубин, циркулирующий в крови из-за патологии печени, несёт значительную опасность для здоровья человека.
Свободный билирубин, циркулирующий в крови из-за патологии печени, несёт значительную опасность для здоровья человека.
Общие сведения
Чаще всего желтый цвет кожи обусловлен проблемами с печенью или желчными путями, когда органы не способны связать высвободившийся билирубин и вывести его с организма естественными путями. Но бывает, что эти органы работают полноценно, но билирубин все равно накапливается. Такое возможно при гемолитической желтухе. Патология характеризуется чрезмерным кроверазрушением, когда эритроциты распадаются, и гемоглобин преобразовывается в билирубин, который не успевает перерабатываться ответственными за это органами, и билирубин попадает обратно в кровь.
Гемолитическая желтуха развивается при гемолитической анемии, крупозной пневмонии, малярии и других заболеваниях, что способны спровоцировать усиленный распад эритроцитов.
 Гемолитическая желтуха опасна тем, что может осложниться до степени разрушения клеток крови.
Гемолитическая желтуха опасна тем, что может осложниться до степени разрушения клеток крови.
Кожа при гемолитической желтухе становится лимонно-желтой, отмечается сильная бледность больных, при этом зуд отсутствует (он характерен при других формах желтухи). Анализы крови не показывают чрезмерно увеличенный уровень билирубина. Увеличение печени не характерно для гемолитической желтухи, но при пальпации прощупывается небольшая отечность селезенки.
Надпочечная желтуха бывает двух типов:
- врожденная;
- приобретенная.
Вернуться к оглавлению
Врожденная (гемолитическая анемия)
Врожденная желтуха – заболевание, которому характерны проблемы с жизнедеятельностью эритроцитов, когда разрушается большое количество красных кровяных телец, а формируется небольшое. Врожденная желтуха является распространенным заболеванием, она встречается у каждого 100 жителя Земли. Гемолитическая болезнь составляет 1/10 часть среди всех видов анемии. В нормальных условиях эритроциты живут примерно 4 месяца, при этом заболевании – 3 недели максимум. При этом, красные кровяные тельца погибают в сосудах, в печени, селезенке и костном мозгу.
Вернуться к оглавлению
Приобретенная
При приобретенной гемолитической желтухе окончательный механизм патологии устроен так, что гибель эритроцита локализуется в селезенке. У малышей надпеченочная желтуха чаще обусловлена адаптацией к новой среде, у взрослого – может быть признаком опасного заболевания крови или других проблем со здоровьем.
Вернуться к оглавлению
Причины и патогенез
Спровоцировать гемолитическую желтуху могут приобретенные или наследственные патологии, что приводят к большой концентрации такого токсического вещества, как билирубин. Механизм развития патологии заключается в том, что эритроциты разрушаются быстро, и печень не успевает их связать и вывести. Таким образом, билирубин всасывается обратно в кровь, что приводит к его накоплению в костном мозгу. Кроме того, они скапливаются под кожей, что обусловливает ее пожелтение. Причины гемолитической желтухи:
 Гемолитическая форма желтухи может развиться на фоне травм внутренних органов, болезней кровеносной системы, токсических отравлений.
Гемолитическая форма желтухи может развиться на фоне травм внутренних органов, болезней кровеносной системы, токсических отравлений.
- травмы внутренностей или гематомы;
- гипербилирубинемия;
- септический эндокардит;
- инфаркт легких;
- крупозная или В12-дефицитная анемия;
- новообразования злокачественного характера;
- проблемы с печенью;
- интоксикация организма из-за мышьяка, фосфора т. д.;
- болезнь Аддисона-Бримера;
- талассемия (генетическая болезнь, когда эритроциты быстро погибают);
- отравление фармацевтическими препаратами;
- сфероцитоз (наследственно передаваемая болезнь, при которой срок жизни красных кровяных телец значительно уменьшается);
- гемоглобинопатия;
- малярия (инфекция, что переносится через кровь);
- гемолитическая и серповидно-клеточная анемии (врожденная ломкость красных кровяных телец из-за особенностей формы).
Вернуться к оглавлению
Симптомы гемолитической желтухи
Признаки желтухи безоговорочно укажут на ее патогенез, что значительно упрощает диагностику. Симптомы:
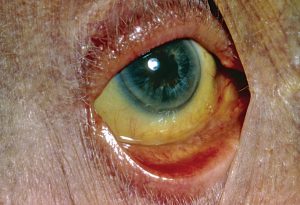
 Болезнь печени провоцирует пожелтение кожи и белков глаз, отемняет мочу, провоцирует чесания и боль за грудиной.
Болезнь печени провоцирует пожелтение кожи и белков глаз, отемняет мочу, провоцирует чесания и боль за грудиной.
- желтый цвет кожных покровов, слизистых оболочек и склер глаз;
- кожа становится бледной, румянец отсутствует, так как развивается анемия;
- моча темнеет;
- нет зуда кожных покровов;
- болезненные ощущения в области расположения селезенки (слева под ребрами);
- нет болевых ощущений в районе печени;
- кал становится более темным;
- при пальпации не ощущается увеличение печени, но селезенка отекшая и немного больше нормы.
Вернуться к оглавлению
Диагностика и анализы
Первые признаки заболевания чаще всего остаются без внимания, больной идет к специалисту при явном пожелтении кожи или болях в районе селезенки. Сначала специалист проводит сбор анамнеза, проводит визуальный осмотр и пальпацию брюшной полости. При этом возможно прощупывание увеличенных размеров селезенки при нормальных размерах печени.
Далее пациент должен сдать анализ мочи, что покажет изменение ее состава. При лабораторном исследовании мочи будет отмечен повышенный уробилин при нормальных показателях билирубина. Это свидетельствует именно от гемолитическом типе.
Биохимический анализ проводится забором крови из вены утром на голодный желудок. Формула крови изменена, а значит, больному назначают печеночные пробы, что покажут опасные отклонения в работе печени.
Если есть вероятность инфекционных поражений печени, необходимо лабораторное исследование крови на гепатит.
Кроме того, пациенту необходимо провести инструментальные диагностические процедуры, что помогут выявить причину гемолитической желтухи:
- ультразвуковая диагностика;
- КТ;
- МРТ;
- ретроградная холангиопанкреатография (эндоскопическое исследование мочевыводящих каналов);
- биопсия (если есть подозрение на наличие злокачественного образования или цирроза).
Вернуться к оглавлению
Лечение
Прежде чем назначить лечение, врач должен поставить окончательный диагноз, так как желтуха часто является симптомом, а не самостоятельной болезнью. В первую очередь пациенту нужно придерживаться рекомендованной диеты. Терапия надпеченочной желтухи обычно комплексная и требует приема фармацевтических препаратов, изменения образа жизни на более щадящий.
Основой медикаментозной терапии является восстановление кроветворной функции организма и выведение билирубина естественным путем. Иногда больному показано хирургическое вмешательство.
Вернуться к оглавлению
Диета
Пациенту с желтухой необходимо строго придерживаться рекомендаций врача по питанию, что поможет разгрузить печень. Запрещается есть соленую, острую, копченую, жареную и жирную еду. Все виды алкогольных напитков под запретом.
Лучше всего, если основу рациона составят гречка или овсянка, термически обработанные овощи, нежирные сорта мяса или рыбы, вчерашний хлеб. Можно, чтоб в рационе присутствовали макароны из твердых сортов пшеницы, нежирная молочка.
Необходимо наладить режим питания. Есть нужно 5-6 раз в сутки небольшими порциями. Еду нужно хорошо пережевывать.
Вернуться к оглавлению
У новорожденных
Надпеченочная желтуха нередко встречается у новорожденных. Ее можно разделить на 2 типа: конъюгационную (патологическую) и физиологическую. Последняя обычно сама проходит за 1-1,5 недели, если же кожные покровы не возвращают здоровый цвет или появляются другая симптоматика, это может свидетельствовать о наличии патологии, тогда следует немедленно обратиться к врачу.
Симптомы желтухи появляются у малыша на 2 сутки жизни.
Вернуться к оглавлению
Причины и симптомы
Физиологическая желтуха неопасна, она возникает как реакция организма на резкий распад фетального гемоглобина при неполноценной работе ферментов печени, что не справляется со своей задачей. Патогенез желтухи у малышей такой же, как у взрослых. Патологическую гемолитическую желтуху могут спровоцировать такие факторы:
- проблемы со щитовидкой;
- разный резус-конфликт мамы и ребенка;
- врожденные патологии;
- инфекционные болезни печени, что передались от матери;
- незрелость клеток печени у недоношенного младенца;
- осложнение диабета в беременность.
 Гемолитическая желтуха у деток появляется часто из-за противоположности резуса крови с мамой.
Гемолитическая желтуха у деток появляется часто из-за противоположности резуса крови с мамой.
Чаще всего желтуха у новорожденного проявляется из-за резус-конфликта, так как клетки материнского организма всю беременность атакуют клетки плода, как патологические. Возможно развитие ядерной желтухи на фоне такой несовместимости.
Желтуха обычно дает о себе знать еще в роддоме, что увеличивает шансы на благоприятный прогноз и отсутствие осложнений. Симптоматика такая же, как у взрослых:
- желтушность кожи и склер глаз;
- вялость;
- бледность и т. д.
Существует несколько форм гемолитических желтух:
- анемическая;
- отечная;
- желтушная.
Анемическая форма является легко переносимым видом, так как она является следствием короткого периода неблагоприятного воздействия антител матери на плод. При этом отмечается анемия, бледная кожа, увеличенные печень и селезенка
Отечная форма возникает при более длительном воздействии материнских антител на малыша. Считается, что это опасная форма гемолитической желтухи, что часто приводит к смерти новорожденных. При этом присутствует такая симптоматика:
- селезенка, печень, сердце, эндокринные железы значительно увеличены;
- сильная анемия;
- проблемы с работой сердца;
- нарушение работоспособности печени;
- отечность;
- скопление свободных жидкостей в полостях живота и плевры.
Желтушная возникает, когда антитела начинают атаковать клетки уже сформировавшегося организма. При этом новорожденный абсолютно здоров. Спустя некоторое время кожа начинает желтеть, печень, селезенка, лимфоузлы увеличиваются. Скапливается билирубин, что неблагоприятно влияет на работу печени, сердца, нервной системы. При этом ребенок вялый и не хочет есть. Новорожденный может часто срыгивать или рвать. Иногда возникают судороги и проблемы с дыханием.
Вернуться к оглавлению
Лечение
Терапия надпеченочной желтухи у малышей должна быть незамедлительной. Основа терапевтических процедур – нормализация работы печени и селезенки в процессе связывания и нейтрализации билирубина.
Для нормализации состояния ребенка необходимо применение комплексного лечения. Используются фармацевтические средства, фототерапия и т. д. Возможно, понадобится переливание крови.
Заниматься самолечением маленького ребенка категорически запрещено. При первых признаках гемолитической желтухи следует обратиться к педиатру-неонатологу. Улучшение появляется практически сразу после начала терапии.
Вернуться к оглавлению
Медикаментозная терапия
 Лечение гемолитической желтушхи у маленьких деток подразумевает витаминные инъекции.
Лечение гемолитической желтушхи у маленьких деток подразумевает витаминные инъекции.
Пациенту с надпеченочной желтухой показано введение инфузионного белкового препарата, использование глюкозы, витаминов Е, С, В. Гемолитический тип желтухи вызывает дефицит витамина В9, поэтому иногда необходимо вводить фолиевую кислоту. Возможно использование глюкокортикостероидов.
Вернуться к оглавлению
Светотерапия
Это один из наиболее широко используемых методов терапии желтухи у младенцев, так как флуоресцентное освещение специальной лампы способно преобразовать билирубин в безопасное вещество, что выводится с организма путем физиологических испражнений.
Терапия проводится только стационарно. При этом не должно быть никаких факторов, что препятствуют безопасности процедуры для младенца. Суть метода заключается в том, что малыша помещают в специальный бокс или просто под лампу. В процессе лечения приветствуется частое грудное вскармливание, так как билирубин выводится с остатками переработанной еды. Сколько времени длиться светотерапия? Малыша помещают под лампу на 24 часа с перерывами для кормления.
Вернуться к оглавлению
Переливание крови
Если уровень билирубина значительно превышает норму, он не уменьшается и становится опасным для здоровья и жизни ребенка, ему показано переливание крови. Механизм: через пупочную вену малышу вводят и выводят кровь донора, что способствует очищению организма от опасного вещества.
Это крайняя мера, что сопровождается некими возможными последствиями, поэтому процедура проводится, если обычная терапия неэффективна.
Вернуться к оглавлению
Профилактика
Профилактические меры помогут предотвратить желтуху и ее опасные последствия. Считается, что раннее прикладывание к груди младенца благоприятно влияет на уровень билирубина. Молозиво, что выделяется в первые сутки после родов, обладает слабящим действием, поэтому меконий (первый кал темного цвета) выходит быстрее, а вместе в ним билирубин.
 Для предотвращения гемолитической желтухи принято делать укол на иммуноглобулин беременной.
Для предотвращения гемолитической желтухи принято делать укол на иммуноглобулин беременной.
При искусственном вскармливании кал дольше задерживается в организме, что может привести к тому, что опасное вещество попадает обратно в кровоток, что приводит к желтухе.
Профилактической мерой считается введение инъекций иммуноглобулина беременной женщине при наличии резус-конфликта. Это сглаживает борьбу антител с плодом, что уменьшает риск возникновения проблемы. Кроме того, инъекция иммуноглобулина делается в первые 2 суток после родового процесса.
Важно придерживаться здорового образа жизни, отказаться от вредных привычек и сбалансировано питаться в период беременности.
Вернуться к оглавлению
Прогноз
Прогноз для взрослых пациентов обычно благоприятный, желтуха не сопровождается осложнениями. Но в случае развития симптоматики из-за гемоглобинопатии или гипербилирубинемии, существует риск множества опасных осложнений.
Надпеченочная форма желтухи у младенцев имеет не такой хороший прогноз. Тяжелая форма желтушного вида патологии может привести к летальному исходу. Возможно развитие ядерной желтухи, что чревато поражениями центральной нервной системы. При легкой и средней формах желтухи у маленьких детей прогнозы благоприятные, она проходит бесследно.


