После бронхита у ребенка голос
Анатомическая причина осиплости голоса – патологические изменения в структуре голосовых связок. Приводят к ней разные факторы: контакт с аллергенами, механические повреждения, поражение вирусами и бактериями. Дети особенно часто теряют звонкость голоса, поскольку их голосовые связки не до конца развиты и «портятся» от незначительных негативных воздействий извне.
Причины
Определить точную причину родителям непросто. Но перечислить основные спусковые механизмы, вызывающие осиплость, стоит.
- Аллергическая реакция. Осиплость из-за аллергии проходит без признаков простуды, повышенной температуры, насморка. Характерный симптом аллергической реакции – сложности с дыханием. Опасное осложнение – отек гортани. Возникает внезапно, развивается стремительно. Летальный исход редок, но возможен. Появление осиплости и затруднения при вдыхании воздуха – причина срочно обратиться за помощью.
- Воспалительный процесс. Заражение вирусами и бактериями угнетает функции голосовых связок. Дыхательные пути отекают, связки теряют способность полностью смыкаться. Инфекции и воспаления сопровождаются болезненными ощущениями в гортани, опухлостью миндалин, заложенностью носа и слизистыми выделениями, головной болью, прочей симптоматикой респираторных заболеваний.
- Опухоли различной природы. Осиплость появляется из-за врожденных полипов, ее вызывают кисты, развивающиеся новообразования.
- Гормональные изменения. Относится к мальчикам в возрасте 12–15 лет. Для мальчиков-подростков осиплый голос – признак взросления. В норме сложный период длится примерно полгода. По истечении 6-и месяцев голос должен стать более грубым, но не осипшим. Если подобное не происходит, необходимо посетить ЛОРа и, вероятно, эндокринолога.
- Обезвоживание, пересыхание слизистой. При недостатке жидкости в организме гортань пересыхает, голосовые связки теряют эластичность и буквально становятся тоньше. Сопутствующие симптомы: першение, щекотание, боль в глотке.
- Ожог. Существуют несколько категорий ожогов с различным прогнозом. Если ребенок обжегся горячей пищей или напитком, связки постепенно восстановятся. Но бывают ситуации, когда ожог спровоцирован попаданием уксусной или другой столовой кислоты в гортань малыша. Результат – образование рубцов на связках, которые невозможно устранить без сложной операции.
- Перенапряжение. Частая ситуация: ребенок за день успевает покричать, поплакать, подражает звукам животных… Итог – перенапряжение связок и осиплость. Проходит сама в течение одного-двух дней, даже если не проводить лечение.
- Механические травмы, попадание инородного тела. Связки повреждаются от контакта с твердыми предметами, которые ребенок сам себе засовывается в рот. При сильных повреждениях и застревании постороннего объекта откладывать посещение доктора нельзя.
- Химический ожог. Попадание кислот на связки тоже относится сюда, но есть и другие случаи: вдыхание хлора, проглатывание средств бытовой химии, попадание строительной асбестовой (и иной опасной) пыли. Сопровождается приступами кашля, удушьем, отеком гортани.
- Запущенный ларингит. Нелеченый или плохо леченный ларингит приводит к появлению хронической осиплости. «Самостоятельное» восстановление голоса практически невозможно. И даже помощь врачей помогает далеко не всегда. Осиплость на фоне ларингита прочими негативными симптомами не сопровождается. Нет болезненных ощущений, дискомфорта, чувства кома в горле.
Что делать
быстрое восстановление голоса у ребенка без помощи со стороны родителей и докторов возможно в единственном случае – при перенапряжении. В остальных ситуациях необходимо предпринять специальные меры. Да и перенапряжение тоже получится быстрее преодолеть, воспользовавшись правильными рекомендациями.
- Перенапряжение связок, сорванный голос. Следить за тем, чтобы ребенок не напрягал связки до момента их восстановления. Нельзя кричать, петь, пищать, визжать. Из эффективных «лекарств» – теплое молоко, мед, полоскания соды, разбавленной в воде (треть чайной ложки на стакан кипятка, потом дождаться остывания).
- Аллергическая реакция. Дать малышу антигистаминный препарат, рекомендованный в его возрасте. Например, детскую дозировку Супрастина. Выяснить аллерген и в дальнейшем ограждать от него, держать под рукой лекарственное средство для срочных мер.
- Попадание инородного предмета. Самое правильное действие – обратиться за помощью к медикам. Да, получится «протолкнуть» застрявший объект, если дать ребенку пожевать и проглотить черствый черный хлеб (от него вреда не будет – даже если сам застрянет, все равно растворится и усвоится). Но этот способ допустим, если родители уверены, что застрявший предмет съедобен.
- Механические травмы. Действия зависят от тяжести повреждений, но без осмотра доктора обходится неразумно. При особенно сложных повреждениях приходится устанавливать дыхательный зонд.
- Ларингит. Полноценное лечение ларингита включает: прием антигистаминных средств, препаратов для облегчения кашля и отхаркивания, лекарств с противовоспалительным действием. Болезненные ощущения облегчают аэрозоли и таблетки для рассасывания. На протяжении всего курса лечения соблюдается постельный режим, ребенка необходимо ограждать от стрессов, физических нагрузок.
Лечение медиакаментами
По показаниям применяют препараты следующего плана.
- Таблетки и леденцы-антисептики: Доктор Мом, Септолете, Фалиминт, Эфизол. Справляются с патогенными микроорганизмами, снимают воспаление.
- Препараты местного применения, содержащие йод. Самый известный – Йодинол. Им обрабатывают горло, миндалины. Безопасен детям и рекомендован отоларингологами, в том числе, для самостоятельного применения. Снимает болевой синдром, успешно борется с першением и осиплостью.
- Средства для полоскания. Аптечные сборы с ромашкой и календулой – безопасные растительные препараты, подходящие детям. Залить стаканом кипятка 10 г травы, накрыть крышкой, подождать остывания. Процедить и полоскать с ребенком горло минимум 5, максимум – 8 раз в день.
- Хлорсодержащие составы. Применяются при обнаружении инфекции. Эффективные и доступные – Мирамистин, Корсодил.
- Антигистаминные препараты. Необходимо постоянно держать в домашней аптечке, чтобы дать ребенку в критический момент. Детям подходят Кларитин, Зиртек, Акривистин, Супрастин.
- Антибактериальные лекарственные средства самостоятельно подбирать не рекомендуется. Педиатры чаще назначают препараты из пенициллинов, цефалоспоринов и фторхинолонов. Это системные лекарства широкого спектра действия.
- Грибок. Иногда развивается на фоне неправильной антибактериальной терапии. Противогрибковые средства: Леворин, Нистатин. Применять 2 недели, даже если внешние признаки кандидоза пропали раньше.
Лечение народными средствами
В отсутствии температуры вместо сильных аптечных препаратов допустим прием народных средств.
- Молоко с минеральной водой и медом. Молоко желательно натуральное, свежее, но предварительно прокипяченное. Минеральная вода – качественная, лечебная: «Боржоми», «Ессентуки». Мед – жидкий, не успевший засахариться. Если растопить засахарившийся мед, большая часть полезных компонентов испарится. Смешать в одинаковых долях молоко и минералку (примерно по 50 мл), добавить 1 ч. ложку меда. Подогреть на водяной бане, чтобы смесь стала немного теплее температуры тела. Давать ребенку 2–3 раза в день, пить медленно и мелкими глотками.
- Ягодные компоты и чаи. Из ягод получаются витаминные лечебные напитки. Взять черную смородину, малину, облепиху, красную калину. Заварить кипятком в свежем виде или предварительно засушить (на зиму). Давать по 2–3 стакана в день, пока не пройдет острая стадия заболевания. Дальше – по паре стаканов в неделю в профилактических целях.
- Гоголь-моголь. Смешать два желтка куриных яиц с 1 ч. ложкой сахара. Когда получится однородная смесь, положить ложку растопленного сливочного масла, опять перемешать. Такую смесь медленно глотать в перерывах между основными приемами пищи. За раз дают до половины чайной ложки.
- Компресс. Влажные компрессы и растирания противопоказаны. От них вообще желательно отказаться, независимо от проблемы: от такого воздействия тонкая кожа ребенка покроется пятнами, покраснеет, станет раздраженной. Сухое тепло намного безопаснее и не менее эффективно. Для согревания положить на горло кусок ваты или несколько кусков, не слишком туго закрепить бинтом. Сверху обмотать шарфом или надеть на ребенка свитер с высоким горлом (воротником).
- Ингаляции. Для выполнения ингаляций взять сухую ромашку и лаванду по 10 и 5 г соответственно. Травы смешать, залить стаканом кипятка, оставить для настаивания. Когда настоится, пропустить через марлю или сито. Подогреть сцеженный состав в кастрюльке, дать ребенку над ним подышать от 5 мин. Другой способ – приобрести специальный небулайзер.
Советы Комаровского
Доктор призывает действовать в таком порядке: определить причину, выбрать подходящие лекарственные препараты и позаботиться о создании благоприятных условий. Конкретные рекомендации:
- Исключить риски жизни и здоровью. Самые опасные ситуации – осиплость при попадании инородного тела, ларингите и сужении дыхательных путей из-за отечности и накопления слизи. Попадание инородного объекта не сопровождается температурой или отеком. Ларингит совмещен с воспалительным процессом и повышенной температурой.
- Лечение ларингита складывается из приема противовирусных препаратов, нанесения местных средств, полоскания. Причем, Комаровский подчеркивает: внутрь противовирусные препараты дают исключительно в сложных ситуациях и при риске осложнений. Помимо лекарственных средств: обеспечить малышу обильное питье, регулярно проветривать помещение, чтобы воздух не застаивался.
- От высокой температуры дать ребенку парацетамол, ибупрофен. Временно отказаться от прогулок на улице, но все равно постоянно проветривать помещение и следить, чтобы воздух не становился сухим.
- Сужение дыхательных путей (стеноз) вызывается разными факторами. Первый – аллергическая реакция. Незамедлительно принять антигистаминные препараты. Вторая распространенная ситуация – скопление в путях изначально густой или успевшей засохнуть слизи. Сделать ее текучей и полностью вывести помогут ингаляции.
Осиплость у детей развивается из-за аллергии, механических повреждений, термического и химического ожогов, застрявших посторонних предметов, опухолей, возрастных изменений. Терапия направления на устранение первопричины и снятие неприятных симптомов. Применяются антигистаминные, противомикробные, противовирусные препараты, уместные методы народной медицины.
Source: zhenskij-sajt-katerina.ru
Первыми признаками простуды у детей являются насморк и кашель, но иногда болезнь затягивается и воспалительный процесс распространяется на органы дыхательной системы – трахею и бронхи. Крайне важно не упустить заболевание на данной стадии и в этой статье мы поговорим о том, как распознать бронхит у ребенка и чем он отличается от ОРВИ.
Ребенок с простудой
Простуда или бронхит: в чем отличия?
ОРЗ – это острая вирусная инфекция, которая чаще всего вызвана вирусами гриппа, парагриппа, аденовируса. Возбудитель распространяется воздушно-капельным путем и локализуется преимущественно на слизистых оболочках носоглотки.
Бронхит – это острое вирусно-инфекционное заболевание, характеризующееся поражением слизистой оболочки бронхов. У детей бронхит обычно является следствием не долеченного ОРЗ и развивается нисходящим путем, то есть с носоглотки инфекция распространяется на гортань, затем трахею и бронхи.
В особенно тяжелых случаях поражаются бронхиолы – самые мелкие и дальние бронхи, что приводит к затяжному течению и повышает риск развития осложнений. Кроме этого бронхит может быть вызван аллергической реакцией или токсинами, которые попадая в дыхательные пути с вдыхаемым воздухом, раздражают ворсинки эпителия и закладывают начало воспалительного процесса. ОРЗ же вызывается только вирусами!
Кашель при бронхите
Клинические симптомы ОРВИ и бронхита: главные различия
Клинический признакОРВИБронхитТемпература телаМожет оставаться в пределах нормы или повышаться до 37-38 градусовПовышается обычно сразу до 38,5-39,5 градусовКашельВ первые дни отсутствует, появляется примерно на 3-4 сутки, преимущественно после пробуждения и связан не с поражением бронхов, а с накоплением вязкой носоглоточной слизи в дыхательных путяхПоявляется сразу же, сначала сухой, приступообразный, мучительный, а на 3-4 день сменяется влажным, продуктивным, с отделением мокроты прозрачного или желтоватого цветаХрипы в грудиОтсутствуют, при аускультации дыхание жесткоеПри аускультации грудной клетки врач выслушивает хрипы в груди разного калибра, крепитацию (поскрипывание), усиливающиеся при вдохеОдышкаОтсутствуетПоявляется при малейшей физической нагрузке, а затем и в состоянии покоя, что указывает на прогрессирование дыхательной недостаточностиИнтоксикация организмаОбщее состояние в целом не нарушеноБыстро нарастает интоксикация, что проявляется в виде вялости, раздражительности, сонливости, отказа от еды, головокружения
Важно! Не пытайтесь самостоятельно ставить ребенку диагноз и тем более заниматься самолечением, так как бронхит отличается от ОРВИ более длительным и тяжелым течением и нередко заканчивается осложнениями в виде обструкции (сужения просвета) дыхательных путей, дыхательной недостаточностью, бронхопневмонией.
Как отличить простуду от бронхита
Основные причины развития бронхита
Бронхит у детей развивается по нескольким причинам:
- попадание на слизистые оболочки бронхов вирусов – это основная и самая распространенная причина бронхита у детей;
- бактериальная инфекция – в этом случае развивается бактериальный бронхит, как осложнение вирусного заболевания в результате не правильного лечения или его отсутствия;
- аллергическая реакция – слизистые оболочки бронхиального дерева воспаляются под воздействием аллергенов, которыми выступают шерсть домашних питомцев, пыльца растений, пух тополей, моющие средства и стиральные порошки;
- грибковая инфекция – грибковый бронхит чаще всего развивается у детей, которые длительное время получают лечение антибиотиками, и их иммунная система практически не работает, заболевание протекает тяжело, но, к счастью, встречается крайне редко;
- токсическое поражение бронхов – табачным дымом, загрязненным воздухом, которым постоянно дышит ребенок, в этом случае, как правило, заболевание приобретает хроническую форму течения и характеризуется необратимыми изменениями в структуре бронхов.
Как распознать развитие бронхита у ребенка?
Слабость и температура при бронхите
В том случае, если у ребенка развивается аллергический бронхит, распознать заболевание не составляет труда для родителей – обычно клиническая картина возникает после контакта с потенциальными аллергенами.
При аллергическом бронхите температура тела ребенка остается в норме, появляются следующие признаки:
- навязчивый приступообразный кашель, при котором отделяется небольшое количество вязкой прозрачной мокроты;
- затрудненный выдох;
- свист при дыхании, слышный на расстоянии;
- осиплость голоса и першение в горле.
Обычно при доступе свежего воздуха и прекращении воздействия аллергена симптомы уменьшаются.
Хрипы в груди
Как у ребенка определить бронхит, вызванный вирусной инфекцией, если при данном заболевании, как и при ОРВИ, поражаются носоглотка и дыхательные пути?
Для воспалительного процесса в бронхах характерны следующие клинические признаки:
- сухой приступообразный кашель, в некоторых случаях заканчивающийся рвотой;
- плач ребенка, беспокойство;
- одышка, усиливающаяся при плаче и нагрузках – у детей первого года жизни при сосании материнской груди наблюдается выраженная одышка, заставляющая их прекращать сосание;
- бледность кожи, при дыхательной недостаточности возможна синюшность носогубного треугольника и конечностей;
- хрипы в груди, особенно после пробуждения, слышные на расстоянии;
- отхаркивание мокроты на 3-4 день от начала болезни, желтого цвета слизистого характера;
- повышение температуры тела до высоких показателей (39-40 градусов).
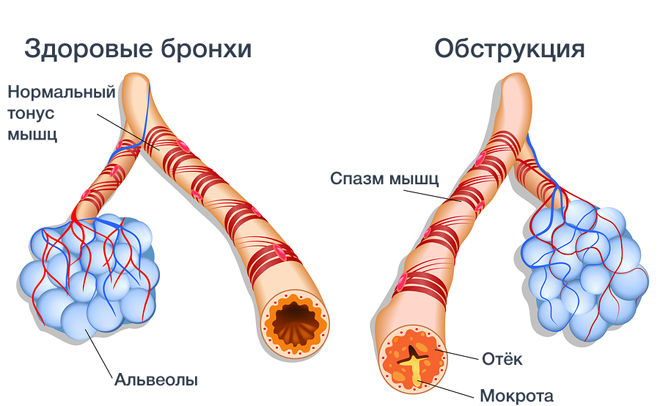
Бронхит с явлениями обструкции: как отличить от простого бронхита?
Как распознать обструктивный бронхит
Частым осложнением простого бронхита у детей младшего возраста (1-3 года) является обструктивный бронхит. Это состояние, когда на фоне воспалительного процесса в бронхах и отека слизистых оболочек дыхательных путей сужается их просвет, в результате чего нарушается откашливание и выведение мокроты, а также попадание воздуха в легкие.
Обструктивный бронхит требует обязательно госпитализации ребенка, так как может привести к асфиксии (удушью) и летальному исходу при неправильной терапии и прогрессировании патологии. На видео в этой статье специалист подробно рассказывает, чем простой бронхит отличается от обструктивного.
Клинически распознать обструктивный бронхит не сложно, заболевание сопровождается следующими признаками:
- сухой надсадный кашель;
- осиплость голоса;
- вялость и нарастающая слабость ребенка;
- сонливость и отказ от еды;
- нарушение дыхание – вдох со свистом, выдох нарушен;
- во время вдоха заметно втягивание межреберных промежутков;
- дыхание поверхностное, шумное;
- кожа ребенка бледная, с мраморным рисунком.
Важно! Не отказывайтесь от госпитализации малыша, если на этом настаивает врач. Самолечение обструктивного бронхита у маленьких детей – это часто цена жизни, так как в домашних условиях достаточно сложно снять отек и спазм дыхательных путей, в результате чего больной просто погибает от гипоксии и интоксикации.
Методы профилактики бронхитов у детей
Конечно, оградить своего ребенка от атаки вирусов сложно и невозможно, но каждая мама в состоянии предотвратить развитие бронхита на фоне не долеченного ОРВИ.
Приведенная инструкция позволит вам сократить вероятность опущения патологического процесса из носоглотки в бронхи при простуде у ребенка:
- при первых симптомах простуды вызывайте врач и не занимайтесь самолечением, даже если вам кажется, что болезнь у ребенка не серьезная;
- никогда не прекращайте курс лечения, едва заметив улучшения состояния малыша – это приводит к распространению инфекции на нижние отделы дыхательных путей;
- больше гуляйте на свежем воздухе даже при простуде, если ребенок чувствует себя хорошо, и у него нет температуры;
- не допускайте пересушивания воздуха в помещении отопительными приборами – в зимнее время установите увлажнитель или просто развешивайте мокрые простыни вблизи батарей;
- своевременно лечить ринит и другие инфекции носоглотки на ранней стадии.
Крайне важно следить за состоянием иммунной системы ребенка – закаливать организм, обеспечить полноценного здоровое питание, правильно и по возрасту вводить прикорм грудничкам, не курить в помещении, где живет малыш и в его присутствии.
Читать далее…