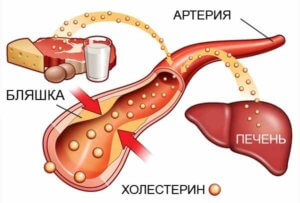
Поражение мышцы сердца вследствие атеросклероза сердечных артерий
Атеросклероз сосудов сердца – хроническое заболевание, которое развивается при образовании холестериновых бляшек на стенках коронарных артерий. Отложения мешают сердцу получать адекватное кровоснабжение, оно ослабляется. Если атеросклеротическая бляшка полностью перекроет просвет сосуда, часть клеток отмирает – развивается инфаркт миокарда.

Механизм развития атеросклеротической бляшки
Выделяют 5 стадий:
- Долипидная. Создаются условия для образования атеросклеротической бляшки: сосудистая стенка травмируется. Происходят изменения состава крови: увеличивается концентрация плохого холестерина. Она заканчивается, когда ферменты организма перестают успевать очищать стенку артерии от «налета».
- Липоидоз. Вторая стадия атеросклероза – начало формирование атероматозной бляшки. Холестерин, липопротеины низкой плотности (ЛПНП) начинают налипать на стенку артерии, образуя жировые полосы, пятна. Бляшка пока настолько мала, что не затрудняет кровоток.
- Липосклероз. Очаг отложения прорастает соединительной тканью. Размеры атеросклеротической бляшки увеличиваются.
- Атероматоз. Начинается деструкция жировых отложений. Из продуктов распада образуется плотная масса, деформирующая стенку артерии. К этому моменту холестериновая бляшка достигает больших размеров, мешает нормальному кровоснабжению сердца. Часто поверхность поражения начинает изъязвляться, что провоцирует тромбообразование.
- Атерокальциноз. В толще бляшек откладывается соли кальция. По плотности формирование напоминает камень. Риск тромбообразования повышается.
Читайте также: последствия атеросклеротической болезни сердца
Причины, факторы риска
Атеросклероз – хроническое нарушение, развивающееся несколько десятилетий. Когда говорят о причине патологии, обычно используют термин «полиэтиологическое заболевание». Это значит, что за развитие болезни ответственно сразу несколько факторов. Повреждающее действие на стенку артерии оказывают:
- курение;
- повышенное артериальное давление;
- высокий холестерин, ЛПНП;
- диабет;
- пристрастие к спиртному.
При атеросклерозе сердца существуют факторы риска, повышающие вероятность развития заболевания:
- возраст. Чаше всего от данной патологии страдают люди старшего, пожилого возраста;
- пол. Мужчины имеют больший риск развития ишемической болезни сердца, а также других ассоциированных с атеросклерозом заболеваний;
- наследственная предрасположенность;
- лишний вес;
- регулярные сильные стрессы;
- диета, содержащая избыток насыщенных жиров, бедная клетчаткой.
Признаки атеросклероза сердца
Первые признаки появляются, когда атеросклеротическая бляшка перекрывает значительную часть сосуда. Обычно вначале заболевания ухудшение самочувствия наступает после физической нагрузки, эмоционального перенапряжения. Симптомы атеросклероза коронарных артерий могут включать:

- Приступ стенокардии. Ощущается как сдавливание, боль в середине или левой части груди. Обычно приступ проходит за несколько минут. У отдельных людей боль может отдавать в шею, спину, руку;
- Одышка. Может быть постоянной или развиваться после нагрузок.
При атеросклерозе сердца полная блокировка одной из сердечных артерий приводит к инфаркту миокарда. Его симптомы – сильная, продолжительная боль в области середины груди, которая отдает в плечо, челюсть, руку. Иногда ее сопровождает одышка, потоотделение.
Современные методы диагностики
Диагностика начинается с осмотра у врача. При наличии факторов риска, симптомов, сердечных шумов пациента направляют пройти более тщательное обследование. Оно может включать:
- биохимический анализ крови с развернутой липидограммой. Данный анализ дает врачу информацию о функционировании внутренних органов, а также содержании холестерина и его фракций;
- электрокардиограмма (ЭКГ). Запись электрических импульсов сердца позволяет оценить проводимость сердечной мышцы. Атеросклероз сердца нарушает питание миокарда, что отражается на электрокардиограмме;
- стресс-тест. В начале заболевания симптомы, а также изменения сердечной активности регистрируются только после нагрузок. Поэтому запись кардиограммы могут сочетать с ездой на велотренажере, бегом по беговой дорожке или другим видом физической активности. Вариант стресс теста – введение лекарственных препаратов, моделирующих физическую нагрузку;
- ангиограмма – способ получения изображения сосудов сердца. Пациенту внутривенно вводят краску, делающую артерии хорошо видимыми на рентгеновских снимках, МРТ, КТ;
- эхокардиограмма (УЗИ сердца) – позволяет оценить состояние сердечной мышцы, клапанов, камер. При помощи ультразвукового исследования можно измерить скорость кровотока, а также другие характеристики. Для такого развернутого обследования, которое называется допплерографией, требуется специальный датчик.
Как убрать бляшки в сосудах сердца: особенности лечения
Существует несколько методов лечения атеросклероза. При выборе врач учитывает индивидуальные особенности пациента, наличие сопутствующих заболеваний, риск развития инфаркта миокарда.
На начальном этапе большинству пациентов для улучшения самочувствия достаточно соблюдать диету, пересмотреть свой образ жизни. Медикаментозная терапия атеросклероза показана больным с более запущенными стадиями заболевания, а также людям с противопоказаниями к оперативному вмешательству. Хирургическое лечение необходимо людям с тяжелой формой заболевания.
Диета

Правильное питание, сочетающееся со здоровыми привычками может снизить уровень триглицеридов на 50%. Соблюдать такую диету несложно, ведь она содержит мало запретов, а также дает простор кулинарному творчеству. Основные принципы правильного питания:
- Питайтесь часто, но понемногу. Идеально разделить суточный прием пищи на завтрак, обед, ужин, между которыми включить 2 перекуса.
- Выбирайте здоровые жиры. Насыщенные жиры, которых много в красном мясе, животном жире, жирной молочной пище, пальмовом, кокосовом маслах, повышают уровень общего холестерина, ЛПНП. Их содержание не должно превышать 7% от суточной нормы калорий. Здоровые ненасыщенные жирные кислоты содержатся в орехах, семечках, авокадо, растительных маслах. Их должно быть больше.
- Исключите транс-жиры. Они значительно повышаю концентрацию плохого холестерина, снижают содержание хорошего. Транс жирами богата жареная пища, готовые продукты: от печенья до вермишели быстрого приготовления. Поэтому перед покупкой всегда изучайте этикетку.
- Ешьте пищу, богатую омега-3 жирными кислотами. Они повышают концентрацию ЛПВП, снижают триглицериды, нормализируют давление. Омегой 3 богаты рыбы жирных сортов: сельди, скумбрии, лососи, макрели. Омега-3 жирные кислоты можно получить из растительной пищи: семян льна, миндаля, грецких орехов. Кроме того, такие продукты богаты полноценным белком.
- Не забывайте о клетчатке. Лидеры по ее содержанию овощи, бобовые, отруби, каши. Оба типа клетчатки благотворно сказываются на состоянии сердечно-сосудистой системы. Но растворимые формы углеводов обладают способностью снижать уровень ЛПНП.
Здоровые привычки
Атеросклероз сосудов сердца можно побороть простыми изменениями образа жизни. Врачи советуют:

- Бросить курить. Полностью отказаться от сигарет – хорошая идея. Во-первых, так можно повысить уровень ЛПВП, во-вторых – снизить риск развития сердечно-сосудистых заболеваний. Врачи посчитали, что через год избавления от вредной привычки вероятность возникновения сердечно-сосудистых заболеваний понижается в два раза. Через 15 лет после отказа сигарет прогноз будет таким же, как у людей, которые никогда не курили.
- Избавьтесь от лишнего веса. Даже снижение массы тела на 5-10% позволяет существенно снизить уровень холестерина;
- Алкоголь только в небольших количествах. Умеренные дозы алкоголя повышает ЛПВП, но только умеренные. Для женщин, мужчин старше 65 — не более 14 г спирта/сутки, для мужчин младше 65 лет – до 28 г/сутки. 14 г спирта эквивалентно 45 мл водки, 150 мл 12% вина, 360 мл 5% пива;
- Будьте физически активными. Всего 30 минут ежедневных упражнений достаточно для заметного снижения уровня холестерина, повышения ЛПВП. Если у вас не получается уделять столько времени занятиям, замените их прогулкой или работой на огороде.
Лекарственные препараты
При запущенной форме атеросклероза сердца только диеты, приобщения к здоровому образу жизни недостаточно. Современные медикаментозные средства не могут вылечить больного полностью, но применение препаратов позволяет сохранить качество жизни пациента на высоком уровне, а также снизить риск развития инфаркта миокарда, инсульта.
Схема лечения составляется для каждого пациента индивидуально, с учетом нюансов течения заболевания, данных истории болезни. Она может включать различные классы лекарств.
Гиполипидемические средства
Препараты этой группы снижают уровень общего холестерина, липопротеинов очень низкой, низкой плотности (ЛПОНП, ЛПНП), триглицеридов, повышают содержание липопротеинов высокой плотности (ЛПВП). Изменение концентрации липидов позволяет остановить рост холестериновых бляшек, немного уменьшить их размеры, а также улучшить состояние сосудов. Схема лечения может включать один или несколько классов гиполипидемических препаратов:

- статины – самые мощные из существующих препаратов. Они блокируют синтез холестерина. Концентрация «плохих» жиров уменьшается, «хороших» растет. Статины последнего поколения – аторвастатин, розувастатин обладают наибольшей силой действия, наименьшим количеством побочных эффектов. Пациентам с умеренно высоким уровнем холестерина могут назначить более простой симвастатин;
- фибраты – до появления статинов считались самыми мощными лекарствами, нормализирующими уровень липидов. Они стимулируют расщепление ЛПОНП, незначительно снижают ЛПНП, а также повышают ЛПВП. Чаще всего для лечения пациентов с атеросклерозом назначают фенофибрат;
- высокие дозы витамина РР (никотиновая кислота, витамин В3). Эффективно снижает уровень триглицеридов, умеренно – общего холестерина, ЛПНП, повышает ЛПВП. Однако препараты никотиновой кислоты редко применяются для лечения атеросклероза сосудов. Причина непопулярности – большая распространенность побочных реакций. Около 80% пациентов испытывают неприятные ощущения на фоне приема витамина РР;
- секвестранты желчных кислот (колестирамин, колестипол) – связывают желчные кислоты, поступающие в кишечник. Образовавшиеся комплексы выводятся с калом. Это заставляет организм синтезировать новые желчные кислоты, используя в качестве сырья холестерин. Этим объясняется их способность понижать общий холестерин, ЛПНП.
- ингибиторы всасывания холестерина (эзетимиб). Препараты данной группы препятствуют усвоению пищевого холестерина. Организму приходится расщеплять ЛПНП, а также изымать стерол из периферических тканей. Эти изменения приводят к нормализации показателей жирового обмена;
- препараты ненасыщенных жирных кислот (Омакор, ОмегаТрин). Средства, содержащие омега-3 жирные кислоты, благотворно влияют на показатели липидного спектра крови. Они обладают очень мягким действием. Их назначают при легкой форме атеросклероза.
Антикоагулянты
При атеросклерозе сердца риск развития тромбообразования возрастает. Чтобы не допустить перекрытия коронарных артерий в схему лечения добавляют препараты, которые уменьшают вязкость крови, а также препятствуют слипанию клеток. Чаще других назначают препараты аспирина, варфарина.
Читайте также: обзор непрямых антикоагулянтов перорального приема
Антигипертензивные медикаменты
Высокий уровень артериального давление и атеросклероз сердца практически всегда неразрывно связаны. Постоянное влияние гипертензии на стенку сосуда делает артерию неэластичной, ломкой. Она легко повреждается, а на месте травмы образуется атеросклеротическая бляшка. По этой причине снижение давления всего на 35-40% уже тормозит развитие атеросклероза.
Для коррекции показателей давления пациенту назначают амлодипин, бисопролол, валсартан, лизиноприл, нитроглицерин. Некоторые из перечисленных препаратов обладают дополнительными свойствами: уменьшают частоту, силу сердечных сокращений. Это снижает нагрузку на ослабленное сердце.
Хирургическое лечение
К операции прибегают при значительном риске перекрытия просвета коронарных сосудов, а также невозможности контролировать симптомы при помощи лекарств. Существует несколько хирургических техник лечения атеросклероза коронарных сосудов сердца.
Коронарная ангиопластика
Малоинвазивная процедура, в крупную артерию вводят катетер со спущенным баллоном на конце. Под контролем аппаратуры врач передвигает его по сосудам пока не достигнет участка сужения. Затем производится серия надувания, сдувания баллона, что помогает расширить просвет артерии. Извлечение атеросклеротической бляшки при этом не проводят.

Закрепления результата достигается установкой стента – миниатюрный металлический каркас, который доставляют сложенным к месту сужения. Современные стенты могут содержать покрытие из лекарственных препаратов, помогающих удерживать сосуд расширенным. Операцию проводят в экстренном порядке при поступлении пациентов с инфарктом миокарда.
Шунтирование коронарной артерии
Коронарная пластика не всегда может адекватно восстановить кровоток. Для лечения более серьезных случаев атеросклероза сердца используют технику шунтирования. Это сложная операция, цель которой создать запасной путь току крови в обход суженого участка. Хирург вырезает у пациента участок грудной, лучевой артерии или подкожной вены ноги. Затем выше, ниже места сужения делаются надрезы, к которым пришивают сосудистый протез.
Шунтирование требует немало времени – около 3-4 часов, а также длительной реабилитации. По этой причине такую операцию назначают только тяжелобольным людям.
Трансплантация сердца
У некоторых пациентов состояние собственного сердца настолько плохо, что не имеет смысла его оперировать. Но если это молодой человек, другие органы которого имеют хорошее состояние, ему может быть рекомендована трансплантация донорского сердца. Процедура требует высочайшей квалификации врачей, современного оборудования, значительных финансовых вложений, а также наличия подходящего донора. Поэтому ее удается произвести редко.
Народные средства
Атеросклероз сердца на начальных стадиях можно притормозить при помощи народных методик лечения. Для этого нужно использовать силу биологически активных веществ, содержащихся в различных травах, продуктах питания. Снизить уровень холестерина, привести в порядок сосуды помогут следующие рецепты:
- Чеснок. Популярный овощ полезно есть всем, кто имеет высокий холестерин. Он снижает кровяное давление, уровень плохого холестерина, замедляет развитие атеросклероза. Чеснок можно есть готовым, сырым или приготовить из него масло. Для этого очистите, пропустите через пресс одну головку чеснока. Залейте ее 0,5 л оливкового масла. Используйте для заправки салатов, гарниров.
- Семена льна. Богаты омега-3 жирными кислотами, которые обладают способностью снижать риск сердечно-сосудистых заболеваний. Необходимо принимать измельченными. Горсть семян поместите в кофемолку, измельчите. Можно добавлять в салаты, посыпать гарниры или овощные рагу.
- Плоды боярышника. Используются для лечения сердечно-сосудистых заболеваний со времен Римской империи. Для приготовления настоя залейте 2 ст. л. ягод стаканом кипятка. Выпивайте по 100 мл 3 раза/сутки.
- Астрагал. Растение с красивым названием обладает антибактериальными, противовоспалительными свойствами, поддерживает иммунную систему, снижает риск сердечных заболеваний. Для приготовления настоя 15 г травы поместите в термос, залейте 300 мл кипятка. Настаивайте 2 часа. Выпивайте по 100 мл перед завтраком обедом, ужином.
- Прополис. Обладает очень разносторонним действием. Для лечения используют водную или спиртовую настойку прополиса. Принимают по 7 капель за полчаса до еды на протяжении 3 месяцев. Спиртовую настойку перед употреблением разводят водой.
Больше рецептов можно узнать посмотрев видео.
Возможные осложнения, профилактика
Самое опасное осложнение атеросклероза сердца – инфаркт миокарда. Кроме того, при регулярном недостаточном кровообращении сердечная мышца слабеет. Она не может справляться с имеющейся нагрузкой, развивается сердечная недостаточность.
Чем раньше вы начнете правильно питаться, откажитесь от вредных привычек, приобретете здоровые, тем позже начнет развиваться атеросклероз. Но самое главное здоровый образ жизни помогает снизить вероятность развития инфаркта, инсульта, а также других болезней.
Важное место в профилактике атеросклероза занимают плановые анализы крови. Рекомендуется начинать контролировать уровень триглицеридов с детского возраста. Первый анализ следует сделать ребенку к 9-11 годам, затем к 17-21 годам. Взрослым людям необходимо проходить обследование каждые 4-6 лет.
Литература
- Valencia Higuera. What Is Coronary Artery Disease?, 2018
- Mendis Shanthi, Puska Pekka, Norrving Bo. Global atlas on cardiovascular disease prevention and control, 2011
- Christian Nordqvist. Coronary heart disease: What you need to know, 2018

Ирина Костылева
Высшее медицинское образование. Кировская государственная медицинская академия (КГМА). Участковый терапевт. Подробнее об авторе
Последнее обновление: Февраль 1, 2020
Источник
Атеросклероз сердца – это хроническое заболевание, при котором происходит сужение артерий в результате отложения на их внутренней стенке холестерина. Полностью излечиться от атеросклероза невозможно. Нередко случается так, что бляшки током крови разносятся по всему организму и это создает серьезную угрозу развития ишемии.
Холестериновые отложения ухудшают эластичность сосудов, снижают скорость кровотока и увеличивают артериальное давление. Нередко именно атеросклероз становится причиной ишемической болезни сердца, инфаркта миокарда и коронарной болезни сердца.
Причины развития атеросклероза в сосудах сердца
Атеросклероз сердца является одной из наиболее частых заболеваний у людей пожилого возраста. Как известно, сердце обеспечивает непрерывность тока крови в организме. Поэтому при их поражении холестериновыми бляшками страдает весь организм. Сосуды, которые питают сердце, называют коронарными и венечными. Они ответвляются от корня аорты.
Атеросклеротический процесс может развиваться не только в них, но и в клапанах сердца. Главная причина развития атеросклероза сосудов сердца заключается в повышении показателей холестерина в крови, а именно: липопротеинов низкой плотности и триглицеридов.
Их избыток приводит к тому, что на стенках сосудов начинают откладываться жировые бляшки, которые постепенно увеличиваются в размере и перекрывают просвет сосудов. Это существенно затрудняет прохождение крови по ним, а иногда и полностью закупоривает, препятствуя нормальному кровотоку.
Специалисты выделяют ряд факторов, наличие которых повышает риск развития рассматриваемой патологии у конкретного человека. К таковым относятся и генетическая предрасположенность. Но она не всегда влияет на возможность развития заболевания, поскольку, зная о своей предрасположенности и соблюдая меры профилактики, можно избежать этой сосудистой патологии.
К факторам риска также относятся:
- принадлежность к мужскому полу;
- наличие в анамнезе артериальная гипертензия;
- ожирение;
- сахарный диабет и склонность к нему;
- неправильное пищевое поведение, характеризующееся злоупотреблением жирной пищи;
- отсутствие или недостаточность физической активности;
- курение и алкоголизм;
- психическая нестабильность.
Сочетание гипертонии, сахарного диабета и высокого содержания холестерина в крови неминуемо приводит к атеросклерозу сосудов, в частности, сердца.
Симптомы, стадии развития и классификация болезни
Симптомы атеросклероза сердца зависят от того, какие именно сосуды пострадали, и от степени сужения просвета в них. Пациент начинает обращать внимание на тревожные проявления, когда стеноз становится более выраженным. На начальной стадии болезнь имеет бессимптомное течение. Требуют внимания следующие проявления:
- бледность кожи;
- резкие перепады давления;
- замерзание и онемение конечностей;
- нервозность и раздражительность;
- одышка после физической нагрузки;
- шум в ушах;
- кратковременные эпизоды потери сознания;
- ощущение жара в теле, которое сменяется холодом;
- боль в солнечном сплетении при глубоком вдохе и выдохе;
- давящая боль, иррадиирущая в руку или под лопатку.
Атеросклероз аорты сердца с одновременным поражением клапана и коронарных артерий является довольно распространенным вариантом этой патологии. При атеросклеротическом сужении этих сосудов возникает боль за грудиной.
Если же у пациента наблюдается выраженное сужение устья аорты, происходит ослабление сократительной способности левого желудочка и как результат – его расширение. Такое состояние, в свою очередь, приводит к развитию необратимой сердечной недостаточности. Внезапная смерть больного – ожидаемый результат тяжелой степени аортального стеноза.
В своем развитии атеросклероз проходит 3 стадии:
- Постепенное снижение скорости кровотока и образование на стенках сосудов микротрещин. На местах таких повреждений скапливаются липидные отложения и постепенно образуется жировое пятно.
- Липосклероз. На вновь образовавшейся соединительной ткани поверхности сосуда продолжается процесс разрастания жировой ткани. Если начать лечение на этой стадии, то атеросклеротические бляшки эффективно растворяются.
- Атерокальциноз. Это завершающая стадия болезни, характеризующаяся уплотнением бляшки и отложением в ней кальция. В результате этого просвет сосуда сужается, тромб продолжает расти, деформируя сосуд. Высока вероятность окклюзии – перекрытия просвета элементами разорвавшейся бляшки с последующим развитием некроза.
Всемирная Организация Здравоохранения классифицирует атеросклероз по месту локализации и способу возникновения. По последнему критерию атеросклероз подразделяется на гемодинамический (результат сосудистых нарушений и гипертензии), метаболический (обусловлен эндокринными нарушениями и наследственностью), смешанный.

Проявление симптомов атеросклероза сердца зависят от стадии заболевания
Диагностика заболевания
Для постановки диагноза «атеросклероз сосудов сердца» кардиолог должен провести полноценное обследование больного. Из внешних признаков, по которым можно косвенно судить о возможном наличии атеросклероза, внимание необходимо обратить на наличие отеков и жировиков на поверхности кожи. У пациента измеряют пульс и артериальное давление.
Среди лабораторных и инструментальных методов исследования атеросклероз сердечной аорты и сосудов сердца можно выявить по:
- анализу крови на холестерин или липидограмме;
- аортографии – с помощью рентгенографии оценивается состояние сосудов, выявляется наличие в них кальциноза, уплотнений и аневризм;
- электрокардиограмме сердца – оценивается проводимость сердечной мышцы, поскольку при атеросклерозе сердца нарушается питание миокарда;
- ангиографии – контрастного исследования для выявления нарушения кровотока;
- УЗИ сердца – позволяет оценить состояние сосудов, от которых питается сердечная мышца.
На основе полученных данных врач делает заключение о наличии или отсутствии патологии. В зависимости от этого разрабатывает план лечебных мероприятий.
![]()
Как лечить атеросклероз сердца
Атеросклероз аорты сердца и коронарных сосудов лечится с помощью средств консервативной терапии и методов хирургического вмешательства. Метод медикаментозного или оперативного лечения определяется после полного обследования больного. Выбор метода и тактики лечения зависит от ряда факторов:
- общая клиническая картина заболевания;
- особенности течения болезни;
- причины, вызвавшие атеросклеротический процесс;
- степень поражение сосудов сердца;
- результаты анализов.
После получения полной картины заболевания составляется схема медикаментозного лечения. Она направлена на снижение уровня общего холестерина и холестерина низкой плотности, устранение клинических проявлений и улучшение состояния пациента, а также на повышение его работоспособности.
Поскольку при атеросклерозе сосудов сердца у больного наблюдается повышение артериального давления, не обойтись без назначения препаратов, нормализующих его. Так как атеросклероз сердца развивается на фоне сгущения крови, необходимо принять меры для ее разжижения.
Одним из главных факторов развития атеросклероза является истончение стенок сосудов. Поэтому важно восстановить их эластичность и тонус. Для снижения уровня холестерина и липопротеинов низкой плотности назначают препараты из группы статинов (Аторвастатин, Розувастатин, Аторис, Симвастатин).
Это препараты первой очереди, назначаемые пациентам с диагностированным атеросклерозом сосудов. Принимать их необходимо довольно длительное время, а некоторым категориям пациентов – всю оставшуюся жизнь. Лечение атеросклероза сердечной мышцы и коронарных артерий предполагает применение фибратов – препаратов на основе фиброевой кислоты.
Они способствуют нормализации показателей уровня холестерина за счет ускорения утилизации липидов. К таковым относятся Фенофибрат и Клофибрат. Эффективно снижают уровень плохого холестерина и выводят их из организма секвестранты желчных кислот и препараты на основе никотиновой кислоты. Препараты индивидуально подбираются для каждого пациента.
Хирургическое лечение атеросклероза сердца проводится при запущенных случаях заболевания, когда пациенту грозит смерть. Применяются следующие методы оперативного лечения:
- Аортокоронарное шунтирование. Формируется новый кровоток посредством собственных сосудов или специальных трубок в обход пораженных атеросклерозом участков. Благодаря этому нормализуется сердечный ритм и поступление кислорода и питательных веществ в ткани сердечной мышцы.
- Эндартерэктомия. Это такая процедура очистки коронарных артерии от скопившихся в них атеросклеротических сгустков. В результате проведения этой процедуры восстанавливается функция сосудов.
- Ангиопластика. В места сужения устанавливается катетер с баллончиком, который расширяет просвет артерии до необходимого размера. Для постоянной фиксации диаметра устанавливают стент.
Несмотря на то что операция на сосудах сердца может быть опасна для жизни больного, порой это единственный способ лечения, к которому стоит прибегнуть для сохранения жизни пациента.

Без лечения атеросклероз сосудов сердца может привести в смерти больного
Народные методы лечения
Нетрадиционные методы лечения атеросклероза сердца не должны полностью вытеснять применение медикаментозных препаратов. Они могут выступать в качестве дополнения к основной схеме лечения. А также они подходят для профилактики атеросклероза.
Применяемые в лечении рассматриваемого заболевания народные средства могут ослабить интенсивность клинической симптоматики аортального атеросклероза, нормализовать обменные процессы и способствовать более быстрому расщеплению жиров, поступающих в организм с пищей.
Для эффективного очищения сосудов сердца и улучшения состояния здоровья рекомендуется применять следующие рецепты народной медицины:
- Отвар из березовых почек. 5 г почек заливают стаканом воды и кипятят 15 минут. Процеживают и принимают 4 раза в день по половине стакана после еды.
- Столовую ложку горчичного цвета заваривают 0,5 л кипятка. Настаивают в емкости с закрытой крышкой, процеживают и принимают 3 раза в день по половине стакана. С помощью такого отвара эффективно лечат атеросклероз и нормализуют артериальное давление.
- Спиртовая настойка девясила. 30 г корня растения заливают 0,5 л водки, настаивают 40 дней в темном месте. Принимают по 25 капель перед едой. Это средство также помогает при головной боли, которая характерна для атеросклероза аорты сердца.
- Отвар подорожника. Столовую ложку травы залить кипятком и настаивать 10 минут. Отвар выпивают за один раз, это дневная дозировка.
- Сок из свежих листьев подорожника смешивают с небольшим количеством меда и принимают по 1 ч. л. 2–3 раза в день.
- Для эффективного очищения крови и удаления атеросклеротических бляшек поможет софора японская. 50 г цветков растения заливают 0,5 л водки и настаивают 1 месяц. Принимают настойку в течение 3 месяцев по одной десертной ложке 3 раза в день.
- Улучшить состояние сосудов сердца можно с помощью шиповника. Истолочь плоды шиповника и засыпать ими на 2/3 пол-литровую банку или бутылку и до самого верха залить медицинским спиртом или водкой. Состав настаивают 14 дней, взбалтывая бутылку каждый день. Принимают следующим образом: на кусочек сахара капают 20 капель настойки и рассасывают. Для тех, кому сахар нежелателен, можно принимать настойку в чистом виде.
Питание при атеросклерозе сердца
Для достижения положительных изменений в работе сердечной мышцы и улучшения сосудистой системы больной атеросклерозом сердца должен пересмотреть свои пищевые привычки. Антихолестериновая диета играет немаловажную роль в лечении атеросклероза. Только после снижения уровня холестерина в крови можно предотвратить появление новых бляшек.
Прежде всего, необходимо скорректировать суточное потребление жиров, белков и углеводов. Следует позаботиться о поступлении в организм необходимого количества микроэлементов и витаминов. При наличии лишнего веса важно снизить его. Питание должно быть частым, не меньше 4 раз в день.
Нельзя допускать длительные перерывы между едой, поскольку это усугубит течение болезни. Больному атеросклерозом необходимо исключить из рациона быстро усваиваемые углеводы, жирную и жареную пищу, копчености и соления, специи. Каждый день нужно есть каши и овощные супы. При этом наваристый бульон не подходит, более того – он противопоказан.
Разрешается употреблять любую рыбу, но готовить ее следует на пару либо запекать. Из морепродуктов нужно отказаться от кальмаров креветок и мидий. Гребешки и устрицы могут остаться в рационе. Можно есть любые овощи, но главное, чтобы они были приготовлены на пару или в тушеном виде.
Полезно понемногу употреблять грецкие орехи, миндаль и фундук. Атеросклероз не является основанием для отказа от мясных продуктов. Напротив, они должны присутствовать в рационе. Следует выбирать постные сорта мяса. Жарить его на раскаленном масле категорически запрещено.

Соблюдение диеты при атеросклерозе аорты сердца является неотъемлемой частью терапии
Прогноз и профилактика заболевания
Атеросклероз сосудов сердца чреват хроническими и острыми осложнениями. К последним относится гематома аорты. Это состояние характеризуется скоплением крови между сосудистыми стенками. У пациента при развитии этой патологии наблюдается сильная боль в груди и обморочное состояние. В этом случае требуется экстренная операция.
Еще одним неотложным осложнением является разрыв аневризмы. Его особенностью является внезапность наступления, большая кровопотеря и бессимптомное начало. В большинстве случаев итогом этого состояния является смерть пациента. К хроническим осложнениям атеросклероза сосудов сердца относится гипертония, инсульт, ишемическая болезнь сердца.
Профилактика атеросклероза сосудов заключается в выполнении следующих рекомендаций:
- отказ от курения и употребления алкоголя;
- увеличение физической активности, занятие спортом;
- правильное питание;
- снижение веса при наличии лишних килограммов;
- регулярное обследование у врача лиц, находящихся в группе риска.
Занятия физкультурой способствуют торможению патологического процесса разрушения сосудов, а также восстанавливают метаболизм, помогают сбросить вес. При атеросклерозе полезны гимнастические упражнения, пешие прогулки, езда на велосипеде, катание на коньках. После медикаментозного лечения больным противопоказаны усиленные тренировки и тяжелый спорт, предпочтение следует отдавать облегченным физическим занятиям.
Атеросклероз сосудов сердца довольно опасное и неизлечимое заболевание. Тем не менее своевременное обращение за медицинской помощью и изменение образа жизни помогут замедлить атеросклеротический процесс и предотвратить тяжелые осложнения, такие как инсульт и инфаркт.
Источник