Пневмония бронхит понос рвота
Может ли быть рвота при бронхите?
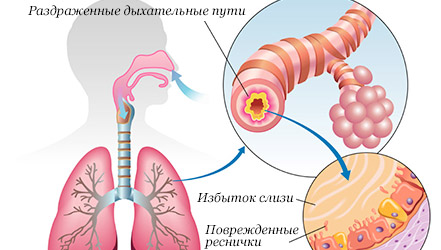
Бронхит поражает верхние дыхательные пути легких, выступая острым воспалительным заболеванием дыхательной системы. Патологическое состояние характеризуется приступообразным кашлем, затрудненным дыханием, повышенной температурой тела. Рвота при бронхите довольно распространенное явление, в особенности у пациентов детского возраста.
Почему развивается бронхит?
Причиной возникновения заболевания выступают инфекции различного вида: вирусные, грибковые, бактериальные. Бронхит негативно отражается на общем состоянии, вызывает дискомфорт и может привести к тяжелым последствиям. В результате несвоевременной диагностики и отсутствия квалифицированного лечения возможно развитие хронической формы болезни, обструкции легких, пневмонии или астмы.
Только комплексное обследование на основе лабораторно-инструментальных анализов и осмотра у специалиста позволит установить точный диагноз. Очень важно учитывать симптоматику заболевания и динамику его развития. Кашель является естественной физиологической реакцией бронхов на раздражители. Отхождение мокроты часто сопутствует данный процесс.
Причины рвоты во время кашля
Рвотные позывы у детей при бронхите вполне объяснимо могут вызвать панику родителей. В первую очередь следует тщательно выяснить причину такой реакции организма. Физиология у ребенка имеет определенные особенности, которые важно учитывать при диагностике состояния. Немаловажную роль играет близость участков головного мозга, отвечающих за кашель и рвотный рефлекс.
Существует несколько основных причин возникновения рвотного рефлекса при бронхите:
- Ошибочный диагноз. Симптомы заболевания довольно часто схожи с признаками других болезней, таких как коклюш. Только дифференциальный подход в изучении анамнеза патологии позволит установить точный диагноз. Сухой приступообразный кашель с рвотными позывами при коклюше возникает спустя две недели после первых проявлений ОРВИ. Следует немедленно обратиться в медицинское учреждение для квалифицированного осмотра и обследования.
- Риносинусит. Слизистые выделения раздражают горло, стекая по носовым ходам и стенкам гортани. Обильные выделения вызывают кашель и рвотные позывы.
- Бронхиальная слизь в желудке. У грудничков слабо развит кашлевой рефлекс, и они не могут справиться с большим количеством мокрот, слизистых выделений из носа. Заглатывание приводит к раздражению рецепторов желудка. Патогенные микроорганизмы, содержащиеся в мокроте, попадая в органы пищеварения, вызывают отторжение, вследствие чего возникает рвотный рефлекс.
- Побочный эффект приема медикаментов. Некоторые лекарственные средства (антибиотики) отличаются сильным воздействием на желудочно-кишечный тракт. В результате у детей до 3 лет может возникнуть диарея, тошнота и рвота.
- Ингаляционные процедуры. Агрессивное воздействие ингаляционных составов на слизистую верхних дыхательных путей способно вызвать сильный приступообразный кашель с рвотными позывами.
Рвотные позывы у взрослых
Взрослые пациенты достаточно редко испытывают рвотные позывы при бронхите. Объяснением этому выступает более устойчивая иммунная система и способность контролировать рефлексы. Причинами рвоты при бронхите у взрослых может стать индивидуальная непереносимость, или побочная реакция организма на принимаемые медикаменты.
Неправильный диагноз также способен стать причиной возникновения неприятных проявлений. Специалист выяснит анамнез заболевания и проведет осмотр при помощи фонендоскопа, выслушает хрипы. Воспаление трахеи сопровождается сильным приступообразным кашлем в ночное время без образования мокрот. Раздражение вызывает рвотные позывы.
Сухой кашель при пневмонии длится на протяжении нескольких дней, сменяясь обильным отхождением бронхиальной слизи, провоцируя рвоту. Бронхит с хроническим течением сопровождается кашлем на фоне переохлаждения, в пыльных, или задымленных помещениях. Часто появляется в утреннее время суток.
Кашель с рвотными позывами может проявиться при других воспалительных процессах в организме пациента: туберкулезе, астме, онкологических патологиях легких и сердечно-сосудистых нарушениях.
Может ли быть кашель с рвотой проявлением заболеваний пищеварительной системы, определит только гастроэнтеролог. Врач исключит вероятность патологии жкт только после квалифицированного осмотра и проведения необходимых методов лабораторно-инструментальных обследований.
Методы устранения неприятных симптомов
Единичные эпизоды кашля, сопровождающиеся рвотными позывами, могут не вызывать серьезных опасений. Следует внимательно изучить инструкции принимаемых препаратов, их побочные эффекты. Кашель с рвотой у детей до 1 года лучше предупреждать, промывая нос специальными солевыми растворами. Попадание мокроты в желудок может привести к тяжелым состояниям. Во время рвоты организм обезвоживается, теряя минеральные и питательные вещества.
Детям младшего возраста, в особенности до 2 лет, важно соблюдать строгий питьевой режим. Рекомендуется обильное питье: употребление травяных чаев, соков, морсов, компотов. Следует избегать сильного повышения температуры, обеспечивая своевременный прием жаропонижающих препаратов.
Ночные приступы кашля часто возникают у маленьких пациентов при обструктивном бронхите. Непроходимость дыхательных путей сопровождается затрудненным дыханием. Для нормализации состояния и ускорения отхождения мокроты врач назначает отхаркивающие средства. Влажный кашель с отхождением бронхиальной слизи является важной составляющей процесса выздоровления.
Водные процедуры при бронхите
Бытует мнение, что следует избегать принятия водных процедур при бронхите. По мнению специалистов, такие утверждения в корне ошибочны. Теплые ванны перед сном помогут расслабиться и улучшат общее состояние ребенка, способствуя выздоровлению. Водные процедуры с использованием отваров трав, аромамасел нормализуют носовое дыхание, обеспечивая полноценный сон.
Главным противопоказанием принятия ванн выступает повышенная температура тела. Правильное проведение процедуры улучшит отхождение мокроты, сменив болезненные приступы на мягкое покашливание. При купании следует избегать сквозняков, переохлаждений. Для достижения максимального эффекта после проведения процедуры маленьких пациентов рекомендуется уложить спать.
Профилактические меры
Зная, что делать на этапе сильного отхождения мокрот, можно устранить раздражители. Профилактикой кашля с приступами рвоты выступает:
- систематическое проветривание и увлажнение воздуха в комнате;
- обильный питьевой режим;
- сплевывание мокрот, предупреждая попадание слизи в желудок;
- систематическое очищение носовых ходов;
- глубокое очищение дыхательных путей при помощи ингаляций;
- устранение раздражителей: переохлаждения, сильных запахов, дыма, пыли, агрессивных химических веществ.
Важно внимательно следить за состоянием ребенка и в случае затяжных приступов кашля с рвотой обратиться к специалисту. Врач окажет квалифицированную помощь и установит точную причину неприятного симптома.
Благодаря правильным, своевременно принятым мерам можно нормализовать состояние пациента, предупредив дальнейшие осложнения и негативные последствия.
Автор публикации: Ирина Ананченко
Использованные источники: astmania.ru
Пневмония
Симптомы пневмонии
- Чаще заболевание начинается с резкого повышение температуры тела, ознобов.
- Общие симптомы интоксикации:
- общая слабость;
- снижение работоспособности;
- потливость (преимущественно ночью);
- снижение аппетита;
- боли в мышцах, суставах;
- головная боль;
- при тяжелом течении – спутанность сознания.
- Легочные проявления:
- кашель – сначала сухой, потом с выделением мокроты;
- одышка;
- возможна боль в грудной клетке, усиливающаяся при дыхании (в случае вовлечения в процесс плевры).
- Возможны другие симптомы:
- румянец, герпес на стороне поражения;
- симптомы со стороны желудочно-кишечного тракта – боли в животе, рвота, диарея (при пневмониях, вызванных атипичными возбудителями – микоплазмой, легионеллой, хламидией).
Инкубационный период
Формы
Причины
Врач терапевт поможет при лечении заболевания
Диагностика
- Общий осмотр (осмотр грудной клетки, кожных покровов, выслушивание легких с помощью фонендоскопа на предмет обнаружения хрипов).
- Сбор анамнеза (истории возникновения заболевания) и жалоб (расспрос о беспокоящих симптомах).
- Общий анализ крови.
- Биохимическое исследование крови.
- Анализ мокроты.
- Рентгенография органов грудной полости.
- Фибробронхоскопия (при длительно текущей пневмонии, не поддающейся лечению).
- Компьютерная томография органов грудной полости (при длительно текущей пневмонии, не поддающейся лечению).
- Посев и исследование крови (у тяжелобольных пациентов с целью выявления возбудителя).
- Консультация пульмонолога.
Лечение пневмонии
- Антибиотики – основные препараты для лечения пневмонии. Выбор антибактериального препарата производит врач с учетом предполагаемого возбудителя и тяжести состояния пациента.
- Отхаркивающие средства – при наличии вязкой, трудноотделяемой мокроты.
- Кислородотерапия – при большом объеме поражения и развитии дыхательной недостаточности.
- Дезинтоксикационные средства – при выраженной интоксикации организма (тяжелое, осложненное течение).
- При развитии инфекционно-токсического шока возможно использования глюкокортикостероидных гормонов (направлены на устранение явлений шока, повышение адаптационных возможностей организма).
- Симптоматическая терапия: жаропонижающие, сердечно-сосудистые средства.
- Искусственная вентиляция легких (тяжелое, осложненное течение с нарушением функции жизненно важных органов, нарушением сознания).
- Хирургическое лечение – при развитии гнойных осложнений.
- В период стихания заболевания возможно использование иммуномодулирующих препаратов.
Осложнения и последствия
- Чаще всего наблюдается полное выздоровление.
- Возможно образование локального пневмосклероза – разрастания соединительной ткани (опорная ткань, которая составляет каркас всех органов) и уплотнение участка легкого. При малом очаге определяется на рентгенограммах, но не имеет клинических проявлений и не нарушает функцию легких.
Осложнения.
- Легочные:
- плеврит (воспаление плевры);
- абсцесс легкого (ограниченный очаг воспаления легочной ткани с ее расплавлением и образованием полости, заполненной гнойными массами);
- гангрена легкого (обширный распад пораженной легочной ткани, не склонный к ограничению процесса);
- бронхообструктивный синдром — нарушение свободного прохождения воздуха по бронхам, проявляющееся одышкой, чувством нехватки воздуха, затруднением дыхания;
- острая дыхательная недостаточность — состояние, при котором легкие не в состоянии обеспечивать адекватный газообмен с окружающей средой (доставлять организму необходимое количество кислорода и выводить углекислый газ).
- Внелегочные:
- инфекционно-токсический шок – самое тяжелое осложнение, характеризующееся нарушением функции жизненно важных органов вследствие попадания микроорганизмов и их токсинов в кровь;
- миокардит — воспаление сердечной мышцы, эндокардит — воспаление внутренней оболочки сердца;
- менингит – воспаление мозговых оболочек, энцефалит – воспаление ткани мозга (чаще у лиц, страдающих иммунодефицитом и злоупотребляющих алкоголем);
- нарушение психических функций (чаще у пожилых и лиц, злоупотребляющих алкоголем);
- анемии – снижение уровня эритроцитов и гемоглобина в крови.
Профилактика пневмонии
- Вакцинация (пневмококковой, гриппозной вакцинами, вакциной против гемофильной палочки). Особенно важна вакцинация лицам, относящимся к « группе риска» — пожилым, пациентам с нарушением функции системы иммунитета, страдающим хроническими заболеваниями легких, сердечно-сосудистой системы, сахарным диабетом, проживающим в домах престарелых и находящимся на постоянном уходе (диализ).
- Оптимальное время вакцинации: октябрь – середина ноября. В дальнейшем эффективность вакцинации значительно уменьшается, поскольку резко возрастает вероятность того, что организм уже контактировал с активизирующимися в это время вирусами и бактериями, а следовательно, не сможет обеспечить достаточный иммунный ответ даже после прививки.
- Своевременное лечение вирусных инфекций (ОРВИ).
- Устранение очагов хронической инфекции.
- Исключение переохлаждений.
Что делать при пневмонии?
- Выбрать подходящего врача терапевт
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
Использованные источники: lookmedbook.ru
Причины пневмонии у детей
Вид возбудителя заболевания зависит от:
- — условий, в которых находится ребенок;
- — возраста ребенка;
- — состояния иммунной системы малыша.
- к
Обычно возбудителями заболевания являются:
- Хламидии;
- Микоплазма;
- Пневмококк.
В остальных случаях воспаление легких провоцируется:
- — золотистым стафилококком;
- — грибками;
- — кишечной или туберкулезной палочкой;
- — разными видами вирусов.
- к
Например
Малыши с шести месяцев до 5 лет заболевают дома, заразившись пневмококком или гемофильной палочкой .
Дошкольники и младшие школьники могут заболеть пневмонией от микоплазмы.
Подростки чаще заражаются хламидийной инфекцией.
Дома
Ребенок может заболеть пневмонией:
- От собственной бактериальной инфекции в носоглотке при переохлаждении;
- Развитии респираторных инфекций;
- Недостатке витаминов;
- Рахите;
- Прочих ситуациях, ослабляющих иммунитет.
При вдыхании возбудитель попадает в организм воздушно-капельным путем. Отекает легочная ткань, начинается кислородное голодание органов.
В больнице
Во время лечения в больнице антибактериальными препаратами может развиться внутрибольничная пневмония. Которая спровоцированна:
- — клебсиеллой;
- — золотистым стафилококком;
- — синегнойной палочкой.
- к
Возможные виды заболевания пневмонией у детей
Кроме вирусной и бактериальной выделяют пневмонию:
- Аллергического характера;
- Вызванную глистными инвазиями.
Признаки пневмонии у детей
Медицинские специалисты классифицируют пневмонию у детей по степени распространения:
- — двухсторонняя или односторонняя;
- — сегментарная, с широким распространением воспаления;
- — сливная, с захватом нескольких сегментов;
- — очаговая;
- — долевая, с локализацией в нижней или верхней частях легкого.
- к
У младших детей очень быстро развивается тяжелая дыхательная недостаточность, а у старших заболевание протекает с более четкими симптомами.
Протекание пневмонии у детей
Вначале у малыша снижается аппетит, он становится плаксивым и неспокойным, может появиться небольшое затруднение дыхания через нос. Температура вдруг повышается до 38°С и держится дольше трех дней.
Дыхание и сердцебиение учащаются, бледнеет кожа, носогубный треугольник приобретает синюшность, ребенок часто потеет. В процесс дыхания включается межреберная мускулатура, ямки над и под ключицами, раздуваются крылья носа.
На пятый – шестой день начинается кашель поверхностного или глубокого характера, влажный или сухой. Продуктивным кашель становится только при дополнительном воспалительном процессе в бронхах.
Клебсиелла (палочка Фридлендера)
Возбудитель, способный вызывать эпидемию пневмонии в детском коллективе. В первые же дни появляется кашель, а после рвоты и поноса возникают другие симптомы:
- Учащается сердцебиение;
- Проявляются боли в мышцах;
- Наблюдается жидкий стул и кожные высыпания;
- Проявляется спутанное сознание.
У маленьких детей при заметном повышении температуры могут появиться судороги. Во время прослушивания могут обнаружиться хрипы в легких и ослабленное дыхание в месте воспаления.
У школьников среднего и старшего возраста перед пневмонией могут проявиться признаки заболеванием ОРВИ. Потом состояние приходит в норму, а через несколько дней появляются грудные боли, и резко поднимается температура тела. Через 2 – 3 дня начинается кашель.
Пневмония, вызванная микоплазмой у детей
Протекает с невысокой температурой, сухим кашлем и осиплым голосом. Вызванная хламидиями пневмония проявляется воспалением в носоглотке и увеличением лимфоузлов на шее.
Долевая пневмония у детей
Начинается с температуры до 40°С и озноба, воспаление распространяется на плевру (круп), а при кашле и даже во время дыхания наблюдается сильная боль в грудной клетке. Проявляются головокружение, головные боли и рвота, больной становится вялым и может бредить.
Интоксикация проявляется также болями и вздутием живота, поносом. На воспаленной стороне на губах или носу высыпает герпес, щеки краснеют, иногда из носа течет кровь. При болезненном кашле дыхание становится стонущим.
Крупозная пневмония у детей
У ребенка проявляется не так, как у взрослого:
- — воспалительный процесс захватывает один или 2 сегмента, а не все легкое;
- — в мокроте нет «ржавчины»;
- — признаки легочного воспаления проявляются позже;
- — всего у 15 процентов больных прослушиваются хрипы в острой фазе, и у всех детей хрипы влажные, не исчезают после кашля;
- — болезнь оканчивается с благоприятным прогнозом.
- к
Стафилококковая пневмония у детей
При стафилококковой пневмонии могут развиваться осложнения с абсцессами в ткани легких.
Возбудитель – золотистый стафилококк, устойчивый к Пенициллину.
Редко этот вид пневмонии диагностируется вне стационара: лишь у грудничков и у детей с очень ослабленным иммунитетом.
- Повышенная температура, на которую не действуют жаропонижающие препараты;
- Длительные лихорадки до 7 – 10 дней;
- Отдышка;
- Синюшность слизистых и конечностей;
- Понос и рвота.
Если не начать вовремя лечение антибактериальными препаратами, в ткани легких может сформироваться гнойный абсцесс, опасный для жизни ребенка.
Интерстициальная пневмония у детей
Проявляется поражением сердечно-сосудистой и нервной систем:
- — нарушается сон;
- — ребенок становится беспокойным;
- — затем апатичным;
- — пульс достигает 180 раз в минуту;
- — отмечается аритмия и одышка;
- — синеет кожа;
- — сухой кашель, который переходит во влажный.
- к
Пневмоцистная пневмония у детей
Отличается пенообразным кашлем и температурой до 39°С.
У дошкольников и младших школьников клинические симптомы проявляются:
- Одышкой;
- Кашлем;
- Слабо выраженной интоксикацией.
Признаки пневмонии у детей
Итак, перечислим основные признаки пневмонии у детей:
- — резко ухудшается самочувствие и общее состояние;
- — появляется сильный кашель, который может быть как влажным, так и сухим;
- — при сосании, во время плача и при физической нагрузке появляется одышка.
- — в дыхание вовлекаются грудные мышцы.
- — температура поднимается и не реагирует на жаропонижающие средства.
- — бледная кожа и синюшные слизистые.
- — жесткое дыхание в бронхах, мелкие влажные хрипы в легких.
- — тахикардия.
- — увеличенная печень и проявления интоксикации в виде тошноты, рвоты, болей в животе и жидкого стула.
- — беспокойное поведение, плохой аппетит.
- к
Использованные источники: moilegkie.com