Перкуссия грудной клетки при бронхиальной астме
Îñîáåííîñòè äèàãíîñòèêè áðîíõèàëüíîé àñòìû. Îñíîâíûå æàëîáû áîëüíîãî ïðè ïîñòóïëåíèè. Ñîïóòñòâóþùèå çàáîëåâàíèÿ è îñëîæíåíèÿ. Àíàëèç îáùåãî ñîñòîÿíèÿ. Ïëàí îáñëåäîâàíèÿ äëÿ óòî÷íåíèÿ äèàãíîçà. Äàííûå ëàáîðàòîðíûõ è èíñòðóìåíòàëüíûõ ìåòîäîâ îáñëåäîâàíèÿ.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Ìîñêîâñêàÿ ìåäèöèíñêàÿ àêàäåìèÿ èì. È.Ì. Ñå÷åíîâà
Êàôåäðà ôàêóëüòåòñêîé òåðàïèè ¹2 ëå÷åáíîãî ôàêóëüòåòà
ÈÑÒÎÐÈßÁÎËÅÇÍÈ
Áðîíõèàëüíàÿ àñòìà
Ìîñêâà 2007
áðîíõèàëüíàÿ àñòìà äèàãíîñòèêà îñëîæíåíèå
Òîïîãðàôè÷åñêèå Ëèíèè | Ïðàâîå Ëåãêîå | Ëåâîå Ëåãêîå |
Îêîëîãðóäèííàÿ | VI ðåáðî | — |
Ñðåäíåêëþ÷è÷íàÿ | VII ðåáðî | — |
Ïåðåäíÿÿ ïîäìûøå÷íàÿ | VIIIðåáðî | VIII |
Ñðåäíÿÿ ïîäìûøå÷íàÿ | IX ðåáðî | X |
Çàäíÿÿ ïîäìûøå÷íàÿ | X ðåáðî | X |
Ëîïàòî÷íàÿ | XI ðåáðî | XI |
Îêîëîïîçâîíî÷íàÿ | îñòèñòûé îòðîñòîê XII ãðóäíîãî ïîçâîíêà | îñòèñòûé îòðîñòîê XII ãðóäíîãî ïîçâîíêà |
Ïîäâèæíîñòü íèæíèõ êðàåâ ëåãêèõ (â ñì)
Òîïîãðàôè÷åñêèå ëèíèè | Ïîäâèæíîñòü íèæíåãî êðàÿ â (ñì) | |||||
Ïðàâîãî | Ëåâîãî | |||||
Íà âäîõå | Íà âûäîõå | Ñóììàðíî | Íà âäîõå | Íà âûäîõå | Ñóììàðíî | |
Ñðåäíåêëþ÷è÷íàÿ | 1,5 ñì | 2,0 ñì | 3,5 ñì | _ | _ | _ |
Ñðåäíÿÿ ïîäìûøå÷íàÿ | 2,0 ñì | 3,0 ñì | 5,0 ñì | 2,0 ñì | 3,0 ñì | 5,0 ñì |
Ëîïàòî÷íàÿ | 1,5ñì | 2,0 ñì | 3,5ñì | 1,5ñì | 2,0 ñì | 3,5ñì |
Àóñêóëüòàöèÿ ëåãêèõ: — ïðè àóñêóëüòàöèè íàä ñèììåòðè÷íûìè ó÷àñòêàìè ëåãî÷íûõ ïîëåé ñïðàâà è ñëåâà âûñëóøèâàåòñÿ æåñòêîå äûõàíèå, ðàññåÿííûå ñóõèå ñâèñòÿùèå õðèïû; âëàæíûå ìåëêîïóçûï÷àòûå õðèïû â íèæíåì îòäåëå ñïðàâà.
Ñåðäå÷íî-ñîñóäèñòàÿ ñèñòåìà
Îñìîòð ïðåêàðäèàëüíîé îáëàñòè.
Îáëàñòü ñåðäöà è êðóïíûõ ñîñóäîâ íå èçìåíåíà. Ïàòîëîãè÷åñêèõ ïóëüñàöèé â ïðåêàðäèàëüíîé îáëàñòè âèçóàëüíî íå îïðåäåëÿåòñÿ.
Îñìîòð ïîâåðõíîñòíûõ ñîñóäîâ: — Îïðåäåëÿåòñÿ ïóëüñàöèÿ ïîâåðõíîñòíûõ àðòåðèé øåè. Ïîäêîæíûå âåíû øåè è êîíå÷íîñòåé íå èçìåíåíû.
Ïàëüïàöèÿ ïðåêàðäèàëüíîé îáëàñòè.
Âåðõóøå÷íûé òîë÷îê ïàëüïèðóåòñÿ â 5 ìåæðåáåðüå ïî ñðåäíåêëþ÷è÷íîé ëèíèè. Äðóãèõ ïàòîëîãè÷åñêèõ ïóëüñàöèé, ñèñòîëè÷åñêîå è äèàñòîëè÷åñêîå äðîæàíèå ïðè ïàëüïàöèè ïðåêàðäèàëüíîé îáëàñòè íå îïðåäåëÿåòñÿ.
Ãðàíèöû îòíîñèòåëüíîé ñåðäå÷íîé òóïîñòè:
ïðàâàÿ — ïî ïðàâîìó êðàþ ãðóäèíû â IV ìåæðåáåðüå;
ëåâàÿ — íà 2 ñì êíàðóæè îò ëåâîé ñðåäíåêëþ÷è÷íîé ëèíèè, â V ìåæðåáåðüå;
âåðõíÿÿ — íà óðîâíå III ìåæðåáåðüÿ.
Ïîïåðå÷íèê îòíîñèòåëüíîé òóïîñòè ñåðäöà ðàâåí 17 ñì.
Ãðàíèöû àáñîëþòíîé òóïîñòè ñåðäöà: òî÷íî îïðåäåëèòü íåâîçìîæíî èç-çà ÿâëåíèé ýìôèçåìû ëåãêèõ.
Ïðàâàÿ è ëåâàÿ ãðàíèöà ñîñóäèñòîãî ïó÷êà ðàñïîëàãàþòñÿ âî âòîðîì ìåæðåáåðüå ïî ñîîòâåòñòâóþùèì êðàÿì ãðóäèíû.
Ïîïåðå÷íèê ñîñóäèñòîãî ïó÷êà — 5 ñì.
Àóñêóëüòàöèÿ ñåðäöà Òîíû ñåðäöà çíà÷èòåëüíî ïðèãëóøåíû, ðèòì ïðàâèëüíûé. Íà âåðõóøêå I òîí ãðîì÷å, ÷åì II. Øóìû íàä äðóãèìè àóñêóëüòàòèâíûìè òî÷êàìè íå îïðåäåëÿþòñÿ. ×èñëî ñåðäå÷íûõ ñîêðàùåíèé 92 ìèíóòó.
Èññëåäîâàíèå àðòåðèàëüíîãî äàâëåíèÿ è àðòåðèàëüíîãî ïóëüñà.
Íà ìîìåíò èññëåäîâàíèÿ àðòåðèàëüíîå äàâëåíèå (ÀÄ) íà ïðàâîé ðóêå 130/90, íà ëåâîé 130/80 ìì. ðò. ñò.
Ïóëüñ íà ëó÷åâûõ àðòåðèÿõ ðèòìè÷íûé, óäîâëåòâîðèòåëüíîãî íàïîëíåíèÿ, íàïðÿæåí, ðèòìè÷íûé, ÷èñëî ïóëüñîâûõ óäàðîâ 92 â ìèíóòó.
Ïóëüñàöèÿ íà îáùåé ñîííîé àðòåðèè ñèììåòðè÷íà ñ îáåèõ ñòîðîí. Ïóëüñàöèÿ íàä êëþ÷èöåé ó íàðóæíîãî êðàÿ êèâàòåëüíîé ìûøöû (à. subclavia) ñèììåòðè÷íà ñ îáåèõ ñòîðîí. Òàêæå ñèììåòðè÷íà ïóëüñàöèÿ ïîäìûøå÷íûõ è ïëå÷åâûõ àðòåðèé ñ îáåèõ ñòîðîí.
Ïóëüñàöèÿ íà äðóãèõ ïåðèôåðè÷åñêèõ àðòåðèÿõ âèñî÷íûõ (àà. temporalis); áåäðåííûõ (àà. femoralis); ïîäêîëåííûõ (àà. poplitea); çàäíåå-áîëüøåáåðöîâûõ (àà. tibialis posterior); òûëà ñòîïû (àà. dorsalis pedis) íå îñëàáëåíà, ñèììåòðè÷íà ñ îáåèõ ñòîðîí.
Ñèñòåìà îðãàíîâ ïèùåâàðåíèÿ
Àïïåòèò ñíèæåí. Ñëèçèñòàÿ îáîëî÷êà âíóòðåííåé ïîâåðõíîñòè ãóá, ùåê, ìÿãêîãî è òâåðäîãî íåáà ðîçîâîé îêðàñêè; âûñûïàíèÿ, èçúÿçâëåíèÿ îòñóòñòâóþò. Äåñíû áëåäíî-ðîçîâîé îêðàñêè, íå êðîâîòî÷àò. Çàïàõ îáû÷íûé. Ðîòîâàÿ ïîëîñòü ñàíèðîâàíà. ßçûê íîðìàëüíîé âåëè÷èíû è ôîðìû, ðîçîâîé îêðàñêè, âëàæíûé, ÷èñòûé. Ñîñî÷êè ÿçûêà âûðàæåíû õîðîøî. Çåâ ðîçîâîé îêðàñêè. Íåáíûå äóæêè õîðîøî êîíòóðèðóþòñÿ. Ìèíäàëèíû íå âûñòóïàþò çà íåáíûå äóæêè. Ñëèçèñòàÿ îáîëî÷êà ãëîòêè íå ãèïåðåìèðîâàíà, âëàæíàÿ, ïîâåðõíîñòü åå ãëàäêàÿ.
Æèâîò íîðìàëüíîé ôîðìû, ñèììåòðè÷åí. Àêòèâíî ó÷àñòâóåò â àêòå äûõàíèÿ. Âèäèìîé íà ãëàç ïàòîëîãè÷åñêîé ïåðèñòàëüòèêè íå îòìå÷àåòñÿ. Ðàñøèðåíèÿ ïîäêîæíûõ âåí æèâîòà íåò. Ïóïîê îáû÷íîé ôîðìû. Ñòóë â íîðìå, çàïîðû è äèñïåïñè÷åñêèå ðàññòðîéñòâà îòðèöàåò.
Ïîâåðõíîñòíàÿ ïàëüïàöèÿ æèâîòà.
Ïðè ïîâåðõíîñòíîé (îðèåíòèðîâî÷íîé) ïàëüïàöèè — ïåðåäíÿÿ áðþøíàÿ ñòåíêà ìÿãêàÿ, ïîäàòëèâàÿ, áåçáîëåçíåííàÿ. Íàïðÿæåíèÿ ìûøö áðþøíîé ñòåíêè íåò. Ñèìïòîì Ùåòêèíà-Áëþìáåðãà îòðèöàòåëüíûé. Ïàëüïàöèÿ â òî÷êå Ìàê-Áóðíåÿ — áåçáîëåçíåííàÿ. Ïðè èññëåäîâàíèè «ñëàáûõ ìåñò ïåðåäíåé áðþøíîé ñòåíêè (ïóïî÷íîå êîëüöî, àïîíåâðîç áåëîé ëèíèè æèâîòà, ïàõîâûå êîëüöà) — ãðûæåâûõ âûïÿ÷èâàíèé íå îáíàðóæåíî.
Ïðè ïåðêóññèè æèâîòà îòìå÷àåòñÿ òèìïàíèò ðàçëè÷íîé ñòåïåíè âûðàæåííîñòè. Ìåòîäîì ïåðêóññèè è ôëþêòóàöèè ñâîáîäíàÿ æèäêîñòü â áðþøíîé ïîëîñòè íå âûÿâëÿåòñÿ.
Ïðè ãëóáîêîé ìåòîäè÷åñêîé ñêîëüçÿùåé ïàëüïàöèè æèâîòà ïî ìåòîäó Îáðàçöîâà-Ñòðàæåñêî-Âàñèëåíêî óñòàíîâëåíî:
Ñèãìîâèäíàÿ êèøêà ïàëüïèðóåòñÿ â ëåâîé ïîäâçäîøíîé îáëàñòè íà ãðàíèöå ñðåäíåé è íèæíèõ òðåòåé l. umbilioiliaceae sinistra, íà ïðîòÿæåíèè 15 ñì â âèäå ãëàäêîãî, óìåðåííî ïëîòíîãî òÿæà äèàìåòðîì ñ áîëüøîé ïàëåö ðóêè, ëåãêî ñìåùàþùåãîñÿ ïðè ïàëüïàöèè â ïðåäåëàõ 4-5 ñì; íå óð÷àùåãî.
Ñëåïàÿ êèøêà ïàëüïèðóåòñÿ â ïðàâîé ïîäâçäîøíîé îáëàñòè íà ãðàíèöå ñðåäíåé è íàðóæíîé òðåòåé l. umbilioiliaceae dextra, â âèäå ãëàäêîãî ìÿãêîýëàñòè÷åñêîãî öèëèíäðà äèàìåòðîì â äâà ïîïåðå÷íûõ ïàëüöà, ñ çàêðóãëåííûì äíîì; áåçáîëåçíåííàÿ, óìåðåííî ïîäâèæíîãî, óð÷àùåãî ïðè ïàëüïàöèè. Àïïåíäèêñ íå ïàëüïèðóåòñÿ.
Òåðìèíàëüíûé îòäåë ïîäâçäîøíîé êèøêè: — ïàëüïèðóåòñÿ â ïðàâîé ïîäâçäîøíîé îáëàñòè â âèäå ãëàäêîãî, ïëîòíîãî, ïîäâèæíîãî, áåçáîëåçíåííîãî òÿæà äëèííîé 12 ñì äèàìåòðîì ñ ìèçèíåö. Ïðè ïàëüïàöèè îòìå÷àåòñÿ óð÷àíèå.
Âîñõîäÿùèé è íèñõîäÿùèé îòäåëû îáîäî÷íîé êèøêè ïàëüïèðóþòñÿ â ïðàâîé è ëåâîé áîêîâûõ îáëàñòÿõ (ôëàíêàõ) æèâîòà íà óðîâíå ïóïêà â âèäå îáðàçîâàíèé öèëèíäðè÷åñêîé ôîðìû äèàìåòðîì 2 ñì, ïîäâèæíûõ, óìåðåííî-ïëîòíûõ, áåçáîëåçíåííûõ, ñ ãëàäêîé ïîâåðõíîñòüþ, íå óð÷àùèõ.
Ïîïåðå÷íàÿ îáîäî÷íàÿ êèøêà — ïàëüïèðóåòñÿ â ïóïî÷íîé îáëàñòè, â âèäå óìåðåííî ïëîòíîãî öèëèíäðà, äèàìåòðîì ïðèáëèçèòåëüíî 2,5-3 ñì, ñ ãëàäêîé ïîâåðõíîñòüþ, ãîðèçîíòàëüíî ðàñïîëîæåííîãî, äóãîîáðàçíî èçîãíóòîãî êíèçó, áåçáîëåçíåííîãî, ëåãêî ñìåùàåìîãî ââåðõ è âíèç.
Òîíêàÿ êèøêà íå ïàëüïèðóåòñÿ.
Æåëóäîê: — íèæíÿÿ ãðàíèöà æåëóäêà îïðåäåëåííàÿ àóñêóëüòàòèâíûì ìåòîäîì (àñêóëüòî-ôðèêöèè) ðàñïîëîæåíà íà 3,5 ñì âûøå ïóïêà. Øóì ïëåñêà (ìåòîäîì ñóêóññèè) íàä æåëóäêîì íå îïðåäåëÿåòñÿ.
Áîëüøàÿ êðèâèçíà æåëóäêà ïàëüïàòîðíî îïðåäåëÿåòñÿ â âèäå ìÿãêîãî, ãëàäêîãî âàëèêà èäóùåãî ïîïåðå÷íî ïî ïîçâîíî÷íèêó â îáå ñòîðîíû îò íåãî, îãðàíè÷åííî ïîäâèæíîãî, áåçáîëåçíåííîãî, óð÷àùåãî ïðè ïàëüïàöèè. Ìàëàÿ êðèâèçíà íå ïàëüïèðóåòñÿ. Ïîäæåëóäî÷íàÿ æåëåçà íå ïàëüïèðóåòñÿ. Áîëåçíåííîñòè â çîíå Øîôàðà è ïàíêðåàòè÷åñêîé òî÷êå Äåæàðäåíà íå îòìå÷àåòñÿ. Ïðè àóñêóëüòàöèè æèâîòà — âûñëóøèâàþòñÿ íîðìàëüíûå ïåðèñòàëüòè÷åñêèå êèøå÷íûå øóìû.
Ãåïàòî-áèëèàðíàÿ ñèñòåìà
Ïåðêóññèÿ ïå÷åíè:
Âåðõíÿÿãðàíèöààáñîëþòíîéòóïîñòèïå÷åíè:
ïî ïðàâîé îêîëîãðóäèííîé ëèíèè — V ìåæðåáåðüå,
ïî ïðàâîé ñðåäíåêëþ÷è÷íîé ëèíèè — VI ðåáðî,
ïåðåäíåé ïîäìûøå÷íîé ëèíèè — VII ðåáðî.
Íèæíÿÿãðàíèöààáñîëþòíîéòóïîñòèïå÷åíè:
ïî ïðàâîé ïåðåäíåé ïîäìûøå÷íîé ëèíèè — X ðåáðî;
ïî ïðàâîé ñðåäíåêëþ÷è÷íîé ëèíèè — êðàé ðåáåðíîé äóãè;
ïî ïðàâîé îêîëîãðóäèííîé ëèíèè — íà 2 ñì íèæå êðàÿ ðåáåðíîé äóãè;
ïî ïåðåäíåé ñðåäèííîé ëèíèè íà ãðàíèöå âåðõíåé è ñðåäíåé òðåòè ëèíèè, ñîåäèíÿþùåé îñíîâàíèå ìå÷åâèäíîãî îòðîñòêà ñ ïóïêîì.
Ëåâàÿ ãðàíèöà àáñîëþòíîé ïå÷åíî÷íîé òóïîñòè — ïî ëåâîé îêîëîãðóäèííîé ëèíèè; ïå÷åíî÷íàÿ òóïîñòü âíèç íå âûñòóïàåò çà ïðåäåëû ðåáåðíîé äóãè.
Ðàçìåðûïå÷åíî÷íîéòóïîñòè:
ïî ïðàâîé ïåðåäíåé ïîäìûøå÷íîé ëèíèè — 11 ñì;
ïî ïðàâîé ñðåäíåêëþ÷è÷íîé ëèíèè — 10 ñì;
ïî ëåâîé îêîëîãðóäèííîé ëèíèè — 9ñì.
Ðàçìåðûïå÷åíèïîÌ.Ã. Êóðëîâó:
ïåðâûé ïðÿìîé ðàçìåð (l. media clavicularis) — 9 ñì.
âòîðîé ïðÿìîé ðàçìåð (l. mediana anterior) — 8 cì.
êîñîé ðàçìåð — 7 ñì.
 ãîðèçîíòàëüíîì ïîëîæåíèè ïàöèåíòà — ïå÷åíü íå ïàëüïèðóåòñÿ.
Æåë÷íûé ïóçûðü — íå ïàëüïèðóåòñÿ. Áîëåçíåííîñòü ïðè ïàëüïàöèè â òî÷êå æåë÷íîãî ïóçûðÿ îòñóòñòâóåò.
Ñåëåçåíêà
Ñåëåçåíêà íå ïàëüïèðóåòñÿ. Ïåðêóòîðíî ïåðåäíèé êðàé äëèííèêà ñåëåçåíêè íå âûõîäèò çà ïðåäåëû ïåðåäíåé ïîäìûøå÷íîé, — ëèíèè; çàäíèé — çà ïðåäåëû ëåâîé ëîïàòî÷íîé ëèíèè. Âåðõíÿÿ ãðàíèöà ñåëåçåíî÷íîé òóïîñòè ðàñïîëàãàåòñÿ íà óðîâíå IX ðåáðà, íèæíÿÿ — íà óðîâíå XI ðåáðà. Ïåðêóòîðíî ðàçìåðû äëèííèêà ñåëåçåíêè — 11 ñì, ïîïåðå÷íèêà — 4 ñì.
Ýíäîêðèííàÿ ñèñòåìà
Æàëîá íåò. Ïðè îñìîòðå ïåðåäíåé ïîâåðõíîñòè øåè èçìåíåíèé íå îòìå÷àåòñÿ. Áîêîâûå äîëè ùèòîâèäíîé æåëåçû íå ïàëüïèðóþòñÿ, à ïåðåøååê ïðîùóïûâàåòñÿ â âèäå ïîïåðå÷íî ëåæàùåãî, ãëàäêîãî, áåçáîëåçíåííîãî âàëèêà, ïëîòíîýëàñòè÷åñêîé îäíîðîäíîé êîíñèñòåíöèè. Øèðèíà ïåðåøåéêà íå ïðåâûøàåò øèðèíó ñðåäíåãî ïàëüöà ðóêè. Æåëåçà íå ñïàÿíà ñ êîæåé è îêðóæàþùèìè òêàíÿìè, ëåãêî ñìåùàåòñÿ ïðè ãëîòàíèè.
Ñèìïòîìû Ãðåôå, Ìåáèóñà, Øòåëüâàãà — îòðèöàòåëüíûå.
Îðãàíû÷óâñòâ
Ïàòîëîãèé íå âûÿâëåíî
Íåðâíî-ïñèõè÷åñêàÿ ñôåðà
Áîëüíàÿ õîðîøî îðèåíòèðîâàíà â ïðîñòðàíñòâå, âðåìåíè è ñîáñòâåííîé ëè÷íîñòè. Êîíòàêòíà. Âîñïðèÿòèå íå íàðóøåíî. Âíèìàíèå íå îñëàáëåíî. Ïàìÿòü çíà÷èòåëüíî ñíèæåíà. Ìûøëåíèå íå íàðóøåíî. Íàñòðîåíèå ðîâíîå. Ïîâåäåíèå àäåêâàòíîå. Î÷àãîâîé íåâðîëîãè÷åñêîé ñèìïòîìàòèêè íå îïðåäåëÿåòñÿ.
Ìåíèíãåàëüíûõ ñèìïòîìîâ íåò.
Ïðåäâàðèòåëüíûéäèàãíîç: Áðîíõèàëüíàÿ àñòìà ñìåøàííîé ôîðìû, òÿæåëîé ñòåïåíè òÿæåñòè, â ñòàäèè îáîñòðåíèÿ. Ýìôèçåìà ëåãêèõ. Ïíåâìîñêëåðîç.
Ïëàíîáñëåäîâàíèÿ:
1. Êëèíè÷åñêèé àíàëèç êðîâè
2. Îáùèé êëèíè÷åñêèé àíàëèç ìî÷è
3. Áèîõèìè÷åñêèé àíàëèç êðîâè
4. Îáùèé àíàëèç ìîêðîòû
5. Ðåàêöèÿ Âàññåðìàíà
6. ÝÊÃ
7. Ðåíòãåíîãðàôèÿ îðãàíîâ ãðóäíîé êëåòêè.
8. ÔÂÄ.
9. Ðåàêöèÿ íà HBs ÀÃ
10. Ðåàêöèÿ íà àíòè — ÍÑ ÀÃ
11. Ðåàêöèÿ íà àíòèòåëà ê ÂÈ×
12. Ðåçóëüòàò áàêòåðèîëîãè÷åñêîãî èññëåäîâàíèÿ èñïðàæíåíèé íà äèñáàêòåðèîç.
Äàííûåëàáîðàòîðíûõèèíñòðóìåíòàëüíûõìåòîäîâîáñëåäîâàíèÿ.
1. êëèíè÷åñêèéàíàëèçêðîâè.
Ïîêàçàòåëè | Ðåçóëüòàò | Íîðìà | Åäèíèöû èçìåðåíèÿ |
Ýðèòðîöèòû | 4,86 | 4,3-5,7 | *1012ã/ë |
Ãåìîãëîáèí | 146 | 130-160 | ã/ë |
ÑÎÝ | 8 | 2-10 | ìì/÷ |
Ëåéêîöèòû | 6,1 | 4-9 | *109/ë |
Ïàëî÷êîÿäåðíûå íåéòðîôèëû | 1 | 1-6 | % |
Ñåãìåíòîÿäåðíûå íåéòðîôèëû | 53 | 47-72 | % |
Ýîçèíîôèëû | 1 | 0,5 — 5 | % |
Ëèìôîöèòû | 38 | 19-37 | % |
Ìîíîöèòû | 7 | 3-11 | % |
2. áèîõèìè÷åñêèéàíàëèçêðîâè
Ïîêàçàòåëü | Ðåçóëüòàò | Íîðìà | Åäèíèöû |
Îáùèé áåëîê | 7,2 | 6,7-8,7 | ã/äï |
Ìî÷åâèíà | 10,62 | 2,8 — 7,2 | ììîëü/ë |
Êðåàòèíèí | 73 | 5 — 115 | ìêìîëü/ë |
Õîëåñòåðèí | 4,2 | 3,6 — 6,2 | ììîëü/ë |
Áèëèðóáèí îáùèé | 12,9 | 1,7 — 21 | ìêìîëü/ë |
Ãëþêîçà | 5,6 | 3,9-6,4 | ììîëü/ë |
Àëàíèíàìèíîòðàíñôåðàçà | 24 | 0 — 41 | Åä/ë |
Àñïàðòàòàìèíîòðàíñôåðàçà | 12 | 0 — 37 | Åä/ë |
Ëàêòàòäåãèäðîãåíàçà | 357 | 225 — 480 | Åä/ë |
Êðåòèíôîñôîêèíàçà | 56 | 24 — 171 | Åä/ë |
Ñåðîìóêîèä | 0,23 | 0,13 — 0, 20 | |
Ùåëî÷íàÿ ôîñôîòàçà | 83 | 40-130 | Åä/ë |
À×Ò | 33,3 | 30-40 | ñåê |
Ãëþêîçà | 5,7 | 3,3 — 6,8 | Ììîëü/ë |
Ôèáðèíîãåí | 4,4 | 2-4 | ã/ë |
3. îáùèéàíàëèçìî÷è
Ïîêàçàòåëü | Ðåçóëüòàò | Åäèíèöû èçìåðåíèÿ |
Êîëè÷åñòâî | 300 | ìë |
Öâåò | Ñîëîìåííî-æåëòûé | |
Ïðîçðà÷íîñòü | Ïîëíàÿ | |
Îòíîñèòåëüíàÿ ïëîòíîñòü | 1014 | |
Ðåàêöèÿ | 7,0 | |
Áåëîê | Íå îáíàðóæåíî | ã/ë |
Ãëþêîçà | Íå îáíàðóæåíî | |
Êåòîíîâûå òåëà | Íå îáíàðóæåíî | |
Ðåàêöèÿ íà êðîâü | Íå îáíàðóæåíî | |
Áèëèðóáèí | Íå îáíàðóæåíî | |
Óðîáèëèíîèäû | Íå îáíàðóæåíî | |
Æåë÷íûå êèñëîòû | Íå îáíàðóæåíî | |
Èíäèêàí | Íå îáíàðóæåíî |
Ìèêðîñêîïèÿîñàäêàìî÷è
Ýïèòåëèé ïëîñêèé | Åäèíè÷íî â ïðåïàðàòå |
Ýïèòåëèé ïåðåõîäíûé | Åäèíè÷íî â ïîëå çðåíèÿ |
Ëåéêîöèòû | 1 â ïîëå çðåíèÿ |
Ýðèòðîöèòû íåèçìåíåííûå | 1 â ïîëå çðåíèÿ |
Ñëèçü | Óìåðåííîå êîëè÷åñòâî |
4. ÐåàêöèÿÂàññåðìàíàÎòðèöàòåëüíàÿ.
5. ÐåàêöèÿíàHBsÀÃÎòðèöàòåëüíàÿ.
6. Ðåàêöèÿíààíòè — HCATÎòðèöàòåëüíàÿ.
7. ÐåàêöèÿíààíòèòåëàêÂÈ×Îòðèöàòåëüíàÿ.
8. ÝÊÃ: Ðèòì ñèíóñîâûé. ×ÑÑ 93 â ìèíóòó. Ãîðèçîíòàëüíîå ïîëîæåíèå ýëåêòðè÷åñêîé îñè ñåðäöà. Çàìåäëåííî ïðîâåäåíèå ïî ïåðåäíåé âåòâè ëåâîé íîæêè ïó÷êà Ãèñà. Ó ìåðåííî âûðàæåííûå èçìåíåíèÿ ìèîêàðäà ñ ïðèçíàêàìè ïåðåãðóçêè âñåõ êàìåð ñåðäöà.
9. Ðåíòãåíîãðàôèÿîðãàíîâãðóäíîéêëåòêè:  ëåãêèõ ñïðàâà â íèæíåé äîëå — íåãîìîãåííàÿ èíôèëüòðàöèÿ. Ëåãî÷íûé ðèñóíîê óñèëåí, äåôîðìèðîâàí. ßâëåíèÿ ïíåâìîñêëåðîçà. Ñèíóñû ñâîáîäíû. Òåíü àîðòû è ñåðäöà ñ âîçðàñòíûìè èçìåíåíèÿìè.
Êëèíè÷åñêèéäèàãíîç:
Áðîíõèàëüíàÿ àñòìà ñìåøàííîé ôîðìû, òÿæåëîé ñòåïåíè òÿæåñòè, â ñòàäèè îáîñòðåíèÿ. Ýìôèçåìà ëåãêèõ. Ïíåâìîñêëåðîç.
ñî÷åòàííûå: ãèïåðòîíè÷åñêàÿ áîëåçíü II ñò., III ñòåïåíü
ñîïóòñòâóþùèå: õðîíè÷åñêèé ãàñòðèò â ñòàäèè ðåìèññèè
îñëîæíåíèÿ: î÷àãîâàÿ ïíåâìîíèÿ â íèæíåé äîëå ïðàâîãî ëåãêîãî, ÄÍ II ñòåïåíè
Îáîñíîâàíèåêëèíè÷åñêîãîäèàãíîçà
· Áðîíõèàëüíàÿ àñòìà ñìåøàííîé ôîðìû, òÿæåëîé ñòåïåíè òÿæåñòè, â ñòàäèè îáîñòðåíèÿ.
Ñóõèå ñâèñòÿùèå õðèïû ïðè àóñêóëüòàöèè ëåãêèõ. Ïåðèîäè÷åñêèå ïðèñòóïû óäóøüÿ (3-4 ðàçà â ãîä), êóïèðóþùèåñÿ ïðèåìîì áåòà-àäðåíîìèìåòèêîâ, âîçíèêàëè â îòâåò íà äåéñòâèå àëëåðãè÷åñêîãî ôàêòîðà — ïûëüöà ðàñòåíèé, áûòîâàÿ ïûëü. Òàêæå ïðèñòóïû âîçíèêàëè íà õîëîäå. Òàêèì îáðàçîì, ïðèñòóïû óäóøüÿ ñâÿçàíû ñ âîçäåéñòâèåì ðàçëè÷íîãî ðîäà àëëåðãåíîâ, ÷òî ïðåäñòàâëÿåò ñîáîé ñìåøàííóþ ôîðìó áðîíõèàëüíîé àñòìû.
· Ýìôèçåìà ëåãêèõ.
Áî÷êîîáðàçíàÿ ãðóäíàÿ êëåòêà, óìåíüøåíèå åå ïîäâèæíîñòè ïðè äûõàíèè, êîðîáî÷íûé ïåðêóòîðíûé çâóê, èñ÷åçíîâåíèå çîíû àáñîëþòíîé ñåðäå÷íîé òóïîñòè, îïóùåíèå íèæíåé ãðàíèöû ëåãêèõ è îãðàíè÷åíèå ýêñêóðñèè ëåãî÷íîãî êðàÿ.
· Ïíåâíîñêëåðîç.
Óñèëåíèå ëåãî÷íîãî ðèñóíêà, ñêëåðîòè÷åñêèå èçìåíåíèÿ íà ðåíòãåíîãðàììå îðãàíîâ ãðóäíîé êëåòêè
· Î÷àãîâàÿ ïíåâìîíèÿ â íèæíåé äîëå ïðàâîãî ëåãêîãî
Îñíîâûâàÿñü íà æàëîáàõ ïàöèåíòà (ïîâûøåíèå òåìïåðàòóðû òåëà äî 38,1 0Ñ, èçìåíåíèå õàðàêòåðà ìîêðîòû íà ñëèçèñòî-ãíîéíûé, áîëü â ïðàâîé ïîëîâèíå ãðóäíîé êëåòêè, îòäûøêà ïðè ìèíèìàëüíîé ôèçè÷åñêîé íàãðóçêå, îáùàÿ ñëàáîñòü, íåäîìîãàíèå) ìîæíî ïðåäïîëîæèòü íàëè÷èå ó íåãî èíòîêñèêàöèîííîãîñèíäðîìà, à òàêæå ñèíäðîìà îáùèõ âîñïàëèòåëüíûõ èçìåíåíèé è âîñïàëèòåëüíûõ èçìåíåíèé ëåãî÷íîé òêàíè, õàðàêòåðíûõ äëÿ ïíåâìîíèè.
Äàííûå îáúåêòèâíîãî îáñëåäîâàíèÿ (ðåíòãåíîãðàôèÿ îðãàíîâ ãðóäíîé êëåòêè: â ëåãêèõ ñïðàâà â íèæíåé äîëå — íåãîìîãåííàÿ èíôèëüòðàöèÿ; ïðèòóïëåíèå ïåðêóòîðíîãî çâóêà, âëàæíûå ìåëêîïóçûð÷àòûå õðèïû â íèæíèõ îòäåëàõ ïðàâîãî ëåãêîãî) ïîäòâåðæäàþò íàëè÷èå ïåðå÷èñëåííûõ ðàíåå ñèíäðîìîâ, à èìåííî ñèíäðîìà âîñïàëèòåëüíûõ èçìåíåíèé ëåãî÷íîé òêàíè, ÷òî ïîçâîëÿåò ñ âûñîêîé äîëåé âåðîÿòíîñòè ïðåäïîëîæèòü íàëè÷èå ó ïàöèåíòà ïíåâìîíèþâíèæíåéäîëåïðàâîãîëåãêîãî.
Ðàçìåùåíî íà Allbest.ru
Источник
1. Жалобы Экспираторная одышка, характеризующаяся резко затрудненным выдохом, при этом вдох делается коротким, а выдох — удлиненным; приступы удушья, возникающие в любое время суток, особенно в морозную погоду, на сильном ветру, в период цветения некоторых цветов и т. д., приступообразный кашель с отхождением скудного количества вязкой стекловидной мокроты. Приступы удушья продолжаются от нескольких часов до 2-х и более дней (астматический статус).
2. Анамнез Анамнез у больного инфекционно-аллергической формой бронхиальной астмы: указания на перенесенные заболевания верхних дыхательных путей (риниты, гаймориты, ларингиты и т. д.), бронхиты и пневмонии, возникновение первых приступов удушья после них. Выясняют частоту появления приступов удушья в последующие годы, их связь с холодной и сырой погодой, перенесенными острыми респираторными заболеваниями (гриппом, бронхитами, пневмониями). Оцениваются длительность приступного и межприступного периодов заболевания, эффективность лечения в амбулаторных и стационарных условиях, использование медикаментозных средств, кортикостероидных препаратов. Из осложнений возможно формирование пневмосклероза, эмфиземы легких, присоединение дыхательной и легочно-сердечной недостаточности.
Анамнез у больного атопической формой бронхиальной астмы: обострения болезни имеют сезонный характер, сопровождаются ринитом, конъюнктивитом; у больных бывают крапивница и отек Квинке, выявляется непереносимость некоторых пищевых продуктов (яиц, шоколада, апельсинов и др.), лекарственных средств, пахучих веществ, отмечается наследственная предрасположенность к аллергическим заболеваниям.
3. Клиническая картина При осмотре больного оценивают его состояние (которое может быть тяжелым) и положение больного в постели. Во время приступа бронхиальной астмы больной занимает вынужденное положение, обычно сидя в постели, руками опираясь о колени или спинку стула. Больной громко дышит, часто со свистом и шумом, рот открыт, ноздри раздуваются. При выдохе появляется набухание шейных вен, которое уменьшается при вдохе. Отмечается разлитой диффузный цианоз. У больных сердечной астмой приступ обычно возникает ночью, больной занимает вынужденное положение с приподнятым головным концом и опущенными вниз ногами, обращает на себя внимание периферический цианоз (мочек ушей, кончика носа, ногтей и т. д. — так называемый акроцианоз). При затянувшемся приступе появляется шумное клокочущее дыхание, слышимое на расстоянии, розовое пенистое отделяемое в ротовой полости (отек легких).
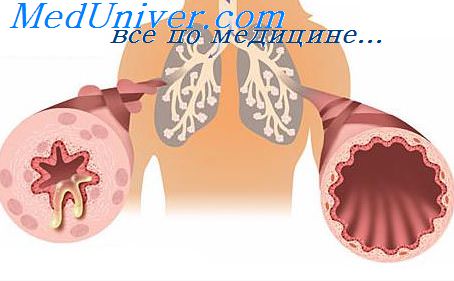
Симптомы бронхиальной астмы у больного при исследовании органов дыхания: при осмотре грудная клетка эмфизематозной формы, во время приступа расширяется и занимает инспираторное положение (в положении максимального вдоха). В дыхании активно участвует вспомогательная мускулатура, мышцы плечевого пояса, спины, брюшной стенки. При пальпации определяются резистентность грудной клетки, ослабление голосового дрожания во всех отделах из-за повышенной воздушности легочной ткани. При сравнительной перкуссии отмечается появление коробочного звука над всей поверхностью легких, при топографической перкуссии — смещение границ вверх и вниз, увеличение ширины полей Кренига, ограничение подвижности нижнего легочного края. При аускультации легких на фоне ослабленного дыхания выслушивается большое количество свистящих и жужжащих хрипов, нередко слышимых даже на расстоянии. Бронхофония ослаблена над всей поверхностью легких.
Симптомы бронхиальной астмы при исследовании сердечно-сосудистой системы: при осмотре верхушечный толчок не определяется, отмечается набухание шейных вен. При пальпации верхушечный толчок ослаблен, ограничен. Границы относительной тупости сердца при перкуссии определяются с трудом, а абсолютной — не определяются врвсе из-за острого вздутия легких. При аускультации тоны сердца приглушены (из-за наличия эмфиземы легких), наблюдаются акцент II тона над легочной артерией и тахикардия.
4. Лабораторные и инструментальные исследования При лабораторном исследовании у больного бронхиальной астмой в периферической крови характерно появление эозинофилии (свыше 10 %) и умеренного лимфоцитоза (свыше 40 %). Мокрота слизистого характера, вязкая, при микроскопическом исследования находят много эозинофилов (до 40-60 %), часто обнаруживают спирали Куршмана и кристаллы Шарко-Лейдена. При рентгенологическом исследовании грудной клетки отмечается повышение прозрачности легочных полей и ограничение подвижности диафрагмы.
Источник