Патогенетическая терапия острого бронхита
В клинической практике острый бронхит является одним из наиболее часто встречающихся заболеваний. Это касается не только статистических данных нашей страны, но и многих других. В Украине, заболеваемость острым бронхитом колеблется от 25% до 40% ежегодно.
Ведущим клиническим признаком остро протекающего бронхита является непродуктивный или продуктивный кашель на протяжении двух-трех недел, сопровождающийся классическими симптомами острого респираторного заболевания [1]. Одним из актуальных вопросов на сегодняшний день остается целесообразность антибактериальной терапии в лечении острых бронхитов. Давно известен факт, что развитие львиной доли бронхитов обусловлено воздействием вирусного агента. Поэтому, «радикальный подход» в лечении часто приводит к необоснованному назначению антибактериальных препаратов [2,3,4].
Этиологические факторы, приводящие к развитию острого бронхита:
- вирусы гриппа А;
- вирусы гриппа В;
- вирус парагриппа;
- респираторно-синцитиальный вирус;
- коронавирус (реже);
- аденовирус (реже);
- риновирус (реже);
- метапневмовирус человека [2,5].
В ходе проведения культуральных, серологических, молекулярно-генетических (и ряда других) методов исследований, у пациентов с острым бронхитом, не имеющих сопутствующей патологии, была цель выявить актуальные, указанных ранее возбудители [6,7]. Верифицировать их удалось не более, чем у 30% больных [8]. Было установлено, что вирусная этиология острых бронхитов является наиболее распространенной.
Бактериальные бронхиты (грамположительные или даже грамотрицательные) являются скорее исключениями. Они встречаются чаще у тяжелых стационарных больных, больных в послеоперационном периоде, после эндотрахеальной интубации и т.п. M. pneumoniaе, как возбудитель острого бронхита, чаще встречается среди пациентов молодого возраста (до 35-40 лет). Обычно, инфекция сопровождается фарингитом, астеническим синдромом, потливостью и затяжным, постоянным кашлем (в течение 1-1,5 месяца) [9, 10].
Данные серологической диагностики говорят о том, что количество больных с доказанной M. рneumoniaе-инфекцией в несколько раз превышают случаи внебольничной пневмонии [11]. Симптомы включают: фарингит, ларингит, бронхит, повышение температуры тела (субфебрилитет), осиплость голоса и першение в горле. Вначале характерен малопродуктивный кашель, затем – с отхождением мокроты [10,12,13].
Преимущественно, клиницисты дифференцируют острый бронхит с внебольничной пневмонией. Основными симптомами его является надсадный кашель и признаки инфекции верхних дыхательных путей (боль в горле, насморк, недомогание и др.) + лихорадка [14]. Если при этом отсутствует тахикардия, тахипноэ, нет локальной физикальной симптоматики – картина соответствует острому бронхиту вирусной этиологии.
Если же у пациента наблюдается:
- тахикардия;
- тахипноэ;
- боль в грудной клетке (более интенсивной при кашле и на вдохе);
- гнойный характер мокроты;
- фебрильная лихорадка;
- озноб;
- присутствует локальная физикальная симптоматика (укорочение перкуторного звука, аускультативно – бронхиальное дыхание, влажные хрипы, феномен крепитации и др.), стоит провести диагностические мероприятия, в пользу подтверждения внебольничной пневмонии.
К сожалению, большинство практикующих докторов отмечают, что пациенты редко «показывают классику», потому, препаратами выбора достаточно часто являются антибактериальные препараты. К сожалению, факт остается фактом.
Кратко о диагностике острых бронхитов
Показанием для проведения рентген-диагностики является жалобы больного на остро возникший кашель. Таким образом, можно сразу исключить наличие пневмонии [16,17]. Кашель при обычной ОРВИ исчезает в среднем за 14 дней, о чем также важно помнить [18].
Для выявления M. Рneumoniaе, обычно прибегают к культуральным методам, отслеживанию титра Ig М (увеличение наблюдается спустя 7 дней от проявления первых симптомов)[19], выявлению агента с помощью метода ПЦР [20] и определению титра антител в реакции холодовой агглютинации (неспецифический титр). Но, ни один из методов нельзя отнести к «золотому стандарту» диагностики микоплазменной инфекции [21-23]. Экспресс диагностика вируса гриппа в мире уже доступна, но к сожалению, финансовый аспект «отодвигает» данную возможность на дальнюю перспективу (около 15-ти у.е) [26].
Важнейшим критерием в проведении дифференциальной диагностики, является специфика клинической картины (характер кашля, интенсивность, сопутствующие симптомы).
Лечение острого бронхита
Важно начать обсуждение с наиболее «больного мозоля» — часто применяемой антибактериальной терапии. Указанные ранее данные говорят о том, что бронхиты, в подавляющем большинстве, имеют вирусную природу. Потому, назначение антибактериальных препаратов показано только в случае наличия признаков бактериальной инфекции (в большинстве случаев — присоединенной). Целесообразно назначение антибиотика в случае подозрения на коклюш, либо в оговоренных 5-ти % случаев пневмонии[35].
Среди вирусных возбудителей, чаще всего, лидируют вирусы группы А и В. Противовирусные препараты должны вступать в действие на самых ранних этапах заболевания. Максимум, до двух суток от момента заражения. Предпочтение отдается преимущественно блокаторам М2-каналов, ингибиторам нейроминидазы (+некоторые другие средства, с учетом возможности иных, специфических вирусных агентов).
Важным звеном в лечении инфекций верхних дыхательных путей является применение средств, непосредственно влияющих на кашель и мокроту. В зависимости, от специфики протекания, выбираются препараты стимулирующие, либо подавляющие кашлевой рефлекс.
Классификация противокашлевых препаратов
- Средства центрального действия:
- морфиноподобные соединения;
- ненаркотические противокашлевые препараты.
- Средства периферического действия (препараты, обладающие местноанестезирующей активностью, обволакивающие средства, некоторые эфирные масла).
- Комбинированные препараты.
Мукорегулирующие препараты – средства, направленные на разжижение и последующее выведение мокроты. Муколитические средства нацелены на удаление бронхиального секрета из дыхательных путей: они снижают ее вязкость, но увеличивают ее количество. В среднем, курс лечения муколитиками составляет 3-5 дней [36].
Отхаркивающие средства, провоцируют кашель за счет раздражения слизистой бронхов. Некоторые средства активируют моторную функцию бронхиол и реснитчатого эпителия слизистой бронхов.
Растительные препараты — за и против
На сегодняшний день, достаточно хорошие результаты показывают средства растительного происхождения, которые оказывают секретолитическое и бронхолитическое действие. Не смотря на то, что лекарственные свойства растений изучены достаточно хорошо за многовековую историю их применения, современная фитотерапия имеет ряд недостатков, ограничивающих ее применение в эпоху доказательной медицины. Так, лекарственные растения одного вида отличаются значительным биохимическим полиморфизмом. Известно, что содержание некоторых биологически активных веществ может колебаться в 1,5-4 раза даже у растений с одной территории произрастания. Не меньшее значение на биохимический состав конечного экстракта играет и технологии его получения, значительно отличающиеся у разных производителей.
Эти 2 фактора препятствуют созданию экстрактов, стандартизованных по содержанию биологически активных веществ, обусловливающих лекарственную ценность растений. Концепция фитониринга, разработанного компанией Бионорика СЕ, позволяет, по-большей части, решить данные 2 проблемы современной фитотерапии. На первом этапе создания фитопрепаратов, она предусматривает идентификацию биологически активных веществ в составе лекарственного растения, которые обусловливают его лекарственные свойства. Далее, следует поиск в дикой природе и окультуривание «идеального подвида (сорта)» лекарственного растений, отличающегося рекордным содержанием и постоянством биологически активных веществ.
Все производственные методы от сушки сырья и до получения экстракта адаптированы к наиболее полному и щадящему извлечению данных фитосубстанций. Завершающий этап фитониринга – формивание доказательной базы, предусматривающий проведение рандомизированных, двойных слепых плацебо-контролируемых исследований.
Отдавая предпочтение тому или иному препарату, важно помнить об основных требованиях к комплексным, мукорегулирующим препаратам и особенностях их применения:
- оценка соотношения эффективности и безопасности;
- оценка возможности применения для каждой из категорий пациентов (дети, беременные, взрослые, пожилые пациенты);
- возможность удобного режима применения/дозирования;
- учет специфических составляющих (сахар, спирт и т.д.);
- отхаркивающий эффект;
- муколитический эффект;
- бронхолитический эффект;
- противомикробный эффект;
- противовоспалительный эффект;
- соотношение цены/качества (доступная цена для пациента).
В лечении, помимо фармакотерапии, обязательно должна включаться щадящая диета, ограничение физической активности и обильное питье. В случае ярко выраженных сопутствующих симптомов, обязательно дополнительно назначается и симптоматическая терапия (жаропонижающие, антисептики для горла и др.).
Важно помнить о том, что раннее начало лечения, с учетом наиболее вероятного патогенетического происхождения заболевания, существенно повышает шансы на успешное лечение острого бронхита, профилактику хронизации патологического процесса.
Литература
- Синопальников А. И. Острый бронхит у взрослых // Атмосфера. Пульмонология и аллергология. 2005. №3. С. 15-20.
- Gonzales R., Sande M. What will it take to stop physicians from prescribing antibiotics in acute bronchitis? // Lancet. 1995; 345: 665.
- Gonzales R., Steiner J. F., Sande M. A. Antibiotic prescribing for adults with colds, upper respiratory tract infections, and bronchitis by ambulatory care physicians [see comments] // JAMA. 1997; 278: 901.
- Gonzales R., Steiner J. F., Lum A., Barrett P. H. Jr. Decreasing antibiotic use in ambulatory practice: impact of a multidimensional intervention on the treatment of uncomplicated acute bronchitis in adults // JAMA. 1999; 281: 1512.
- Falsey A. R., Erdman D., Anderson L. J., Walsh E. E. Human metapneumovirus infections in young and elderly adults // J. Infect. Dis. 2003; 187: 785.
- Boldy D. A., Skidmore S. J., Ayres J. G. Acute bronchitis in the community: Clinical features, infective factors, changes in pulmonary function and bronchial reactivity to histamine // Respir. Med. 1990; 84: 377.
- Jonsson J. S., Sigurdsson J. A., Kristinsson K. G. et al. Acute bronchitis in adults. How close do we come to its aetiology in general practice? // Scand J. Prim Health Care. 1997; 15: 156.
- MacKay D. N. Treatment of acute bronchitis in adults without underlying lung disease // J. Gen. Intern. Med. 1996; 11: 557.
- Denny F. W., Clyde W. A. Jr, Glezen W. P. Mycoplasma pneumoniae disease: clinical spectrum, pathophysiology, epidemiology, and control // J. Infect. Dis. 1971; 123: 74.
- Wadowsky R. M., Castilla E. A., Laus S. et al. Evaluation of Chlamydia pneumoniae and Mycoplasma pneumoniae as etiologic agents of persistent cough in adolescents and adults // J. Clin. Microbiol. 2002; 40: 637.
- Foy H. M., Kenny G. E., Cooney M. K., Allan I. D. Long-term epidemiology of infections with Mycoplasma pneumoniae // J. Infect. Dis. 1979; 139: 681.
- Grayston J. T., Kuo C. C., Wang S. P., Altman J. A new Chlamydia psittaci strain, TWAR, isolated in acute respiratory tract infections // N. Engl. J. Med. 1986; 315: 161.
- Grayston J. T., Diwan V. K., Cooney M. et al. Community- and hospital-acquired pneumonia associated with Chlamydia TWAR infection demonstrated serologically // Arch. Intern. Med. 1989; 149: 169.
- Nennig M. E., Shinefield H. R., Edwards K. M. et al. Prevalence and incidence of adult pertussis in an urban population // JAMA. 1996; 275: 1672.
- Gonzales R., Sande M. A. // Ann. Intern. Med. 2000; 133: 981.
- Snow V., Mottur-Pilson C., Gonzales R. Principles of appropriate antibiotic use for treatment of acute bronchitis in adults // Ann. Intern Med 2001; 134: 518.
- Gonzales R., Bartlett J. G., Besser R. E. et al. Principles of appropriate antibiotic use for treatment of uncomplicated acute bronchitis: background // Ann. Intern. Med. 2001; 134: 521.
- Dingle J. H., Badger G. F., Jordan W. S. Jr. Illness in the home: A study of 25,000 illnesses in a group of Cleveland families. The Press of Western Reserve University. Cleveland. 1964; P. 68.
- Uldum S. A., Jensen J. S., Sondergard-Anderson J. et al. Enzyme immunoassay for detection of immunoglobulin M (IgM) and IgG antibodies to Mycoplasma pneumoniae // J. Clin. Microbiol. 1992; 30: 1198.
- Dular R., Kajioka R., Kasatiya S. Comparison of Gen-Probe commercial kit and culture technique for the diagnosis of Mycoplasma pneumoniae infection // J. Clin. Microbiol. 1988; 26: 1068.
- Bartlett J. G., Dowell S. F., Mandell L. A. et al. Practice guidelines for the management of community-acquired pneumonia in adults. Infectious Diseases Society of America // Clin. Infect. Dis. 2000; 31: 347.
- Dowell S. F., Peeling R. W., Boman J. et al. Standardizing Chlamydia pneumoniae assays: recommendations from the Centers for Disease Control and Prevention (USA) and the Laboratory Centre for Disease Control (Canada) // Clin. Infect. Dis. 2001; 33: 492.
- Gaydos C. A., Quinn T. C., Eiden J. J. Identification of Chlamydia pneumoniae by DNA amplification of the 16S rRNA gene // J. Clin. Microbiol. 1992; 30: 796.
- Hoppe J. E. Methods for isolation of Bordetella pertussis from patients with whooping cough // Eur. J. Clin. Microbiol. Infect .Dis. 1988; 7: 616.
- Meade B. D., Bollen A. Recommendations for use of the polymerase chain reaction in the diagnosis of Bordetella pertussis infections // J. Med. Microbiol. 1994; 41: 51.
- Новый препарат плеконарил может стать одним из основных средств для лечения и профилактики ОРВИ. Доступно на: https://www.antibiotic.ru/index.php?article=334
- FDA признало непригодным плеконарил для лечения простудных заболеваний. Доступно на: https://www.antibiotic.ru/index.php?article=398
- Ершов Ф. И., Касьянова Н. В., Полонский В. О. Возможна ли рациональная фармакотерапия гриппа и других ОРВИ? // Инфекция и антимикробная терапия. 2003. №6. Т. 5. С. 56-59.
- Страчунский Л. С., Козлов С. Н. Противовирусные препараты, применяемые при респираторных инфекциях // РМЖ. 2001. Т. 3. №1-2. 6. РМЖ. Т. 9. №16-17.
- Belshe R. B., Burk B., Newman F. et al. Resistance of influenza A virus to amantadine and rimantadine: results of one decade of surveillance // J. Infect. Dis. 1989; 159: 430-435.
- Calfee D. P., Hayden F. G. New approches to influennza chemotherapy. Neuraminidase inhibitors. Drugs. 1998; 56: 537-553.
- Romero JR. Pleconaril: a novel antipicornaviral drug. Expert Opin Investig Drugs. 2001 Feb;10(2): 369-79.
- Lee P. Y., Matchar D. B., Clemens D. A., Huber J., Hamilton J. D. et al. Economic analysis of influenza vaccination and antiviral treatment for healthy working adults // Annals of Internal Medicine. 2002; 137: 225-231.
- Pevear D. C., Tull T. M., Siepel M. E., Groarke J. M. Activity of pleconaril against enteroviruses // Antimicrob. Agents Chemother. 1999; 43: 2109-2115
- Snow V., Mottur-Pilson C., Gonzales R. Principles of appropriate antibiotic use for treatment of acute bronchitis in adults // Ann. Intern. Med. 2001; 134: 518-20.
Синопальников А. И., Клячкина И. Л. Муколитики и отхаркивающие средства // Рациональная фармакотерапия заболеваний органов дыхания. М.: Литерра, 2004

Îñíîâíûå ôóíêöèè áðîíõèàëüíîãî ñåêðåòà. Âëèÿíèå ïàòîëîãè÷åñêèõ ôàêòîðîâ íà ñëèçèñòóþ îáîëî÷êó áðîíõîâ. Äèíàìèêà èììóíîëîãè÷åñêèõ ïîêàçàòåëåé ó äåòåé ñ ðåöèäèâèðóþùèì áðîíõèòîì. Ïîêàçàíèÿ ê íàçíà÷åíèþ àíòèáàêòåðèàëüíîé òåðàïèè áðîíõèòîâ â ïåäèàòðèè.
| Ðóáðèêà | Ìåäèöèíà |
| Âèä | ïðåçåíòàöèÿ |
| ßçûê | ðóññêèé |
| Äàòà äîáàâëåíèÿ | 16.11.2014 |
| Ðàçìåð ôàéëà | 510,6 K |
Îòïðàâèòü ñâîþ õîðîøóþ ðàáîòó â áàçó çíàíèé ïðîñòî. Èñïîëüçóéòå ôîðìó, ðàñïîëîæåííóþ íèæå
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
HTML-âåðñèè ðàáîòû ïîêà íåò.
Cêà÷àòü àðõèâ ðàáîòû ìîæíî ïåðåéäÿ ïî ññûëêå, êîòîðàÿ íàõîäÿòñÿ íèæå.
Ïîäîáíûå äîêóìåíòû
Êëèíè÷åñêèå ïðîÿâëåíèÿ è êëàññèôèêàöèÿ ïíåâìîíèé: âíåáîëüíè÷íûå, íîçîêîìèàëüíûå, ó íîâîðîæäåííûõ — âíóòðèóòðîáíûå (âðîæäåííûå) è ïîñòíàòàëüíûå. Ïîêàçàíèÿ äëÿ ãîñïèòàëèçàöèè äåòåé ñ ïíåâìîíèÿìè. Ïðèíöèïû àíòèáàêòåðèàëüíîé òåðàïèè. Ëåêàðñòâåííûå ïðåïàðàòû.
ïðåçåíòàöèÿ [166,7 K], äîáàâëåí 08.09.2016
Êëèíè÷åñêàÿ ãðóïïèðîâêà áðîíõèòîâ ó äåòåé. Ôîðìû îñòðîãî áðîíõèòà ó ëþäåé. Ýòèîëîãèÿ è ïðåäðàñïîëàãàþùèå ôàêòîðû. Ïàòîãåíåç è êëèíè÷åñêàÿ êàðòèíà. Ëå÷åíèå, âûíåñåíèå äèôôåðåíöèàëüíîãî äèàãíîçà. Êëàññèôèêàöèÿ ïíåâìîíèé, äèàãíîñòèêà è ïðèíöèïû èõ òåðàïèè.
ïðåçåíòàöèÿ [160,3 K], äîáàâëåí 24.04.2014
Ñëîè êðóïíûõ áðîíõîâ: ñëèçèñòàÿ è ôèáðîçíî-õðÿùåâàÿ îáîëî÷êà, õàðàêòåð èõ èçìåíåíèé. Êëàññèôèêàöèÿ è òèïû áðîíõîâ: êðóïíûå, ñðåäíèå è ìåëêèå. Òåðìèíàëüíûå áðîíõèîëû è èõ îñíîâíûå ôóíêöèè. Ëèìôîèäíàÿ ñèñòåìà áðîíõîâ, åå ñòðóêòóðà è ãëàâíûå ýëåìåíòû.
ïðåçåíòàöèÿ [3,2 M], äîáàâëåí 23.10.2013
Ïîíÿòèå è êëàññèôèêàöèè áðîíõèàëüíîãî äåðåâà, åãî ìíîãîñòóïåí÷àòàÿ ñòðóêòóðà. ×åòûðå âèäà îáîëî÷åê áðîíõîâ, èõ ãèñòîëîãè÷åñêîå îïèñàíèå. Îñîáåííîñòè ñòðîåíèÿ áðîíõèàëüíîãî äåðåâà ó äåòåé. Äåéñòâèÿ ðîäèòåëåé â ñëó÷àå çàòðóäíåííîãî äûõàíèÿ ó ðåáåíêà.
ïðåçåíòàöèÿ [341,6 K], äîáàâëåí 13.12.2013
Îñíîâíûå âîçáóäèòåëè îñòðîãî ïðîñòîãî áðîíõèòà. Âíåäðåíèå èíôåêöèîííîãî àãåíòà â ëåãî÷íóþ òêàíü è ôîðìèðîâàíèå âîñïàëèòåëüíîãî î÷àãà. Êëèíè÷åñêàÿ êàðòèíà áðîíõîîáñòðóêòèâíîãî ñèíäðîìà. Îñíîâíûå äèàãíîñòè÷åñêèå êðèòåðèè ïíåâìîíèè è îñòðîãî áðîíõèòà.
ïðåçåíòàöèÿ [547,4 K], äîáàâëåí 21.12.2014
Îñíîâíûå ïðèíöèïû àíòèáèîòèêîòåðàïèè. Àëãîðèòì ïðîâåäåíèÿ àíòèáàêòåðèàëüíîé òåðàïèè ïðè èíôåêöèè íèæíèõ è âåðõíèõ ìî÷åâûõ ïóòåé. Ëå÷åíèå ðåöèäèâîâ ÈÌÏ. Ïðèíöèïû ëå÷åíèÿ îñòðîãî ïèåëîíåôðèòà, áåññèìïòîìíîé áàêòåðèóðèè, îñòðîãî íåîñëîæíåííîãî öèñòèòà.
ïðåçåíòàöèÿ [328,6 K], äîáàâëåí 23.02.2016
Âîñïàëèòåëüíîå çàáîëåâàíèå áðîíõîâ ðàçëè÷íîé ýòèîëîãèè. Ôîðìû áðîíõèòîâ è áðîíõèîëèòîâ ó äåòåé: îñòðûé, õðîíè÷åñêèé, ðåöèäèâèðóþùèé, îáñòðóêòèâíûé. Ìåõàíèçì îáñòðóêöèè áðîíõîâ. Ýòèîëîãèÿ, êëèíè÷åñêèå ïðîÿâëåíèÿ, êðèòåðèè äèàãíîñòèêè çàáîëåâàíèÿ; ëå÷åíèå.
ïðåçåíòàöèÿ [2,7 M], äîáàâëåí 26.01.2017
Õðîíè÷åñêîå àëëåðãè÷åñêîå âîñïàëåíèå áðîíõîâ. Îñíîâíûå ïðè÷èíû òÿæåëîãî òå÷åíèÿ è ñìåðòíîñòè îò àñòìû. Îñíîâíûå öåëè è çàäà÷è òåðàïèè áðîíõèàëüíîé àñòìû ó äåòåé. Áàçèñíàÿ òåðàïèÿ áðîíõèàëüíîé àñòìû ó äåòåé. Îñíîâíûå ïðåïàðàòû ãðóïïû b2-àãîíèñòîâ.
ïðåçåíòàöèÿ [5,7 M], äîáàâëåí 19.05.2016
Êëèíè÷åñêàÿ õàðàêòåðèñòèêà íàáëþäàåìûõ áîëüíûõ è ïîêàçàòåëåé ëàáîðàòîðíûõ è èììóíîëîãè÷åñêèõ èññëåäîâàíèé. Ýòèîëîãè÷åñêèå ôàêòîðû â ðàçâèòèè áðîíõèàëüíîé àñòìû ó äåòåé, ðîëü ìèêðîîðãàíèçìîâ, âûäåëåííûõ èç ìîêðîòû â èíäóêöèè àóòîèììóííîãî ïðîöåññà.
äèïëîìíàÿ ðàáîòà [550,6 K], äîáàâëåí 22.06.2012
Îñíîâíûå öåëè è çàäà÷è ôàðìàêîòåðàïèè çàáîëåâàíèé ïàðîäîíòà, îñíîâíûå ìåòîäèêè èõ îáùåé òåðàïèè. Ïîêàçàíèÿ ê íàçíà÷åíèþ àíòèáèîòèêîâ. Òðåáîâàíèÿ ê äîçèðîâêå ïðåïàðàòîâ, ïðèìåíÿåìûõ â ïàðîäîíòîëîãèè. Ïîáî÷íûå ýôôåêòû ñèñòåìíîé àíòèáàêòåðèàëüíîé òåðàïèè.
ïðåçåíòàöèÿ [240,7 K], äîáàâëåí 02.07.2014

- ãëàâíàÿ
- ðóáðèêè
- ïî àëôàâèòó
- âåðíóòüñÿ â íà÷àëî ñòðàíèöû
- âåðíóòüñÿ ê íà÷àëó òåêñòà
- âåðíóòüñÿ ê ïîäîáíûì ðàáîòàì
Острый бронхит (ОБ) – воспалительное заболевание бронхов, преимущественно инфекционного происхождения, проявляющееся кашлем (сухим или продуктивным) и продолжающееся до 3 нед. [1].
Распространенность ОБ в популяции чрезвычайно высока: ежегодно заболевают 5% взрослого населения [2]. Острый кашель является одной из самых частых причин обращения к терапевту. Это рутинные пациенты, но в то же время практикующему врачу хорошо известно, что за видимой банальностью диагноза скрывается множество подводных камней. Так, именно ОБ едва ли не основная причина необоснованного назначения антибиотиков [3–5], он часто маскирует такие заболевания, как бронхиальная астма (БА), гастроэзофагеальная рефлюксная болезнь (ГЭРБ), хроническая обструктивная болезнь легких (ХОБЛ), пневмония.
Этиология
Важно помнить, что ОБ, как правило, имеет вирусную природу (85–95%!) [6], именно это и определяет тактику ведения пациентов. Причиной ОБ могут быть вирусы гриппа А и В, парагриппа, респираторный синцитиальный вирус, коронавирус, аденовирус, риновирусы. В то же время в 5–10% случаев причиной остро возникшего кашля являются такие бактериальные агенты, как Mycoplasma pneumoniae, Chlamydia pneumoniae и Bordetella pertussis (возбудитель коклюша), что требует антибактериального лечения. Выявить таких пациентов – важнейшая и в то же время достаточно непростая задача для клинициста. Некоторые особенности, позволяющие заподозрить бактериальный ОБ, представлены в таблице 1.
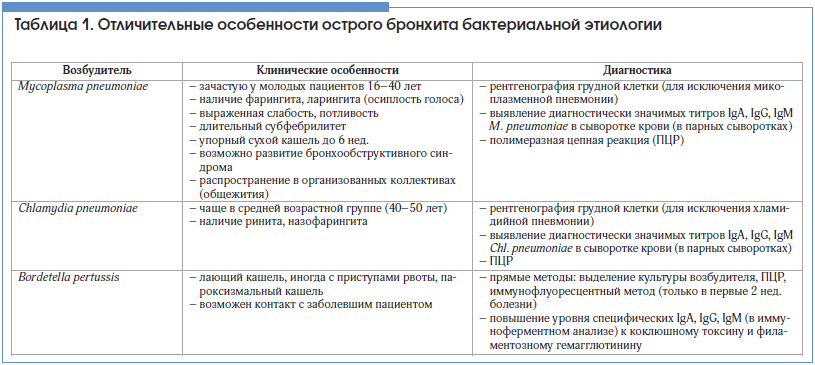
Заподозрить микоплазменную инфекцию можно при необычной для ОБ слабости, выраженной потливости, при продолжительности кашля более 3-х нед. [7]. Хламидийная и микоплазменная инфекции могут сопровождаться внелегочными симптомами (миалгии, артралгии, сыпь).
Коклюш, как правило, манифестирует лающим приступообразным кашлем, однако важно помнить, что у иммунизированных лиц клиническая картина теряет характерные особенности. Кашель может продолжаться более 4–6 нед. Среди пациентов с жалобами на кашель более 2 нед. у 12–30% больных выявляется коклюш [8]. После плановой вакцинации в детском возрасте напряженность поствакцинного иммунитета снижается уже через 3 года, а спустя 10–12 лет он полностью исчезает. Перенесенный коклюш не обеспечивает напряженного пожизненного иммунитета, поэтому возможны повторные эпизоды заболевания.
При подозрении на бактериальную природу ОБ необходимо провести дополнительное обследование. В клинической практике чаще прибегают к серологическим методам диагностики (выявление специфических IgA, IgG, IgM), т. к. прямые методы довольно трудоемки и дорогостоящи [9–11].
Клиника
Клиническая картина ОБ в большинстве случаев соответствует острой респираторной вирусной инфекции (ОРВИ) с характерными для того или иного вируса особенностями. Основным клиническим признаком служит кашель, вначале сухой, в дальнейшем − с выделением слизистой или даже слизисто-гнойной мокроты. Если кашель сохраняется более 5 дней (до 3-х нед.), это указывает на вероятный ОБ. При этом важно помнить, что ОБ – диагноз исключения! Нет специфических признаков, однозначно свидетельствующих в пользу ОБ, поэтому диагноз ставится тогда, когда исключены другие заболевания легких и внелегочные причины кашля. Заболевание начинается остро, может отмечаться фебрильная лихорадка до 2–3-х дней (если лихорадка продолжается более 5 дней, необходимо искать другие причины, прежде всего – пневмонию). Характерны симптомы поражения верхних дыхательных путей: ринорея, першение и боль в горле, осиплость голоса (чаще − при парагриппе).
Диагностика
Принципиальный вопрос, который необходимо решить при объективном обследовании: есть ли бронхообструкция (сухие свистящие и жужжащие хрипы), и, конечно же, нет ли признаков пневмонии, поскольку это во многом определяет тактику обследования и лечения пациента. Бронхообструктивный синдром обусловлен гиперреактивностью дыхательных путей в ответ на воспаление, выявляется он у 40% взрослых больных с ОБ, без сопутствующих заболеваний легких [12]. Клинически отмечается свистящее дыхание, при аускультации – сухие хрипы. Подтверждается бронхообструкция при проведении исследования функции внешнего дыхания (ФВД) (уменьшение объема форсированного выдоха за 1 с (ОФВ1) <80% от должных величин).
Применяемые дополнительные методы обследования:
1) общий анализ крови (ОАК). Его желательно проводить всем пациентам. При ОБ, как правило, отклонения либо отсутствуют, либо незначительны;
2) анализ мокроты (при ее наличии);
3) рентгенография грудной клетки при показаниях: кашель более 3-х нед., лихорадка более 5 дней, лейкоцитоз, повышение СОЭ и СРБ, тахикардия >100 уд./мин, тахипноэ >24 в минуту;
4) исследование ФВД − всем пациентам с признаками бронхообструкции (сухие хрипы при аускультации) и при подозрении на БА или ХОБЛ. При выявлении снижения ОФВ1<80%, ОФВ1/ЖЕЛ (жизненная умкость легких) <0,7 проводится проба на обратимость с бронходилататорами или метахолином;
5) ЭКГ, ЭхоКГ, КТ придаточных пазух носа (ППН) − по показаниям.
Дифференциальная диагностика
Остро возникший кашель − ведущий симптом, позволяющий заподозрить ОБ. Хорошо известно, что кашель может быть проявлением широкого спектра как заболеваний дыхательной системы, так и внелегочной патологии. Каждый раз, встречаясь с этим симптомом, практикующий врач должен иметь в виду огромное число возможных состояний. Самые распространенные заболевания, с которыми приходится дифференцировать ОБ, − это пневмония, БА, ХОБЛ, ГЭРБ, синдром постназального затека и др. (табл. 2). Более редкие, но не менее важные заболевания, о которых необходимо помнить, – это рак легкого, туберкулез, саркоидоз, плеврит, тромбоэмболия легочной артерии, идиопатический легочный фиброз, заболевания соединительной ткани.

Дифференциальная диагностика между ОБ и пневмонией особенно важна у пациентов группы риска (пожилые, ослабленные пациенты с признаками иммунодефицита, злоупотребляющие алкоголем, курильщики), у которых клиника пневмонии может быть стертой и неочевидной. Малейшее подозрение на пневмонию у данной категории пациентов является основанием для тщательного обследования. Согласно результатам систематического обзора, повышение числа лейкоцитов в периферической крови более 10,4×109/л увеличивает вероятность пневмонии в 3,7 раза. Еще большую ценность имеет содержание сывороточного СРБ, концентрация которого выше 150 мг/л достоверно свидетельствует о пневмонии [13].
Поверхностное отношение к кашляющим пациентам чревато серьезными диагностическими ошибками, которые отнюдь не редки в нашей практике. До 45% пациентов с острым кашлем длительностью более 2 нед. на самом деле имеют БА или ХОБЛ [14]. По другим данным, до 40% длительно кашляющих людей имеют признаки ГЭРБ [15].
Как мы видим, «простой» бронхит отнюдь не так уж прост. Для наглядности разберем клинический случай.
Пациент К., 27 лет, обратился в поликлинику с жалобами на кашель с трудноотделяемой желто-зеленой мокротой. Заболел остро 10 дней назад, когда повысилась температура до 38,7° С, появились головная боль, боли в мышцах, першение в горле. Лечился самостоятельно парацетамолом. Через 3 сут температура нормализовалась, симптомы интоксикации уменьшились, но появился сухой кашель, вскоре стала отходить густая желто-зеленая мокрота.
Описанная ситуация довольно типична, сам собой напрашивается диагноз «острый бронхит». Однако мы помним, что это диагноз исключения, и прежде чем указать его в амбулаторной карте, мы должны удостовериться в отсутствии других, ассоциированных с подобными жалобами, заболеваний. Здесь очень важно, несмотря на ограниченное время приема, грамотно построить беседу с пациентом (вспоминая формулу: тщательно собранный анамнез – 80% успеха в постановке диагноза).
Выясняем у пациента следующие моменты.
• Курит ли он и сколько? ОРВИ часто приводят к обострению ХОБЛ, что вынуждает пациентов обращаться к врачу. Учитывая, что пациенты с легким и среднетяжелым течением ХОБЛ часто не знают о своем диагнозе, у всех курящих пациентов желательно проводить исследование ФВД. Наш пациент курит с 17 лет по 10–15 сигарет в день (это менее 10 пачко-лет, что в сочетании с молодым возрастом исключает ХОБЛ).
• Впервые ли появился кашель или он носит хронический характер? Если продуктивный кашель наблюдается более 3-х мес. в год на протяжении хотя бы 2-х лет, можно говорить о хроническом бронхите. Наш пациент подобные симптомы отмечает впервые, значит хронический бронхит исключаем.
• Есть ли родственники, страдающие БА, наблюдалась ли аллергия? Если пациент обращается в весенне-летний период цветения растений, это должно насторожить относительно возможной БА. Вирусные инфекции могут явиться триггером обострения БА, которая проявляется не только типичными приступами удушья, но и кашлем (кашлевая форма БА). Часто, открывая «лист уточненных диагнозов» пациентов с БА, мы видим чередование «острых» и «обструктивных бронхитов» на протяжении нескольких лет. Наш пациент обратился в декабре (период эпидемии гриппа), анамнез по БА не отягощен.
• Беспокоит ли изжога? Не усиливается ли кашель после еды и в горизонтальном положении? Имеется ли язвенная болезнь или другие кислотозависимые заболевания в анамнезе? Необходимо помнить, что симптомы рефлюкса могут усилиться на фоне приема жаропонижающих препаратов, некоторых муколитиков, употребления лимонов и витамина С – это те меры, к которым прибегают наши пациенты. В сомнительных случаях оправданна так называемая терапия ex juvantibus (назначение на 5 дней ингибиторов протонной помпы (ИПП): при ГЭРБ кашель исчезает на 2–5-й день). Симптомы ГЭРБ у нашего пациента также не были выявлены.
При физикальном обследовании: кожные покровы нормальной окраски; цианоза, лимфаденопатии не выявлено. Отмечается незначительное покраснение глотки. Перкуторный звук ясный легочный, дыхание везикулярное над всей поверхностью легких, хрипы не выслушиваются (в т. ч. при форсированном выдохе). Частота дыхательных движений − 18 в минуту (менее 24, т.е. одышка отсутствует). Аускультация легких дает ответ на несколько важнейших вопросов: есть ли бронхообструкция (сухие хрипы при обычном или форсированном выдохе) и есть ли признаки пневмонии (притупление перкуторного звука, ослабление дыхания, влажные хрипы, крепитации). У пациентов с сердечно-сосудистой патологией влажные хрипы в базальных отделах легких могут свидетельствовать о наличии застойной хронической сердечной недостаточности (ХСН).
Тоны сердца нормальной звучности, ритм правильный, шумов нет. Частота сердечных сокращений − 76 уд./мин (менее 100, т.е. тахикардия отсутствует). Язык не обложен (белый налет может быть при кислом, желтый – при щелочном рефлюксе).
Пациенту проведено обследование в следующем объеме:
1) общий анализ крови (все показатели в пределах нормы);
2) анализ мокроты (характер – густая слизистая, лейкоциты – 10–15 в поле зрения);
3) ФВД (все объемные и скоростные показатели в пределах нормы).
Частой врачебной ошибкой является назначение антибиотиков на основании гнойного или слизисто-гнойного характера мокроты. Однако в настоящее время доказано, что наличие гнойной мокроты и ее цвет не могут считаться предикторами бактериальной инфекции [15]. Показано, что данный симптом часто возникает и при вирусной инфекции [6]. Около половины пациентов с ОБ отмечают выделение гнойной мокроты, которая обычно указывает на присутствие в ней слущенного трахеобронхиального эпителия и клеток воспаления, а изменение цвета вызвает пероксидаза, выделяемая лейкоцитами [16].
Лечение острого бронхита
У подавляющего большинства больных ОБ заболевание проходит самостоятельно.
Этиотропная терапия. Учитывая, что в подавляющем большинстве случаев ОБ ассоциирован с вирусной инфекцией, логично прибегнуть к противовирусным препаратам. Однако такая терапия целесообразна только в первые 48 ч заболевания. Эффективностью при гриппе обладают два препарата: осельтамивир и занамивир. Что немаловажно, данные препараты используют и для профилактики гриппа (и следовательно, острого вирусного бронхита) в период эпидемий с достаточно высокой эффективностью (70–80%).
Антибактериальная терапия при ОБ в реальности применяется намного шире, нежели это необходимо: у 50–79% пациентов с ОБ [17], а курящим пациентам антибиотики назначаются в более чем 90% случаев, хотя доказательств преимущества антибиотикотерапии у курильщиков без ХОБЛ по сравнению с некурящими не имеется [18].
Оправданно назначение антибиотиков при подозрении на коклюш (эритромицин 0,25–0,5 г 4 р./сут в течение 10–14 дней), при хламидийной, микоплазменной природе ОБ. Прием антибиотиков также может быть рекомендован пациентам с острым кашлем в возрасте старше 65 лет при наличии 2-х и более признаков из следующих: стационарное лечение в течение последнего года, наличие сахарного диабета или застойной сердечной недостаточности, терапия глюкокортикоидами [19].
Патогенетическая и симптоматическая терапия. Противокашлевые препараты (декстрометорфан, кодеин) применяются лишь в случае крайне мучительного сухого кашля, причиняющего значительный дискомфорт пациенту. Желательно избегать их применения, в особенности при продуктивном кашле, т. к. они подавляют естественный кашлевой рефлекс и затрудняют очищение бронхов. Декстрометорфан подавляет кашель за счет угнетения кашлевого центра. Назначается по 15 мг 4 р./сут, входит в состав многих комбинированных препаратов.
Бронходилататоры могут быть эффективны при ОБ с бронхообструктивным синдромом. Как правило, используются ингаляционные β2-агонисты (сальбутамол, фенотерол).
Мукоактивные препараты влияют на свойства бронхиальной слизи.
Повреждая реснитчатый эпителий, вирусы всегда в той или иной степени ухудшают естественный механизм очищения бронхов – мукоцилиарный клиренс. Не бывает бронхита без нарушений свойств и транспорта бронхиальной слизи. Потому назначение мукорегуляторных средств оправданно как при хроническом, так и при остром бронхите.
По механизму действия их можно разделить на 4 основные группы [20]:
1) муколитики – уменьшают вязкость слизи;
2) мукокинетики – улучшают мукоцилиарный транспорт;
3) экспекторанты – повышают гидратацию слизи;
4) мукорегуляторы – регулируют продукцию слизи.
Наиболее эффективными противокашлевыми препаратами с эфферентным периферическим действием являются муколитики. Они хорошо разжижают бронхиальный секрет за счет изменения структуры слизи [21].
Одним из широко применяемых в клинической практике препаратов является ацетилцистеин. Действие препарата связано с присутствием в структуре молекулы свободной сульфгидрильной группы, которая расщепляет дисульфидные связи гликопротеина слизи, в результате чего снижается вязкость мокроты.
Помимо основного, муколитического эффекта ацетилцистеин обладает также рядом других свойств:
• оказывает стимулирующее действие на мукозные клетки, секрет которых способен лизировать фибрин и кровяные сгустки;
• увеличивает синтез глутатиона, участвующего в процессах детоксикации;
• уменьшает количество свободных радикалов и реактивных кислородных метаболитов, ответственных за развитие острого и хронического воспаления.
Антиоксидантная, детоксицирующая и иммуномодулирующая активность ацетилцистеина доказана в целом ряде рандомизированных клинических исследований (РКИ) [22–27]. Эти свойства обеспечивают высокую эффективность препарата при заболеваниях бронхолегочной системы за счет воздействия на различные звенья патогенеза.
Ацетилцистеин показан при различных бронхолегочных заболеваниях с наличием вязкой, трудноотделяемой мокроты слизистого или слизисто-гнойного характера, в т. ч. при остром бронхите. Безопасность и эффективность препарата подтверждены в различных РКИ и описаны в систематических обзорах и метаанализах [13, 27−29].
У взрослых ацетилцистеин используют по 200 мг 3 р./сут, или по 600 мг 1 раз в день при острых состояниях в течение 5−10 дней, или 2 раза в день длительностью до 6 мес − при хронических заболеваниях.
У больных с бронхообструктивным синдромом ацетилцистеин можно комбинировать с β2-агонистами и теофиллинами. Как и все муколитики, ацетилцистеин не рекомендуется комбинировать с противокашлевыми средствами, подавляющими кашлевой рефлекс. Если лечение наряду с ацетилцистеином включет антибактериальные препараты из группы пенициллинов, цефалоспоринов, тетрациклин, эритромицин, следует соблюдать 2-часовой интервал между их приемами, т. к. ацетилцистеин может уменьшать всасывание пероральных антибиотиков.
В случае присоединения бактериальной инфекции и необходимости назначения антибиотиков важным является еще одно свойство ацетилцистеина, выделяющее его среди других муколитиков, − повышенная способность снижать образование биопленок бактерий и грибов, а также разрушать зрелые биопленки. В исследованиях показано, что ацетилцистеин способен угнетать рост Staphylococcus aureus, Pseudomonas аeruginosa, Klebsiella рneumonia, Enterobacter и других бактерий. При этом ацетилцистеин более активен в отношении биопленок, чем другие муколитические средства. Так, например, активност?


