Опух глаз у ребенка бронхит
Эликсир КОДЕЛАК® БРОНХО С ЧАБРЕЦОМ подходит для лечения кашля с затрудненным отхождением мокроты как у взрослых, так и у детей с 2 лет.
Подробнее о КОДЕЛАК® БРОНХО…
При покупке средств от кашля для ребенка необходимо обращать внимание на возрастные ограничения. Современные противокашлевые препараты в разных формах выпуска и дозировках предназначены для детей разных возрастных групп.
Подробнее о препаратах от кашля…
Для облегчения сухого кашля у детей в зависимости от их возраста используют противокашлевые препараты в разных лекарственных формах выпуска — капли, сироп или таблетки.
Подробнее…
Надсадный лающий кашель у детей является частым признаком поражения верхних дыхательных путей при простуде, а также при ряде инфекционных заболеваний, в том числе при коклюше.
Как помочь ребенку при лающем кашле?
Препарат КОДЕЛАК® БРОНХО С ЧАБРЕЦОМ удачно сочетает изученные свойства синтетических молекул и целебные свойства лекарственных трав.
Подробнее о КОДЕЛАК® БРОНХО…
Бронхит — распространенное заболевание дыхательных путей. У детей чаще всего болезнь протекает остро, имеет инфекционную природу, что обусловлено воздействием респираторных вирусов на слизистую, покрывающую бронхи изнутри. Как и для всех респираторных заболеваний, для вирусного бронхита характерен сезонный рост заболеваемости, с пиком в осенне-зимний период. Следует отметить, что поражение бронхов более типично именно для детей, нежели для взрослых.
Как вылечить острый бронхит у ребенка и при этом не навредить малышу? Об этом пойдет речь в нашей статье.
Бронхит и его симптомы у детей
Как следует уже из названия заболевания, для него характерно воспаление бронхов, слизистой оболочки или всей толщи стенок бронхов. Причиной воспалительного процесса могут быть инфекционные агенты, аллергены, а также негативное воздействие факторов внешней среды — смог, частички пыли, выхлопы автомобилей, вдыхание паров химических веществ и многое другое.
В зависимости от причины, вызвавшей развитие заболевания, выделяют инфекционный и неинфекционный бронхит.
- В подавляющем большинстве случаев причиной острого инфекционного бронхита являются респираторные вирусы — вирусы гриппа и ОРВИ. Значительно реже острый бронхит имеет бактериальную или смешанную вирусно-бактериальную природу. Как правило, бактериальный, или гнойный, бронхит является вторичным. Развивается он на фоне первичной вирусной природы заболевания и, по сути, является его осложнением при неадекватном или несвоевременном лечении.
- Разновидностью неинфекционного бронхита является аллергический, а также обусловленный химическими или физическими факторами.
По продолжительности и цикличности возникающего в бронхах воспалительного процесса бронхит может быть острым или хроническим.
- Для острого типичны «грудной» кашель с возможным периодическим отхождением сгустков мокроты. Также могут быть общие симптомы, свойственные простудным заболеваниям: повышенная температура тела, слабость, недомогание, астения и другие проявления интоксикации. Как правило, продолжительность острого бронхита не превышает 2–3 недель.
- Для хронического бронхита типичны периодически повторяющиеся эпизоды обострений в течение года.
Помимо прочего, вследствие хронического воспалительного процесса происходят вторичные изменения структуры бронхов и формируются нарушения дыхательной функции легких. Обострения бронхита при такой форме болезни повторяются с частотой не менее 3 раз в год[1].
Среди всех болезней органов дыхания у детей на долю острого бронхита приходится около 20%[2]. При этом у детей раннего и младшего дошкольного возраста этот показатель еще выше и достигает 30–40%[3]. Например, у детей в возрасте до 4 лет случаи заболевания острым бронхитом встречаются в 2–4 раза чаще, чем у детей более старших возрастных групп (7–15 лет)[4].
Локальный иммунитет верхних дыхательных путей у детей до 6 лет еще не до конца сформирован, секреторный иммуноглобулин А и противовоспалительные цитокины синтезируются в недостаточном количестве. Поэтому инфекция у детей из носоглотки и горла легко «спускается» в нижние дыхательные пути и вызывает воспаление[5]. Особенно опасен острый бронхит в первые 18 месяцев жизни ребенка. Именно в этот период в его легких происходят формирование бронхиол и альвеол, становление местного иммунитета[6].
Почти в 90% случаев острый бронхит вызывают именно вирусы[7]. Поэтому шанс заболеть значительно повышается осенью и зимой, в период активности гриппа и других ОРВИ[8].
Медицинский факт
Существует около 200 видов различных вирусов, которые могут вызывать острое воспаление бронхов[9]. Чаще всего это вирусы гриппа типов А и В, парагриппа, коронавирусная инфекция, риновирусы или респираторно-синцитиальная инфекция[10].
Когда инфекционный агент попадает на слизистую бронхов, начинается воспалительный процесс. Организм вырабатывает большое количество биологически активных веществ, цитокинов и медиаторов воспаления[11]. Воспаленная слизистая отекает, увеличиваясь в толщине. Как следствие — сужается внутренний просвет бронхов, что может приводить к нарушению вентиляции легких и затрудненному дыханию. Этому аспекту необходимо уделять повышенное внимание, особенно у детей младшего возраста. Даже незначительное воспаление слизистой бронхов может стать причиной дыхательной недостаточности.
Параллельно под влиянием раздражающего действия вирусов и формирующегося воспалительного процесса начинает активнее вырабатываться слизистый секрет бронхов. С его помощью в нормальных условиях бронхи самостоятельно очищают себя изнутри от чужеродных агентов, попавших на их поверхность. Однако при воспалении эвакуационная работа слизистой бронхов нарушается, и выведение секрета становится затруднительным. Как следствие, слизь скапливается в просвете бронхов, затаивается, становится густой и вязкой. Так формируется патологическая мокрота, состоящая из слизистого секрета, отмерших клеток слизистой бронхов, микробов и продуктов их жизнедеятельности. Мокрота служит хорошей питательной средой и субстратом для размножения бактерий. Поэтому застой мокроты в бронхах грозит риском развития вторичных бактериальных осложнений, таких как гнойный бронхит или пневмония.
В связи с этим при лечении бронхита у детей комплекс лечебных действий должен быть направлен на скорейшую борьбу с воспалением, а также разжижение и стимуляцию отхождения мокроты из бронхов.
Типичным симптомом бронхита у детей является кашель. Зачастую он — единственное проявление заболевания. Приступы, как правило, идут «из глубины» грудной клетки и могут сочетаться с неприятными ощущениями за грудиной. Кашель может быть с незначительным отхождением мокроты или вовсе без нее. В детском возрасте процесс отхаркивания намного сложнее, чем у взрослых — мокрота у детей более вязкая, а дыхательная мускулатура, выталкивающая слизистые массы, еще недостаточно развита. Слабая сила кашлевых толчков, анатомически узкий просвет бронхов, сопровождающийся при бронхите дополнительным бронхоспазмом и отеком слизистой, затрудняют выведение мокроты. Вот почему лечение кашля при бронхите у детей должно быть комплексным, направленным как на разжижение густой мокроты, так и на стимуляцию самого процесса отхаркивания, а также на борьбу с воспалением и спазмом гладкой мускулатуры бронхов.
Помимо кашля, проявлениями бронхита у ребенка могут быть также:
- незначительное повышение температуры;
- слабость, астения;
- снижение активности, аппетита;
- ухудшение общего состояния[12].
Дети младшего возраста не могут точно сказать, что именно их беспокоит, но становятся капризными, раздражительными, вялыми[13].
Последствия заболевания
Неправильное или несвоевременное лечение бронхита у ребенка может привести к развитию осложнений, затяжному течению болезни или переходу ее в хроническую форму. Наиболее грозным осложнением бронхита является пневмония. Часто острый бронхит может сочетаться с воспалительными процессами верхних дыхательных путей и ЛОР-органов — синуситом, отитом или тонзиллитом[14].
Если воспалительный процесс в бронхах затягивается, может изменяться само строение слизистой оболочки[15]. В этом случае происходит ее необратимая деформация, которая становится предрасполагающим фактором развития астмы и/или хронической обструктивной болезни легких.
Поэтому не стоит ждать, что острый бронхит пройдет сам по себе. Необходимо своевременно обратиться за помощью к педиатру и далее четко соблюдать его рекомендации.
Как правильно лечить бронхит у ребенка: особенности терапии
Чтобы вылечить бронхит у ребенка, необходимо обеспечить создание ему условий, способствующих скорейшему выздоровлению, и подобрать подходящие лекарственные препараты.
Малышу следует обеспечить покой и полупостельный режим. Воздух в помещении должен быть теплым, но при этом комнату рекомендуется несколько раз в день проветривать. На время проветривания ребенка следует или увести из комнаты, или накрыть одеялом и повернуть спиной к окну.
Желательно, чтобы воздух не был слишком сухим, особенно зимой. Для поддержания оптимальной влажности воздуха можно использовать специальные готовые увлажнители или подручные средства, например, поставить емкость с водой около нагревательных приборов или завесить радиаторы отопления влажной тканью и периодически ее менять. В питании ребенка при бронхите должно быть достаточно белка, дополнительно можно давать поливитамины[16].
Из лекарственных средств используют средства этиотропной терапии — противовирусные препараты и/или антибиотики, в зависимости от вида возбудителя, ставшего причиной болезни. Также применяют широкую палитру симптоматических средств — жаропонижающие, противовоспалительные, муколитические и отхаркивающие препараты. Оптимально использовать 2–3 препарата, которые в совокупности обладают всеми перечисленными свойствами.
В среднем острый бронхит у детей лечат 1–2 недели, если нет осложнений или предрасполагающих к ним факторов. Длительность приема препаратов указывается в инструкции и может несколько отличаться от сроков самого заболевания.
Лекарственные средства для детей
К лекарствам для детей предъявляют повышенные требования. Они должны быть безопасны, а разница между лечебной и токсической дозой должна быть как можно больше. Это уменьшает риск развития нежелательных явлений в случае передозировки при непреднамеренном приеме препарата.
Детские лекарственные средства должны быть удобными для приема и применения у малышей, поэтому предпочтительны жидкие формы выпуска (капли, сиропы, суспензии) или свечи. В сиропах желательно минимизировать наличие спирта, сахара, ароматизаторов, красителей, а также других ингредиентов, несущих потенциальный риск развития аллергических реакций. Зачастую основу детских препаратов образуют натуральные составляющие, в частности растительные средства и экстракты целебных трав. Как мы уже говорили, лучше использовать комбинированные препараты, которые содержат в своем составе несколько компонентов, направленных на комплексное лечебное действие.
Распространенной ошибкой при лечении бронхита является бесконтрольно широкое применение антибактериальных препаратов. Так как в подавляющем большинстве случаев острый бронхит вызывают вирусы, то лечение необходимо начинать с приема противовирусных средств. Антибиотики же следует использовать исключительно по назначению врача. Их выписывают только при бронхите подтвержденной бактериальной природы, при осложнениях и при наличии хронических очагов инфекции[17].
На заметку
Около 86,6% семей в России покупают и применяют антибиотики самостоятельно, без консультации терапевта или педиатра. Чаще всего такое самолечение антибактериальными препаратами проводят при ОРЗ и кашле. Прием антибиотиков не снижает и не предупреждает риск развития бактериальных осложнений вирусного бронхита, не влияет на длительность заболевания, но зато может приводить к дисбактериозу, антибиотик-ассоциированной диареи и другим нарушениям стула, а также к появлению в организме бактерий, устойчивых к действию антибактериальных препаратов[18].
Целесообразно применение противовирусных средств, интерферонов или иммуномодулирующих препаратов, стимулирующих выработку собственных интерферонов в организме[19]. Особенно если ОРВИ началась с поражения верхних дыхательных путей (носа и горла). К таким лекарственным препаратам относят «Арбидол», «Гриппферон», «Генферон Лайт», «Виферон», «Амиксин».
Применять их лучше всего с первых же дней заболевания, оптимально ― в первые 48 часов от момента появления начальных симптомов простуды. Необходимо четко следовать схеме приема, которая указана в инструкции по медицинскому применению этих препаратов. Для детей существуют специальные детские формы и дозировки указанных препаратов, каждую из которых можно использовать с определенного возраста ребенка. Этот момент обязательно следует уточнить перед покупкой лекарственного средства.
При кашле и остром бронхите у детей также используют препараты, которые уменьшают выраженность воспаления в дыхательных путях и в слизистой бронхов. Одним из наиболее популярных действующих веществ является фенспирид (средства на его основе: «Эреспал», «Эриспирус», «Сиресп» и другие). Для детей эти препараты выпускают в виде сиропа.
Облегчение кашля и выведение мокроты из бронхов — главные направления терапии острого бронхита у детей. Они позволяют предотвратить присоединение вторичной бактериальной инфекции, улучшить состояние ребенка, снизить длительность лечения и не допустить осложнений[20].
Стоит особо отметить, что при бронхите не рекомендуется использовать противокашлевые средства, подавляющие или угнетающие кашлевой рефлекс. Подавление кашля препятствует нормальному отхождению мокроты из бронхов, способствует ее застою и несет потенциальный риск развития осложнений. Рекомендуется раннее применение муколитиков, стимулирующих очищение бронхов[21] и способствующих скорейшему переходу кашля из непродуктивного или малопродуктивного в продуктивный с мокротой. Наиболее популярными муколитическими веществами являются амброксол, бромгексин и ацетилцистеин. Основной принцип действия всех муколитиков заключается в разжижении вязкой густой мокроты. Переход мокроты в жидкое состояние уже облегчает ее отхождение.
Вместе с тем у детей этого может быть недостаточно. Слабая сила кашлевых толчков и несформированный навык отхаркивания могут создавать предпосылки к плохому отхождению даже жидкой мокроты и, как следствие, риску «заболачивания» легких. Поэтому часто лечение дополняется применением отхаркивающих средств, активно стимулирующих выведение мокроты из бронхов. Большинство этих средств имеют растительное происхождение — тимьян (чабрец), алтей, термопсис, экстракт листьев плюща, подорожника и т.д. Растительные экстракты входят в состав многих препаратов, которые применяют для лечения бронхита у детей. Например, «Коделак Бронхо с чабрецом», «Бронхикум», «Проспан» и другие.
Также следует отметить, что среди муколитиков отхаркивающим потенциалом обладают молекулы бромгексина и амброксола.
Отдельно стоит рассмотреть группу комбинированных препаратов для лечения бронхита у детей. Они содержат в своем составе сразу несколько компонентов и одновременно обладают комплексным эффектом — муколитическим, отхаркивающим, противовоспалительным, спазмолитическим и даже противовирусным действием.
Примеры таких препаратов — «Аскорил экспекторант» и «Коделак Бронхо». Первый препарат содержит в своем составе бромгексин, гвайфенезин и сальбутамол. «Аскорил экспекторант» способствует разжижению мокроты и ее выведению, имеет бронхолитическое и муколитическое действие. Из аптек его отпускают только по назначению врача, так как препарат имеет рецептурный статус.
«Коделак Бронхо» выпускается в двух лекарственных формах — эликсир и таблетки, несколько отличающихся в своем составе. Эликсир «Коделак бронхо с чабрецом» разрешен к применению у детей с 2 лет и имеет в составе три основных компонента — амброксол, глицират (получаемый из корня солодки) и экстракт травы чабреца. Таблетки «Коделак бронхо» могут применяться у детей с 12 лет и также имеют многокомпонентный состав — амброксол, глицират, термопсис и натрия гидрокарбонат. В комплексе препараты обладают муколитическим, отхаркивающим, противовоспалительным и противовирусным действием. При этом действующие вещества в нем содержатся в тщательно выверенной дозировке — компоненты усиливают действие друг друга[22].
При лечении острого бронхита у детей важно обеспечить ребенку уход и правильно подобрать лекарства. Препараты для выведения мокроты и противовирусные средства можно использовать с первых же дней заболевания. При этом лекарства комплексного действия предпочтительнее. А вот антибиотики следует принимать только после обследования у педиатра.
Чем младше младенец, тем вероятнее появление у него проблем с органами зрения. Такие нарушения могут приводить к осложнениям в дальнейшей жизни. Потому взрослые должны знать, как правильно действовать, когда у ребенка опух глаз.

Малыш с опухшими глазками
Как возникают отеки
Отеки, опухоли глаз бывают у каждого человека и могут быть вариантом нормы. Например, после сна у всех (и взрослых, и детей) немного опухшие веки. Они более пухлые, плотные, еле зудят (именно потому появляется привычка их тереть). В уголках глаз иногда могут образовываться небольшие корочки.
Такие симптомы могут появляться у всех после сна. Дело в том, что, когда человек лежит, лимфа циркулирует по телу немного иначе, потому происходят такие застои. В норме отечность еле видно, она не мешает, не причиняет дискомфорт и быстро проходит.
Если у ребенка отек глаз, и это не проходит со временем, он зудит или болит, воспаляется, это патология, и взрослый должен правильно среагировать на ее возникновение.
Обратите внимание! Как правило, отекает не сам глаз, а окружающие его веки. По глазному яблоку могут растекаться воспаление, покраснение, но отечность склеры наблюдается редко. Диагностировать ее в состоянии только квалифицированный специалист.
Почему появляется отек век
Причин возникновения глазной отечности много. Например:
- Недосып. Если младенец не спит ночью, утром, скорее всего, у него будут опухшие веки. В случае сильного переутомления появится синева под глазами;

Грудничок не спит ночью
- Сильное нервное потрясение. Если малыш накануне много плакал, это тоже может стать причиной воспаленных глаз;
- Укус насекомого, комара, например. Он и сам по себе вызывает опухоль. А при избыточной реакции организма место поражения может распухнуть очень сильно. Особенно ярко это выражено в случае укуса представителя семейства настоящих ос;
- Аллергическая реакция. Так проявляется она на питание, воду, косметические средства;
- Избыток соли в организме. Она способна задерживать воду. Потому, если в рационе накануне было много соленых продуктов, утром могут быть отеки;
- Конъюнктивит. Это заболевание, при котором воспаляются и отекают веки, склера глаза, появляются патологические выделения. Болезнь бывает вирусной или бактериальной, реже – выступает проявлением аллергии;
- Проблемы с внутренними органами. У ребенка опухшие веки могут указывать на заболевания почек или сердца;
- Герпес. Этот вирус может вызывать поражение век. Тогда он часто сопровождается другими симптомами;
- Инородное тело в глазу. Оно может вызывать воспаление и отечность;
- И другие.
В каждой из причин отечность проявляет себя по-разному.
Если опухло верхнее веко
Верхнее веко вообще чаще страдает, чем нижнее. Все из-за его площади и подвижности, большем количестве кровеносных сосудов. Часто воспаление появляется там, а оттуда уже распространяется на нижнюю складку. Если у ребенка опухло верхнее веко, то это чаще всего следствие таких причин:
- Ячмень. Это воспаление вокруг фолликула ресницы. Бывает как наружное, так и внутреннее, начинается с прыщика;
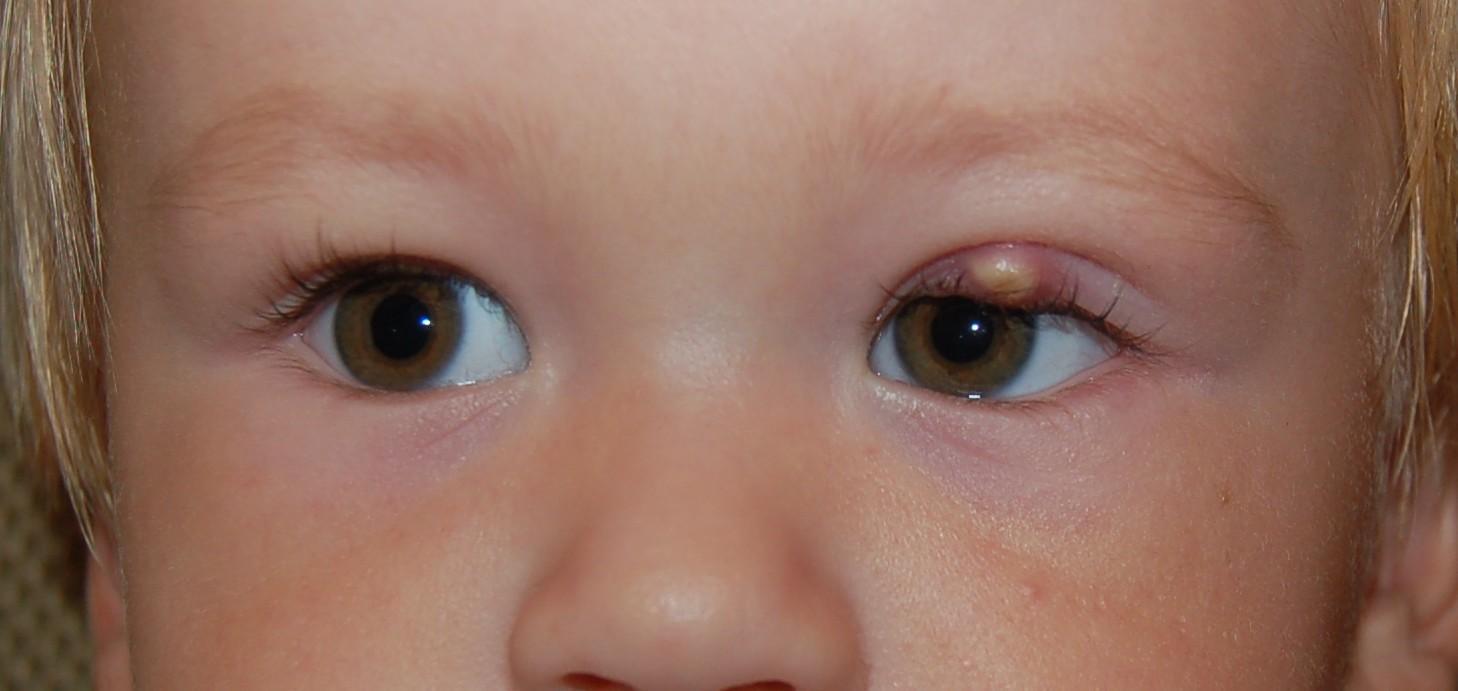
Ячмень
- Халязион. Внешне он похож на ячмень, но причины у проблем разные. Халязион возникает из-за закупоривания мейбомиевой железы, болезнь отличается более мягким и длительным течением;
- Флегмона. Если у ребенка сильно опух глаз, его верхнее веко, то это симптом этой болезни. Оттуда отек распространяется на вторую складку. Глаз может заплыть, не открываться, при прикосновении к опухоли малыш испытывает сильную боль;
- Укус насекомого. На этот вид причин приходится всего 30% всех глазных воспалений;
- Отек верхнего века – симптом конъюнктивита, при этой болезни отекают обе складки, просто верхняя – сильнее.
Важно! У грудничков опухшие верхние веки часто бывают от не воспалительных процессов. Например, так случается при почечных проблемах или нарушениях кровотока.
Когда покраснел один глазик
Припухлость глаза тоже может говорить о флегмоне или укусе насекомого. Еще это бывает при конъюнктивите. Так как болезнь очень заразная, воспаление может быстро перекинуться и на второй глаз. При попадании инородного тела, если его не удается вовремя вытащить, также возникает отечность только с одной стороны. Еще такое бывает при травме, ударе.
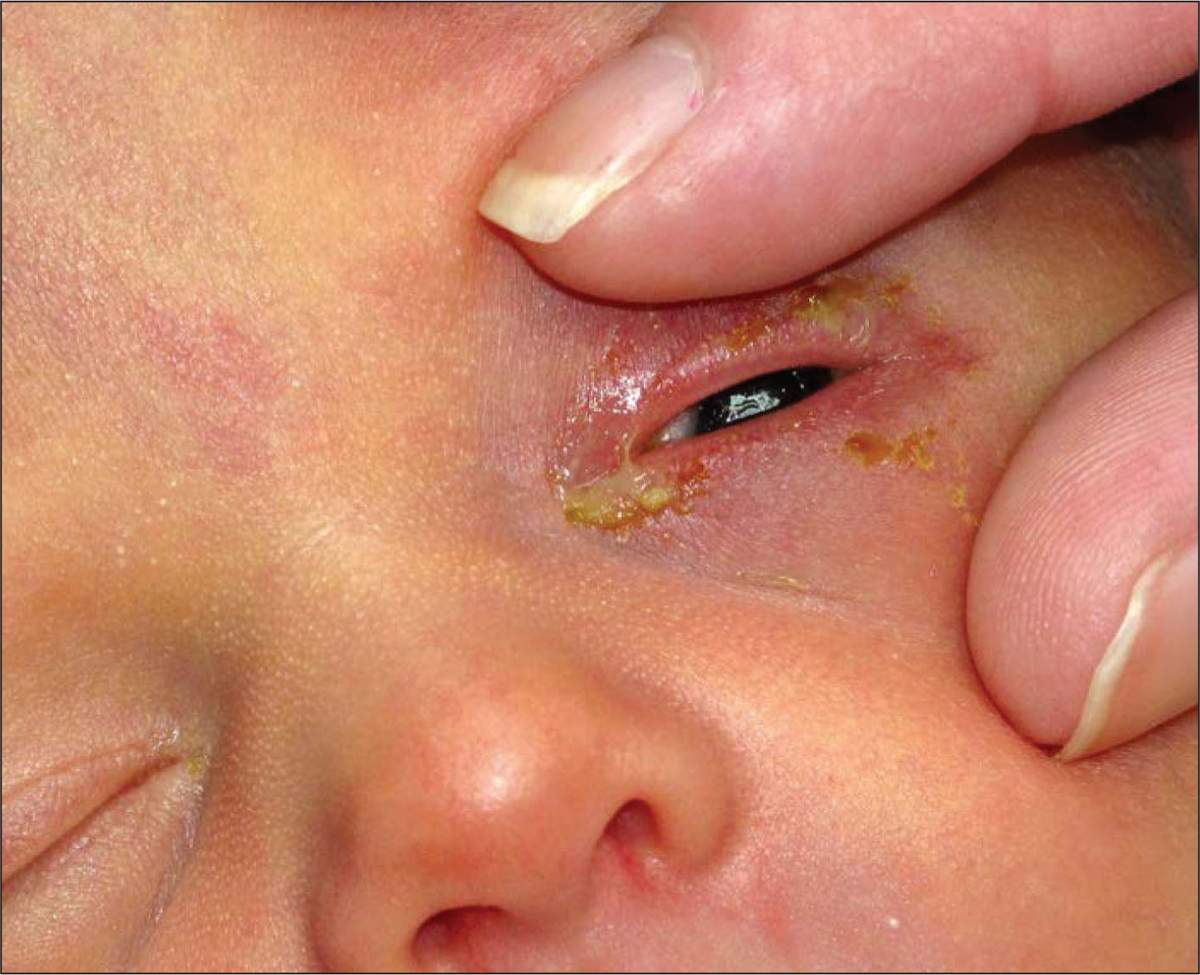
Конъюнктивит гнойный (бактериальный) у грудничка
У детей постарше, в 3 года (плюс-минус год), подобное может случаться при одностороннем гайморите. У новорожденных такого диагноза быть не может, так как гайморовы пазухи только формируются в промежутке 2-4 года.
Частой причиной воспаления глаз у грудничка (особенно в первые месяцы жизни) является дакриоцистит, то есть патология слезного канала. Чаще всего он оказывается закупоренным. Отек начинается у внешнего угла глаза, оттуда распространяется на верхнее и нижнее веко.
Если опухли оба глаза
Если отек сразу на двух глазках, то, скорее всего, дело не в какой-то локальной проблеме, а в неблагоприятном воздействии на весь организм. Например, такое случается при:
- Аллергической реакции (на пищу, воду, косметические средства);
- Двустороннем конъюнктивите;
- Почечной или сердечной недостаточности;
- Проблемах с внутричерепным давлением;
- При ОРВИ, гриппе;
- При избыточном потреблении ребенком соли;
- И в других случаях.
Когда опухоль под глазом
На нижнем веке может появиться ячмень или халязион. Также припухлость случается, если инородный предмет попал под него и никак оттуда не вымывается. Вообще отек только на складке под глазом встречается редко. Чаще поражается или верхнее веко, или оба сразу.
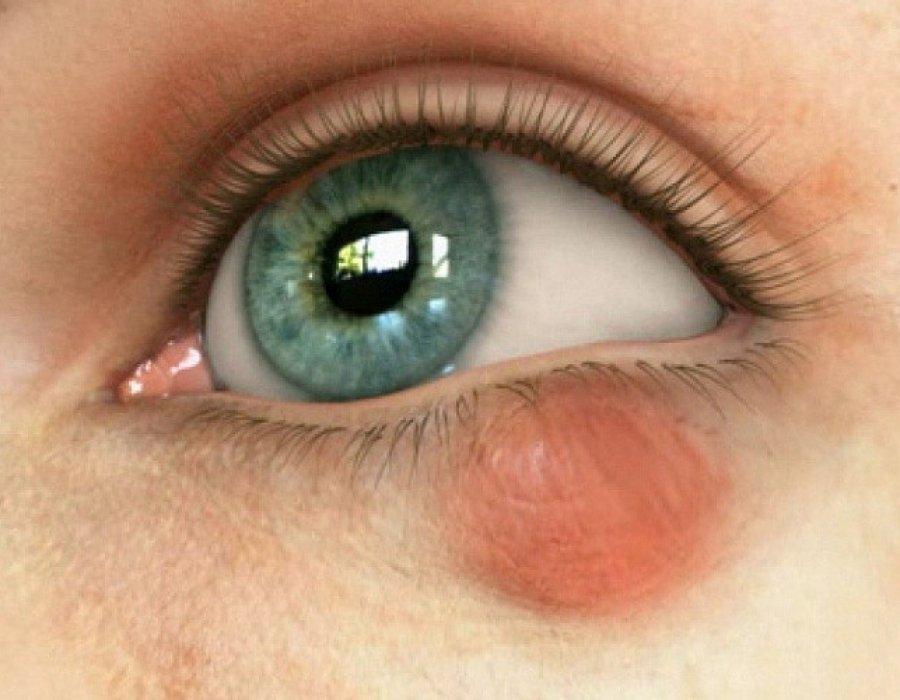
Халязион на нижнем веке
Если глазки опухли у новорожденного
Мамы после естественных родов часто замечают, что у их деток сильно отекает все лицо, включая глаза. Это нормально. При прохождении по родовым путям ребенок испытывает сильное давление. Фактически роды – всегда травма для младенца, из-за чего возникает отек. Он абсолютно нестрашен, если держится не более недели, при условии, что не доставляет никакого дискомфорта и не дает сильной гиперемии.
Если у новорожденного ребенка покраснел и припух глаз, малыш беспокоен, то это свидетельствует о бактериальном поражении. Например, у грудничков нередко случается конъюнктивит или дакриоцистит.
Сопутствующие симптомы
Обычно воспаленные и опухшие глазки сами по себе не появляются. Чаще всего это сопровождается рядом других симптомов. Например:
- Местная гиперемия, то есть покраснение опухшей области. Красной часто становится и склера;
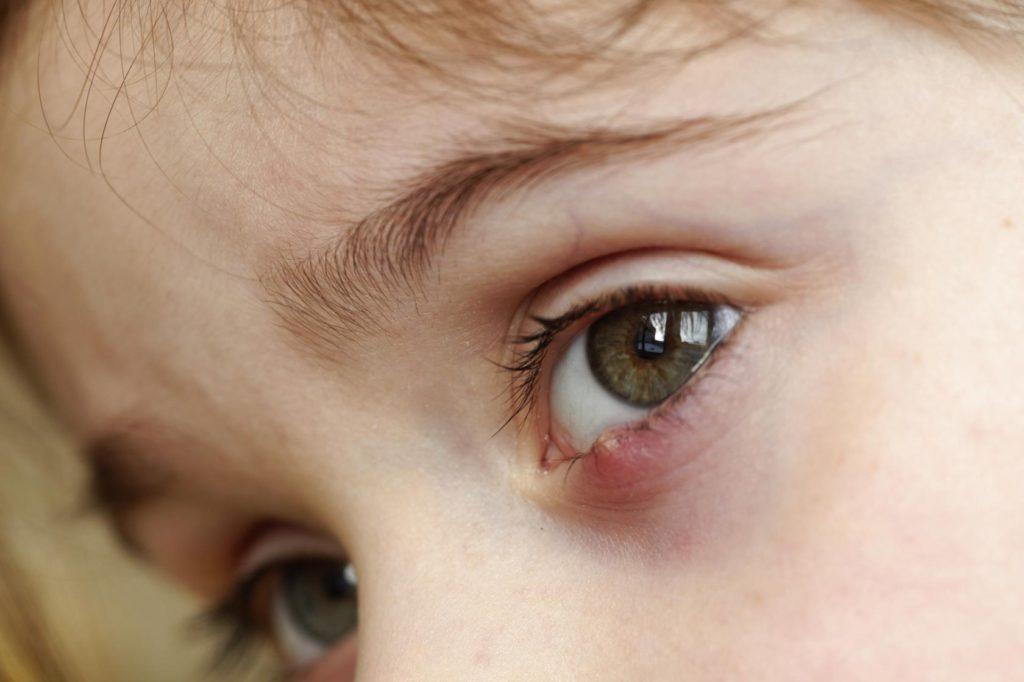
Пример гиперемии
- Повышение температуры. Оно бывает или локальным, на месте опухоли, или общим, в случае серьезных заболеваний, распространившихся на весь организм;
- Слезоточивость. Бывает при ячмене, вирусном конъюнктивите, лопнувших сосудах в глазу. Также это частый симптом аллергии;
- Глазик может гноиться. Гной бывает белым, желтым, зеленоватым, коричневым и с кровью. Чаще всего это признак бактериального конъюнктивита;
- Боли, дискомфорт. Ребенок о них, как правило, сообщить не может. О наличии этих симптомов можно судить по его реакции: насколько он капризный, как отвечает на прикосновения к глазику;
- Проблемы с глазами могут возникать на фоне аденовируса, простуды, ОРВИ, воспаленных и красных гланд, ветрянки.
Внимание! В тяжелых случаях малыш отказывается от пищи, вялый, мало пьет. Это опасные симптомы, при них немедленно вызывают скорую помощь.
Методы диагностики
Если воспалился глаз у ребенка, его должны осмотреть родители. Действовать следует аккуратно, сильно оттягивать веко нельзя. Задача взрослого – предположить причину проблемы, насколько она опасна, и следует ли с ней обращаться к врачу. Делают это так:
- Оценивают общее состояние грудничка;
- Измеряют температуру тела;
- Оценивают, насколько горячая воспаленная область;
- Вспоминают события в прошедшем: ел ли малыш какой-то аллерген или соль, много ли плакал и хорошо ли спал.
Если в целом кроха чувствует себя неплохо, не испытывает дискомфорта, глазной отек небольшой и неточечный, быстро сходит и не повторяется, поводов для беспокойства нет. В другом случае следует обращаться к врачу.

Специалист осматривает младенца
Как помогать нельзя
Многие родители, когда глаз их ребенка начинает припухать, лечат его по старинке, домашними способами. Все они на самом деле вредят:
- Опухоль ни в коем случае нельзя греть. Это не только не лечит, но и провоцирует увеличение масштаба воспаления;
- Нельзя пользоваться каплями, мазями без специального назначения врача. Они могут оказаться как минимум бессмысленными, а как максимум – вредящими. Например, закапать при вирусном конъюнктивите антибиотик бесполезно и даже вредно;
- Народная медицина не подходит для лечения глаз младенца. Не стоит закапывать ему заварку черного чая, сок алоэ, тем более грудное молоко – это пища для бактерий, которые начнут размножаться в глазу;
- Выдавливать гнойник, если он есть, категорически запрещается. Это может привести к травме глазика ребенка.
Мнение доктора Комаровского
Известный педиатр, Евгений Комаровский, рекомендует мамам детей до 7 лет воздерживаться от тетрациклиновой и эритромициновой мазей.

Комаровский Евгений Олегович
Вместе с тем он считает обычную зеленку хорошим средством для лечения глазных болезней на самой ранней стадии. Для этого применяется 1% раствор, хорошо подсушивающий воспаления. Использование его допустимо только при условии непопадания средства на слизистую оболочку. Если родители выбирают такой способ лечения, они должны действовать максимально аккуратно. В случае, когда воспаление на самом краю века, высок шанс попадания зеленки на глазное яблоко, от метода лучше отказаться.
Когда обращаются к врачу
Не с каждым отеком глаз нужно обращаться к врачу. Если причина этому – не патология, то поводов для беспокойства нет, все пройдет само. В ряде случаев ребенка необходимо показать офтальмологу. Например:
- Опухоль хроническая или появляется стабильно, каждый день, причем не только утром, но и вечером. Даже если нет сопутствующих симптомов, это тревожный признак;
- Отек увеличивается, разрастается;
Важно! В случае, когда ткани опухают реактивно, то есть очень быстро, приема у врача не ждут, вызывают скорую помощь.
- Опухоль болезненная, ребенок остро реагирует на прикосновение к ней;
- Возникает светобоязнь, глаз начинает сильно чесаться;
- Есть выделения – слезоточивость или гной;
- Долго не проходит гиперемия.
В любом из этих случаев следует обязательно записаться на прием к специалисту. Промедление опасно рядом осложнений.
Возможные осложнения
Зрительная система – одна из самых деликатных в человеческом организме. Если ее болезни не лечить или лечить, но неправильно, можно заработать осложнения, которые будут отравлять ребенку всю его жизнь. Это могут быть:
- Снижение остроты зрения, вплоть до полной слепоты;
- Хроническая светобоязнь;
- Заворот века вовнутрь;
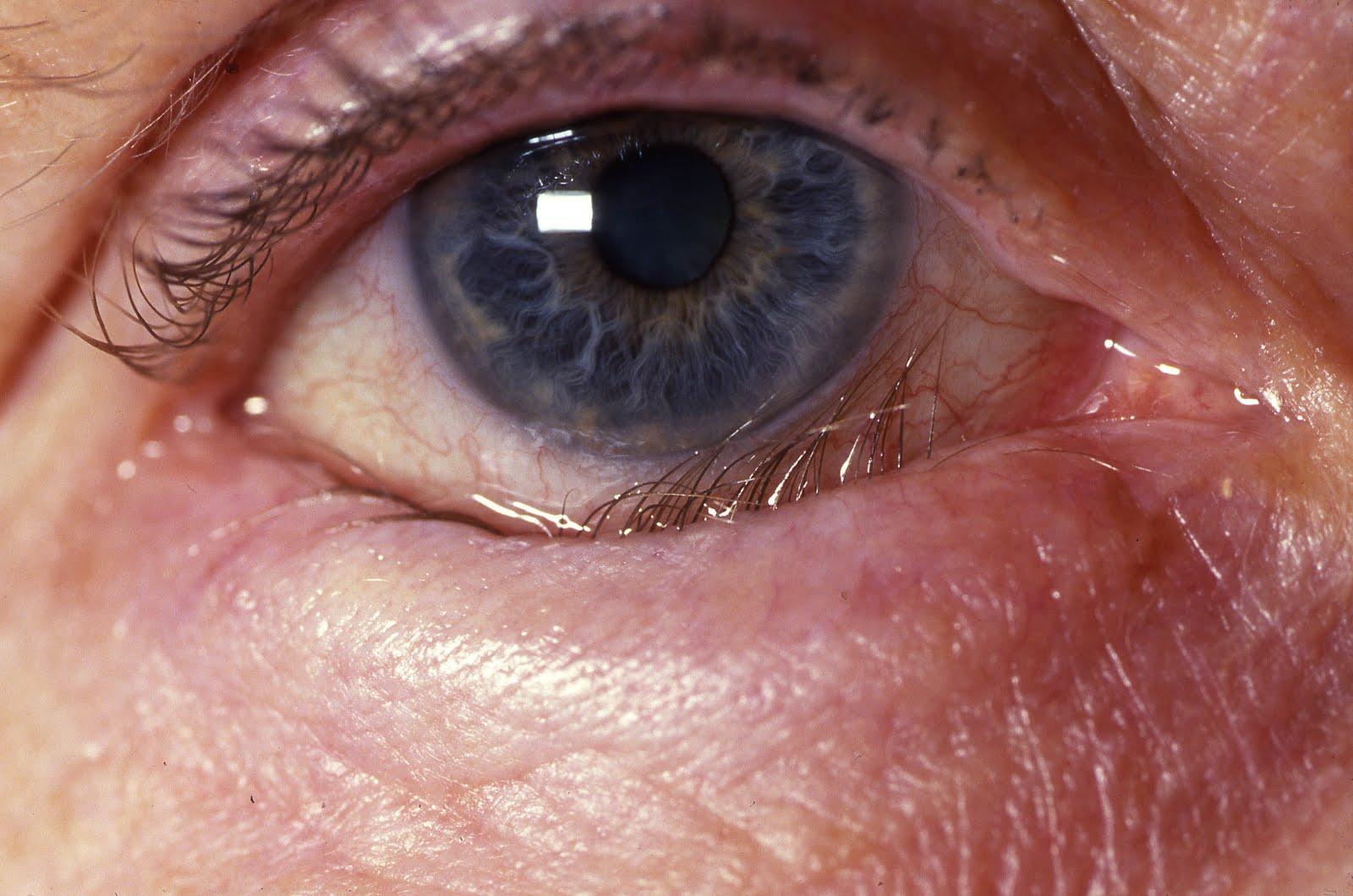
Пример энтропиона (заворота века вовнутрь)
- Абсцессы и расплавление здоровых тканей;
- Нарушение цветовосприятия;
- Патологии работы слезных желез;
- Глаукома;
- Катаракта;
- Потеря глазного яблока.
Именно поэтому нельзя заниматься самолечением. При малейших подозрениях на патологию важно вовремя обратиться к врачу.
Профилактика опухших глаз
Предупредить опухание глаз достаточно просто. Для этого нужно:
- Соблюдать гигиену: не лезть грязными руками малышу в глазки, регулярно и правильно их очищать, приучать с младенчества к чистоплотности;
- Следить за режимом бодрствования и отдыха, чтобы кроха не переутомлялся и спал положенное количество часов;
- Хорошо поить младенца. Если он на ГВ, допаивание обычно не нужно, но в жару показано. Недостаток воды приводит к отекам тоже;

Малыш пьет воду в жару
- Избегать посещения с ребенком людных мест в периоды вспышек инфекции;
- Контролировать питание ребенка. Не стоит давать ему много соленого, сладкого, острого.
Отек глаз у грудничка может быть как безобидным следствием нарушения режима, так и серьезным симптомом. Родители обязаны следить за состоянием чада, стараться предупреждать появление проблемы и по необходимости лечить, соблюдая рекомендации врача.


