Определение приступа бронхиальной астмы

Бронхиальная астма – это хроническое неинфекционное заболевание дыхательных путей воспалительного характера. Приступ бронхиальной астмы часто развивается после предвестников и характеризуется коротким резким вдохом и шумным длительным выдохом. Обычно он сопровождается кашлем с вязкой мокротой и громкими свистящими хрипами. Методы диагностики включают оценку данных спирометрии, пикфлоуметрии, аллергопроб, клинических и иммунологических анализов крови. В лечении используются аэрозольные бета-адреномиметики, м-холинолитики, АСИТ, при тяжелых формах заболевания применяются глюкокортикостероиды.
Общие сведения
За последние два десятка лет заболеваемость бронхиальной астмой (БА) выросла, и на сегодняшний день в мире около 300 миллионов астматиков. Это одно из самых распространенных хронических заболеваний, которому подверженные все люди, вне зависимости от пола и возраста. Смертность среди больных бронхиальной астмой достаточно высока. Тот факт, что в последние двадцать лет заболеваемость бронхиальной астмой у детей постоянно растет, делает бронхиальную астму не просто болезнью, а социальной проблемой, на борьбу с которой направляется максимум сил. Несмотря на сложность, бронхиальная астма хорошо поддается лечению, благодаря которому можно добиться стойкой и длительной ремиссии. Постоянный контроль над своим состоянием позволяет пациентам полностью предотвратить наступление приступов удушья, снизить или исключить прием препаратов для купирования приступов, а так же вести активный образ жизни. Это помогает поддержать функции легких и полностью исключить риск осложнений.
Бронхиальная астма
Причины
Наиболее опасными провоцирующими факторами для развития бронхиальной астмы являются экзогенные аллергены, лабораторные тесты на которые подтверждают высокий уровень чувствительности у больных БА и у лиц, которые входят в группу риска. Самыми распространенными аллергенами являются бытовые аллергены – это домашняя и книжная пыль, корм для аквариумных рыбок и перхоть животных, аллергены растительного происхождения и пищевые аллергены, которые еще называют нутритивными. У 20-40% больных бронхиальной астмой выявляется сходная реакция на лекарственные препараты, а у 2% болезнь получена вследствие работы на вредном производстве или же, например, в парфюмерных магазинах.
Инфекционные факторы тоже являются важным звеном в этиопатогенезе бронхиальной астмы, так как микроорганизмы, продукты их жизнедеятельности могут выступать в качестве аллергенов, вызывая сенсибилизацию организма. Кроме того, постоянный контакт с инфекцией поддерживает воспалительный процесс бронхиального дерева в активной фазе, что повышает чувствительность организма к экзогенным аллергенам. Так называемые гаптенные аллергены, то есть аллергены небелковой структуры, попадая в организм человека и связываясь его белками так же провоцируют аллергические приступы и увеличивают вероятность возникновения БА. Такие факторы, как переохлаждение, отягощенная наследственность и стрессовые состояния тоже занимают одно из важных мест в этиологии бронхиальной астмы.
Патогенез
Хронические воспалительные процессы в органах дыхания ведут к их гиперактивности, в результате которой при контакте с аллергенами или раздражителями, мгновенно развивается обструкция бронхов, что ограничивает скорость потока воздуха и вызывает удушье. Приступы удушья наблюдаются с разной периодичностью, но даже в стадии ремиссии воспалительный процесс в дыхательных путях сохраняется. В основе нарушения проходимости потока воздуха, при бронхиальной астме лежат следующие компоненты: обструкция дыхательных путей из-за спазмов гладкой мускулатуры бронхов или вследствие отека их слизистой оболочки; закупорка бронхов секретом подслизистых желез дыхательных путей из-за их гиперфункции; замещение мышечной ткани бронхов на соединительную при длительном течении заболевания, из-за чего возникают склеротические изменения в стенке бронхов.
В основе изменений бронхов лежит сенсибилизация организма, когда при аллергических реакциях немедленного типа, протекающих в виде анафилаксий, вырабатываются антитела, а при повторной встрече с аллергеном происходит мгновенное высвобождение гистамина, что и приводит к отеку слизистой бронхов и к гиперсекреции желез. Иммунокомплексные аллергические реакции и реакции замедленной чувствительности протекают аналогично, но с менее выраженными симптомами. Повышенное количество ионов кальция в крови человека в последнее время тоже рассматривается как предрасполагающий фактор, так как избыток кальция может провоцировать спазмы, в том числе и спазмы мускулатуры бронхов.
При патологоанатомическом исследовании умерших во время приступа удушья отмечается полная или частичная закупорка бронхов вязкой густой слизью и эмфизематозное расширение легких из-за затрудненного выдоха. Микроскопия тканей чаще всего имеет сходную картину – это утолщенный мышечный слой, гипертрофированные бронхиальные железы, инфильтративные стенки бронхов с десквамацией эпителия.
Классификация
БА подразделяется по этиологии, тяжести течения, уровню контроля и другим параметрам. По происхождению выделяют аллергическую (в т. ч. профессиональную БА), неаллергическую (в т. ч. аспириновую БА), неуточненную, смешанную бронхиальную астму. По степени тяжести различают следующие формы БА:
- Интермиттирующая (эпизодическая). Симптомы возникают реже одного раза в неделю, обострения редкие и короткие.
- Персистирующая (постоянного течения). Делится на 3 степени:
- легкая — симптомы возникают от 1 раза в неделю до 1 раза в месяц
- средняя — частота приступов ежедневная
- тяжелая — симптомы сохраняются практически постоянно.
В течении астмы выделяют обострения и ремиссию (нестабильную или стабильную). По возможности контроля над пристпуами БА может быть контролируемой, частично контролируемой и неконтролируемой. Полный диагноз пациента с бронхиальной астмой включает в себя все вышеперечисленные характеристики. Например, «Бронхиальная астма неаллергического происхождения, интермиттирующая, контролируемая, в стадии стабильной ремиссии».
Симптомы бронхиальной астмы
Приступ удушья при бронхиальной астме делится на три периода: период предвестников, период разгара и период обратного развития. Период предвестников наиболее выражен у пациентов с инфекционно-аллергической природой БА, он проявляется вазомоторными реакциями со стороны органов носоглотки (обильные водянистые выделения, непрекращающееся чихание). Второй период (он может начаться внезапно) характеризуется ощущением стесненности в грудной клетке, которое не позволяет дышать свободно. Вдох становится резким и коротким, а выдох наоборот продолжительным и шумным. Дыхание сопровождается громкими свистящими хрипами, появляется кашель с вязкой, трудно отхаркиваемой мокротой, что делает дыхание аритмичным.
Во время приступа положение пациента вынужденное, обычно он старается принять сидячее положение с наклоненным вперед корпусом, и найти точку опоры или опирается локтями в колени. Лицо становится одутловатым, а во время выдоха шейные вены набухают. В зависимости от тяжести приступа можно наблюдать участие мышц, которые помогают преодолеть сопротивление на выдохе. В периоде обратного развития начинается постепенное отхождение мокроты, количество хрипов уменьшается, и приступ удушья постепенно угасает.
Проявления, при которых можно заподозрить наличие бронхиальной астмы.
- высокотональные свистящие хрипы при выдохе, особенно у детей.
- повторяющиеся эпизоды свистящих хрипов, затрудненного дыхания, чувства стеснения в грудной клетке и кашель, усиливающийся в ночной время.
- сезонность ухудшений самочувствия со стороны органов дыхания
- наличие экземы, аллергических заболеваний в анамнезе.
- ухудшение или возникновение симптоматики при контакте с аллергенами, приеме препаратов, при контакте с дымом, при резких изменениях температуры окружающей среды, ОРЗ, физических нагрузках и эмоциональных напряжениях.
- частые простудные заболевания «спускающиеся» в нижние отделы дыхательных путей.
- улучшение состояние после приема антигистаминных и противоастматических препаратов.
Осложнения
В зависимости от тяжести и интенсивности приступов удушья бронхиальная астма может осложняться эмфиземой легких и последующим присоединением вторичной сердечно-легочной недостаточности. Передозировка бета-адреностимуляторов или быстрое снижение дозировки глюкокортикостероидов, а так же контакт с массивной дозой аллергена могут привести к возникновению астматического статуса, когда приступы удушья идут один за другим и их практически невозможно купировать. Астматический статус может закончиться летальным исходом.
Диагностика
Диагноз обычно ставится клиницистом-пульмонологом на основании жалоб и наличия характерной симптоматики. Все остальные методы исследования направлены на установление степени тяжести и этиологии заболевания. При перкуссии звук ясный коробочный из-за гипервоздушности легких, подвижность легких резко ограничена, а их границы смещены вниз. При аускультации над легкими прослушивается везикулярное дыхание, ослабленное с удлиненным выдохом и с большим количеством сухих свистящих хрипов. Из-за увеличения легких в объеме, точка абсолютной тупости сердца уменьшается, тоны сердца приглушенные с акцентом второго тона над легочной артерией. Из инструментальных исследований проводится:
- Спирометрия. Спирография помогает оценить степень обструкции бронхов, выяснить вариабельность и обратимость обструкции, а так же подтвердить диагноз. При БА форсированный выдох после ингаляции бронхолитиком за 1 секунду увеличивается на 12% (200мл) и более. Но для получения более точной информации спирометрию следует проводить несколько раз.
- Пикфлоуметрия. Измерение пиковой активности выдоха (ПСВ) позволяет проводить мониторинг состояния пациента, сравнивая показатели с полученными ранее. Увеличение ПСВ после ингаляции бронхолитика на 20% и более от ПСВ до ингаляции четко свидетельствует о наличии бронхиальной астмы.
Дополнительная диагностика включает в себя проведение тестов с аллергенами, ЭКГ, бронхоскопию и рентгенографию легких. Лабораторные исследования крови имеют большое значение в подтверждении аллергической природы бронхиальной астмы, а так же для мониторинга эффективности лечения.
- Анализа крови. Изменения в ОАК — эозинофилия и незначительное повышение СОЭ — определяются только в период обострения. Оценка газового состава крови необходима во время приступа для оценки тяжести ДН. Биохимический анализ крови не является основным методом диагностики, так как изменения носят общий характер и подобные исследования назначаются для мониторинга состояния пациента в период обострения.
- Общий анализ мокроты. При микроскопии в мокроте можно обнаружить большое количество эозинофилов, кристаллы Шарко-Лейдена (блестящие прозрачные кристаллы, образующиеся после разрушения эозинофилов и имеющие форму ромбов или октаэдров), спирали Куршмана (образуются из-за мелких спастических сокращений бронхов и выглядят как слепки прозрачной слизи в форме спиралей). Нейтральные лейкоциты можно обнаружить у пациентов с инфекционно-зависимой бронхиальной астмой в стадии активного воспалительного процесса. Так же отмечено выделение телец Креола во время приступа – это округлые образования, состоящие из эпителиальных клеток.
- Исследование иммунного статуса. При бронхиальной астме количество и активность Т-супрессоров резко снижается, а количество иммуноглобулинов в крови увеличивается. Использование тестов для определения количества иммуноглобулинов Е важно в том случае, если нет возможности провести аллергологические тесты.
Лечение бронхиальной астмы
Поскольку бронхиальная астма является хроническим заболеванием вне зависимости от частоты приступов, то основополагающим моментом в терапии является исключение контакта с возможными аллергенами, соблюдение элиминационных диет и рациональное трудоустройство. Если же удается выявить аллерген, то специфическая гипосенсибилизирующая терапия помогает снизить реакцию организма на него.
Для купирования приступов удушья применяют бета-адреномиметики в форме аэрозоля, для того чтобы быстро увеличить просвет бронхов и улучшить отток мокроты. Это фенотерола гидробромид, сальбутамол, орципреналин. Доза в каждом случае подбирается индивидуально. Так же хорошо купируют приступы препараты группы м-холинолитиков – аэрозоли ипратропия бромида и его комбинации с фенотеролом.
Ксантиновые производные пользуются среди больных бронхиальной астмой большой популярностью. Они назначаются для предотвращения приступов удушья в виде таблетированных форм пролонгированного действия. В последние несколько лет препараты, которые препятствуют дегрануляции тучных клеток, дают положительный эффект при лечении бронхиальной астмы. Это кетотифен, кромогликат натрия и антагонисты ионов кальция.
При лечении тяжелых форм БА подключают гормональную терапию, в глюкокортикостероидах нуждается почти четверть пациентов, 15-20 мг Преднизолона принимают в утренние часы вместе с антацидными препаратами, которые защищают слизистую желудка. В условиях стационара гормональные препараты могут быть назначены в виде инъекций. Особенность лечения бронхиальной астмы в том, что нужно использовать лекарственные препараты в минимальной эффективной дозе и добиваться еще большего снижения дозировок. Для лучшего отхождения мокроты показаны отхаркивающие и муколитические препараты.
Прогноз и профилактика
Течение бронхиальной астмы состоит из череды обострений и ремиссий, при своевременном выявлении можно добиться устойчивой и длительной ремиссии, прогноз же зависит в большей степени от того, насколько внимательно пациент относится к своему здоровью и соблюдает предписания врача. Большое значение имеет профилактика бронхиальной астмы, которая заключается в санации очагов хронической инфекции, борьбе с курением, а так же в минимизации контактов с аллергенами. Это особенно важно для людей, которые входят в группу риска или имеют отягощенную наследственность.
Фото: kalhh, pixabay.com
Астма является хронической болезнью, которая периодически проявляет себя в виде приступов удушья и свистящих хрипов. По тяжести и частоте эти симптомы бывают разной степени. Интервал между двумя проявлениями астмы может составлять один час или один день. Чаще всего болезнь напоминает о себе во время физических нагрузок или ночью.
Это воспалительное заболевание бронхов, которое поражает как взрослых, так и детей, может иметь серьезные последствия для здоровья.
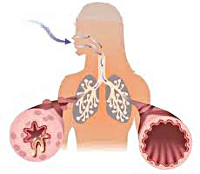
Обычно при вдохе воздух свободно проходит через дыхательные пути и достигает обоих бронхов. Эти бронхи разветвляются и образуют еще более тонкие каналы: бронхиолы. Они доставляют насыщенный кислородом воздух в альвеолы, небольшие мешочки, в которых происходит газообмен.
В случае астмы слизистая бронхов является гиперчувствительной. Если бронхи подвергаются воздействию раздражающих веществ, они реагируют, сокращаясь: это бронхоспазм. Их стенки утолщаются и производят выделения, которые накапливаются в дыхательных путях. В результате просвет бронхов сужается. Астматик чувствует удушье. Вдох и выдох становятся трудными.
Стоит заметить, что коэффициент смертности среди больных бронхиальной астмой — не самым высоким, если сравнивать его с показателями других хронических болезней. Но жить с бронхиальной астмой очень сложно, потому что она сильно ухудшает качество жизни. Больные астмой мало двигаются и страдают от бессонницы и усталости.
Признаки астмы
Проявляется бронхиальная астма по-разному. Напоминать о себе болезнь может как периодически, так и постоянно. Среди ее симптомов можно отделить приступы удушья, одышку, сухой кашель до надрыва, свистящие хрипы при выдохе и боли в грудной клетке. Отдельного внимания заслуживает кашлевой тип заболевания, для которого характерен кашель, во время него выделяется незначительное количество мокроты. Стоит заметить, что кашель сильнее беспокоит ночью, а с приходом дня — отступает.
Чаще всего развитию приступа астмы предшествуют определенные критерии, и сам процесс составляет несколько дней. Однако сильные приступы могут появиться совершенно неожиданно. Когда болезнь на время отступает пациенты чувствуют себя удовлетворительно.
Причины возникновения астмы
Астму относят к неизлечимым болезням. Однако у человека остается возможность контролировать течение заболевания и проявление его симптомов. Стоит заметить, что врачи до настоящего времени точно не выяснили основные причины возникновения астмы. Но считают, что к болезни приводит генетическая предрасположенность, которая сочетается с внешними раздражителями.
Среди самых частых причин этой болезни можно выделить следующие.
• Работа или длительное пребывание во вредных условиях.
• Низкий вес новорожденного ребенка, или если мать продолжала курить, будучи беременной.
• Лекарства. К ним относят аспирин, группу противовоспалительных и обезболивающих препаратов, а также лекарства, которые предназначены для снижения давления
• Малоподвижный образ жизни.
• Аллергены (пыль, пыльца, шерсть животных, клещи).
• Инфекции дыхательных путей (простуды, бронхиты, синуситы и др.), так как они вызывают локальное воспаление.
• Физические упражнения, особенно если они выполняются на улице зимой, в холодную и сухую погоду.
• Сильные эмоции (смех, слезы, злость, волнение), особенно у детей.
Как предотвратить астму
Для того, чтобы снизить риск возникновения астмы, необходимо:
• тщательно следить за порядком дома,
• частая уборка комнаты,
• использовать только безопасную бытовую химию, если это невозможно, во время уборки необходимо надевать перчатки и маску при первом подозрении на аллергию необходимо пойти к врачу, отказаться от самолечения,
• прежде чем принимать какие-то лекарства обязательно советоваться с врачом,
• быть активным, ежедневно прогуливаться на улице при любой погоде.
Если статья была вам полезной, угостите автора чашечкой кофе, поставьте «палец вверх» и подписывайтесь на канал. Каждый день здесь публикуются новые познавательные статьи.
Симптомы характерные для приступа бронхиальной астмы
Бронхиальная астма – это заболевание дыхательных органов неинфекционной природы, для этой болезни характерно хроническое протекание. Приступ наступает сразу после характерных симптомов – резкий краткий вдох и продолжительный выдох.
Характерными признаками астмы являются – кашель с большим обилием мокроты и громкие хрипы со свистом. Терапия при данном виде астмы может проходить под воздействие медикаментов, лечебного массажа, дыхательной гимнастики, физиотерапии и народной медицины. Если болезнь переходит в тяжелую стадию, то лечащий врач может выписать прием гормональных средств.
Что называют бронхиальной астмой?
Воспалительный процесс, протекающий в бронхах преимущественно иммуноаллергической природы, принято называть бронхиальным типом астмы. Для него характерно хроническое течение и учащенное развитие приступов, которые сопровождаются бронхиальной обструкцией и удушьем.
Бронхиальный тип, как и любой другой тип астматического заболевания обладает своими особенностями, благодаря которым его можно отличить от других воспалительных заболеваний, поражающих дыхательные пути.
Механизмом заражения и начального развития в большинстве случаев является аллергическая реакция, которая развивается из-за нарушенной функции именной системы. Эта специфика болезни как раз и объясняет протекание болезни с большим количеством приступов.
Возможно Вам интересно:
«Мокрота при бронхиальной астме»
Основные признаки предрасположенности
Как узнать имеется ли предрасположенность к астме?
Предасматическим состоянием, называют состояние организма, при котором опасность заражения и развития бронхиальной астмы наиболее вероятно. Для предастмы характерно развитие аллергии в синергии с воспалительными процессами органов дыхания или же вазомоторными нарушениями.
Если у Вас имеются врожденные или наследственные патологии, например такие как поллиноз, ринит, синусит, бронхит и др., то Вы как никто другой должны знать о сезонности обострения. Возбуждение аллергических патологий зачастую спровоцировано аллергенами.
Первые этапы заболевания
Основные симптомы приступа бронхиальной астмы
На первых шагах к базовой аллергии подключаются другие патологические явления, которые будут является проявлением симптомов астмы при этом наблюдается:
- Повышенная чувствительность стенок бронхов (любой раздражитель моментально приводит к бронхоспазму);
- Неожиданно может произойти массированный выброс веществ, которые участвуют в развитии воспалительной и аллергической реакции;
- Основной признак воспаления – отек слизистых оболочек (благодаря чему проходимость бронхов снижается в несколько раз);
- Сокращается синтез слизи;
- Части бронхов не имеющие хрящевого каркаса подвергаются поражениям в первую очередь;
- При осложнении от стадии к стадии наблюдается трансформация тканей легких из-за плохого вентилирования.
Можно выделить несколько степеней тяжести, каждая из которых основана на зависимости между бронхообструкцией и частотой удушающих приступов. Корреляция довольно простая, чем чаще и дольше приступы, тем тяжелее степень.
Во время диагностики принято выделять:
- Легкую (по-другому интермиттирующую);
- Среднюю;
- Тяжелую (персистирующую средней);
- Крайне тяжелую.
На основе вышеперечисленной информации можно сделать вывод, что бронхиальная астма – это воспалительное заболевание бронхов хронического типа, внешние раздражители вызывают обострения и приступы бронхобструкции, которая сопровождается удушьем.
На ранних этапах развития болезни количество приступов минимально, а проходят они довольно быстро. Чем дальше протекает болезнь, тем сложнее она поддается терапевтическому воздействию. Чем раньше будет обнаружена бронх астма, тем легче будет устранить данный недуг.
Ниже приведен список начальных сигналов бронхиальной астмы, пациенты жалуются на:
- Одышку или удушье. Это может случиться просто посреди ночи, во время физических нагрузок или при столкновении с загрязненным воздухом (пыль, дым, пыльца). Спазмы могут возникать под воздействием перепадов температур;
- Кашель. Сухой, раздирающий кашель – первый признак бронхиальной астмы. Кашель появляется одновременно с одышкой, и не поддается откашливанию, даже если человек старается это сделать изо всех сил. Влажность кашля появляться только к концу приступа, сопровождается она с выделением мокроты прозрачного цвета;
- Частоту периферического дыхания с длительными вдохами. И взрослые, и дети жалуются на неполноценность выдоха. Вдохнуть глоток воздуха получается без проблем, а вот выдыхать приходится с усилиями;
- Хрипы. Свистящие и сухие хрипы, которые слышны даже другому человеку без аускультации. При терапевтическом прослушивании они слышны лучше;
- Специфичную позу при приступе. Положение, при котором сидя, опустив ноги и опираясь в горизонтальную поверхность легче всего дышать, медики называют – ортопноэ. Это возможно благодаря включению дополнительных мышц в работу.
Предсказать приступ помогут некоторые типичные признаки, которые характерны для гиперреактивности бронхов. Их особенность в кратковременности и внезапном исчезновении.
Только с течением длительного времени симптоматика может прогрессировать. Чтобы избежать прогрессирующей стадии, нужно следить за состоянием здоровья и вовремя обратиться к врачу и это не должно зависеть от частоты или длительности каждого приступа. Как только Вы заподозрили наличие астмы, немедленно обращайтесь к специалистам.
Сопутствующие симптомы бронхиальной астмы
Попутная симптоматика астмы бронхиального типа
Бронхиальная стадия уже является серьезной проблемой, поскольку для нее характерна прогрессия и ее невозможно вылечить окончательно.
Симптоматика бронх астмы:
- Нехватка воздуха, одышка. В большинстве случаев появляются после аллергических воздействий;
- Сухой кашель, который появляется приступами. Излюбленное время ночь или утро, зачастую можно увидеть отделившийся густой секрет прозрачного цвета;
- Сухие хрипы во время дыхания, где-то внутри в бронхах;
- Легких вдох и затрудненный выдох. Чтобы выдохнуть пациент прибегает к позе ортопноэ, которая описана выше.
Для астмы данного вида характерно:
- Развитие диффузной синюшности кожи и появление акроцианоза;
- Рост сердца;
- Ослабленная дыхательная функция;
- Патологические изменения ногтевых пластин. Ногти трескаются и приобретают выпуклую форму;
- Повышенная сонливость;
- Дерматит, экзема, псориаз и насморк (ринит).
Стоит учитывать, что основные симптомы проявления болезни очень гибкие. Один и тот же больной может не распознать сразу наличие бронхиальной стадии, потому как симптоматик быстро исчезает и неожиданно появляется с разной частотой интенсивности.
Каждый пациент индивидуален и один и тот же недуг может не проявляться у двух пациентов. Для кого-то ежедневные приступы обыденное дело, а кто-то может встретиться с ними довольно редко.
Симптоматика не характерная для астмы
На какие симптомы не стоит обращать внимание?
Болезни дыхательных путей очень похожи, их симптомы часто перекликаются, тем не менее ложно признать бронхиальную астму вполне реально. Подозревать о данном виде поражения можно, если отсутствуют признаки:
- Головокружение, потемнение перед глазами и онемение конечностей;
- Мокрота легко отделяется при кашле и нет признаков удушья;
- Отсутствует изменение голоса;
- Жалобы на астму поступают лишь во время простуды;
- При длительном курении;
- Если вдруг были обнаружены проблемы с сердцем, которые вызвали сердечную недостаточность.
Предсказываем приближение приступа
Предсказываем появления астматического приступа
Чтобы определить надвигающийся приступ достаточно присматриваться к своему состоянию, если вдруг Вы почувствуете несвойственную раздражительность, беспокойство, вялость, сонливость или апатию, в течении 2-3 дней, то скорее всего Вы переходите в стадию бронхиальной астмы.
Непосредственно перед приступом проявляются несколько признаков:
- Гиперемия кожи лица;
- Тахикардия;
- Увеличение зрачков;
- Тошнота или рвота.
Симптомы во время приступа
На что стоит обращать внимание непосредственно перед приступом
Каждый новый приступ может протекать по-разному, в этом и есть вся бронхиальная астма. Причинами этих состояний могут быть различные причины. Атопическая форма недуга вызвана под действием аллергенов. Инфекционно-аллергическая форма может возникнуть из-за эмоционального перенапряжения, заболевания дыхательных органов, а в редких случаях беспричинно.
Симптомы приступа:
- Увеличение грудной клетки;
- Набухание вен на шее;
- Потоотделение;
- Хрипы и свисты внутри грудной полости, которые слышны на расстоянии;
- Во время дыхания чувствуется напряжение мышц спины, живота, конечностей, также втягиваются межреберные промежутки;
- Чувство сдавливания в грудной клетке;
- Нехватка кислорода.
Длительность приступа предсказать невозможно, оно варьируется от 5 минут до нескольких часов. Дыхательная функция приходит в норму со временем.
Судить о конце приступа можно по кашлю и отхаркиванию мокроты прозрачного оттенка. В редких случаях мокрота может выходить в виде цилиндров.
От формы заболевания будет зависеть дальнейшее развитие и выраженность проявлений. Например, при заболевании инфекционно-аллергической формой симптоматика со временем будет только усиливаться. Что до атопического типа, то ему характерно моментальное ухудшение сразу после контакта с раздражителем.
Астматический статус будет являться осложнением для пациента, в редких случаях это может привести к смерти. Для маленьких детей и людей пожилого возраста тяжелее всего переносить подобные состояния. А причиной развития астматического статуса могут стать абсолютно банальные вещи, такие как: проблемы с дыхательными органами или предотвращение приема назначенных лекарств.
Сперва больной наблюдает снижение дыхательной функции, а прием медикаментов не будет давать какого-либо положительного эффекта. Дальше следует усугубление состояния, при котором поступления воздуха в легкие сокращается, со временем мышцы дыхательных путей и вовсе прекращают сокращаться. Если своевременно не провести терапию, то на фоне этого приступа пациент может впасть в кому.
Подозревать о развитии осложнений стоит только в случае застоя состояния при употреблении лекарственных препаратов. Чтобы избежать комы и летального исхода следует незамедлительно вызвать скорую помощь.
Патологические заболевания с хроническим течением требуют соблюдения некоторых правил – избегать контакта с раздражителями, соблюдать диету и избегать работы во вредной среде. Соблюдая все эти три важных пункта, Вы сможете снизить риски появления приступов и обострений. Чтобы определить Ваш аллерген, следует пройти специфическую гипосенсибилизирующую терапию.
Как бороться с бронхиальной астмой?
Как лечить астму?
Для облегчения приступов и снижения рисков их возникновения можно переехать в благоприятный регион или как минимум раз в год выезжать на профилактическое путешествие, об этом отлично рассказано в статье «Море, горы и астма: климат для астматиков»
Купировть приступы можно при помощи ингаляционных бета-андреномиметиков, они способны быстро увеличивать бронхиальные просветы и ускорять выведения секрета. Врачи рекомендуют прием препаратов, которые содержат сальбутамол, фенотерол или орципреналин.
Для лечения астмы не стоит подбирать дозировку лекарственных препаратов самостоятельно, она подбирается, учитывая тяжесть заболевания и особенности Вашего организма. Устранить приступ астмы также помогают м-холинолитики в виде аэрозоля и препараты на их основе.
Лечение астмы также сводится к применению производных ксантинов. Они применяются для профилактического предупреждения удушья. В аптеке можно найти их в виде таблеток, которые обладают длительным эффектом.
Профилактика бронхиальной астмы
Данный вид болезни чередуется нарастанием и ослаблением симптоматики. Если на ранней стадии выявить причину возникновения, то есть шанс достичь стабильной и продолжительной ремиссии.
Самочувствие каждого астматика главным образом лежит на его плечах. При соблюдении всех врачебных рекомендаций (отказ от курения, диета и отсутствие раздражающих факторов) непременно снизят риски обострений.
Это особенно касается людей, которые обладают наследственной предрасположенностью или относятся к группе риска.


