Обструктивный бронхит у детей клиника диагностика лечение

Обструктивный бронхит у детей — воспалительное поражение бронхиального дерева, протекающее с явлением обструкции, т. е. нарушением проходимости бронхов. Течение обструктивного бронхита у детей сопровождается малопродуктивным кашлем, шумным свистящим дыханием с форсированным выдохом, тахипноэ, дистанционными хрипами. При диагностике обструктивного бронхита у детей учитываются данные аускультации, рентгенографии грудной клетки, спирометрии, бронхоскопии, исследования крови (общего анализа, газов крови). Лечение обструктивного бронхита у детей проводится с помощью ингаляционных бронхолитиков, небулайзерной терапии, муколитиков, массажа, дыхательной гимнастики.
Общие сведения
Бронхиты у детей являются самими распространенными заболеваниями респираторного тракта. У детей раннего возраста воспаление бронхов нередко протекает с бронхообструктивным синдромом, обусловленным отеком слизистой, повышенной бронхиальной секрецией и бронхоспазмом. В первые три года жизни обструктивный бронхит переносят около 20% детей; у половины из них в дальнейшем эпизоды бронхообструкции повторяются, как минимум 2-3 раза.
Дети, неоднократно болеющие острыми и обструктивными бронхитами, составляют группу риска по развитию хронической бронхолегочной патологии (хронического бронхита, облитерирующего бронхиолита, бронхиальной астмы, бронхоэктатической болезни, эмфиземы легких). В связи с этим вопросы трактовки этиологии и патогенеза, клинического течения, дифференциальной диагностики и современного терапевтического лечения являются приоритетными для педиатрии и детской пульмонологии.
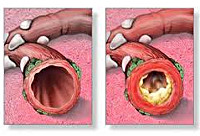
Обструктивный бронхит у детей
Причины
В этиологии обструктивного бронхита у детей первостепенную роль играют респираторно-синцитиальный вирус, вирус парагриппа 3 типа, энтеровирусы, вирусы гриппа, адено- и риновирусы. Подтверждением ведущего значения вирусных возбудителей служит тот факт, что в большинстве наблюдений манифестации обструктивного бронхита у ребенка предшествует ОРВИ.
При повторных эпизодах обструктивного бронхита у детей в смыве с бронхов часто выявляется ДНК персистирующих инфекций — хламидий, микоплазм, герпесвирусов, цитомегаловируса. Часто бронхит с обструктивным синдромом у детей провоцируется плесневым грибком, который интенсивно размножается на стенах помещений с повышенной влажностью. Оценить этиологическое значение бактериальной флоры довольно затруднительно, поскольку многие ее представители выступают условно-патогенными компонентами нормальной микрофлоры дыхательных путей.
Немаловажную роль в развитии обструктивного бронхита у детей играет аллергический фактор – повышенная индивидуальная чувствительность к пищевым продуктам, лекарственным препаратам, домашней пыли, шерсти животных, пыльце растений. Именно поэтому обструктивному бронхиту у детей часто сопутствуют аллергический конъюнктивит, аллергический ринит, атопический дерматит.
Рецидивам эпизодов обструктивного бронхита у детей способствует глистная инвазия, наличие очагов хронической инфекции (синуситов, тонзиллита, кариеса и др.), активное или пассивное курение, вдыхание дыма, проживание в экологически неблагоприятных регионах и т. д.
Патогенез
Патогенез обструктивного бронхита у детей сложен. Вторжение вирусного агента сопровождается воспалительной инфильтрацией слизистой бронхов плазматическими клетками, моноцитами, нейтрофилами и макрофагами, эозинофилами. Выделение медиаторов воспаления (гистамина, простагландинов и др.) и цитокинов приводит к отеку бронхиальной стенки, сокращению гладкой мускулатуры бронхов и развитию бронхоспазма.
Вследствие отека и воспаления увеличивается количество бокаловидных клеток, активно вырабатывающих бронхиальный секрет (гиперкриния). Гиперпродукция и повышенная вязкость слизи (дискриния) вызывают нарушение функции реснитчатого эпителия и возникновение мукоцилиарной недостаточности (мукостаза). Вследствие нарушения откашливания, развивается обтурация дыхательных путей бронхиальным секретом. На этом фоне создаются условия для дальнейшего размножения возбудителей, поддерживающих патогенетические механизмы обструктивного бронхита у детей.
Некоторые исследователи в бронхообструкции видят не только нарушение процесса внешнего дыхания, но и своего рода приспособительные реакции, которые в условиях поражения реснитчатого эпителия защищают легочную паренхиму от проникновения в нее патогенов из верхних дыхательных путей. Действительно, в отличие от простого бронхита, воспаление с обструктивным компонентом значительно реже осложняется пневмонией у детей.
Для обозначения обструктивного бронхита у детей иногда используются термины «астматический бронхит» и «спастический бронхит», однако они являются более узкими и не отражают всей полноты патогенетических механизмов заболевания.
По течению обструктивный бронхит у детей может быть острым, рецидивирующим и хроническим или непрерывно-рецидивирующим (при бронхолегочной дисплазии, облетирующем бронхиолите и др.). По степени выраженности бронхиальной обструкции выделяют: легкую (I), среднетяжелую (II), тяжелую (III) степень обструктивного бронхита у детей.
Симптомы обструктивного бронхита у детей
Чаще всего первый эпизод обструктивного бронхита развивается у ребенка на 2-3-м году жизни. В начальном периоде клиническая картина определяется симптомами ОРВИ – повышенной температурой тела, першением в горле, насморком, общим недомоганием. У детей раннего возраста нередко развиваются диспептические симптомы.
Бронхиальная обструкция может присоединяться уже в первые сутки заболевания или через 2-3 дня. При этом отмечается увеличение частоты дыхания (до 50-60 в мин.) и продолжительности выдоха, который становится шумным, свистящим, слышимым на расстоянии. Кроме тахипноэ, экспираторной или смешанной одышки у детей с обструктивным бронхитом отмечается задействованность в акте дыхания вспомогательной мускулатуры, увеличение переднезаднего размера грудной клетки, втяжение ее уступчивые мест при дыхании, раздувание крыльев носа. Кашель у детей с обструктивным бронхитом малопродуктивный, со скудной мокротой, иногда мучительный, приступообразный, не приносящий облегчения. Даже при влажном кашле мокрота отходит с трудом. Отмечается бледность кожных покровов или периоральный цианоз. Проявления обструктивного бронхита у детей могут сопровождаться шейным лимфаденитом. Бронхообструкция держится 3-7 дней, исчезает постепенно по мере стихания воспалительных изменений в бронхах.
У детей первого полугодия, особенно соматически ослабленных и недоношенных, может развиваться наиболее тяжелая форма обструктивного синдрома — острый бронхиолит, в клинике которого преобладают признаки тяжелой дыхательной недостаточности. Острый обструктивный бронхит и бронхиолит нередко требуют госпитализации детей, поскольку данные заболевания приблизительно в 1% случаев заканчиваются летальным исходом. Затяжное течение обструктивного бронхита наблюдается у детей с отягощенным преморбидным фоном: рахитом, хронической ЛОР-патологией, астенизацией, анемией.
Диагностика
Клинико-лабораторное и инструментальное обследование детей с обструктивным бронхитом проводится педиатром и детским пульмонологом; по показаниям ребенку назначаются консультации детского аллерголога-иммунолога, детского отоларинголога и других специалистов. При аускультации выслушивается удлиненный выдох, разнокалиберные влажные и рассеянные сухие хрипы с двух сторон; при перкуссии над легкими определяется коробочный оттенок.
На рентгенограммах органов грудной клетки выражены признаки гипервентиляции: повышение прозрачности легочной ткани, горизонтальное расположение ребер, низкое стояние купола диафрагмы. В общем анализе крови может выявляться лейкопения, лимфоцитоз, небольшое увеличение СОЭ, эозинофилия. При исследовании газового состава крови обнаруживается умеренная гипоксемия. В случае необходимости дополнительно проводится иммунологическое, серологическое, биохимическое исследование крови; определение ДНК основных респираторных патогенов в крови методом ПЦР, постановка аллергологических проб. Выявлению возбудителей могут способствовать микроскопическое исследование мокроты, бакпосев мокроты на микрофлору, исследование смывов из носоглотки.
При обструктивном бронхите у детей необходимо исследование дыхательных объемов (ФВД), в том числе с лекарственными пробами. С целью визуальной оценки состояния слизистой оболочки бронхов, проведения бронхоальвеолярного лаважа, цитологического и бактериологического исследования промывных вод детям с обструктвиным бронхитом выполняется бронхоскопия.
Повторные эпизоды обструктивного бронхита требуют дифференциальной диагностики с бронхиальной астмой у детей.
Лечение обструктивного бронхита у детей
Терапия обструктивного бронхита у детей раннего возраста проводится в стационаре; более старшие дети подлежат госпитализации при тяжелом течении заболевания. Общие рекомендации включают соблюдение полупостельного режима и гипоаллергенной (преимущественно молочно-растительной) диеты, обильное питье (чаи, отвары, морсы, щелочные минеральные воды). Важными режимными моментами служат увлажнение воздуха, регулярная влажная уборка и проветривание палаты, где лечатся дети с обструктивным бронхитом.
При выраженной бронхообструкции активно применяется кислородотерапия, горячие ножные ванны, баночный массаж, удаление слизи из верхних дыхательных путей электроотсосом. Для снятия обструкции целесообразно использовать ингаляции адреномиметиков (сальбутамола, тербуталина, фенотерола) через небулайзер или спейсер. При неэффективности бронхолитиков лечение обструктивного бронхита у детей дополняется кортикостероидами.
Для разжижения мокроты показано применение препаратов с муколитическим и отхаркивающим эффектами, лекарственных и щелочных ингаляций. При обструктивном бронхите детям назначаются спазмолитические и противоаллергические средства. Антибактериальная терапия проводится только в случае присоединения вторичной инфекции.
С целью обеспечения адекватного дренажа бронхиального дерева детям с обструктивным бронхитом показана дыхательная гимнастика, вибрационный массаж, постуральный дренаж.
Прогноз и профилактика
Около 30-50% детей склонны к повторению обструктивного бронхита в течение одного года. Факторами риска рецидива бронхообструкции служат частые ОРВИ, наличие аллергии и очагов хронической инфекции. У большинства детей эпизоды обструкции прекращаются в дошкольном возрасте. Бронхиальная астма развивается у четверти детей, перенесших рецидивирующий обструктивный бронхит.
К мерам профилактики обструктивного бронхита у детей относится предупреждение вирусных инфекций, в том числе при помощи вакцинации; обеспечение гипоаллергенной среды, закаливание, оздоровление на климатических курортах. После перенесенного обструктивного бронхита дети находятся на диспансерном наблюдении у педиатра, возможно — детского пульмонолога и аллерголога.
ООБ
– острый бронхит, протекающий с синдромом
бронхиальной обструкции, т.е. экспираторной
одышкой.
Этиология:
респираторные вирусы, микоплазма,
хламидии, у детей раннего возраста –
РС-вирус, ЦМВ, парагрипп-3, аденовирус.
Предрасполагает: курение матери во
время б-ти, рассивное курение, грязный
воздух, фетальный алкогольный синдром,
ЗВУР, экссудативно-катаральная и
лимфатико-гипопластическая аномалия
конситуции.
Патогенез:
сужение дыхательных путей мб из-за
скопления материала в просвете, утолщения
стенки, сокращения бронхиальных мышц,
разрушения дыхательных путей и компрессии
бронха. У детей чаще – от скопления
слизи и отека слизистой бронха. Спазм
мускулатуры чаще при аллергических
бронхитах. Из-за сужения бронхов выдох
становится свистящим, шумным. Нарушается
мукоцилиарный клиренс и мокрота отходит
хуже, скапливается в просвете бронхов.
Нарушаются свойства слизи, возникает
дефект местного и секреторного им-та,
дефект макрофагальной системы.
Гиперреактивность бронхов, гипертрофия
мышечной тк, гиперплазия и метопалзия
слизистой бронхов.
Клиника:
интоксикация, лихорадка. Признаки
экспираторного затруднения дыхания
могут появиться сразу или на 3-5 день
болезни. Постепенно увеличивается
частота дыхания, продолжительность
выдоха. Дыхание шумное, свистящее,
выслушивается над всей поверхностью
легких. Возможно услышать хрипы на
расстоянии. Возможно появление влажных
мелкопузырчатых хрипов у младших детей.
При усилении одышки начинается участие
вспомогательной мускулатуры. Возможно
– периоральный цианоз, бледность кожи,
беспокойство ребенка, вынужденное
положение. Перкуторно признаки повышения
воздушности легких – уменьшение границ
относительной сердечной тупости,
коробочный звук. Гр кл увеличена в
переднее-заднем размере. Ртг: усиление
легочного рисунка, расширение корней,
опущение куполов диафрагмы, повышение
прозрачности легочных полей, ребра
горизонтально.
Лечение:
госпитализация при тяжелом и сред тяж
течении, кислородотерапия. во воремя
лихорадки и 2-3 дня после нее постельный
режим. Затем щадящий режим. Диета
молочно-растительная, пища термически
и механически щадящая, легкоусвояемая,
богатая витаминами. В лихорадку –
обильное питье, в тч отвары шиповника,
клюквы, молоко с мелом, чай с лимоном,
минвода. Симптоматически: селек В2-ам,
холинолитики (атровент), Беродуал. При
нетяжелой обструкции – сальбутомол
внутрь. Можно через спейсеры или
небулайзер . если нет эф-та, то вм вводят
алупент или сальбутамол. Эуфиллин
внутрь, в/в. Если нет эф-та и нарастает
ДН, то пименяют стероиды. Аб при
неосложненных формах не показаны. ЛФК,
вибромассаж с постуральным дренажем.
20) Бронхиолит у детей. Этиология, патогенез, клиника, лечение, профилактика, диспансерное наблюдение
Заболевание
преимущественно детей первых 2 лет
жизни (чаще в 1-3 мес) с генерализованным
обструктивным поражением бронхиол и
мелких бронхов.
Этиология:
вирусы – РС, парагрипп-3, ЦМВ, аденовирус,
микоплазма, хламидии.
Патогенез:
двустороннее диффузное поражение
бронхиол. Десквамация их эпителия,
замещение эпителием без ресничек.
Инфильтрация лимфоцитами перибронхиального
пространства, отек подслизистой и
адвентиции. Слущенный эпителий, волокна
фибрина, слизь образуют пробки в
бронхиолах и закупоривают их. В
зависимости от степени обструкции,
коллатеральной вентиляции происходит
или коллапс, или гиперинфляция участков
легкого, выраженность ДН. Затруднение
выдоха. Часто ДН, гиперкапния при
тахипное (более 70). Гипоксемия приводит
к легочной гипертензии и др рас-вам
гемодинамики. Вздутие легких за счет
компенсаторной гипервентиляции
непораженных участков и повышения
воздушности из-за клапанного механизма.
При неосл течении регенерация эпителия
начинается на 3-4 день, к 4 дню уменьшается
гиперсекреция. Полное восстановление
эпителия – к 15 дню. При тяжелом течении,
вызванного РС-инф, наблюдается высокий
титр специфических IgЕ,
повышение лейкотриена С4, гамма-интерферона
и др провоспалительных ИЛ, гистамина.
Клиника:
предшествует ринит, назофарингит, на
2-4 день состояние ухудшается, признаки
интоксикации, навязчивый, сухой (который
быстро переходит во влажный) кашель,
одышка (60-80 в мин), затруднение дыхания,
участие вспомогательных мышц, втяжение
податливых мест. Бледность, периоральный
цианоз, тахикардия. Расширение гр кл,
коробочный звук над легкими. Опущение
диафрагмы, а с ней печени и селезенки.
Глухость тонов, границы тупости сужены.
Аускультативно над легкими множество
незвучных мелкопузрчатых и крепитирующих
хрипов на вдохе и в самом начале выдоха,
а свистящие сухие – на выдохе. После
кашля исчезают только влажные хрипы.
Дистанционные хрипы. Периоды апноэ.
При выраженной одышке – эксикоз. Т
высока, но мб и норм. Тяжесть обстуркции
оценивается по спец таблице, где
учитывают ЧД, цианоз, хрипы, участие
вспомогательной мускулатуры. ОАК:
снижение или норма лей, повышение СОЭ.
Ртг: повышенная прозрачность легких,
опущение диафрагмы, небольшие участки
уплотнения (ателектазы).
Лечение:
госпитализация, кислородотерапия. При
неэффективности – СРАР, а при стойкой
гиперкапнии – ИВЛ. Обильное питье, а
при резком обезвоживании и эл-лит
рас-вах – инфузионная терапия. При
ЛЖ-недост – диуретики, сердечные
гликозиды. Селективные В2-агонисты
показаны детям с атопическим диатезом
(сальбутомол). ГКС при недостаточности
н/поч, при подозрении на облитерирующий
бронхиолит, ДН-3 (местно – будесонид,
пульмикорт, и парентерально – преднизалон
вв), отменить при купировании обструкции.
А/б при хр очагах инф, длительности
бронхиолита более 5-7 дней, выраженном
лейкоцитозе (более 15), нейтрофиллезе,
СОЭ более 30. вв эуфиллин, а внутрь –
при апноэ и легочной гипертензии.
Постуральный и вибромассаж.
Профилактика:
закаливание, рац питание, предупреждение
контактов с инф больными, анаферон в
профилактических дозах. Интерферон
при первых признаках ОРВИ. Мытье рук.
В период разгара РС-инф у детей с БЛД,
муковисцидозом, пороками сердца показан
в/м паливизумаб (моноклональные а/т к
белку РС-вируса).
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Ведущие специалисты в области педиатрии:

Карпов Владимир Владимирович
Карпов Владимир Владимирович — профессор, врач -педиатр
Подробнее

Забродина Александра Андреевна
Забродина Александра Андреевна — Врач-педиатр
Подробнее

Андриященко Ирина Ивановна
Андриященко Ирина Ивановна врач педиатр высшей квалификационной категории.
Подробнее
 Редактор страницы: врач травматолог-ортопед Крючкова Оксана Александровна
Редактор страницы: врач травматолог-ортопед Крючкова Оксана Александровна

Бронхит у ребенка: классификация, клиника, диагностика, лечение
Бронхит у детей: классификация
По происхождению выделяют:
- Первичный бронхит. Данный вид заболевания развивается изначально в бронхах и поражает только само бронхиальное дерево
- Вторичный бронхит. Данный вид развивается как осложнение на уже существующий воспалительный процесс
По течению выделяют:
- Острый бронхит
- Хронический бронхит
- Рецидивирующий бронхит
По протяженности бронхит у детей делится на:
1 Ограниченный – воспалительный процесс затрагивает только один сегмент или долю
2 Диффузный – воспалительный процесс затрагивает бронхиальное дерево с 2-х сторон.
По характеру воспалительной реакции делится на:
- Катаральный
- Гнойный
- Фибринозный
- Геморрагический
- Язвенный
- Некротический
- Смешанный
По этиологии делится на:
- Вирусный
- Бактериальный
- Вирусно-бактериальный
- Грибковый
- Ирритационный
- Аллергический
По наличию обструктивного компонента выделяют:
- Обструктивный бронхит
- Необструктивный бронхит
Бронхит у ребенка: клиническая картина

Бронхит у ребенка: классификация, клиника, диагностика, лечение
Для острого бронхита характерно:
В начальной стадии у ребенка наблюдаются все признаки вирусной инфекции, а именно – подкашливание, боль и чувство саднения в горле, незначительная осиплость голоса, заложенность носа или насморк, конъюнктивит. Затем подкашливание переходит в стойкий кашель, носящий навязчивый сухой характер в первые несколько дней от развития заболевания. Затем к пятому дню кашель становится влажным продуктивным, начинает отделяться мокроты слизистого или слизисто-гнойного характера. Помимо кашля у ребенка повышается температура тела до 38-38,5*С. Такая температура сохраняется примерно от 3 до 10 дней. Также можно отметить наличие на пациентов потливости, общего недомогания, боли в грудной клетке при кашле (о наличии боли могут сказать дети более старшего возраста, у совсем маленьких детей необходимо ориентироваться на данные клиники и физикального осмотра), у детей раннего возраста возможно развитие одышки. По течению острый бронхит имеет благоприятный прогноз: при должном лечении, которое назначает врач-педиатр, данное заболевание проходит за 2 недели.
Иногда возможен переход из острого процесса в бронхопневмонию или в хронический процесс. Если у пациента наблюдается хронический рецидивирующий бронхит, то в ряде случаев его обострение происходит до 4 раз в год.
Если у пациента наблюдается острый бронхиолит (характерен для детей до 1 года), то наблюдаются следующие симптомы: повышение температуры тела, лихорадка, интоксикация, дыхательная недостаточность (причем ее выраженность зависит от степени поражения дыхательных путей – это тахипноэ, цианоз носогубного треугольника, экспираторная одышка, акроцианоз). Как осложнения при данном виде поражения дыхательных путей могут развиться асфиксия и апноэ.
Если у ребенка развивается обструктивный бронхит, то наблюдаются следующие симптомы:
- Обструкция бронхиальных путей
- Приступообразный кашель
- Шумное свистящее дыхание
- Удлиненный выдох
- Дистанционные хрипы
- Тахипноэ (выражено в меньшей степени)
- Одышка (выражена в меньшей степени)
- Участие в дыхании вспомогательной мускулатуры (выражено в меньшей степени)
Данный вил бронхита может осложниться тяжелой дыхательной недостаточностью и привести к развитию острого легочного сердца.
Аллергический бронхит у ребенка сопровождается следующей клиникой:
- Потливость
- Слабость
- Кашель. Причем отмечается обильное отделение мокроты
Данный вид заболевания имеет рецидивирующее течение, может сочетаться с такими патологиями как, аллергический конъюнктивит, аллергический ринит, атопический дерматит. Как осложнение аллергического бронхита может развиться бронхиальная астма или астматический статус.
Хронический бронхит характеризуется следующими симптомами:
- Кашель. Может иметь сухой характер в период ремиссии, или влажный в период, когда у пациента наблюдаются обострения.
- Плохое отхождение мокроты. Мокрота при данном виде бронхита отхаркивается с большим трудом, ее немного, по характеру она слизисто гнойная или гнойная.
- Лихорадка
Данный вид бронхита характеризуется тем, что происходит периодическое обострение воспалительного процесса – от 2 до 3 раз за год, и эти обострения длятся более 2-3 лет подряд. Может осложнится тем, что происходит развитие такого заболевания как деформирующий бронхит или бронхоэктатическая болезнь.
Диагностические мероприятия для выявления данной патологии
Итак, кто же проводит диагностические мероприятия? Во-первых, это врач педиатр.
Именно данный специалист проводит так называемую первичную диагностику патологии.
Помимо данного специалиста ребенка с диагнозом бронхит обязательно должен осмотреть врач пульмонолог и аллерголог иммунолог. Причем изначально диагностика начинается с общего осмотра, пальпации и перкуссии, аускультации грудной клетки малыша. Проще говоря, надо прослушать, простучать и продавать грудную клетку, для того, чтобы понять есть ли хрипы, есть ли какие-то болевые ощущения и многое другое.
При аускультации – прослушивании грудной клетки врач отмечает наличие хрипов, их характер – сухие или влажные, их калибр.
Далее дело за лабораторной диагностикой. Выполняется общий анализ крови, в нем отмечается наличие повышенных лейкоцитов, лимфоцитоз, СОЭ увеличено. Возможна эозинофилия (характерна для аллергического бронхита). Исследование газового состава крови показано при таком заболевании как бронхиолит и необходимо для того, чтобы определить степень гипоксемии.
Выполняется также анализ мокроты. Возможно проведение бронхоскопии, рентгеновского исследования легких, исследование функции внешнего дыхания.
Лечебные мероприятия
- Постельный режим
- Покой
- Обильное питье
- Полноценное питание
- Противовирусные препараты
- Антибактериальные препараты
- Противогрибковые препараты
- Муколитики
- Отхаркивающие препараты
- Противокашлевые препараты
- Аэрозольные бронхолитики
- Антигистаминные препараты
- Кортикостероидные препараты
- Бронходилятаторы
- Физиотерапия – ингаляции, микроволновая терапия
Необходимо понимать, что назначение каких-либо лекарств может выполнять только врач педиатр или пульмонолог!!! Поэтому перед тем. Как давать какие-либо лекарства ребенку необходимо проконсультироваться с врачом!!!!
Уважаемые пациенты, мы предоставляем возможность записаться напрямую на прием к доктору, к которому вы хотите попасть на консультацию. Позвоните нам, с Вами свяжется дежурный врач и вы получите ответы на все вопросы. Предварительно, рекомендуем Вам изучить раздел О Нас.
Как записаться на прием к доктору?
1) Позвонить по номеру 8-863-322-03-16.
2) Вам ответит дежурный врач.
3) Расскажите о том, что Вас беспокоит. Будьте готовы, что доктор попросит Вас рассказать максимально подробно о своих жалобах с целью определения специалиста, требующегося для консультации. Под руками держите все имеющиеся анализы, особенно, недавно сделанные!
4) Вас свяжут с вашим будущим лечащим доктором (профессором, доктором, кандидатом медицинских наук). Далее Вы будете оговаривать место и дату консультации — с тем врачем, который будет Вас лечить.

Бронхит у ребенка: классификация, клиника, диагностика, лечение
В: ОК 31.10.2017
ОПТ. ОК. 31.10.2017


