Обструктивный бронхит код болезни
Острый обструктивный бронхит – остро протекающее воспалительное заболевание дыхательных путей, поражающее бронхи среднего и мелкого калибра. Оно протекает c синдромом бронхиальной обструкции, связанной с бронхоспазмом, отеком слизистой бронхов и гиперсекрецией слизи.
Острый обструктивный бронхит (код по МКБ 10 острого бронхита – J20) чаще диагностируется у детей раннего возраста.
 Острый обструктивный бронхит проявляется сильным кашлем, одышкой и ухудшением общего самочувствия
Острый обструктивный бронхит проявляется сильным кашлем, одышкой и ухудшением общего самочувствия
Причины и факторы риска
К развитию острого обструктивного бронхита у взрослых и детей приводит инфицирование следующими микроорганизмами:
- риновирусы;
- аденовирусы;
- вирус парагриппа 3-го типа;
- вирусы гриппа;
- респираторно-синцитиальные вирусы;
- вирусно-бактериальные ассоциации.
При проведении бактериологического исследования в смывных водах с бронхов нередко выделяют хламидии, микоплазмы, вирус герпеса.
Прогноз благоприятный. При адекватном лечении заболевание заканчивается выздоровлением в течение 7–21 дня.
Если посмотреть истории болезней людей, страдающих обструктивным бронхитом, то можно заметить, что у многих из них в анамнезе имеются указания на ослабленный иммунитет, частые респираторные заболевания, повышенный аллергический фон.
Сочетание неблагоприятных факторов окружающей среды и наследственной предрасположенности провоцирует развитие воспалительного процесса, поражающие мелкие и средние бронхи, а также окружающие их ткани. Этот приводит к нарушению движения ресничек клеток мерцательного эпителия. В дальнейшем происходит постепенное замещение мерцательных клеток бокаловидными. Морфологические изменения слизистой оболочки бронхов сопровождаются и изменением состава бронхиальной слизи, что приводит развитию мукостаза и обструкции (блокады) бронхов мелкого калибра. Это, в свою очередь, провоцирует нарушения вентиляционно-перфузионного соотношения.
В бронхиальной слизи снижается содержание лизоцима, интерферона, лактоферона и других факторов неспецифического местного иммунитета, которые в норме обеспечивают антибактериальную и противовирусную защиту. В результате в вязком и густом секрете начинают активно размножаться патогенные микроорганизмы (бактерии, грибы, вирусы), что поддерживает активность воспаления.
В патологическом механизме развития обструкции бронхов немаловажное значение имеет активация холинергических рецепторов вегетативного отдела нервной системы, что и приводит к возникновению бронхоспастической реакции.
Все описанные выше процессы и приводят к спазму гладкой мускулатуры бронхов и отечности их слизистой оболочки, гиперсекреции слизи.
При высокой аллергизации организма бронхит может принять рецидивирующее или хроническое течение и со временем трансформироваться в астматический, а затем в бронхиальную астму.
Симптомы
Заболевание начинается остро и характеризуется развитием бронхиальной обструкции и инфекционного токсикоза, признаками которого являются:
- общая слабость;
- головная боль;
- субфебрильная температура (т. е. не превышающая 38 °С);
- диспепсические расстройства.
В клинической картине острого бронхита с признаками обструкции ведущее значение принадлежит респираторным нарушениям. Больных беспокоит навязчивый кашель, который усиливается в ночное время. Он может быть сухим или влажным, с отхождением слизистой мокроты. У взрослых людей, страдающих гипертонической болезнью, в мокроте могут присутствовать прожилки крови.
Возникает и усиливается одышка. Во время вдоха происходит раздувание крыльев носа, а в акте дыхания принимает участие вспомогательная мускулатура (мышцы брюшного пресса, плечевого пояса, шеи).
При аускультации легких обращают внимание на свистящий удлиненный выдох и хорошо слышимые (нередко даже на расстоянии) сухие хрипы.
Читайте также:
Как поднять иммунитет ребенку?
6 частых ошибок при гриппе
6 правил приема антибиотиков
Диагностика
Диагностика острого бронхита с обструкцией строится на данных клинической картины и физикального обследования пациента, результатов инструментальных и лабораторных методов исследования:
- Аускультация легких. У пациентов выявляют жесткое дыхание, свистящие сухие хрипы. После откашливания количество и тональность хрипов изменяется.
- Рентгенография легких. На рентгенограмме отмечают усиление корней легких и бронхиального рисунка, эмфизему легочных полей.
- Лечебно-диагностическая бронхоскопия. В ходе процедуры врач осматривает слизистую оболочку бронхов, производит забор мокроты для лабораторного исследования и при необходимости может выполнить бронхоальвеолярный лаваж.
- Бронхография. Данная диагностическая процедура показана при подозрении на наличие бронхоэктазов.
- Исследование функции внешнего дыхания (ФВД). Наибольшее значение в диагностике имеют пневмотахометрия, пикфлоуметрия, спирометрия. На основании полученных результатов определяется обратимость и степень обструкции бронхов, степень нарушения легочной вентиляции.
- Лабораторные исследования. Пациенту выполняют общие анализы мочи и крови, биохимическое исследование крови (исследуются фибриноген, общий белок и белковые фракции, глюкоза, креатинин, аминотрансферазы, билирубин). Для оценки степени дыхательной недостаточности показано определение кислотно-основного состояния крови.
Если посмотреть истории болезней людей, страдающих обструктивным бронхитом, то можно заметить, что у многих из них в анамнезе имеются указания на ослабленный иммунитет, частые респираторные заболевания, повышенный аллергический фон.
Острый бронхит с обструкцией требует проведения дифференциальной диагностики с рядом других заболеваний органов дыхания:
- бронхиальная астма;
- бронхоэктатическая болезнь;
- тромбоэмболии легочной артерии (ТЭЛА);
- рак легких;
- туберкулез легких.
Лечение острого обструктивного бронхита
В педиатрии диагностика и лечение заболевания осуществляются на основании клинических рекомендаций «Острый обструктивный бронхит у детей». Больному ребенку назначают полупостельный режим. В помещении следует проводить регулярную влажную уборку и проветривание. Пища должна быть легкоусвояемой, ее подают в теплом виде. Обязательно обильное теплое питье, что способствует разжижению мокроты и лучшему ее откашливанию.
 Важным элементом лечения бронхита является обильный питьевой режим
Важным элементом лечения бронхита является обильный питьевой режим
Медикаментозная терапия обструктивного воспаления бронхов проводится только по назначению врача и может включать в себя:
- противовирусные препараты (рибавирин, интерферон);
- спазмолитики (дротаверин, папаверин);
- муколитики (амброксол, ацетилцистеин);
- бронхолитические ингаляторы (фенотерола гидробромид, орципреналин, сальбутамол).
Антибиотики назначают только при присоединении вторичной бактериальной инфекции. Чаще всего применяют цефалоспорины, бета-лактамы, тетрациклины, фторхинолоны, макролиды.
С целью улучшения отхождения мокроты проводят вибрационный, перкуторный или общий массаж спины, рекомендуют занятия дыхательной гимнастикой.
Прогноз и профилактика
Прогноз благоприятный. При адекватном лечении заболевание заканчивается выздоровлением в течение 7–21 дня. При высокой аллергизации организма бронхит может принять рецидивирующее или хроническое течение и со временем трансформироваться в астматический, а затем в бронхиальную астму.
Заболевание начинается остро и характеризуется развитием бронхиальной обструкции и инфекционного токсикоза.
Профилактика строится на проведении мероприятий, направленных на повышение общих защитных сил организма (правильное питание, занятия спортом, прогулки на свежем воздухе, отказ от вредных привычек).
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.

Сильный сухой кашель и одышка
Главной задачей Международной классификации болезней десятого пересмотра, разработанной в 1990 году, является создание своеобразной базы данных, облегчающей систематизированную регистрацию, анализ и интерпретацию информации по заболеваемости, распространенности и смертности от различных патологий. А как классифицируется хронический и острый обструктивный бронхит: код по МКБ 10 этих заболеваний имеет свои особенности.
Буквенно-цифровой код – основа МКБ
МКБ нашла широкое применение не только в исследованиях эпидемиологов, статистов и других представителей звена здравоохранения, но и на всех уровнях практической медицины. С помощью короткого буквенно-цифрового кода можно сформулировать любое заболевание или другие проблемы, связанные со здоровьем.
Это обеспечивает удобство:
- Фиксации;
- Хранения;
- Извлечения;
- Обсуждения;
- Анализа полученных данных.
Например, все болезни органов дыхания имеют код, состоящий и буквы J и двузначного числа (00-99).
Это интересно. Необходимо знание МКБ и при заполнении больничных листов. Прямого указания диагноза в них быть не должно – врач заносит только буквенно-цифровой код, позволяющий сохранить конфиденциальность данных.
Основы классификации
Обструктивным бронхитом в медицине называют заболевание, сопровождающееся воспалительным поражением бронхов среднего и мелкого калибра, их гиперреактивностью и спазмом, а также прогрессирующим нарушением вентиляции лёгких.
Чаще всего развитие заболевания связано с действием вирусов. Не исключено влияние и таких микроорганизмов, как хламидии и микоплазмы.
К типичным симптомам патологии можно отнести:
- экспираторную одышку (затруднен выдох);
- кашель с трудноотделяемой вязкой мокротой;
- свистящее дыхание;
- признаки дыхательной недостаточности.

Воздух с трудом поступает в легкие по суженным бронхам
Диагностика патологии основана на типичных жалобах, объективном статусе, данных аускультации лёгких, рентгенографии и исследовании функций внешнего дыхания.
В лечении врачебная инструкция предусматривает использование:
- бронхолитических средств;
- ингаляций с кортикостероидами;
- спазмолитиков;
- антибиотиков;
- муколитиков.
Общепринятой классификацией бронхита считается деление его по течению на острый и хронический. Об особенностях этих форм заболевания – в разделах ниже и видео в этой статье.
Обратите внимание! По МКБ 10 острый обструктивный бронхит относится к классу X (болезни органов дыхания). Так же классифицируется и хроническая форма патологии.
Острый
Острая обструкция бронхов по МКБ 10 имеет код J20. В некоторых случаях после точки указывается ещё одна цифра – она отражает определенного возбудителя.
Таблица: Классификация острого бронхита по этиологии:
| Код по МКБ | Установленный возбудитель |
| J20.0 | Mycoplasma pneumoniae |
| J20.1 | Палочка Афанасьева-Пфейффера |
| J20.2 | Стрептококк |
| J20.3 | Вирус Коксаки |
| J20.4 | Вирус парагриппа |
| J20.5 | Респираторный синтициальный вирус |
| J20.6 | Риновирус |
| J20.7 | Эховирус |
| J20.8 | Другие уточнённые возбудители |
| J20.9 | Возбудитель не был определен |

Возбудителями бронхита могут быть как вирусы, так и бактерии, а также атипичные формы жизни
Обратите внимание! Острая бронхопатия чаще диагностируется в детском возрасте и значительно реже у взрослых. Это связано с физиологически повышенной реактивностью бронхов, присущей маленьким пациентам.
Как правило, симптомы острой формы заболевания развиваются на фоне инфекции верхних дыхательных путей – назофарингита, синусита, аденоидита. Течение патологии острое.
У больного повышается температура тела (обычно не выше 38-38,5 °С) и развиваются следующие симптомы:
- общая слабость, утомляемость;
- снижение аппетита;
- сухой малопродуктивный кашель с трудно отделяемой вязкой мокротой;
- экспираторная одышка.

Особенно опасна бронхиальная обструкция в детском возрасте
При тяжелом течении возможно присоединение признаков дыхательной недостаточности:
- начальная стадия – отсутствие симптомов ДН в состоянии покоя; при физической нагрузке возможно усиление одышки, повышение ЧДД;
- субкомпенсированная стадия – одышка в покое, ортопное, участие вспомогательной мускулатуры в акте дыхания, цианоз носогубного треугольника, тахикардия и тахипноэ;
- декомпенсированная стадия – вынужденное положение больного, выраженная синюшность кожи и слизистых, снижение артериального давления;
- терминальная стадия – состояние больного очень тяжёлое, возможно угнетение сознания вплоть до комы, появление патологического дыхания (Чейн-стокса, Биота).
Обратите внимание! Медицинская помощь при явлениях дыхательной недостаточности должна быть оказана как можно раньше. Цена промедления – человеческая жизнь.
Диагностика и лечение острой формы воспаления дыхательных путей лёгкой и средней степени тяжести проводится амбулаторно. Тяжёлое течение заболевания – показание для срочной госпитализации. Терапия в стационаре требуется и маленьким пациентам первого года жизни вне зависимости от тяжести состояния.
Хронический
Хронический обструктивный бронхит имеет код J44 (по МКБ – другая ХОБЛ).
Этой буквенно-цифровой комбинацией кодируется:
- собственно бронхит;
- трахеобронхит;
- эмфизематозный бронхит с закупоркой дыхательных путей;
- бронхит с эмфиземой.
Главными факторами развития хронического воспаления бронхов с обструкцией служат:
- курение (как активное, так и пассивное);
- Работа на вредных производствах (например, при контакте с кремнием, кадмием);
- Неблагоприятные условия внешний среды, высокая загрязнённость воздуха.

Каждая выкуренная сигарета отрицательно влияет на здоровье
Обратите внимание! Согласно статистике, чаще рассматриваемым недугом болеют мужчины – шахтеры, металлурги, работники сельскохозяйственной промышленности.
Как и при острой форме заболевания, основу клинической картины бронхита составляют кашель и одышка. Кашель носит сухой, малопродуктивный характер.
В день возможно выделение небольшого количества мокроты, но оно не приносит облегчения – першение и дискомфорт в груди сохраняются долгое время. Общие признаки интоксикации выражены незначительно: возможно развитие слабости, повышенной утомляемости, снижения работоспособности. Температура тела при хроническом бронхите, как правило, остаётся нормальной.
По рекомендации Российского общества пульмонологов степень тяжести хронического обструктивного воспаления оценивается с помощью одного из показателей спирометрии – объема форсированного выдоха за одну секунду:
- I стадия — ОФВ1 снижено не более, чем на 50%. На этом этапе признаки ДН выражены незначительно, качество жизни больного практически не страдает. Показаны регулярные посещения участкового терапевта, профилактические мероприятия, направленные на уменьшение числа обострений. Диспансерное наблюдение у пульмонолога не требуется.
- II стадия — ОФВ1 составляет 35-49% от должного. Качество жизни пациента снижается, требуется постоянное поддерживающее лечение и наблюдение пульмонолога.
- III стадия — ОФВ1 менее 35%. Тяжелая форма патологии, характеризующаяся резким снижением толерантности к физическим нагрузкам, появлением признаков дыхательной недостаточности в состоянии покоя. Пациенту требуется регулярное стационарное и поддерживающее амбулаторное лечение.

ОФВ1 определяется с помощью спирометрии (на фото)
Целью терапии хронического обструктивного бронхита является замедление прогрессирования патологического процесса, уменьшение частоты и продолжительности приступов бронхоспазма, улучшение качества жизни. План лечения составляется врачом индивидуально в зависимости от клинических проявлений и данных инструментальных обследований.

План терапии бронхита составляется только после тщательного обследования
Таким образом, обструктивный бронхит может классифицироваться по течению, что нашло своё отражение в МКБ десятого пересмотра, и по степени тяжести. Любая форма заболевания требует обращения к специалисту для проведения своевременных и комплексных лечебно-диагностических мероприятий.
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Обструктивный бронхит у детей.

Обструктивный бронхит у детей
Описание
Обструктивный бронхит у детей. Воспалительное поражение бронхиального дерева, протекающее с явлением обструкции, т. Е. Нарушением проходимости бронхов. Течение обструктивного бронхита у детей сопровождается малопродуктивным кашлем, шумным свистящим дыханием с форсированным выдохом, тахипноэ, дистанционными хрипами. При диагностике обструктивного бронхита у детей учитываются данные аускультации, рентгенографии грудной клетки, спирометрии, бронхоскопии, исследования крови (общего анализа, газов крови). Лечение обструктивного бронхита у детей проводится с помощью ингаляционных бронхолитиков, небулайзерной терапии, муколитиков, массажа, дыхательной гимнастики.
Дополнительные факты
Бронхиты у детей являются самими распространенными заболеваниями респираторного тракта. У детей раннего возраста воспаление бронхов нередко протекает с бронхообструктивным синдромом, обусловленным отеком слизистой, повышенной бронхиальной секрецией и бронхоспазмом. В первые три года жизни обструктивный бронхит переносят около 20% детей; у половины из них в дальнейшем эпизоды бронхообструкции повторяются, как минимум 2-3 раза.
Дети, неоднократно болеющие острыми и обструктивными бронхитами, составляют группу риска по развитию хронической бронхолегочной патологии (хронического бронхита, облитерирующего бронхиолита, бронхиальной астмы, бронхоэктатической болезни, эмфиземы легких). В связи с этим вопросы трактовки этиологии и патогенеза, клинического течения, дифференциальной диагностики и современного терапевтического лечения являются приоритетными для педиатрии и детской пульмонологии.
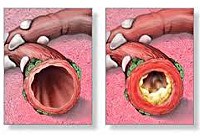
Обструктивный бронхит у детей
Причины
В этиологии обструктивного бронхита у детей первостепенную роль играют респираторно-синцитиальный вирус, вирус парагриппа 3 типа, энтеровирусы, вирусы гриппа, адено- и риновирусы. Подтверждением ведущего значения вирусных возбудителей служит тот факт, что в большинстве наблюдений манифестации обструктивного бронхита у ребенка предшествует ОРВИ.
При повторных эпизодах обструктивного бронхита у детей в смыве с бронхов часто выявляется ДНК персистирующих инфекций — хламидий, микоплазм, герпесвирусов, цитомегаловируса. Часто бронхит с обструктивным синдромом у детей провоцируется плесневым грибком, который интенсивно размножается на стенах помещений с повышенной влажностью. Оценить этиологическое значение бактериальной флоры довольно затруднительно, поскольку многие ее представители выступают условно-патогенными компонентами нормальной микрофлоры дыхательных путей.
Немаловажную роль в развитии обструктивного бронхита у детей играет аллергический фактор – повышенная индивидуальная чувствительность к пищевым продуктам, лекарственным препаратам, домашней пыли, шерсти животных, пыльце растений. Именно поэтому обструктивному бронхиту у детей часто сопутствуют аллергический конъюнктивит, аллергический ринит, атопический дерматит.
Рецидивам эпизодов обструктивного бронхита у детей способствует глистная инвазия, наличие очагов хронической инфекции (синуситов, тонзиллита, кариеса и тд ), активное или пассивное курение, вдыхание дыма, проживание в экологически неблагоприятных регионах.
Патогенез
Патогенез обструктивного бронхита у детей сложен. Вторжение вирусного агента сопровождается воспалительной инфильтрацией слизистой бронхов плазматическими клетками, моноцитами, нейтрофилами и макрофагами, эозинофилами. Выделение медиаторов воспаления (гистамина, простагландинов и тд ) и цитокинов приводит к отеку бронхиальной стенки, сокращению гладкой мускулатуры бронхов и развитию бронхоспазма.
Вследствие отека и воспаления увеличивается количество бокаловидных клеток, активно вырабатывающих бронхиальный секрет (гиперкриния). Гиперпродукция и повышенная вязкость слизи (дискриния) вызывают нарушение функции реснитчатого эпителия и возникновение мукоцилиарной недостаточности (мукостаза). Вследствие нарушения откашливания, развивается обтурация дыхательных путей бронхиальным секретом. На этом фоне создаются условия для дальнейшего размножения возбудителей, поддерживающих патогенетические механизмы обструктивного бронхита у детей.
Некоторые исследователи в бронхообструкции видят не только нарушение процесса внешнего дыхания, но и своего рода приспособительные реакции, которые в условиях поражения реснитчатого эпителия защищают легочную паренхиму от проникновения в нее патогенов из верхних дыхательных путей. Действительно, в отличие от простого бронхита, воспаление с обструктивным компонентом значительно реже осложняется пневмонией у детей.
Для обозначения обструктивного бронхита у детей иногда используются термины «астматический бронхит» и «спастический бронхит», однако они являются более узкими и не отражают всей полноты патогенетических механизмов заболевания.
По течению обструктивный бронхит у детей может быть острым, рецидивирующим и хроническим или непрерывно-рецидивирующим (при бронхолегочной дисплазии, облетирующем бронхиолите и тд ). По степени выраженности бронхиальной обструкции выделяют: легкую (I), среднетяжелую (II), тяжелую (III) степень обструктивного бронхита у детей.
Симптомы
Чаще всего первый эпизод обструктивного бронхита развивается у ребенка на 2-3-м году жизни. В начальном периоде клиническая картина определяется симптомами ОРВИ – повышенной температурой тела, першением в горле, насморком, общим недомоганием. У детей раннего возраста нередко развиваются диспептические симптомы.
Бронхиальная обструкция может присоединяться уже в первые сутки заболевания или через 2-3 дня. При этом отмечается увеличение частоты дыхания (до 50-60 в мин. ) и продолжительности выдоха, который становится шумным, свистящим, слышимым на расстоянии. Кроме тахипноэ, экспираторной или смешанной одышки у детей с обструктивным бронхитом отмечается задействованность в акте дыхания вспомогательной мускулатуры, увеличение переднезаднего размера грудной клетки, втяжение ее уступчивые мест при дыхании, раздувание крыльев носа. Кашель у детей с обструктивным бронхитом малопродуктивный, со скудной мокротой, иногда мучительный, приступообразный, не приносящий облегчения. Даже при влажном кашле мокрота отходит с трудом. Отмечается бледность кожных покровов или периоральный цианоз. Проявления обструктивного бронхита у детей могут сопровождаться шейным лимфаденитом. Бронхообструкция держится 3-7 дней, исчезает постепенно по мере стихания воспалительных изменений в бронхах.
У детей первого полугодия, особенно соматически ослабленных и недоношенных, может развиваться наиболее тяжелая форма обструктивного синдрома — острый бронхиолит, в клинике которого преобладают признаки тяжелой дыхательной недостаточности. Острый обструктивный бронхит и бронхиолит нередко требуют госпитализации детей, поскольку данные заболевания приблизительно в 1% случаев заканчиваются летальным исходом.
Диагностика
Клинико-лабораторное и инструментальное обследование детей с обструктивным бронхитом проводится педиатром и детским пульмонологом; по показаниям ребенку назначаются консультации детского аллерголога-иммунолога, детского отоларинголога и других специалистов.
При аускультации выслушивается удлиненный выдох, разнокалиберные влажные и рассеянные сухие хрипы с двух сторон; при перкуссии над легкими определяется коробочный оттенок.
На рентгенограммах органов грудной клетки выражены признаки гипервентиляции: повышение прозрачности легочной ткани, горизонтальное расположение ребер, низкое стояние купола диафрагмы. В общем анализе крови может выявляться лейкопения, лимфоцитоз, небольшое увеличение СОЭ, эозинофилия. При исследовании газового состава крови обнаруживается умеренная гипоксемия. В случае необходимости дополнительно проводится иммунологическое, серологическое, биохимическое исследование крови; определение ДНК основных респираторных патогенов в крови методом ПЦР, постановка аллергологических проб. Выявлению возбудителей могут способствовать микроскопическое исследование мокроты, бакпосев мокроты на микрофлору, исследование смывов из носоглотки.
При обструктивном бронхите у детей необходимо исследование дыхательных объемов (ФВД), в том числе с лекарственными пробами. С целью визуальной оценки состояния слизистой оболочки бронхов, проведения бронхоальвеолярного лаважа, цитологического и бактериологического исследования промывных вод детям с обструктвиным бронхитом выполняется бронхоскопия.
Повторные эпизоды обструктивного бронхита требуют дифференциальной диагностики с бронхиальной астмой у детей.
Лечение
Терапия обструктивного бронхита у детей раннего возраста проводится в стационаре; более старшие дети подлежат госпитализации при тяжелом течении заболевания. Общие рекомендации включают соблюдение полупостельного режима и гипоаллергенной (преимущественно молочно-растительной) диеты, обильное питье (чаи, отвары, морсы, щелочные минеральные воды). Важными режимными моментами служат увлажнение воздуха, регулярная влажная уборка и проветривание палаты, где лечатся дети с обструктивным бронхитом.
При выраженной бронхообструкции активно применяется кислородотерапия, горячие ножные ванны, баночный массаж, удаление слизи из верхних дыхательных путей электроотсосом. Для снятия обструкции целесообразно использовать ингаляции адреномиметиков (сальбутамола, тербуталина, фенотерола) через небулайзер или спейсер. При неэффективности бронхолитиков лечение обструктивного бронхита у детей дополняется кортикостероидами.
Для разжижения мокроты показано применение препаратов с муколитическим и отхаркивающим эффектами, лекарственных и щелочных ингаляций. При обструктивном бронхите детям назначаются спазмолитические и противоаллергические средства. Антибактериальная терапия проводится только в случае присоединения вторичной инфекции.
С целью обеспечения адекватного дренажа бронхиального дерева детям с обструктивным бронхитом показана дыхательная гимнастика, вибрационный массаж, постуральный дренаж.
Прогноз
Около 30-50% детей склонны к повторению обструктивного бронхита в течение одного года. Факторами риска рецидива бронхообструкции служат частые ОРВИ, наличие аллергии и очагов хронической инфекции. У большинства детей эпизоды обструкции прекращаются в дошкольном возрасте. Бронхиальная астма развивается у четверти детей, перенесших рецидивирующий обструктивный бронхит.
Профилактика
К мерам профилактики обструктивного бронхита у детей относится предупреждение вирусных инфекций, в том числе при помощи вакцинации; обеспечение гипоаллергенной среды, закаливание, оздоровление на климатических курортах. После перенесенного обструктивного бронхита дети находятся на диспансерном наблюдении у педиатра, возможно — детского пульмонолога и аллерголога.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|


