Общепатологический процесс при атеросклерозе
Лекция
2
ОБЩЕПАТОЛОГИЧЕСКИЕ
ПРОЦЕССЫ КАК КАТЕГОРИЯ
ОБЩЕЙ ПАТОЛОГИИ ЧЕЛОВЕКА
Около
70 лет назад выдающийся отечественный
патолог И.В.Давыдовский
писал: «… современная медицина ушла
почти целиком в анализ; синтез отстает,
отстают обобщающие представления,
на которых только и можно построить
более или менее стройное
учение о болезнях». Эти слова в наше
время, пожалуй, еще
более значимы. Однако И.В.Давыдовский
не только призывал
к созданию стройного учения о болезнях,
но сам построил это учение,
название которому «общая патология
человека». Он сделал
то, к чему стремились, но что так и не
смогли осуществить выдающиеся патологи
прошлого.
Еще
В.В.Пашутин (1878) видел в патологии ту
отрасль знания,
в которой должно сконцентрировать все,
что выработано различными
медицинскими науками и что «может
служить к уяснению
патологических процессов во всей их
полноте», причем «с
11
целями
более философскими», поэтому он
считал, что «обобщающие
полеты ума в сфере патологических
явлений совершенно необходимы».
Л.А.Тарасевич (1917) полагал, что общая
патология
как естественное завершение медицинского
образования есть «объединение
разрозненных знаний и фактов в одно
стройное целое
к установке связи между этим целым и
общей биологией, к установке
единого и цельного биологического
мировоззрения». В.К.Линдеман
(1910) смотрел на общую патологию еще шире;
он полагал,
что общая патология «касается явлений
всего органического мира», ее
конечная цель — «установление основных
законов
жизни».
И.В.Давыдовский
считал, что настала пора противопоставить
рассредоточению
современной медицины попытку создания
ее теоретических
основ, уделив особое внимание общим
закономерностям,
лежащим в основе патологических
процессов. При создании
этих теоретических основ он исходил из
положения, что патологические
процессы и болезни — «не что иное,
как частные проявления общих, а именно
биологических закономерностей», что
патология как неотъемлемая часть
биологии может пролить свет
на многие принципиальные вопросы жизни.
При этом общая патология
должна опираться прежде всего на
патологию человека как существа,
стоящего на высоте эволюционного
развития и преломившего
в себе всю сложность отношений животного
мира с
внешней средой. Развивая эти положения
И.В.Давыдовского, Д.С.Саркисов считает,
что дальнейший прогресс общей патологии
не может быть поставлен в зависимость
от развития какой-либо
одной дисциплины или даже группы их.
Общая патология, пишет
он, представляет собой концентрированный
опыт всех отраслей
медицины, оцененный с широких биологических
позиций.
И.В.Давыдовский
формулирует ряд общих положений,
определяющих
методологию изучения общей патологии
человека.
Человека
следует изучать прежде всего как
представителя животного
царства, т.е. как организм, и затем как
социальную личность,
причем изучение человека как социальной
личности не должно
заслонять изучение биологии организма
человека и его специфической
экологии. Это требование вытекает хотя
бы из того,
что закономерности, характеризующие
патологию человека,
являются общебиологическими, поскольку
они присущи всем высшим млекопитающим.Кардинальные
свойства всех живых систем по сути дела
отражают
широчайший диапазон приспособительных
возможностей
живого тела, все структуры и функции
его в конечном счете отражают этот
диапазон. Поэтому «все, что мы называем
физиологическим
или патологическим, является бесконечным
рядом
«плюс»- и «минус»-вариантов
приспособительных актов».
12
Изменчивость
по существу и есть приспособляемость,
т.е. закон
эволюции, которому подчинены все
жизненные процессы, физиологические
и патологические.Единство
структуры (формы) и функции подразумевает
их принципиальную
неделимость. Форма есть закономерное
и необходимое
выражение функции: если функция образует
форму, то и
форма образует данную функцию,
стабилизирует и наследственно
ее закрепляет. Следует подчеркнуть,
что этот тезис отстаивали
выдающиеся отечественные клиницисты,
патологи, физиологи
и философы как прошлого — А.И.Полунин
(1849), М.М.Руднев
(1873), так и настоящего — И.П.Павлов
(1952), Н.Н.Бурденко
(1957), А.И.Струков (1978). Вопрос о сопряжении
структуры
и функции решается в настоящее время
на основе принципа
структурности, если структурность
рассматривать как генетически
детерминированное свойство жизни, как
одно из всеобщих
объективных свойств материальных
систем и процессов. И
тем не менее нередко еще можно встретить,
особенно среди клиницистов,
обсуждение так называемых функциональных
болезней.Теоретическая
мысль не может пассивно следовать за
эмпирическим
знанием. «Прагматический уклон в
науке, фактически
отвергающий изучение общих закономерностей
явлений природы,
выхолащивает идейное содержание науки,
закрывает путь к познанию объективной
истины» — писал И.В.Давыдовский.
Методология
изучения общей патологии определяет
стоящие перед ней в настоящее время
следующие задачи: —
обобщение
фактических данных биологических,
патофизиологических,
генетических, морфологических и других
исследований для формирования
представлений о закономерностях работы
органа,
системы и организма при различных
заболеваниях; —
дальнейшее
изучение типовых общепатологических
процессов;
—
разработка
общих проблем этиологии и патогенеза
болезней человека;
— углубление
учения о нозологии;
—
дальнейшее
развитие философских и методологических
аспектов биологии и медицины:
соотношение структуры и функции, части
и целого, внутреннего и внешнего,
детерминизма, целостности
организма и т.д.; —
разработка
вопросов истории медицины; —
формирование
учения о болезни и теории медицины как
конечная
цель общей патологии.
Если
же, исходя из задач и конечной цели общей
патологии, постараться дать ей определение,
то можно сказать, что общая
патология
—
это учение о наиболее общих закономерностях
па-
13
тологических
процессов, которые лежат в основе любого
синдрома
и любой болезни, независимо от вызывающей
их причины, индивидуальных
особенностей организма, условий
окружающей среды
и т.д. Эти процессы и составляют сущность
общепатологических.
Общепатологические
процессы необычайно
разнообразны, коль
скоро объемлют всю патологию человека.
Среди них выделяют
следующие группы: повреждение, нарушения
крово- и лимфообращения,
дистрофии, некроз, воспаление,
иммунопатологические процессы,
регенерация, процессы приспособления
(адаптации)
и компенсации, склероз, опухоли.
Повреждение
представлено патологией клетки,
тканевыми
дистрофиями и некрозом.
К
нарушениям
кровообращения
относят полнокровие,
малокровие, кровотечение, плазморрагию,
стаз, тромбоз,
эмболию, а к нарушениям лимфообращения
— различные
виды недостаточности лимфатической
системы (механическую,
динамическую, резорбционную).
Среди
дистрофий выделяют паренхиматозные
(белковые,
жировые, углеводные), стромально-сосудистые
(белковые и жировые) и смешанные (нарушения
обмена хромопротеидов, ну-клеопротеидов
и минералов).
Формы
некроза разнообразны; это касается как
этиологических,
так и клинико-морфологических его форм.
Воспаление
как
комплексная местная сосудисто-мезен-химальная
реакция на повреждение чрезвычайно
разнообразно, и это разнообразие зависит
не только от причинного фактора и
структурно-функциональных
особенностей органов и тканей, где
развивается
воспаление, но и от особенностей
реактивности организма человека,
наследственной предрасположенности.
Иммунопатологические
процессы
представлены
как реакциями гиперчувствительности,
так и аутоиммуни-зацией
и иммунодефицитными синдромами.
Регенерация
при
патологии человека может быть как
репаративной,
так и адаптивной; к ней причисляют также
заживление
ран.
Приспособление
(адаптация)
в патологии человека проявляется
гипертрофией (гиперплазией) и атрофией,
организацией, перестройкой тканей,
метаплазией и дисплазией, тогда как
проявлением компенсации
бывают чаще всего гипертрофические
процессы.
Склероз
— разрастание соединительной ткани,
которое завершает
многие патологические процессы, связанные
с тканевой
деструкцией.
Опухоли
объединяют
все вопросы опухолевого роста (морфогенез,
гистогенез, прогрессия опухоли,
противоопухоле-
14
вая
защита), а также структурные особенности
и классификацию всех
новообразований, встречающихся у
человека.
В
последнее время предпринята попытка
подвергнуть ревизии эту
классическую схему систематизации
общепатологических процессов
(Д.В.Саркисов). Предлагается рассматривать
общепатологические
процессы под одним углом зрения —
причастны ли они
к полому (повреждение) или к реакции на
этот полом, т.е. к компенсаторно-приспособительным
реакциям, причем эти последние
рассматриваются в плане «абсолютной»
или «относительной»
их целенаправленности. Однако отнесение
общепатологических
процессов к повреждению или
компенсаторно-приспособительным
реакциям не всегда имеет достаточно
прочное обоснование.
Например, из расстройств кровообращения
полнокровие (видимо, венозное)
предлагается отнести к повреждению, а
тромбоз
— к компенсаторно-приспособительным
реакциям. Тромбоз
рассматривается как реакция на повреждение
внутренней
оболочки (интимы) сосуда, поэтому-то это
компенсаторно-приспособительная
реакция, но не следует забывать, что с
тромбозом
связано развитие некроза ткани (инфаркта),
который ни приспособлением,
ни компенсацией не назовешь. Венозное
полнокровие
автор также рассматривает как реакцию
на повреждение
вены или сердца, ведущее к нарушению
оттока крови. Но венозное
полнокровие, относимое к повреждениям,
может быть причиной
таких процессов, как отек, стаз,
кровотечение, атрофия,
дистрофия, некроз, которые отнесены
также в группу тканевых
повреждений. Нет оснований причислять
к компенсаторно-приспособительным
процессам и воспаление, которое
невозможно без альтерации (повреждения)
и зачастую является основой
нередко смертельных заболеваний. К
компенсаторно-приспособительным
реакциям (реакциям на повреждение),
помимо тромбоза и воспаления, отнесен
в предлагаемой классификационной
схеме и иммунитет, который, как известно,
отражает невосприимчивость
организма к различным агентам и веществам,
обладающим
антигенными свойствами. Возникает
вопрос: может ли
«невосприимчивость» реагировать
на повреждение? Видимо, не
может. Невосприимчивость может лишь
предупреждать повреждение.
Думается,
что разделение всех общепатологических
процессов на повреждение и
компенсаторно-приспособительные
реакции
решает вопросы патологии слишком
прямолинейно, исключает
диалектику «добра и зла», столь
ярко выраженную при различных
заболеваниях. Рекомендуемое переименование
типовых общепатологических процессов
в «типовые защитные,
компенсаторно-приспособительные
реакции организма» (Д.С.Саркисов) не
оправдано.
Спектр
изучения каждого из общепатологических
процессов достаточно
широк. Он включает:
15
а
причину
возникновения (этиология) и механизм
развития (патогенез),
в том числе в морфологическом его
выражении (морфогенез);
а
морфологическую
характеристику на различных уровнях
структурного
анализа (макроскопия, гистологическое,
электрон-номикроскопическое,
гистохимическое, иммуноморфологиче-ское
и другие исследования);
а
функциональные
нарушения и клинические проявления; а
осложнения;
а
исходы;
а
причинно-следственные
взаимоотношения различных видов
общепатологических
процессов.
Каково
же место общепатологических процессов
в общей патологии
человека?
Однозначного
ответа на этот вопрос не существует,
поскольку общепатологические процессы
являются «материальным субстратом»
как болезни и синдрома, так и механизма
их развития, т.е.
патогенеза и морфогенеза.
Существуют
группы дистрофических (амилоидоз,
наследственные дистрофии —
тезаурисмозы), воспалительных (большинство
инфекционных болезней и системных
заболеваний иммунопатологического
генеза) и опухолевых (рак, саркома
различной локализации)
заболеваний. Можно назвать и многие
заболевания,
в основе которых лежит тот или иной
общепатологический процесс, например
инфаркт миокарда и головного мозга, в
основе
которого лежит циркуляторный некроз;
кардиомиопатия, морфологической
сущностью которой являются гипертрофия
и дистрофия
кардиомиоцитов; миома матки —
доброкачественная опухоль
или рак желудка — злокачественная
опухоль.
Сочетаясь
и находясь при этом в причинно-следственных
связях, особенно внутри определенных
групп (например, нарушения кровообращения,
дистрофии, адаптация и компенсация),
общепатологические
процессы становятся содержанием многих
клинических
симптомов и синдромов. Различное
соподчинение во времени
разных видов нарушений кровообращения
определяет, например,
содержание синдромов острой сердечной
и хронической сердечно-сосудистой
недостаточности, тромбоэмболического
синдрома
и синдрома диссеминированного
внутрисосудистого свертывания
крови (ДВС-синдром). Гиалиново-капельная
и гид-ропическая
дистрофия нефроцитов лежит в основе
нефротиче-ского синдрома. Эпителиальноклеточные
гиперплазия, диспла-зия
и метаплазия составляют основу предраковых
изменений, которые
могут быть расценены как «синдром
предрака».
Общепатологические
процессы при их морфофункциональ-ном
анализе могут стать основой познания
о морфогенезе и патогенезе.
Это ярко раскрывается на примере изучения
сущности
16
воспаления
как сосудисто-мезенхимальной реакции
на повреждение. Воспаление становится
своеобразной моделью местного изучения
причинно-следственных связей во времени
между альтерацией,
реакцией клеточных и гуморальных систем
защиты, регенерацией,
дисрегенерацией и опухолевым ростом.
Не менее интересна
причинно-следственная связь склероза,
дисрегенерации и рака,
В
последнее десятилетие морфогенез и
патогенез многих общепатологических
процессов и болезней пытаются раскрыть
с позиций
нарушения межклеточных взаимодействий,
чему способствуют
успехи молекулярной биологии. Первые
шаги по расшифровке этих взаимодействий
были сделаны при изучении Т— В- и
Т-клеточно-моноцитарного взаимодействия.
Эти исследования
позволили выделить и охарактеризовать
ряд медиаторов (лимфокинов
и монокинов), объединенных впоследствии
в группу
цитокинов. В настоящее время известно,
что межклеточные взаимодействия
обеспечиваются четырьмя группами
факторов: адгезивными
молекулами, экстрацеллюлярным матриксом,
растворимыми медиаторами и онкогенами.
Особое
внимание обращается на взаимодействие
клеток и эк-страцеллюлярного
матрикса. В частности, установлено, что
экс-трацеллюлярный
матрикс может модулировать пролиферацию,
дифференцировку и миграцию клеток в
эмбриогенезе, при регенерации,
а также при опухолевом росте. Связь
клеток с экстрацеллюлярным
матриксом осуществляется посредством
интегри-новых рецепторов (интегринов),
взаимодействующих с его компонентами:
коллагенами, гликопротеидами,
гепаринсульфатами, гликозамингликанами.
Являясь
трансмембранными образованиями,
интегриновые рецепторы
одновременно взаимодействуют как с
компонентами экстрацеллюлярного
матрикса, так и с белками цитоскелета
клеток.
Фосфорилирование рецепторов может быть
стимулом для клеточной пролиферации,
а изменения количества рецепторов,
распределения
их в клеточной мембране и повреждение
структуры могут приводить к нарушениям
цитоскелета, а следовательно,
морфологическим
изменениям в клетках. При этом учитывается
роль
многих факторов роста.
Молекулярная
биология пытается раскрыть молекулярные
основы
многих патологических процессов и
болезней. Примером могут
служить аутоиммунизация и рак легкого
в рубце.
Установлено,
что аутоиммунизация обусловлена
следующими факторами
[Пальцев М.А., 1995]:
—
ненормальной экспрессией некоторых
поверхностных молекул,
обеспечивающих взаимодействие клеток
иммунной системы; -дисбалансом
продукции цитокинов, регулирующих
экспрессию
большинства поверхностных рецепторов;
— нарушением
взаимодействия онкогенов, регулирующих
апоп-
тоз;
—
особенностями
генотипа;
— природой
повреждающего агента.
Показано,
что при периферическом раке легкого
склероз имеет
промоторное значение в развитии опухоли
[Коган Е.А., 1991].
В рубце развивается местная иммунодепрессия,
поскольку затруднены
миграция в эту зону основных эффекторных
клеток антибластомного
иммунитета (Т-киллеров, макрофагов и
NK-клеток)
и циркуляция антиопухолевых антител.
В рубце нарушается
обмен коллагенов, что создает благоприятные
условия для развития
предраковых пролифератов. В рубцах
легкого увеличивается удельный вес
коллагенов III,
IV
и V
типов, а также относительно уменьшается
концентрация коллагена I
типа. Такое изменение
соотношения коллагенов может способствовать
развитию нарушений пролиферации и
дифференцировки клеток, замурованных
в фиброзной ткани, и приводить к
возникновению предраковых
пролифератов, а затем и рака. Помимо
этого, в рубцах имеются нарушение
взаимодействия клеток, ослабление
контактного
торможения и увеличение синтеза
онкобелков, факторов
роста, выявляемых на cтадиях
гиперплазии и дисплазии и усиливающихся
при развитии рака.
Не
вызывает сомнения, что в раскрытии
тонких механизмов различных
видов патологии человека молекулярной
биологии принадлежит
большое будущее
Первые
успехи молекулярной биологии в раскрытии
тонких морфогенетических и патогенетических
механизмов обнадеживают,
несмотря на то, что механизмы,
обусловливающие многообразие
взаимодействия цитокинов, адгезивных
молекул и молекул
экстрацеллюлярного матрикса, выяснены
недостаточно. Можно
с уверенностью сказать, что у этого
направления большое
будущее.
Атеросклерозом называют хроническое заболевание, причиной которого является нарушение липидно-белкового обмена. Возникает оно при отложении на внутренних стенках сосудов мышечно-эластического или эластического вида липидов и последующем разрастании соединительной ткани. Прогрессирование процесса приводит к формированию атеросклеротической бляшки.
Патологическая анатомия и морфогенез атеросклероза
Патогенез атеросклероза — это совокупность процессов, вызвавших заболевание, и определяющих ход его течения и исход. При атеросклерозе этиология и патогенез всегда анализируются вместе.
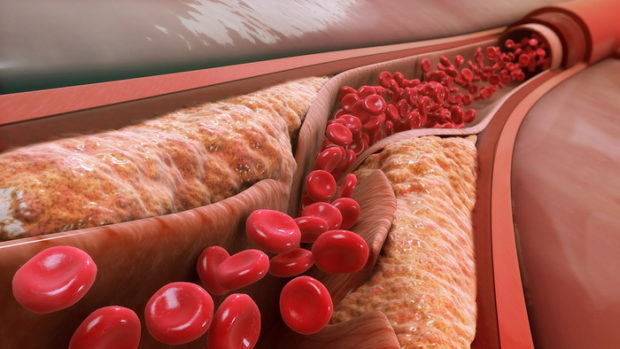
Арогенез болезни основан на взаимодействии факторов, ведущих к образованию липидных образований. Со временем они перерастают в фиброзные бляшки и формируют осложненные атеросклеротические отложения.
Дополнительно выделяют в атеросклерозе патофизиологию, которая объясняет появление, развитие и результат изменений состояния кровеносных сосудов.
В процессе образования болезни большую роль играют такие анатомические заболевания и патологии, как:
- сахарный диабет;
- нарушение липидного обмена;
- ожирение;
- артериальная гипертония.
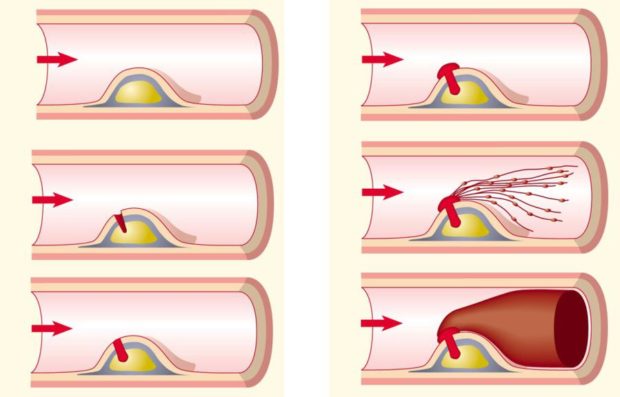 Схему атеросклеротической модели можно представить как сложный физический процесс, начинающийся с отложения на внутреннем слое артерий липопротеидов и лейкоцитов. Затем наступает период разрастания тканей через интенсивное деление клеток с их последующей гибелью, образования и преобразования межклеточного вещества.
Схему атеросклеротической модели можно представить как сложный физический процесс, начинающийся с отложения на внутреннем слое артерий липопротеидов и лейкоцитов. Затем наступает период разрастания тканей через интенсивное деление клеток с их последующей гибелью, образования и преобразования межклеточного вещества.
Клинико-морфологические формы болезни
Медики выделяют 6 основных форм болезни, которые различаются местом локализации патологии, осложнениями и возможным исходом. К ним относят атеросклероз:
- почек;
- кишечника;
- аорты;
- нижних конечностей;
- головного мозга (цереброваскулярное заболевание);
- венечных артерий сердца.
Каждая из форм подвержена двояким изменениям. При медленном сужении артерии может развиться хроническая недостаточность кровоснабжения и ишемическая патология, к которой относят дистрофию и атрофию паренхимы, а также диффузный или мелкоочаговый склероз стромы.

При внезапной закупорке сосуда тромбом или эмболом возникает окклюзия. Она приводит к острой недостаточности кровоснабжения в пораженной области, к возникновению некроза, инфаркта или гангрены (в зависимости от локации). Иногда глубокие атероматозные язвы становятся причиной развития аневризмы — выпирания части стенки артерии, приводящее к ее разрыву и внутреннему кровоизлиянию.
Возможные осложнения
Опасным последствием образования осложненной атеросклеротической бляшки является формирование пристеночного тромба, ограничивающего движение крови, а также кровоизлияние внутри бляшки. При остром тромбозе высок риск развития инфаркта, эмболии тромботическими и атероматозными массами, аневризмы сосуда. Также часто болезнь сопровождается артериальным кровотечением при разъедании сосудистых стенок атероматозной язвой.
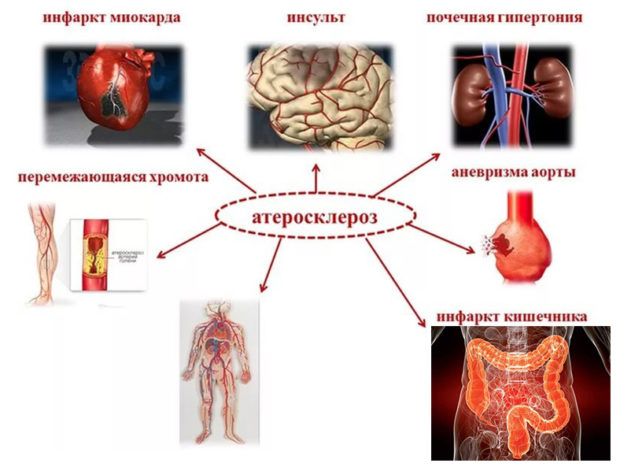
К осложнениям заболевания относят и:
- ишемическую болезнь;
- инфаркт миокарда;
- нарушение мозгового кровообращения, в т.ч. и острое;
- гангрену;
- транзиторно-ишемическую атаку.
Атеросклероз может стать причиной хронической почечной недостаточности, инсульта, комы и летального исхода.
Липидный обмен и его нарушения
Липидный метаболизм состоит из:
- разделения, переваривания и всасывания жиров, поступающих в желудочно-кишечный тракт с пищей;
- перемещения жиров хиломикронами;
- обмена триацилглицеролов, холестерола и фосфолипидов;
- взаимопревращений жирных кислот и кетоновых тел;
- липогенеза и липолиза;
- диссимиляции жирных кислот.
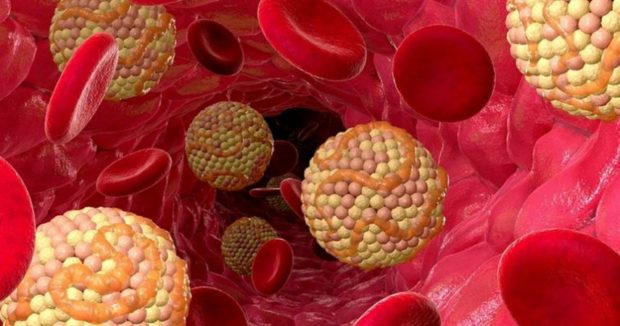
Причинами патологии липидного обмена становятся экзогенные и эндогенные факторы. Первые связывают с тем, что более 90% объема жиров представляют триглицериды, поступающие в организм вместе с пищей. К эндогенным факторам относят синтез клетками печени липопротеинов очень низкой плотности из триглицеридов и эндогенного холестерина.
При нарушенном обмене в крови резко повышается объем плохого холестерина и триглицеридов. А наличие высокого уровня общего холестерина в плазме крови становится причиной быстрого развития ишемической болезни сердца.
Виды липидов
В плазме крови липиды или жиры присутствуют в виде холестерина и его эфиров, фосфолипидов и триглицеридов.
Фосфолипиды относятся к сложным жирам. Они содержат остатки фосфорной кислоты и разные химические группы атомов. Они являются основными липидными компонентами клеточной мембраны и поставщиками важной фосфорной кислоты.
Триглицериды и поступают в организм вместе с едой, и синтезируются клетками печени. Они представляют собой энергетический запас для человека, и при нехватке ресурсов начинается их расщепление на воду, глицерин и энергию. В крови человека триглицериды находятся в составе липопротеинов, и при избыточном количестве оседают на стенках сосудов.
Холестерин
К органическим жироподобным соединениям относят холестерин. Он не растворяется в воде, жирах и органических соединениях. За 24 часа в организм вместе с едой поступает примерно 25-35% холестерина, а остальное количество синтезируется клетками органов пищеварения. Большое количество холестерина содержится в клетках печени и головного мозга, в клеточных мембранах и в эритроцитах.
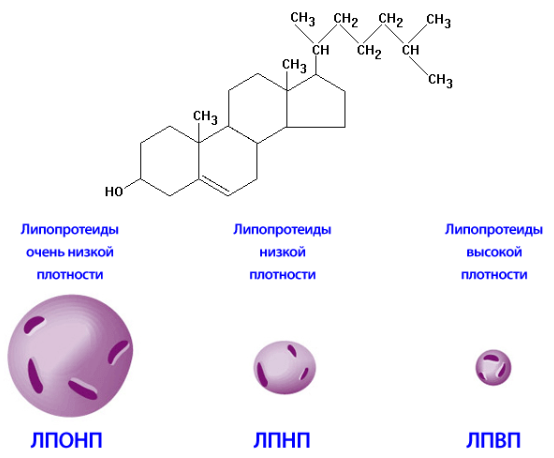
Формула холестерина и его виды
Холестерин принимает участие в:
- обеспечение устойчивости клеточных мембран;
- синтезе витамина Д;
- производстве гормонов и желчных кислот;
- нормальной работе иммунной системы.
Врачи подразделяют холестерин на хороший и плохой, связанный с липопротеинами низкой и очень низкой плотности. При повышенном содержании плотной холестерин начинает откладываться на внутренних стенках кровеносных сосудов, что приводит к развитию атеросклероза и требует срочной лекарственной терапии.
Виды бляшек
С развитием болезни у человека на смену друг другу приходят несколько типов атеросклеротических бляшек. Первыми появляются жировые желтоватые или серо-желтые пятна, которые в дальнейшем образуют полоски. За ними следуют фиброзные бляшки, имеющие округлую или овальную форму. Они отличаются плотной структурой и беловатым цветом. Фиброзные бляшки выступают над внутренней поверхностью сосуда, и содержат липиды. Когда они сливаются, то внутренняя поверхность сосуда становится бугристой, а просвет артерии сужается.

Осложненные поражения появляются при преобладании внутри бляшки распада липидно-белковых соединений и образовании атероматозного детрита. Атероматозная патология провоцирует разложение поверхности бляшки с последующим кровоизлиянием в нее, а также формирование пристеночного тромба. Последней фазой становится кальциноз или обызвествление фиброзной бляшки.
Стабильные и нестабильные бляшки
Стабильность атеросклеротической бляшки зависит от ее размера, формы, строения. Стабильные развиваются медленно и не подвержены разрушению, т.к. в их составе много коллагена (фибриллярного белка, обеспечивающего ее прочность и эластичность).
Нестабильные бляшки содержат больше липидов, поэтому могут распадаться. Если ее часть закупоривает просвет сосуда, то это приводит к нарушению кровообращения. А если закупорка сосудов произошла в головном мозге, то это может вызвать инсульт.
Механизм формирования бляшки
Процесс образования атеросклеротической бляшки проходит в 3 этапа. Сначала на стенках сосудов образуются липидные пятна, затем — фиброзные бляшки, которые и переходят в осложненные атеросклеротические отложения.
Липоидоз
На начальной стадии болезни на внутреннем слое артерии появляются липидные пятна. Обычно их размер не превышает 1,5 мм. Пятна содержат большое количество пенистых клеток с липидами и Т-лимфоцитами, а также немного макрофагов и гладкомышечных клеток. Со временем пятна разрастаются и образуют липидные полоски, чуть возвышающиеся над слоем эндотелия.
При липоидозе большинство холестерина находится внутри клеток. Процессу формирования липидных пятен предшествует повреждение внутреннего однослойного пласта клеток из-за:
- механического фактора (сильный поток крови);
- артериальной гипертонии или гипертензии;
- роста атерогенного липопротеина;
- хронического недостатка в тканях кислорода.
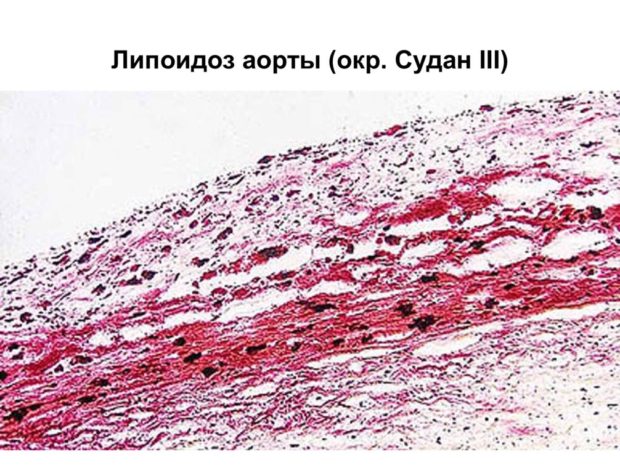
Липидные пятна в кровеносных сосудах могут появляться уже у детей в возрасте 10 лет, в сердечных артериях — в возрасте 12-15 лет, а в сосудах мозга после 35 лет.
Липосклероз
Образование фиброзных бляшек с центральным липидным ядром начинается с развитием липоидоза. На скоплении липидных пятен образуется соединительная ткань, которая быстро разрастается. На начальном этапе в новой ткани содержится много макрофагов, пенистых и гладкомышечных клеток, эластичных волокон, коллагена и Т-лимфоцитов. Одновременно в соединительной ткани формируются новые кровеносные сосуды, отличающиеся повышенной проницаемостью и склонностью к разрывам и микротромбам.
Появление осложненной бляшки
Первые две стадии атерогенеза завершаются образованием неосложненной атеросклеротической бляшки. Затем объем клеточных элементов уменьшается, начинается утолщение коллагеновых волокон и развитие фиброзной «желтой» бляшки. Она может быть мягкой и эластичной, если соединительная ткань тонкая, и легко повреждается при высоком кровяном давлении. Так появляется осложненная атеросклеротическая бляшка.

Если внешняя оболочка плотная, то она меньше подвержена разрывам и повреждению. Такая бляшка называется «белой» и часто становится причиной закупорки сосуда или формирования пристеночного тромба.
Стадия формирования осложненной бляшки при развивающемся атероматозном процессе характеризуется:
- повышением размера липидного ядра на более, чем 30% от общего объема;
- кровоизлиянием в бляшку;
- уменьшением размера фиброзной капсулы;
- разрушением поверхности бляшки с формированием на ней трещин, атероматозных язв.
На последнем этапе атеросклероза на поверхности бляшки откладываются соли кальция, а стадию называют атерокальцинозом.
Атеросклероз — это заболевание, для которого характерно отложение холестериновых бляшек на стенках сосудов. Процесс этот происходит в несколько стадий, называемых липоидозом, липосклерозом и формированием осложненных отложений. Медики выделяют несколько видов бляшек, которые различаются стабильностью, составом и плотностью. Болезнь развивается из-за избытка в организме холестерина, который поступает вместе с пищей и вырабатывается клетками печени одновременно. Также на развитие атеросклероза влияет нарушенный липидный обмен и такие патологии, как сахарный диабет, ожирение или гипертония. При несвоевременном или неправильном лечении болезнь может привести к острой сердечной недостаточности, инсульту, ишемии, гангрене и летальному исходу.


