Облитерирующий атеросклероз артерий нижних конечностей стадии
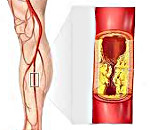
Облитерирующий атеросклероз – это окклюзионно-стенотическое поражение артерий нижних конечностей, приводящее к недостаточности кровообращения различной степени выраженности. Облитерирующий атеросклероз проявляется зябкостью, онемением стоп, перемежающейся хромотой, болью, трофическими нарушениями. Основу диагностики облитерирующего атеросклероза составляет периферическая ангиография, ультразвуковое исследование артерий, МРА и МСКТ-ангиография. Консервативное лечение облитерирующего атеросклероза проводится анальгетиками, спазмолитиками, антиагрегантами. Хирургические методы включают протезирование, эндартерэктомию, тромбоэмболэктомию, баллонную ангиопластику, шунтирование.
Общие сведения
Облитерирующий атеросклероз — хроническое заболевание периферических артерий, характеризующееся их окклюзионным поражением и вызывающее ишемию нижних конечностей. В кардиологии и сосудистой хирургии облитерирующий атеросклероз рассматривается как ведущая клиническая форма атеросклероза (третья по частоте после ИБС и хронической ишемии головного мозга). Облитерирующий атеросклероз нижних конечностей встречается в 3-5% случаев, преимущественно у мужчин старше 40 лет. Окклюзионно-стенотическое поражение чаще затрагивает крупные сосуды (аорту, подвздошные артерии) или артерии среднего калибра (подколенные, большеберцовые, бедренные). При облитерирующем атеросклерозе артерий верхних конечностей обычно поражается подключичная артерия.
Облитерирующий атеросклероз
Причины
Облитерирующий атеросклероз представляет собой проявление системного атеросклероза, поэтому его возникновение связано с теми же этиологическими и патогенетическими механизмами, которые вызывают атеросклеротические процессы любой другой локализации.
Согласно современным представлениям, атеросклеротическому поражению сосудов способствуют дислипидемия, изменение состояния сосудистой стенки, нарушение функционирования рецепторного аппарата, наследственный (генетический) фактор. Основные патологические изменения при облитерирующем атеросклерозе затрагивают интиму артерий. Вокруг очагов липоидоза разрастается и созревает соединительная ткань, что сопровождается образованием фиброзных бляшек, наслоением на них тромбоцитов и сгустков фибрина.
При нарушении кровообращения и некрозе бляшек образуются полости, заполненные тканевым детритом и атероматозными массами. Последние, отторгаясь в просвет артерии, могут попадать в дистальное кровяное русло, вызывая эмболии сосудов. Отложение солей кальция в измененных фиброзных бляшках довершает облитерирующее поражение сосудов, приводя к их непроходимости. Стенозирование артерий более чем на 70% от нормального диаметра приводят к изменению характера и скоростных показателей кровотока.
Факторами, предрасполагающими к возникновению облитерирующего атеросклероза, служат курение, употребление алкоголя, повышенный уровень холестерина крови, наследственная предрасположенность, недостаточная физическая активность, нервные перегрузки, климакс. Облитерирующий атеросклероз чаще развивается на фоне имеющихся сопутствующих заболеваний — артериальной гипертонии, сахарного диабета (диабетическая макроангиопатия), ожирения, гипотиреоза, туберкулеза, ревматизма. Местные факторы, способствующие окклюзионно-стенотическому поражению артерий, включают ранее перенесенные отморожения, травмы ног. Практически у всех больных с облитерирующим атеросклерозом обнаруживается атеросклероз сосудов сердца и головного мозга.
Классификация
В течении облитерирующего атеросклероза нижних конечностей, выделяют 4 стадии:
- 1 – безболевая ходьба возможна на расстояние более 1000 м. Боли возникают только при тяжелой физической нагрузке.
- 2а — безболевая ходьба на расстояние 250-1000 м.
- 2б — безболевая ходьба на расстояние 50-250 м.
- 3 – стадия критической ишемии. Дистанция безболевой ходьбы составляет менее 50 м. Боли также возникают в покое и по ночам.
- 4 – стадия трофических расстройств. На пяточных областях и на пальцах появляются участки некрозов, которые в дальнейшем могут вызвать гангрену конечности.
С учетом локализации окклюзионно-стенотического процесса различают: облитерирующий атеросклероз аорто-подвздошного сегмента, бедренно-подколенного сегмента, подколенно-берцового сегмента, многоэтажное поражение артерий. По характеру поражения выделяют стеноз и окклюзию.
По распространенности облитерирующего атеросклероза бедренных и подколенных артерий различают V типов окклюзионно-стенотического поражения:
- I – ограниченная (сегментарная) окклюзия;
- II – распространенное поражение поверхностной бедренной артерии;
- III – распространенная окклюзия поверхностной бедренной и подколенной артерий; область трифуркации подколенной артерии проходима;
- IV – полная облитерация поверхностной бедренной и подколенной артерии, облитерация развилки подколенной артерии; проходимость глубокой бедренной артерии не нарушена;
- V — окклюзионно-стенотическое поражение бедренно-подколенного сегмента и глубокой артерии бедра.
Варианты окклюзионно-стенотического поражения подколенно-берцового сегмента при облитерирующем атеросклерозе представлены III типами:
- I — облитерация подколенной артерии в дистальной части и берцовых артерий в начальных отделах; проходимость 1, 2 или 3 артерий голени сохранна;
- II — облитерация артерий голени; дистальная часть подколенной и берцовые артерии проходимы;
- III — облитерация подколенной и берцовых артерий; отдельные сегменты артерий голени и стопы проходимы.
Симптомы облитерирующего атеросклероза
Долгое время облитерирующий атеросклероз протекает бессимптомно. В некоторых случаях его первым клиническим проявлением становится остро развившийся тромбоз или эмболия. Однако обычно окклюзионно-стенотическое поражение артерий конечностей развивается постепенно. К начальным проявлениям облитерирующего атеросклероза относят зябкость и онемение в стопах, повышенную чувствительностью ног к холоду, «ползание мурашек», жжение кожи. Вскоре появляются боли в икроножных мышцах при ходьбе на длинные дистанции, что свидетельствует о сужении сосудов и снижении кровенаполнения тканей. После кратковременной остановки или отдыха боли стихают, позволяя больному возобновить движение.
Перемежающаяся хромота или синдром периферической ишемии – наиболее постоянный и ранний признак облитерирующего атеросклероза. Вначале боли вынуждают пациента останавливаться только при ходьбе на значительные дистанции (1000 м и более), а затем все чаще, через каждые 100-50 м. Усиление перемежающейся хромоты отмечается при подъеме в гору или лестницу. При синдроме Лериша – атеросклеротических изменениях аорто-подвздошного сегмента боль локализуется в мышцах ягодиц, бедер, поясничной области. У 50 % больных окклюзия аорто-подвздошного сегмента проявляется импотенцией.
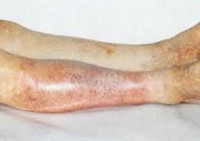
Ишемия тканей при облитерирующем атеросклерозе сопровождается изменением окраски кожи нижних конечностей: вначале заболевания кожа становится бледной или цвета слоновой кости; в поздних стадиях облитерирующего атеросклероза стопы и пальцы приобретают багрово-синюшную окраску. Отмечается атрофия подкожной клетчатки, выпадение волос на голени и бедрах, гиперкератоз, гипертрофия и слоистость ногтевых пластин. Признаками угрожающей гангрены служит появление незаживающих трофических язв в области нижней трети голени или стопы. Малейшие повреждения (ушибы, царапины, потертости, мозоли) ишемизированной конечности могут повлечь за собой развитие некрозов кожи и гангрены.
В целом, сценарий течения облитерирующего атеросклероза может развиваться по трем вариантам. При острой форме облитерирующего атеросклероза (14%) быстро нарастает обтурация участка артерии, бурно и стремительно развиваются трофические нарушения вплоть до гангрены. Больные нуждаются в срочной госпитализации и ампутации конечности. Приблизительно у 44% пациентов клиника облитерирующего атеросклероза развивается подостро и протекает с рецидивирующими сезонными обострениями. В этом случае проводится курсовое стационарное и поликлиническое лечение, которое позволяет замедлить прогрессирование облитерирующего атеросклероза. Относительно благоприятно протекает хроническая форма облитерирующего атеросклероза (42%): за счет хорошо сохранной проходимости магистральных сосудов и развитой коллатеральной сети длительно отсутствуют трофические нарушения. При данном клиническом варианте амбулаторное лечение дает хороший терапевтический эффект.
Диагностика
В алгоритм диагностического обследования пациента с подозрением на облитерирующий атеросклероз входит консультация сосудистого хирурга, определение пульсации артерий конечностей, измерение АД с вычислением лодыжечно-плечевого индекса, УЗДГ (дуплексное сканирование) периферических артерий, периферическая артериография, МСКТ-ангиография и МР-ангиография.
При облитерирующем атеросклерозе пульсация ниже места окклюзии ослаблена или отсутствует, над стенозированными артериями выслушивается систолический шум. Пораженная конечность обычно холодная на ощупь, бледнее противоположной, с выраженными признаками мышечной атрофии, в тяжелых случаях – с трофическими нарушениями.
УЗДГ и ДС позволяет определить проходимость артерий и уровень окклюзии, оценить степень кровоснабжения в дистальных отделах пораженной конечности. С помощью периферической ангиографии при облитерирующем атеросклерозе устанавливается протяженность и степень окклюзионно-стенотического поражения, характер развития коллатерального кровообращения, состояние дистального артериального русла. Томографическое исследование в сосудистом режиме (МСКТ- или МР-ангиография) подтверждают результаты рентгеноконтрастной ангиографии.
Дифференциальная диагностика облитерирующего атеросклероза проводится с облитерирующим эндартериитом, облитерирующим тромбангиитом, болезнью и синдромом Рейно, невритом седалищного нерва, склерозом Монкеберга.
Лечение облитерирующего атеросклероза
При выборе методов лечения облитерирующего атеросклероза руководствуются распространенностью, стадией и характером течения заболевания. При этом может применяться медикаментозное, физиотерапевтическое, санаторное, а также ангиохирургическое лечение.
Для торможения прогрессирования атеросклеротических изменений артерий необходимо устранение факторов риска — коррекция артериальной гипертензии, нарушений углеводного и липидного обмена, отказ от курения. От соблюдения данных мер во многом зависит эффективность сосудистой терапии облитерирующего атеросклероза.
Консервативная терапия
Медикаментозное лечение облитерирующего атеросклероза проводится препаратами, уменьшающими агрегацию эритроцитов (инфузии реополиглюкина, декстрана, пентоксифиллина), антитромботическими препаратами (ацетилсалициловая к-та), спазмолитиками (папаверин, ксантинола никотинат, дротаверин), витаминами. Для купирования болевого синдрома используются анальгетики, паранефральные и паравертебральные блокады. При острой окклюзии (тромбозе или эмболии) показано введение антикоагулянтов (подкожное и внутривенное введение гепарина) и тромболитиков (внутривенное введение стрептокиназы, урокиназы).
Из немедикаментозных методов в лечении облитерирующего атеросклероза находит применение:
- гипербарическая оксигенация;
- физиотерапевтические (электрофорез, УВЧ, магнитотерапия, интерференцтерапия);
- бальнеологические процедуры (сероводородные, хвойные, радоновые, жемчужные ванны; грязевые аппликации);
- озонотерапия,
- ВЛОК.
При образовании трофических язв проводятся перевязки с препаратами местного действия, лазерная обработка, по показаниям — кожно-пластическое закрытие дефекта.
Хирургическое лечение
Хирургическое лечение облитерирующего атеросклероза 2-3 стадии может проводиться путем эндоваскулярных или открытых вмешательств. К методам реваскуляризации нижних конечностей следует отнести:
- дилатацию/стентирование пораженных артерий,
- эндартерэктомию,
- тромбоэмболэктомию,
- шунтирующие операции (аорто-бедренное, аорто-подвздошно-бедренное, подвздошно-бедренное, бедренно-бедренное, подмышечно-бедренное, подключично-бедренное, бедренно-берцовое, бедренно-подколенное, подколенно-стопное шунтирование),
- протезирование (замещение) пораженного сосуда синтетическим протезом или аутовеной,
- профундопластику,
- артериализацию вен стопы.
Паллиативные вмешательства при облитерирующем атеросклерозе проводятся при невозможности радикального хирургического лечения и направлены на усиление коллатерального кровообращения в пораженной конечности. В их число входят поясничная симпатэктомия, реваскуляризирующая остеотрепанация, периартериальная симпатэктомия и др. При 4 стадии облитерирующего атеросклероза наиболее часто показана ампутация конечности до оптимального уровня, учитывающего границы ишемических расстройств.
Прогноз и профилактика
Облитерирующий атеросклероз – серьезное заболевание, занимающее 3-е место в структуре смертности от сердечно-сосудистой патологии. При облитерирующем атеросклерозе велика опасность развития гангрены, требующей выполнения высокой ампутации конечности. Прогноз облитерирующего заболевания конечностей во многом определяется наличием других форм атеросклероза – церебрального, коронарного. Течение облитерирующего атеросклероза, как правило, неблагоприятно у лиц с сахарным диабетом.
Общие меры профилактики включают устранение факторов риска атеросклероза (гиперхолестеринемии, ожирения, курения, гиподинамии и др.). Чрезвычайно важно предупреждение травм стопы, гигиенический и профилактический уход за ногами, ношение удобной обуви. Систематические курсы консервативной терапии облитерирующего атеросклероза, а также своевременно проведенная реконструктивная операция позволяют сохранить конечность и заметно повысить качество жизни больных.

Перемежающаяся хромота имеется у 2% населения. В 90% случаев ее вызывает облитерирующий атеросклероз сосудов нижних конечностей. Это заболевание – одна из главных причин ампутации ноги на уровне бедра. Оно приводит к инвалидности и часто имеет неблагоприятный исход. Поэтому необходимо своевременное распознавание и лечение этой болезни.
Что представляет собой
Облитерирующий атеросклероз сосудов – одно из проявлений общего атеросклеротического процесса в организме, часто сопровождающегося ишемической болезнью сердца, инсультом, хронической недостаточностью кровообращения в желудочно-кишечном тракте и в других органах.
Болезнь поражает крупные сосуды: брюшную часть аорты, подвздошные и бедренные, реже – подколенные и артерии голени. Она вызывает сужение сосудистого просвета и прекращение кровоснабжения тканей конечности. Существуют и другие заболевания, сопровождающиеся нарушением кровотока в сосудах ног: облитерирующий эндартериит (тромбангиит) и неспецифический аортоартериит. Они имеют другое происхождение и особенности лечения.
Как развивается
Болезнь сопровождается нарушением строения сосудистой стенки. Под ее поверхностным слоем возникает атерома – бляшка, содержащая большое количество холестерина. Впоследствии она разрушается, приводя к осложнениям заболевания.
Атеросклероз начинается при повышении в крови уровня холестерина. Он откладывается под внутренним слоем артерий, образуя жировые пятна. На повреждение сосудистой стенки организм реагирует образованием микротромбов, закрывающих этот участок. В области отложения холестерина развивается воспаление, которое приводит к разрастанию соединительной ткани.
Так образуется атерома, или атеросклеротическая бляшка, состоящая из жировых отложений, тромбов, измененной сосудистой стенки. В дальнейшем ее поверхность истончается и превращается в язвочку. Также в полость бляшки может произойти кровоизлияние. В результате формируется крупный тромб, закупоривающий артерию и вызывающий острую ишемию (недостаток кровотока) в нижней конечности.
Кто находится в группе риска
Чаще всего заболевание развивается у мужчин в возрасте 55 — 70 лет. В этой группе оно встречается у 17 человек из 100. Особенно высока вероятность болезни у пациентов, имеющих дополнительные факторы риска.
Что провоцирует развитие болезни
Факторы риска облитерирующего атеросклероза:
- высокое артериальное давление;
- сахарный диабет;
- курение;
- увеличение содержания холестерина в крови;
- высокая концентрация фибриногена – белка, отвечающего за свертывание крови и образование тромбов;
- недостаточная физическая активность.
Симптомы
В начале болезни появляется повышенная чувствительность нижних конечностей к холоду. Ноги быстро устают, немеют, появляется чувство ползания мурашек.
Самый характерный признак заболевания – перемежающаяся хромота. Во время ходьбы в одной из мышечных групп ноги, чаще по задней поверхности голеней, возникает резкая боль, которая заставляет человека остановиться. Она возникает из-за недостаточного притока крови к работающей мышце по суженной артерии. После отдыха больной может пройти такое же расстояние, а затем боль появляется снова.
Половина людей с перемежающейся хромотой не жалуется на затруднения при ходьбе. Это связано с тем, что многие из них воспринимают ограничения передвижения как естественные возрастные изменения. Кроме того, часто пожилые люди вообще мало двигаются, поэтому боли в ногах у них не возникают. Врачу необходимо целенаправленно расспросить пациента о его ощущениях во время ходьбы.
При прогрессирующем сужении артерии она не может обеспечить нужный кровоток в ногах даже в покое. Появляется боль в пальцах и стопах, чаще ночью или в положении лежа, заставляющая больного проснуться и опустить ногу с кровати. Такой признак предвещает развитие гангрены конечности.
Нарушение кровоснабжения тканей сопровождается развитием язв. Они располагаются на пятках, подошвах или в межпальцевых промежутках. Может возникнуть омертвение пальцев. Язвенное поражение возникает при незначительной травме кожи, мозолях, царапинах. На фоне атеросклероза повреждения тканей не поддаются лечению и прогрессируют.
В самых тяжелых случаях болезни возникает омертвение кожи и гангрена. Присоединяется бактериальная инфекция, возникает заражение крови – сепсис, приводящий к гибели больного.
При атеросклеротическом поражении конечной части аорты и ее бифуркации (раздвоения) на подвздошные артерии развивается синдром Лериша. Он сопровождается болью при ходьбе не только в мышцах голени, но и в ягодицах и по задней поверхности бедер. Нарушается питание мышц тазового дна и промежности, что проявляется недержанием газов и импотенцией.
Стадии развития
В зависимости от выраженности симптомов, различают 4 стадии облитерирующего атеросклероза.
Стадии облитерирующего атеросклероза | Симптомы |
1 стадия | Боль в ноге возникает непостоянно и лишь при ходьбе на расстояние более километра |
2 стадия | Перемежающаяся хромота ограничивает способность к передвижению. На стадии IIА боль появляется при ходьбе от 200 до 1000 м, при IIВ – от 25 до 200 метров |
3 стадия | Сопровождается болью в ногах в покое. Пациент может пройти лишь несколько шагов |
4 стадия | Закупорка сосудов приводит к значительному снижению кровотока. Ткани испытывают постоянную нехватку кислорода и начинают отмирать. Возникают язвы, некроз, гангрена конечности |
Третья и четвертая стадии объединяются термином «критическая ишемия». Если в это время не оказать помощь больному, конечность придется ампутировать.
Диагностика
Врач расспрашивает пациента о жалобах и времени их появления, о сопутствующих заболеваниях (гипертония, диабет, ишемическая болезнь) и других факторах риска. Специалист выясняет расстояние, которое может пройти больной без остановки.
При осмотре конечности видно уменьшение размера мышц, бледность и истончение кожи, выпадение волос на ноге, утолщение ногтей. Пораженная нога на ощупь холоднее здоровой. Определяется снижение тактильной, температурной, болевой чувствительности. Пульсация периферических артерий снижена. При аускультации (прослушивании) брюшной аорты или бедренных артерий можно услышать шум, вызванный сужением сосудов.
Дополнительные методы исследования:
- Ультразвуковая допплерография с определением лодыжечно-плечевого индекса. Для этого манжету тонометра накладывают на голень и с помощью ультразвука определяют величину давления в большеберцовой артерии, которую затем делят на показатель систолического АД на плече. Если полученная цифра менее 1,0 – это служит признаком недостаточного кровотока. При показателе менее 0,3 говорят о критической ишемии.
- Ультразвуковое дуплексное сканирование. Метод позволяет увидеть на экране аппарата строение сосудистой стенки и характер кровотока. В результате можно точно определить уровень и характер поражения.
- Измерение напряжения кислорода на стопе. Метод позволяет оценить жизнеспособность тканей и вероятность заживления язв.
- Ангиография – заключительный диагностический этап. В кровоток больного вводят специальное вещество, непроницаемое для рентгеновских лучей. Так можно увидеть все сосуды в организме. Признаки облитерирующего атеросклероза – сужение артерии, неровность ее внутреннего контура, закупорка, утолщение стенки.
Ангиография сосудов нижних конечностей
Более редко применяются такие методы исследования:
- цифровая субтракционная ангиография;
- мультиспиральная компьютерная ангиография;
- МРТ сосудов;
- сцинтиграфия;
- позитронно-эмиссионная томография;
- внутрисосудистое УЗИ;
- лазерная флоуметрия;
- плетизмография.
Атеросклероз периферических артерий нередко сочетается с поражением сосудов мозга и сердца. Поэтому необходимо исследование церебральных и коронарных артерий и одновременное оперативное лечение обнаруженных нарушений.
Кроме сосудистого хирурга, больного консультируют врачи других специальностей: кардиолог, невролог, эндокринолог.
Лечение
Задачи лечения:
- замедление развития болезни;
- устранение болей;
- профилактика ампутации конечности;
- восстановление трудоспособности.
Лечение облитерирующего атеросклероза сосудов нижних конечностей зависит от его стадии. На стадиях I и IIА проводится медикаментозная терапия, IIВ и III – реконструктивные (восстанавливающие) операции. На IV стадии используют реконструктивную операцию в сочетании с некрэктомией (удалением отмерших тканей) или малой ампутацией. Если восстановить кровоток по артерии невозможно, конечность ампутируют.
Медикаментозное
Прием лекарств должен быть пожизненным независимо от стадии болезни. Используются такие группы медикаментов:
- уменьшающие свертываемость крови и улучшающие ее текучесть (реологические свойства): аспирин, курантил, пентоксифиллин, клопидогрел, тиклопидин;
- снижающие уровень холестерина: статины, клофибрат, никотиновая кислота;
- активирующие обмен веществ: солкосерил, актовегин, витамины;
- препараты простагландинов: вазапростан.
Проведение гипербарической оксигенации
Проводятся регулярные курсы физиотерапии: диадинамические токи, магнитотерапия. Показана гипербарическая оксигенация (лечение кислородом под давлением), лазерное и ультрафиолетовое облучение крови, озонотерапия.
Полезно санаторное лечение: сероводородные, хвойные, радоновые ванны, лечебные грязевые аппликации на область поясницы.
Важны постоянные занятия лечебной физкультурой, направленные на улучшение кровотока в конечностях.
При 1-й стадии такое лечение позволяет остановить развитие болезни у 75% пациентов.
Хирургическое
Операция при облитерирующем атеросклерозе сосудов может быть выполнена разными методами:
- эндоваскулярное вмешательство;
- открытая реконструкция;
- ампутация.
Эндоваскулярная операция (баллонная ангиопластика) заключается во введении в сосуд катетера и раздувании особого баллона. При этом сосуд растягивается, атеросклеротическая бляшка «впрессовывается» в стенку. После ангиопластики в сосудистый просвет устанавливают тонкую трубочку – стент, не дающий артерии сужаться в дальнейшем.
Виды открытых операций, с помощью которых восстанавливается просвет сосуда:
- эндартерэктомия используется при поражении бедренной артерии: холестериновая бляшка удаляется, на сосуд накладывается «заплата» из собственной вены больного;
- шунтирование: создание обходного пути кровотока с помощью синтетического протеза или собственной вены;
- протезирование: редко выполняемая операция, включающая замену пораженного участка искусственным трансплантатом;
- непрямая реваскуляризация: перемещение на голень участка большого сальника с сохранением его сосудов, что приводит к образованию нового сосудистого русла.
Эффективность операции зависит от пораженного сосуда. При реконструкции аорты и подвздошных артерий через 10 лет кровоснабжение сохранено у 90% пациентов. Баллонная ангиопластика в течение 2 лет эффективна у 85% больных с поражением подвздошных артерий и у 50% с заболеванием бедренных сосудов.
В IV стадии болезни показана ампутация конечности. Она проводится выше поражения, чаще всего на уровне верхней трети бедра. При этом сохраняется высокий риск поражения другой конечности. У многих пациентов в дальнейшем развивается инфаркт миокарда или инсульт.
Советы больным
Для улучшения переносимости нагрузки и улучшения результатов лечения необходимо:
- бросить курить;
- снизить массу тела;
- ежедневно ходить в течение как минимум часа, отдыхая при появлении болей, а затем возобновляя нагрузку.
Важно ежедневно мыть ноги, тщательно просушивая кожу, избегать появления трещин и мозолей.
Необходимо лечение сопутствующей гипертонии и сахарного диабета.
Облитерирующий атеросклероз – прогрессирующее заболевание артерий нижних конечностей, которое сопровождается постепенным ухудшением кровотока. Основное проявление болезни – боль в ногах при ходьбе. В запущенных случаях возникают кожные язвы и гангрена. Своевременное лечение, включающее лекарства и операцию, помогает избежать тяжелых осложнений.


